Nowy wymiar solidaryzmu społecznego

– Może się okazać, że bogatsi, płacący wyższą składkę i wyższe podatki, będą korzystać ze świadczeń prywatnych i – w ramach socjalnego państwa – pokrywać koszty leczenia tych, którzy mają niezasobny portfel – pisze Rafał Janiszewski w „Menedżerze Zdrowia”.
Artykuł Rafała Janiszewskiego, właściciela kancelarii doradczej:
– Ostatnie miesiące przyniosły duże medialne spektakle, podczas których politycy partii rządzącej przedstawili społeczeństwu wizję zreformowania kraju nazwaną Polskim Ładem. Opublikowano też wiele dokumentów, konkretnych projektów zmian prawnych, z których wynika, że propozycja będzie dotyczyć przede wszystkim życia gospodarczego, ale w dużej mierze również systemu ochrony zdrowia. Obok głównego dokumentu, dotyczącego Polskiego Ładu, jest też projekt planu odbudowy odporności oraz wiele innych zmian w ochronie zdrowia, które wskazują priorytety, inaczej organizują, a wręcz przebudowują system.
Kluczową zmianą jest zwiększenie nakładów na ochronę zdrowia do 6 proc. PKB w 2023 r. oraz do 7 proc. PKB w 2027 r. Trzeba od razu zaznaczyć, że wzrost nakładów nie dotyczy tylko samych kosztów udzielania świadczeń, czyli nie jest on przeznaczony wprost na zwiększenie liczby finansowanych usług medycznych. Projekty opisują ogromną liczbę działań inwestycyjnych, w tym mających na celu odtworzenie bazy zasobów świadczeniodawców, rozbudowę systemów teleinformatycznych, wsparcie działalności naukowo-badawczej i edukacyjnej. Informując o zwiększeniu wydatków na ochronę zdrowia, rząd ma zatem na myśli wszystkie związane z nią obszary.
Elementem najbardziej przekładającym się na świadczenia zdrowotne jest oczywiście wzrost wysokości składki. W Polskim Ładzie zmienia się nie tylko jej wielkość, lecz także sposób pobierania. Powiedziałbym wręcz, że w rządowym projekcie składka zdrowotna… nie ma już znamion składki, ale raczej podatku. Będzie bowiem liniowa i nieodpisywana od podstawy opodatkowania.
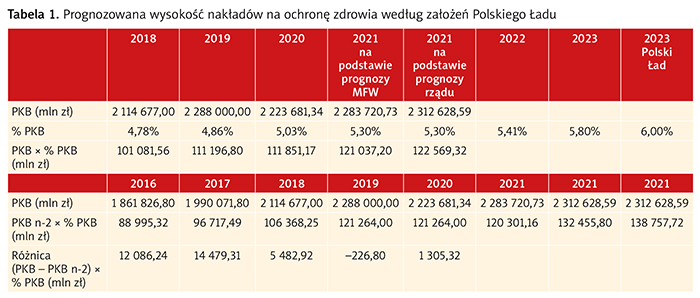
Czy jej wzrost istotnie zwiększy budżet świadczeń zdrowotnych? Trzeba pamiętać, że obecne zadłużenie, które przecież ciągnie się za nami i narasta, jest wyższe niż zapowiadane 14 mld zwiększonej składki. Jednak czy tak będzie? W tabeli 1 przedstawiam własną prognozę.
Nawet jeśli przyjmiemy prognozy rządu co do PKB, podwyższenie składki nie wpłynie na poprawę dostępności, a może jedynie na chwilę spowolnić wzrost zadłużenia. Jeśli jednak rządzący liczą, że połączą to z redukcją zasobów publicznego systemu, to może się okazać, że w liczbach zacznie się zgadzać. Obawiam się, że tylko w liczbach. Potrzeby zdrowotne się nie zmniejszą, brak medyków i niedofinansowanie ich wynagrodzeń, szkoleń – pozostaną.
Na propozycje rządu i zapowiadane zmiany patrzę globalnie. Dostrzegam, że od samego początku jest to zaplanowana strategia. Warto przypomnieć, że zmiana ustrojowa w ochronie zdrowia rozpoczęła się tak naprawdę od nowelizacji ustawy o działalności leczniczej wprowadzonej przez ministra zdrowia Konstantego Radziwiłła, która weszła w życie w 2016 r. Jej celem było zdekomercjalizowanie świadczeń zdrowotnych. To był pierwszy sygnał, że w finansowanej ze środków publicznych ochronie zdrowia nie będą funkcjonować mechanizmy rynkowe, czyli płatnik nie będzie płacił za konkretne usługi, ale tworzył swoiste budżety, których zadaniem będzie pokrywanie kosztów funkcjonowania podmiotu leczniczego. Idea ta miała odzwierciedlenie w sieci szpitali, która oprócz ustanowienia swoistej referencyjności wprowadziła również ryczałt. To nic innego jak budżety, przyzwyczajanie szpitali do nowego sposobu finansowania. Słuszność takiej koncepcji potwierdził późniejszy wyrok Trybunału Konstytucyjnego, w którym stwierdzono, że koszty realizacji świadczeń powinny być pokrywane z budżetu państwa.
Zmiany kroczą dalej
Wprowadza się kolejną reorganizację systemu, wskazując na kompleksową rolę podstawowej opieki zdrowotnej i zmieniając sposób finansowania ambulatoryjnej opieki specjalistycznej. Jednocześnie trzeba pamiętać, że stworzenie budżetu to działanie mające na celu ograniczenie wzrostu nakładów. To swoisty szklany sufit dla świadczeniodawcy, na którym ciąży jednocześnie obowiązek zapewnienia osobom uprawnionym dostępu do świadczeń zdrowotnych. W tej sytuacji w pełni uzasadnione jest pytanie – do jakich świadczeń.
Co do zasady w systemie budżetowym ich rodzaj oraz stopień zaangażowania do ich wykonania zasobów świadczeniodawcy determinuje z jednej strony bezwzględna potrzeba zdrowotna pacjenta, ale z drugiej – właśnie budżet, którym na całą swoją działalność dysponuje placówka. Dochodzi zatem do sytuacji, że to dyrektor szpitala ustanawia szczegółowy koszyk świadczeń gwarantowanych. Nikt inny, ale właśnie on ostatecznie wyznacza złoty środek między tym, co dla pacjenta jest niezbędne, a tym, na co ma pieniądze. Jeśli pacjentów jest więcej, wówczas szuka możliwości obniżenia kosztów, najczęściej poprzez modyfikację wszechstronności koszyka, a nawet szeroko pojętej jakości udzielanych w jego placówce świadczeń zdrowotnych. Zaczyna to zatem zmierzać w kierunku zasady, że „na NFZ” jest wszystko to, co bazowe i podstawowe. I nie mówi tego minister zdrowia – mówi to placówka.
Jest rzeczą oczywistą, że potrzeby zdrowotne pacjentów daleko wykraczają poza świadczenia bazowe i podstawowe. Co więcej – z roku na rok świadomość zdrowotna społeczeństwa wzrasta. Rośnie zatem jednocześnie świadomość potrzeb zdrowotnych. Wzrasta również świadomość, że na świecie pojawiają się nowe, często bardzo obiecujące technologie i możliwości terapeutyczne. W tej sytuacji naturalne jest, że pacjent poszukuje możliwości dostępu do tych rodzajów świadczeń, których nie może uzyskać „na NFZ”. W efekcie rozwija się ogromny rynek świadczeń komercyjnych, o czym pisałem w „Menedżerze Zdrowia” 3-4/2021.
Jedną rzecz można stwierdzić i przewidzieć bezsprzecznie: ta właśnie grupa pacjentów będzie na pewno odciążać system publiczny. Zaczynam się jednak zastanawiać, czy nie zostanie przekroczona granica pomiędzy tymi grupami. Czy zmiany nie będą prowadziły jednak do prywatyzacji systemu ochrony zdrowia. Wszak na ten system składają się nie tylko podmioty publiczne, lecz także prywatne. Czy dla uzyskania świadczenia zdrowotnego w oczekiwanym czasie oraz zakresie pacjent nie będzie skazany na korzystanie z prywatnej lecznicy? Już teraz rosną wydatki z tzw. prywatnego portfela Polaków. Coraz powszechniejsze i bardziej akceptowalne staje się to, że wiele świadczeń nie jest dostępnych „na NFZ”, choć teoretycznie są gwarantowane. Wolę nie myśleć, że jest to jeden z celów reformy. Nie można nie wspomnieć o kwestii inwestycji w ochronie zdrowia. Wprowadzane zmiany w zakresie oceny wniosków inwestycyjnych zwiększają kontrolę państwa nad rozbudowywaniem, a nawet odtwarzaniem zasobów ochrony zdrowia. Jeśli instrumenty te będą stosowane do racjonalnego wydawania pieniędzy z nadrzędnym celem zachowania dostępności, to będzie to słuszny kierunek. Jednak patrząc na ubogi portfel naszego systemu, obawiam się, że celem jest zmniejszenie wzrostu zasobów, a nawet ich likwidacja poprzez wstrzymanie inwestycji odtworzeniowych.
W kierunkach działań rządu zaproponowanych w Polskim Ładzie dostrzegam pewną systemową priorytetyzację. Projekt jest nakierowany na tworzenie różnego rodzaju instrumentów usprawniających komunikację systemową i zwiększających koordynację pomiędzy placówkami oraz wskazuje konkretne obszary, które rząd chce uratować przed obniżeniem jakości koszyka.
Przykładem może być onkologia, którą niejako wyciąga się z powszechnych regulacji – tworzy się sieć onkologiczną i wskazuje na zwiększone inwestycje, a nawet zwiększenie kwot, jakie będą przeznaczane bezpośrednio na leczenie. Do wrażliwych dziedzin należą również kardiologia i udzielanie świadczeń dzieciom. Niezaprzeczalna jest dziś konieczność odrębnego potraktowania także psychiatrii, w tym psychiatrii dziecięcej, oraz geriatrii.
W Polskim Ładzie jawi mi się obraz reorganizacji systemu w kierunku jasno określonego budżetu, w ramach którego świadczeniodawcy będą musieli zapewnić podstawowe, bazowe – jak pisałem – świadczenia zdrowotne. Dzięki obniżeniu jakości koszyka zwiększy się ich dostępność. Mówiąc wprost – skrócą kolejki. Widzę również grupy szczególne, których dotyczą odrębne projekty i programy, ale w jednym i drugim przypadku są to projekty zmierzające do zbudowania w ramach Polskiego Ładu powszechnej, socjalnej służby zdrowia. Równolegle niedomogi systemu publicznego – zawsze tak było – stają się przestrzenią rozwoju rynku komercyjnego. W związku z tym może się okazać, że bogatsi, płacący wyższą składkę i wyższe podatki, będą korzystać ze świadczeń prywatnych i – w ramach socjalnego państwa – pokrywać koszty leczenia tych, którzy mają niezasobny portfel. Warto też zwrócić uwagę, że konieczność wydawania pieniędzy na leczenie sprzyja budowaniu świadomości co do zdrowego trybu życia i profilaktyki. Bogatszy obywatel to ten, którego stać na zdrową żywność, uprawianie sportu, odpowiedni odpoczynek, urlop na naprawdę świeżym powietrzu, higienę snu. Obywatel, by móc zarabiać i płacić podatki, musi być wszak zdrowy i sprawny! To nowy wymiar solidaryzmu społecznego. Z jednej strony może on skutkować dobrym, społecznym wsparciem grup niżej uposażonych, z drugiej zaś – co już wykazałem – okaże się, że liczba pacjentów, czy też klientów, systemu publicznego się zmniejszy.
Naprzeciw tej sytuacji wychodzi Agencja Rozwoju Szpitali (ARS), która z pewnością będzie wiedziała, że zmiany, które omawiam, spowodują konieczność zmiany struktury szpitalnictwa.
Nie bez powodu od szpitali odłączono teraz ambulatoryjną opiekę specjalistyczną, by operację zmniejszenia zasobów szpitali przeprowadzić tylko na tej części, której ona faktycznie dotyczy. Mając u podstawy systemu podstawową opiekę zdrowotną, która zapewnia pacjentom profilaktykę oraz koordynację świadczeń ambulatoryjnych i diagnostyki, oraz właśnie odłączając od szpitali sieciowych poradnie specjalistyczne, można się skupić na uzyskaniu odpowiedzi na podstawowe i kluczowe pytanie – ile łóżek szpitalnych i jakich potrzeba nam w poszczególnych regionach.
„Zamykam oddział chirurgii”
To poważne zadanie stojące przez ARS. Określona przez Ministerstwo Zdrowia metodologia i zawarte w niej kategorie szpitali ewidentnie wskazują na to, że zadaniem Agencji będzie przeprowadzenie wielkiego audytu, oglądu zasobów szpitalnych i zderzenie ich z faktycznymi potrzebami zdrowotnymi populacji danego regionu.
Może się okazać, że jakiś szpital ma duże zasoby, ale nie ma odpowiedniej populacji, a co za tym idzie – nie ma adekwatnego do zasobu kontraktu z NFZ i przynosi straty. Może się oczywiście zdarzyć sytuacja odwrotna i wówczas konieczne będzie zainwestowanie w rozbudowę zasobów.
Bez wątpienia dość trudnym obszarem dla ARS będzie zmiana struktury świadczeniodawcy, a na pewno szczególnie trudnym ta zmiana, która będzie związana z redukcją zasobów. Bo o ile menedżerowie i organy prowadzące często zdają sobie sprawę z tego problemu, to są to decyzje polityczne wyjątkowo trudne do przekazania lokalnej społeczności. Myślę, że każdy samorząd będzie miał problem – i ma go od lat – żeby powiedzieć: „zamykam oddział chirurgii”. Agencja Rozwoju Szpitali będzie musiała to powiedzieć.
Ogromną odpowiedzialność biorą na siebie ci, którzy będą ekspertami tej instytucji, ponieważ sposób przeprowadzenia audytów, ich rekomendacje i decyzje, a później działania naprawcze nie tylko będą miały ogromny wpływ na życie lokalnych społeczności, lecz także przyniosą kolosalny skutek, który odczują wszyscy obywatele. Miejmy nadzieję, że będzie to skutek pozytywny.
Istotne jest, czy celem ARS będzie zastosowanie narzędzi adekwatnych do sytuacji szpitali, czy tylko ocena ich stanu oraz skategoryzowanie. Narzędzia, o które chodzi, to nie tylko pieniądze. To również skuteczne możliwości zmiany struktury podmiotu leczniczego, skuteczne możliwości zapewnienia kadr medycznych w podmiocie oraz wiele innych instrumentów. Jeśli ARS stwierdzi, że należałoby je zastosować, to powinna mieć je w swoich rękach i móc swobodnie nimi dysponować. Chyba że celem projektu jest jedynie ocena sytuacji i przedstawienie wyniku opinii publicznej. Wówczas na podstawie takiego opracowania można by odpowiedzialnie poinformować obywateli, że aby sytuacja w szpitalnictwie się poprawiła, to trzeba zapłacić np. o 5 proc. wyższą składkę zdrowotną i wydać z budżetu państwa kilka miliardów, co będzie się wiązać z koniecznością zwiększenia daniny publicznej.
Trzeba też będzie zadać społeczeństwu pytanie, czy takich zmian chce i czy się na nie zgadza. Jestem przekonany, że grupa, do której adresowane są programy socjalne, odpowie twierdząco, ponieważ jest zwolniona z konieczności opłacania większości danin publicznych, a zamiast tego otrzymuje pomoc od państwa w postaci kolejnych programów typu pieniądze plus. Ta grupa natomiast, która już i tak będzie się leczyć prywatnie i której podwyższono daninę publiczną, może się sprzeciwić. Kogo będzie więcej? Zawsze tych, którzy popierają obecny rząd i którzy w wyborach wybrali taką właśnie drogę dla Polski – i do których program Polskiego Ładu jest skierowany.
Tekst opublikowano w „Menedżerze Zdrowia” 5-6/2021. Czasopismo można zamówić na stronie: www.termedia.pl/mz/prenumerata.

– Ostatnie miesiące przyniosły duże medialne spektakle, podczas których politycy partii rządzącej przedstawili społeczeństwu wizję zreformowania kraju nazwaną Polskim Ładem. Opublikowano też wiele dokumentów, konkretnych projektów zmian prawnych, z których wynika, że propozycja będzie dotyczyć przede wszystkim życia gospodarczego, ale w dużej mierze również systemu ochrony zdrowia. Obok głównego dokumentu, dotyczącego Polskiego Ładu, jest też projekt planu odbudowy odporności oraz wiele innych zmian w ochronie zdrowia, które wskazują priorytety, inaczej organizują, a wręcz przebudowują system.
Kluczową zmianą jest zwiększenie nakładów na ochronę zdrowia do 6 proc. PKB w 2023 r. oraz do 7 proc. PKB w 2027 r. Trzeba od razu zaznaczyć, że wzrost nakładów nie dotyczy tylko samych kosztów udzielania świadczeń, czyli nie jest on przeznaczony wprost na zwiększenie liczby finansowanych usług medycznych. Projekty opisują ogromną liczbę działań inwestycyjnych, w tym mających na celu odtworzenie bazy zasobów świadczeniodawców, rozbudowę systemów teleinformatycznych, wsparcie działalności naukowo-badawczej i edukacyjnej. Informując o zwiększeniu wydatków na ochronę zdrowia, rząd ma zatem na myśli wszystkie związane z nią obszary.
Elementem najbardziej przekładającym się na świadczenia zdrowotne jest oczywiście wzrost wysokości składki. W Polskim Ładzie zmienia się nie tylko jej wielkość, lecz także sposób pobierania. Powiedziałbym wręcz, że w rządowym projekcie składka zdrowotna… nie ma już znamion składki, ale raczej podatku. Będzie bowiem liniowa i nieodpisywana od podstawy opodatkowania.
Czy jej wzrost istotnie zwiększy budżet świadczeń zdrowotnych? Trzeba pamiętać, że obecne zadłużenie, które przecież ciągnie się za nami i narasta, jest wyższe niż zapowiadane 14 mld zwiększonej składki. Jednak czy tak będzie? W tabeli 1 przedstawiam własną prognozę.

Nawet jeśli przyjmiemy prognozy rządu co do PKB, podwyższenie składki nie wpłynie na poprawę dostępności, a może jedynie na chwilę spowolnić wzrost zadłużenia. Jeśli jednak rządzący liczą, że połączą to z redukcją zasobów publicznego systemu, to może się okazać, że w liczbach zacznie się zgadzać. Obawiam się, że tylko w liczbach. Potrzeby zdrowotne się nie zmniejszą, brak medyków i niedofinansowanie ich wynagrodzeń, szkoleń – pozostaną.
Na propozycje rządu i zapowiadane zmiany patrzę globalnie. Dostrzegam, że od samego początku jest to zaplanowana strategia. Warto przypomnieć, że zmiana ustrojowa w ochronie zdrowia rozpoczęła się tak naprawdę od nowelizacji ustawy o działalności leczniczej wprowadzonej przez ministra zdrowia Konstantego Radziwiłła, która weszła w życie w 2016 r. Jej celem było zdekomercjalizowanie świadczeń zdrowotnych. To był pierwszy sygnał, że w finansowanej ze środków publicznych ochronie zdrowia nie będą funkcjonować mechanizmy rynkowe, czyli płatnik nie będzie płacił za konkretne usługi, ale tworzył swoiste budżety, których zadaniem będzie pokrywanie kosztów funkcjonowania podmiotu leczniczego. Idea ta miała odzwierciedlenie w sieci szpitali, która oprócz ustanowienia swoistej referencyjności wprowadziła również ryczałt. To nic innego jak budżety, przyzwyczajanie szpitali do nowego sposobu finansowania. Słuszność takiej koncepcji potwierdził późniejszy wyrok Trybunału Konstytucyjnego, w którym stwierdzono, że koszty realizacji świadczeń powinny być pokrywane z budżetu państwa.
Zmiany kroczą dalej
Wprowadza się kolejną reorganizację systemu, wskazując na kompleksową rolę podstawowej opieki zdrowotnej i zmieniając sposób finansowania ambulatoryjnej opieki specjalistycznej. Jednocześnie trzeba pamiętać, że stworzenie budżetu to działanie mające na celu ograniczenie wzrostu nakładów. To swoisty szklany sufit dla świadczeniodawcy, na którym ciąży jednocześnie obowiązek zapewnienia osobom uprawnionym dostępu do świadczeń zdrowotnych. W tej sytuacji w pełni uzasadnione jest pytanie – do jakich świadczeń.
Co do zasady w systemie budżetowym ich rodzaj oraz stopień zaangażowania do ich wykonania zasobów świadczeniodawcy determinuje z jednej strony bezwzględna potrzeba zdrowotna pacjenta, ale z drugiej – właśnie budżet, którym na całą swoją działalność dysponuje placówka. Dochodzi zatem do sytuacji, że to dyrektor szpitala ustanawia szczegółowy koszyk świadczeń gwarantowanych. Nikt inny, ale właśnie on ostatecznie wyznacza złoty środek między tym, co dla pacjenta jest niezbędne, a tym, na co ma pieniądze. Jeśli pacjentów jest więcej, wówczas szuka możliwości obniżenia kosztów, najczęściej poprzez modyfikację wszechstronności koszyka, a nawet szeroko pojętej jakości udzielanych w jego placówce świadczeń zdrowotnych. Zaczyna to zatem zmierzać w kierunku zasady, że „na NFZ” jest wszystko to, co bazowe i podstawowe. I nie mówi tego minister zdrowia – mówi to placówka.
Jest rzeczą oczywistą, że potrzeby zdrowotne pacjentów daleko wykraczają poza świadczenia bazowe i podstawowe. Co więcej – z roku na rok świadomość zdrowotna społeczeństwa wzrasta. Rośnie zatem jednocześnie świadomość potrzeb zdrowotnych. Wzrasta również świadomość, że na świecie pojawiają się nowe, często bardzo obiecujące technologie i możliwości terapeutyczne. W tej sytuacji naturalne jest, że pacjent poszukuje możliwości dostępu do tych rodzajów świadczeń, których nie może uzyskać „na NFZ”. W efekcie rozwija się ogromny rynek świadczeń komercyjnych, o czym pisałem w „Menedżerze Zdrowia” 3-4/2021.
Jedną rzecz można stwierdzić i przewidzieć bezsprzecznie: ta właśnie grupa pacjentów będzie na pewno odciążać system publiczny. Zaczynam się jednak zastanawiać, czy nie zostanie przekroczona granica pomiędzy tymi grupami. Czy zmiany nie będą prowadziły jednak do prywatyzacji systemu ochrony zdrowia. Wszak na ten system składają się nie tylko podmioty publiczne, lecz także prywatne. Czy dla uzyskania świadczenia zdrowotnego w oczekiwanym czasie oraz zakresie pacjent nie będzie skazany na korzystanie z prywatnej lecznicy? Już teraz rosną wydatki z tzw. prywatnego portfela Polaków. Coraz powszechniejsze i bardziej akceptowalne staje się to, że wiele świadczeń nie jest dostępnych „na NFZ”, choć teoretycznie są gwarantowane. Wolę nie myśleć, że jest to jeden z celów reformy. Nie można nie wspomnieć o kwestii inwestycji w ochronie zdrowia. Wprowadzane zmiany w zakresie oceny wniosków inwestycyjnych zwiększają kontrolę państwa nad rozbudowywaniem, a nawet odtwarzaniem zasobów ochrony zdrowia. Jeśli instrumenty te będą stosowane do racjonalnego wydawania pieniędzy z nadrzędnym celem zachowania dostępności, to będzie to słuszny kierunek. Jednak patrząc na ubogi portfel naszego systemu, obawiam się, że celem jest zmniejszenie wzrostu zasobów, a nawet ich likwidacja poprzez wstrzymanie inwestycji odtworzeniowych.
W kierunkach działań rządu zaproponowanych w Polskim Ładzie dostrzegam pewną systemową priorytetyzację. Projekt jest nakierowany na tworzenie różnego rodzaju instrumentów usprawniających komunikację systemową i zwiększających koordynację pomiędzy placówkami oraz wskazuje konkretne obszary, które rząd chce uratować przed obniżeniem jakości koszyka.
Przykładem może być onkologia, którą niejako wyciąga się z powszechnych regulacji – tworzy się sieć onkologiczną i wskazuje na zwiększone inwestycje, a nawet zwiększenie kwot, jakie będą przeznaczane bezpośrednio na leczenie. Do wrażliwych dziedzin należą również kardiologia i udzielanie świadczeń dzieciom. Niezaprzeczalna jest dziś konieczność odrębnego potraktowania także psychiatrii, w tym psychiatrii dziecięcej, oraz geriatrii.
W Polskim Ładzie jawi mi się obraz reorganizacji systemu w kierunku jasno określonego budżetu, w ramach którego świadczeniodawcy będą musieli zapewnić podstawowe, bazowe – jak pisałem – świadczenia zdrowotne. Dzięki obniżeniu jakości koszyka zwiększy się ich dostępność. Mówiąc wprost – skrócą kolejki. Widzę również grupy szczególne, których dotyczą odrębne projekty i programy, ale w jednym i drugim przypadku są to projekty zmierzające do zbudowania w ramach Polskiego Ładu powszechnej, socjalnej służby zdrowia. Równolegle niedomogi systemu publicznego – zawsze tak było – stają się przestrzenią rozwoju rynku komercyjnego. W związku z tym może się okazać, że bogatsi, płacący wyższą składkę i wyższe podatki, będą korzystać ze świadczeń prywatnych i – w ramach socjalnego państwa – pokrywać koszty leczenia tych, którzy mają niezasobny portfel. Warto też zwrócić uwagę, że konieczność wydawania pieniędzy na leczenie sprzyja budowaniu świadomości co do zdrowego trybu życia i profilaktyki. Bogatszy obywatel to ten, którego stać na zdrową żywność, uprawianie sportu, odpowiedni odpoczynek, urlop na naprawdę świeżym powietrzu, higienę snu. Obywatel, by móc zarabiać i płacić podatki, musi być wszak zdrowy i sprawny! To nowy wymiar solidaryzmu społecznego. Z jednej strony może on skutkować dobrym, społecznym wsparciem grup niżej uposażonych, z drugiej zaś – co już wykazałem – okaże się, że liczba pacjentów, czy też klientów, systemu publicznego się zmniejszy.
Naprzeciw tej sytuacji wychodzi Agencja Rozwoju Szpitali (ARS), która z pewnością będzie wiedziała, że zmiany, które omawiam, spowodują konieczność zmiany struktury szpitalnictwa.
Nie bez powodu od szpitali odłączono teraz ambulatoryjną opiekę specjalistyczną, by operację zmniejszenia zasobów szpitali przeprowadzić tylko na tej części, której ona faktycznie dotyczy. Mając u podstawy systemu podstawową opiekę zdrowotną, która zapewnia pacjentom profilaktykę oraz koordynację świadczeń ambulatoryjnych i diagnostyki, oraz właśnie odłączając od szpitali sieciowych poradnie specjalistyczne, można się skupić na uzyskaniu odpowiedzi na podstawowe i kluczowe pytanie – ile łóżek szpitalnych i jakich potrzeba nam w poszczególnych regionach.
„Zamykam oddział chirurgii”
To poważne zadanie stojące przez ARS. Określona przez Ministerstwo Zdrowia metodologia i zawarte w niej kategorie szpitali ewidentnie wskazują na to, że zadaniem Agencji będzie przeprowadzenie wielkiego audytu, oglądu zasobów szpitalnych i zderzenie ich z faktycznymi potrzebami zdrowotnymi populacji danego regionu.
Może się okazać, że jakiś szpital ma duże zasoby, ale nie ma odpowiedniej populacji, a co za tym idzie – nie ma adekwatnego do zasobu kontraktu z NFZ i przynosi straty. Może się oczywiście zdarzyć sytuacja odwrotna i wówczas konieczne będzie zainwestowanie w rozbudowę zasobów.
Bez wątpienia dość trudnym obszarem dla ARS będzie zmiana struktury świadczeniodawcy, a na pewno szczególnie trudnym ta zmiana, która będzie związana z redukcją zasobów. Bo o ile menedżerowie i organy prowadzące często zdają sobie sprawę z tego problemu, to są to decyzje polityczne wyjątkowo trudne do przekazania lokalnej społeczności. Myślę, że każdy samorząd będzie miał problem – i ma go od lat – żeby powiedzieć: „zamykam oddział chirurgii”. Agencja Rozwoju Szpitali będzie musiała to powiedzieć.
Ogromną odpowiedzialność biorą na siebie ci, którzy będą ekspertami tej instytucji, ponieważ sposób przeprowadzenia audytów, ich rekomendacje i decyzje, a później działania naprawcze nie tylko będą miały ogromny wpływ na życie lokalnych społeczności, lecz także przyniosą kolosalny skutek, który odczują wszyscy obywatele. Miejmy nadzieję, że będzie to skutek pozytywny.
Istotne jest, czy celem ARS będzie zastosowanie narzędzi adekwatnych do sytuacji szpitali, czy tylko ocena ich stanu oraz skategoryzowanie. Narzędzia, o które chodzi, to nie tylko pieniądze. To również skuteczne możliwości zmiany struktury podmiotu leczniczego, skuteczne możliwości zapewnienia kadr medycznych w podmiocie oraz wiele innych instrumentów. Jeśli ARS stwierdzi, że należałoby je zastosować, to powinna mieć je w swoich rękach i móc swobodnie nimi dysponować. Chyba że celem projektu jest jedynie ocena sytuacji i przedstawienie wyniku opinii publicznej. Wówczas na podstawie takiego opracowania można by odpowiedzialnie poinformować obywateli, że aby sytuacja w szpitalnictwie się poprawiła, to trzeba zapłacić np. o 5 proc. wyższą składkę zdrowotną i wydać z budżetu państwa kilka miliardów, co będzie się wiązać z koniecznością zwiększenia daniny publicznej.
Trzeba też będzie zadać społeczeństwu pytanie, czy takich zmian chce i czy się na nie zgadza. Jestem przekonany, że grupa, do której adresowane są programy socjalne, odpowie twierdząco, ponieważ jest zwolniona z konieczności opłacania większości danin publicznych, a zamiast tego otrzymuje pomoc od państwa w postaci kolejnych programów typu pieniądze plus. Ta grupa natomiast, która już i tak będzie się leczyć prywatnie i której podwyższono daninę publiczną, może się sprzeciwić. Kogo będzie więcej? Zawsze tych, którzy popierają obecny rząd i którzy w wyborach wybrali taką właśnie drogę dla Polski – i do których program Polskiego Ładu jest skierowany.
Tekst opublikowano w „Menedżerze Zdrowia” 5-6/2021. Czasopismo można zamówić na stronie: www.termedia.pl/mz/prenumerata.