Szpital podstawą systemu ochrony zdrowia w Polsce?

– Tytuł jest oczywistą prowokacją. Fundamentem powinna być podstawowa opieka zdrowotna (POZ). Chociaż zmiany wywołane epidemią koronawirusa mogą spowodować, że funkcję tę rzeczywiście przejmą szpitale, którym zostaną powierzone kolejne obowiązki z zakresu POZ – pisze Janusz Atłachowicz w „Menedżerze Zdrowia”.
Tekst Janusza Atłachowicza, pełniącego obowiązki dyrektora Szpitala Wojewódzkiego im. Prymasa Kardynała Stefana Wyszyńskiego w Sieradzu:
– Dlaczego kolejne? Bo nocna i świąteczna pomoc lekarska i pielęgniarska zarówno stacjonarna, jak i wyjazdowa została już dorzucona szpitalom sieciowym pierwszego stopnia. Nawet jeśli nie chciały, musiały ją zorganizować, żeby wejść do sieci i uzyskać ryczałtowe wynagrodzenie. Jeszcze gdy pobierałem nauki o zarządzaniu w ochronie zdrowia, uczono mnie, że system ochrony zdrowia obrazowo można przedstawić w formie piramidy (ryc. 1).
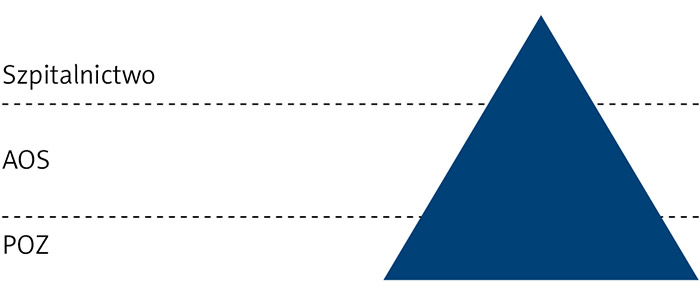
Podstawę tej piramidy powinni stanowić świadczeniodawcy (aktualnie bardziej poprawna nazwa to podmioty lecznicze), jakimi są lekarze rodzinni lub generalnie POZ. To najliczniejsza grupa podmiotów – lekarzy rodzinnych lub praktyk lekarzy rodzinnych, zlokalizowanych najbliżej pacjenta, by zapewnić dobry dostęp do świadczeń. Najtańsza w utrzymaniu, gdyż nie wymaga skomplikowanej infrastruktury budowlanej oraz kosztownego wyposażenia w aparaturę i sprzęt medyczny. Druga warstwa piramidy to podmioty realizujące ambulatoryjną opiekę specjalistyczną (AOS) – lekarze specjaliści, którzy przejmują pacjenta od POZ i po pogłębionej diagnostyce leczą go ambulatoryjnie (łącznie z małymi zabiegami), a następnie odsyłają do lekarza POZ w celu prowadzenia dalszego leczenia według już ustalonego planu. No i najcięższy kaliber systemu ochrony zdrowia – szpitale. Do nich pacjenci powinni trafiać naprawdę w ostateczności, gdy leczenie, a zwłaszcza wyleczenie pacjenta z danej choroby nie jest możliwe na dwóch wcześniejszych poziomach. Wiadomo, że szpital to bardzo rozbudowana infrastruktura. Działka „uzbrojona po zęby”, grunt pod budynek lub zespół budynków zwykle o dość znacznej kubaturze. Sieci i instalacje wszelkiej maści. Aparatura medyczna, niejednokrotnie o wielomilionowej wartości. Wszystko to musi być zasilane, ogrzewane, sprzątane, malowane, przeglądane i konserwowane oraz remontowane. Wymieniane na nowe lub bardziej nowoczesne ze względu na starzenie się techniczne lub technologiczne. Infrastruktura szpitalna powinna spełniać wymogi stosownych przepisów i oczywiście oczekiwania użytkowników – pacjentów i personelu. To kosztuje i musi kosztować. Dlatego trudno znaleźć oddział, na którym koszt pobytu, bez kosztów terapii, jest niższy niż 200–300 zł na dobę. Główny składnik kosztów leczenia to wynagrodzenia personelu medycznego i pozostałego. Ten składnik stale rośnie. Ze względu na zaplanowany wzrost wynagrodzeń, ze względu na brak tych pracowników na rynku pracy (dotyczy to głównie lekarzy i pielęgniarek, jak w przypadku szpitala w Wieluniu – położnych i pielęgniarek neonatologicznych) oraz z powodu epidemii koronawirusa.
Podobny podział, oparty na schemacie piramidy, można zastosować do szpitali. Podstawę będą stanowiły głównie szpitale powiatowe i miejskie. Samych powiatowych jest ok. 300. Środek piramidy to placówki wojewódzkie i specjalistyczne, a na szczycie są szpitale kliniczne oraz instytuty. Powyższa logika hierarchii obowiązuje niezależnie od sposobu finansowania systemu ochrony zdrowia – budżetowego (z podatków) czy ze składek ubezpieczonych.
Przepraszam czytelników „Menedżera Zdrowia” za tak trywialny sposób opisu systemu ochrony zdrowia, zapewne znany większości. Większości praktyków, którzy mają do czynienia z zarządzaniem szpitalem lub innym podmiotem systemu ochrony zdrowia. To jednak nie praktycy mają decydujący lub choćby jakikolwiek wpływ na to, jak ewoluuje system ochrony zdrowia. Uważam, że za chwilę będzie on pokonywał kolejny zakręt w historii swoich zmian od 1999 r., kiedy to (z ostatnim dniem 1998 r.) rozstano się z budżetowym systemem finansowania oraz wprowadzono samodzielność i samofinansowanie zakładów opieki zdrowotnej. Będzie to zapewne jeszcze jedna, może trochę większa, ale jednak „naprawa”. Ile jeszcze razy będzie i może być naprawiany ten system?
Przesłanki skłaniające do takiego wniosku:
• zmiany, które zaszły po odejściu ministra Łukasza Szumowskiego,
• sytuacja epidemiologiczna związana z koronawirusem,
• sytuacja szpitali sieciowych i jednoimiennych w realizacji ryczałtu i kontraktów z NFZ,
• koniec obowiązywania ustawy o sieci szpitali w czerwcu 2021 r.
Zmiana ministra zdrowia
Zmianę na stanowisku ministra zdrowia Łukasza Szumowskiego, który był lekarzem, na ekonomistę Adama Niedzielskiego oceniam pozytywnie. Niedzielski to absolwent Szkoły Głównej Handlowej, który ukończył dwa kierunki: ekonomię oraz metody ilościowe i systemy informacyjne. Doktor nauk ekonomicznych. Jest ekspertem z zakresu zarządzania publicznego. Zwłaszcza ta ostatnia cecha wróży dobrze zmianom, które przed nami. Mam nadzieję, że popatrzy na system całościowo – z góry, a nie będzie dokonywał wyrywkowych zmian małych elementów i to dopiero wówczas, gdy się pali. Jako ekonomista powinien przy podejmowaniu decyzji opierać się na liczbach, zwłaszcza strategicznych. Mieszanka zarządzania publicznego, nauk ekonomicznych i finansów oraz systemów informacyjnych powinna dać dobry efekt. Zwłaszcza że wcześniejsza praca nowego ministra w NFZ pozwoliła mu poznać problemy, z którymi będzie się zmagał. Prezydent podpisał ustawę o tzw. pionizacji NFZ. Wcześniej NFZ stracił samodzielność, niezależność od Ministerstwa Zdrowia. Teraz samodzielność stracą wojewódzkie oddziały Funduszu, stając się strukturami bezpośrednio podlegającymi prezesowi NFZ. Centralizacja, za którą nie przepadam, ma swoje wady, ale ma też zalety związane z unifikacją czy standaryzacją działań. Z kolei standaryzacja jest podstawowym narzędziem w metodologii Lean – najbardziej efektywnego sposobu wykonywania danego procesu, biorąc pod uwagę czas, koszt i jakość. Porównałbym standaryzację oddziałów wojewódzkich NFZ do sieci McDonald’s czy KFC. Nieważne w jakiej jesteśmy placówce, wszędzie proces obsługi przebiega tak samo. Jeżeli NFZ ma wracać do organizacji konkursów na świadczenia zdrowotne, standaryzacja powinna dać pozytywny efekt. Podobnie jak sposób rozliczania udzielonych świadczeń czy proces kontroli podmiotów leczniczych. Warunkiem, żeby tak było, jest bardzo sprawnie zarządzana organizacja.
Sytuacja epidemiologiczna
Obecnie, po doświadczeniach z pierwszych miesięcy epidemii COVID-19, wszyscy w systemie ochrony zdrowia jesteśmy mądrzejsi, a szpitalnictwo szczególnie. Nie było lekarstwa na tę chorobę i praktycznie nadal go nie ma. Personel medyczny nie miał umiejętności postępowania z pacjentami z podejrzeniem zarażenia koronawirusem i leczenia zakażonych. Również z umiejętnością zabezpieczenia się pracowników ochrony zdrowia przed zakażeniem było bardzo różnie. Przez 6 miesięcy obcowania z koronawirusem obyliśmy się z tym. Wiemy, że wcale nie jest tak łatwo się zarazić, jeżeli przestrzega się kilku zasad: minimalizowanie czasu kontaktu bezpośredniego, zachowanie dystansu oraz stosowanie zabezpieczenia indywidualnego. Dostosowanie infrastruktury szpitala do wymogów izolacji w celu zmniejszenia ryzyka zakażenia personelu i pacjentów to jednak kolejne nieprzewidziane wydatki oraz wyższe koszty, których nikt nie planował. Po początkowym chaosie związanym z brakiem środków ochrony indywidualnej – maseczek chirurgicznych, przyłbic, rękawiczek oraz kombinezonów i fartuchów z flizeliny, obecnie jest mniejszy problem z zaopatrzeniem. Za to w zakresie kosztów mamy eksplozję wzrostu cen sprzętu jednorazowego użytku, którego zużywa się w szpitalu mnóstwo. Cena netto pudełka rękawiczek nitrylowych potrafiła podskoczyć z 12 zł do 45 zł. Opłata za odbiór kilograma odpadów medycznych wzrosła trzykrotnie. Zwiększyły się nie tylko ceny środków ochrony indywidualnej, lecz także ich zużycie. To dodatkowy koszt zabezpieczenia się przed koronawirusem, który zapewne będzie nam towarzyszył już na stałe. Problemem jest też to, że pacjenci przestraszeni możliwością zakażenia się koronawirusem starają się unikać szpitali, jak tylko mogą. Na ich wyobraźnię działały informacje o zamykaniu na czas określony z powodu zakażenia kolejnych oddziałów lub komórek organizacyjnych szpitala. W placówce, którą zarządzam, dotyczyło to czterech oddziałów oraz apteki. Te przypadki po analizie zespołu ds. epidemii dały nam wiedzę, jak się lepiej zabezpieczyć przed takimi sytuacjami. Likwidacja części wejść do szpitala, wprowadzenie pomiaru temperatury i wywiadu przy pozostałych wejściach oraz organizacja izolatoriów spowodowały, że już się nam nie zdarza wyłączanie z funkcjonowania oddziałów. Wiemy jednak, że zarażać koronawirusem może nawet osoba niemająca żadnych objawów, dlatego nie ma stuprocentowo pewnego sposobu zabezpieczenia się przed zarażeniem […].
Tekst w całości opublikowano w „Menedżerze Zdrowia” 7-8/2020. Czasopismo można zamówić na stronie: www.termedia.pl/mz/prenumerata.
Autor w momencie pisania artykułu był dyrektorem Samodzielnego Publicznego Zakładu Opieki Zdrowotnej w Wieluniu.
Zachęcamy do polubienia profilu „Menedżera Zdrowia” na Facebooku: www.facebook.com/MenedzerZdrowia i obserwowania kont na Twitterze i LinkedInie: www.twitter.com/MenedzerZdrowia i www.linkedin.com/MenedzerZdrowia.
– Dlaczego kolejne? Bo nocna i świąteczna pomoc lekarska i pielęgniarska zarówno stacjonarna, jak i wyjazdowa została już dorzucona szpitalom sieciowym pierwszego stopnia. Nawet jeśli nie chciały, musiały ją zorganizować, żeby wejść do sieci i uzyskać ryczałtowe wynagrodzenie. Jeszcze gdy pobierałem nauki o zarządzaniu w ochronie zdrowia, uczono mnie, że system ochrony zdrowia obrazowo można przedstawić w formie piramidy (ryc. 1).

Podstawę tej piramidy powinni stanowić świadczeniodawcy (aktualnie bardziej poprawna nazwa to podmioty lecznicze), jakimi są lekarze rodzinni lub generalnie POZ. To najliczniejsza grupa podmiotów – lekarzy rodzinnych lub praktyk lekarzy rodzinnych, zlokalizowanych najbliżej pacjenta, by zapewnić dobry dostęp do świadczeń. Najtańsza w utrzymaniu, gdyż nie wymaga skomplikowanej infrastruktury budowlanej oraz kosztownego wyposażenia w aparaturę i sprzęt medyczny. Druga warstwa piramidy to podmioty realizujące ambulatoryjną opiekę specjalistyczną (AOS) – lekarze specjaliści, którzy przejmują pacjenta od POZ i po pogłębionej diagnostyce leczą go ambulatoryjnie (łącznie z małymi zabiegami), a następnie odsyłają do lekarza POZ w celu prowadzenia dalszego leczenia według już ustalonego planu. No i najcięższy kaliber systemu ochrony zdrowia – szpitale. Do nich pacjenci powinni trafiać naprawdę w ostateczności, gdy leczenie, a zwłaszcza wyleczenie pacjenta z danej choroby nie jest możliwe na dwóch wcześniejszych poziomach. Wiadomo, że szpital to bardzo rozbudowana infrastruktura. Działka „uzbrojona po zęby”, grunt pod budynek lub zespół budynków zwykle o dość znacznej kubaturze. Sieci i instalacje wszelkiej maści. Aparatura medyczna, niejednokrotnie o wielomilionowej wartości. Wszystko to musi być zasilane, ogrzewane, sprzątane, malowane, przeglądane i konserwowane oraz remontowane. Wymieniane na nowe lub bardziej nowoczesne ze względu na starzenie się techniczne lub technologiczne. Infrastruktura szpitalna powinna spełniać wymogi stosownych przepisów i oczywiście oczekiwania użytkowników – pacjentów i personelu. To kosztuje i musi kosztować. Dlatego trudno znaleźć oddział, na którym koszt pobytu, bez kosztów terapii, jest niższy niż 200–300 zł na dobę. Główny składnik kosztów leczenia to wynagrodzenia personelu medycznego i pozostałego. Ten składnik stale rośnie. Ze względu na zaplanowany wzrost wynagrodzeń, ze względu na brak tych pracowników na rynku pracy (dotyczy to głównie lekarzy i pielęgniarek, jak w przypadku szpitala w Wieluniu – położnych i pielęgniarek neonatologicznych) oraz z powodu epidemii koronawirusa.
Podobny podział, oparty na schemacie piramidy, można zastosować do szpitali. Podstawę będą stanowiły głównie szpitale powiatowe i miejskie. Samych powiatowych jest ok. 300. Środek piramidy to placówki wojewódzkie i specjalistyczne, a na szczycie są szpitale kliniczne oraz instytuty. Powyższa logika hierarchii obowiązuje niezależnie od sposobu finansowania systemu ochrony zdrowia – budżetowego (z podatków) czy ze składek ubezpieczonych.
Przepraszam czytelników „Menedżera Zdrowia” za tak trywialny sposób opisu systemu ochrony zdrowia, zapewne znany większości. Większości praktyków, którzy mają do czynienia z zarządzaniem szpitalem lub innym podmiotem systemu ochrony zdrowia. To jednak nie praktycy mają decydujący lub choćby jakikolwiek wpływ na to, jak ewoluuje system ochrony zdrowia. Uważam, że za chwilę będzie on pokonywał kolejny zakręt w historii swoich zmian od 1999 r., kiedy to (z ostatnim dniem 1998 r.) rozstano się z budżetowym systemem finansowania oraz wprowadzono samodzielność i samofinansowanie zakładów opieki zdrowotnej. Będzie to zapewne jeszcze jedna, może trochę większa, ale jednak „naprawa”. Ile jeszcze razy będzie i może być naprawiany ten system?
Przesłanki skłaniające do takiego wniosku:
• zmiany, które zaszły po odejściu ministra Łukasza Szumowskiego,
• sytuacja epidemiologiczna związana z koronawirusem,
• sytuacja szpitali sieciowych i jednoimiennych w realizacji ryczałtu i kontraktów z NFZ,
• koniec obowiązywania ustawy o sieci szpitali w czerwcu 2021 r.
Zmiana ministra zdrowia
Zmianę na stanowisku ministra zdrowia Łukasza Szumowskiego, który był lekarzem, na ekonomistę Adama Niedzielskiego oceniam pozytywnie. Niedzielski to absolwent Szkoły Głównej Handlowej, który ukończył dwa kierunki: ekonomię oraz metody ilościowe i systemy informacyjne. Doktor nauk ekonomicznych. Jest ekspertem z zakresu zarządzania publicznego. Zwłaszcza ta ostatnia cecha wróży dobrze zmianom, które przed nami. Mam nadzieję, że popatrzy na system całościowo – z góry, a nie będzie dokonywał wyrywkowych zmian małych elementów i to dopiero wówczas, gdy się pali. Jako ekonomista powinien przy podejmowaniu decyzji opierać się na liczbach, zwłaszcza strategicznych. Mieszanka zarządzania publicznego, nauk ekonomicznych i finansów oraz systemów informacyjnych powinna dać dobry efekt. Zwłaszcza że wcześniejsza praca nowego ministra w NFZ pozwoliła mu poznać problemy, z którymi będzie się zmagał. Prezydent podpisał ustawę o tzw. pionizacji NFZ. Wcześniej NFZ stracił samodzielność, niezależność od Ministerstwa Zdrowia. Teraz samodzielność stracą wojewódzkie oddziały Funduszu, stając się strukturami bezpośrednio podlegającymi prezesowi NFZ. Centralizacja, za którą nie przepadam, ma swoje wady, ale ma też zalety związane z unifikacją czy standaryzacją działań. Z kolei standaryzacja jest podstawowym narzędziem w metodologii Lean – najbardziej efektywnego sposobu wykonywania danego procesu, biorąc pod uwagę czas, koszt i jakość. Porównałbym standaryzację oddziałów wojewódzkich NFZ do sieci McDonald’s czy KFC. Nieważne w jakiej jesteśmy placówce, wszędzie proces obsługi przebiega tak samo. Jeżeli NFZ ma wracać do organizacji konkursów na świadczenia zdrowotne, standaryzacja powinna dać pozytywny efekt. Podobnie jak sposób rozliczania udzielonych świadczeń czy proces kontroli podmiotów leczniczych. Warunkiem, żeby tak było, jest bardzo sprawnie zarządzana organizacja.
Sytuacja epidemiologiczna
Obecnie, po doświadczeniach z pierwszych miesięcy epidemii COVID-19, wszyscy w systemie ochrony zdrowia jesteśmy mądrzejsi, a szpitalnictwo szczególnie. Nie było lekarstwa na tę chorobę i praktycznie nadal go nie ma. Personel medyczny nie miał umiejętności postępowania z pacjentami z podejrzeniem zarażenia koronawirusem i leczenia zakażonych. Również z umiejętnością zabezpieczenia się pracowników ochrony zdrowia przed zakażeniem było bardzo różnie. Przez 6 miesięcy obcowania z koronawirusem obyliśmy się z tym. Wiemy, że wcale nie jest tak łatwo się zarazić, jeżeli przestrzega się kilku zasad: minimalizowanie czasu kontaktu bezpośredniego, zachowanie dystansu oraz stosowanie zabezpieczenia indywidualnego. Dostosowanie infrastruktury szpitala do wymogów izolacji w celu zmniejszenia ryzyka zakażenia personelu i pacjentów to jednak kolejne nieprzewidziane wydatki oraz wyższe koszty, których nikt nie planował. Po początkowym chaosie związanym z brakiem środków ochrony indywidualnej – maseczek chirurgicznych, przyłbic, rękawiczek oraz kombinezonów i fartuchów z flizeliny, obecnie jest mniejszy problem z zaopatrzeniem. Za to w zakresie kosztów mamy eksplozję wzrostu cen sprzętu jednorazowego użytku, którego zużywa się w szpitalu mnóstwo. Cena netto pudełka rękawiczek nitrylowych potrafiła podskoczyć z 12 zł do 45 zł. Opłata za odbiór kilograma odpadów medycznych wzrosła trzykrotnie. Zwiększyły się nie tylko ceny środków ochrony indywidualnej, lecz także ich zużycie. To dodatkowy koszt zabezpieczenia się przed koronawirusem, który zapewne będzie nam towarzyszył już na stałe. Problemem jest też to, że pacjenci przestraszeni możliwością zakażenia się koronawirusem starają się unikać szpitali, jak tylko mogą. Na ich wyobraźnię działały informacje o zamykaniu na czas określony z powodu zakażenia kolejnych oddziałów lub komórek organizacyjnych szpitala. W placówce, którą zarządzam, dotyczyło to czterech oddziałów oraz apteki. Te przypadki po analizie zespołu ds. epidemii dały nam wiedzę, jak się lepiej zabezpieczyć przed takimi sytuacjami. Likwidacja części wejść do szpitala, wprowadzenie pomiaru temperatury i wywiadu przy pozostałych wejściach oraz organizacja izolatoriów spowodowały, że już się nam nie zdarza wyłączanie z funkcjonowania oddziałów. Wiemy jednak, że zarażać koronawirusem może nawet osoba niemająca żadnych objawów, dlatego nie ma stuprocentowo pewnego sposobu zabezpieczenia się przed zarażeniem […].
Tekst w całości opublikowano w „Menedżerze Zdrowia” 7-8/2020. Czasopismo można zamówić na stronie: www.termedia.pl/mz/prenumerata.
Autor w momencie pisania artykułu był dyrektorem Samodzielnego Publicznego Zakładu Opieki Zdrowotnej w Wieluniu.
Zachęcamy do polubienia profilu „Menedżera Zdrowia” na Facebooku: www.facebook.com/MenedzerZdrowia i obserwowania kont na Twitterze i LinkedInie: www.twitter.com/MenedzerZdrowia i www.linkedin.com/MenedzerZdrowia.