Wpływ snu na funkcjonowanie w małżeństwie i aktywność seksualną

28-letni mężczyzna zgłosił się do poradni leczenia zaburzeń snu z powodu negatywnego wpływu zaburzeń rytmu snu na jakość relacji małżeńskiej, w tym na jakość życia seksualnego. - Leczenie lekiem nasennym nie było skuteczne, podobnie jak leczenie melatoniną. Dopiero zastosowanie pełnego programu leczenia chronobiologicznego doprowadziło do istotnej poprawy - opisują przypadek pacjenta Joanna Katarzyna Szmyd, Adam Wichniak, Justyna Anna Holka-Pokorska i Michał Lew-Starowicz.
Artykuł Adama Wichniaka z III Kliniki Psychiatrycznej Instytutu Psychiatrii i Neurologii w Warszawie i Ośrodka Medycyny Snu Zakładu Neurofizjologii Klinicznej Instytutu Psychiatrii i Neurologii w Warszawie, a także Joanny Katarzyny Szmyd, Justyny Anny Holki-Pokorskiej i Michała Lwa-Starowicza z III Kliniki Psychiatrycznej Instytutu Psychiatrii i Neurologii w Warszawie:
- Zalecana długość snu dla osoby dorosłej to od 7 do 9 godzin na dobę [1]. Potrzeba snu nie ogranicza się jednak tylko do liczbą godzin. Kluczową kwestią jest także pora snu, która powinna być zgodna rytmem okołodobowym śpiącej osoby. Rytm ten jest sterowany przez centralny zegar biologiczny zlokalizowany w jądrach nadskrzyżowaniowych, w przednim podwzgórzu i wpływa na dobowy cykl zmian istotnych procesów fizjologicznych (np. rytm snu i czuwania, temperaturę ciała, metabolizm i homeostazę energetyczną, czynność układu krążenia, hormonalnego, pokarmowego i oddechowego) [2].
Centralny zegar biologiczny jest czuły na sygnały płynące ze środowiska zewnętrznego, takie jak zmiany intensywności światła czy zmiany temperatury [3, 4]. Jego funkcjonowanie może być łatwo zaburzane przez długotrwałą ekspozycję na niebieskie światło monitorów, szybkie pokonywanie dużych odległości geograficznych, pracę zmianową, nieregularne pory posiłków i inne zmiany społeczne oraz kulturowe (znaczne różnice w rytmie aktywności pomiędzy dniami roboczymi a wolnymi od pracy) [5].
Klasyfikacja preferencji dobowych dzieli ludzi pod kątem preferencji co do pory snu i aktywności na „skowronki” i „sowy”, w terminologii medycznej określane odpowiednio jako osoby o chronotypie porannym, wieczornym lub pośrednim. Kwestionariusz MEQ (Morningness-Eveningness Questionnaire) w oparciu o preferowane pory zasypiania, budzenia się i podejmowania aktywności identyfikuje 5 chronotypów, do których zaliczamy kolejno: chronotyp zdecydowanie wieczorny, chronotyp umiarkowanie wieczorny, chronotyp pośredni, chronotyp umiarkowanie poranny i chronotyp zdecydowanie poranny [6].
Preferencje dobowe regulują wiele obszarów życia, włączając w to bliskie relacje. Tak więc decyzja o zamieszkaniu i współdzieleniu sypialni z partnerem o odmiennym chronotypie jest znacząca nie tylko dla jakości snu, ale może też mieć istotny wpływ na częstotliwość kontaktów seksualnych i ogólną satysfakcję z życia seksualnego.
Zmiany w cyklu reakcji seksualnej warunkowane są współdziałaniem ośrodkowego i obwodowego układu nerwowego, neuroprzekaźników oraz hormonów i zachodzą w odpowiedzi na stymulację seksualną, która nie jest zależna od centralnego zegara biologicznego [7]. Jeśli jednak weźmiemy pod uwagę dobowe wahania wydzielania testosteronu u mężczyzn, okazuje się, że najwyższe stężenie testosteronu całkowitego w surowicy krwi (750–800 ng/dL) przypada na godziny poranne pomiędzy 6 a 8, a najniższe stężenie (500 ng/dL) przypada na godziny wieczorne 18–20 [8]. Testosteron odgrywa także ważną rolę w zdrowiu psychicznym i seksualnym kobiet – jest hormonem decydującym o sile popędu seksualnego, choć nie w tak dużej mierze, jak u mężczyzn [9]. Najwyższy poziom wolnego testosteronu u kobiet, podobnie jak u mężczyzn, obserwuje się o godzinie 9 rano (205,8 pmol/L), a najniższy poziom o godzinie 21 (136,2 pmol/L) [10]. Istotne znaczenie dla siły pożądania seksualnego u kobiet mają także serotonina (wpływ hamujący) i dopamina (wpływ pobudzający). Hormonami o działaniu obniżającym popęd seksualny są także progestageny, prolaktyna, kortyzon i ACTH [7]. U obydwu płci siłę pożądania znosi uczucie senności, wywoływane m.in. przez działanie melatoniny, której stężenie jest najwyższe w godzinach nocnych [11]. Dobrą jakość życia seksualnego, oprócz układu hormonalnego, warunkuje stężenie mikroelementów, neuroprzekaźników, sprawność układu nerwowego oraz sercowo-naczyniowego, ogólny stan zdrowia człowieka, dla którego fundamentalne znaczenie ma sen [7].
Celem artykułu jest opisanie przypadku pacjenta, który zgłosił się do poradni leczenia zaburzeń snu z powodu negatywnego wpływu zaburzeń snu na jego życie małżeńskie, w tym jakość życia seksualnego.
Opis przypadku
Do poradni leczenia zaburzeń snu zgłosił się 28-letni pacjent. Głównym objawem, utrudniającym mu funkcjonowanie w związku, była bardzo późna pora kładzenia się do snu i wstawania rano. Pacjent opisywał, że najchętniej kładł się spać około godziny 3, wstawał około 11. Taki rytm snu nie stanowił wcześniej dla niego problemu, ponieważ pracuje jako informatyk i może rozpoczynać pracę dopiero około godziny 12. Z tego względu pacjent pozostawał w pracy dłużej wieczorem i często kończył aktywność zawodową dopiero około godziny 21–22. Przesunięcie rytmu snu na późne godziny rozpoczęło się w 2 klasie liceum. W klasie maturalnej pacjent bardzo się z tego powodu męczył, wstawanie rano na zajęcia lekcyjne było dla niego niezwykle uciążliwe i było możliwe tylko dzięki pomocy rodziców. Studia były wreszcie okresem, w którym możliwe stało się zapisywanie na ćwiczenia w godzinach popołudniowych, przez co późna pora zasypiania przestała być dla pacjenta problemem. Świadomy swych preferencji względem rytmu dobowego, wybrał miejsce pracy w taki sposób, aby mógł swobodnie wybierać porę rozpoczynania pracy. W związku z tym znacznie późniejsza pora snu, w stosunku do ogółu populacji, przestała być dla pacjenta uciążliwa.
Sytuacja uległa zmianie około 12 miesięcy przed pierwszym zgłoszeniem się do lekarza. Wtedy też pacjent zamieszkał razem ze swoją partnerką, obecnie żoną, która ma odmienny rytm snu, potrzebuje też więcej snu niż pacjent, tj. nie 7 a około 8 godzin. Żona rozpoczyna pracę o godzinie 8 rano, a ponieważ musi do niej dojechać, w dni robocze wstaje około 6:30. Do snu przygotowuje się już około 22 i zasypia około 22:30, czyli wtedy, kiedy pacjent dopiero wraca do domu. W dni wolne od pracy rytm snu żony jest stabilny i bardzo podobny. Rozbieżność rytmu snu pomiędzy małżonkami powodowała, że pacjent miał poczucie „mijania się w życiu” ze swoją żoną. Ponadto wzajemnie przeszkadzali sobie w czasie snu – pacjent hałasował późnym wieczorem, kiedy jego żona chciała spać, a ona hałasowała rano, wychodząc do pracy, kiedy spać chciał pacjent.
Warunki mieszkaniowe małżonków pozwalają na całkowite oddzielenie od siebie sypialni, ale zarówno pacjent, jak i jego żona uważają, „że to nienormalne”, aby młode małżeństwo sypiało oddzielnie. Po powrocie z pracy pacjent, około 23–24, często dążył do zbliżenia seksualnego, co było odrzucane przez jego żonę z powodu uczucia senności i zmęczenia. Jeśli dochodziło do zbliżenia, reakcje emocjonalne i seksualne żony były słabsze niż podczas stosunków seksualnych, które odbywały się w dni wolne od pracy, wczesnym wieczorem lub w ciągu dnia. Żona w dni wolne lubiła pozostawać dłużej w łóżku, choć budziła się o zbliżonej jak w dni robocze porze, czyli około 6:30–7 rano. Zaczynała się wówczas przytulać do pacjenta i, jak pacjent zauważał, miała ochotę współżyć, pacjent natomiast nie miał ochoty na seks o tak wczesnej porze.
Pytany o inne aspekty swojego trybu życia, pacjent zgłaszał, że po powrocie z pracy, gdy żona położyła się już do snu, on często w innym pokoju korzystał z Internetu: czytał wiadomości, wchodził na portale społecznościowe, oglądał filmy. Miał też zwyczaj jedzenia podczas tych czynności. Rano po wstaniu z łóżka zjadał przeważnie minimalne śniadanie, jechał do pracy samochodem, gdzie cały dzień spędzał, pracując w łagodnie oświetlonym pomieszczeniu. W dni wolne od pracy nigdy nie podejmował aktywności przed 12. Lubił za to późnowieczorne wyjścia do kina, po kolacji w restauracji po powrocie do domu miał ochotę na aktywność seksualną. Kolidowało to z rytmem snu i czuwania jego żony, która też lubiła wyjścia do kina, ale najchętniej na seans popołudniowy, a potem miała ochotę na kolację około 18–19. Jeśli wieczór miał zakończyć się udaną dla obu partnerów aktywnością seksualną, pacjent wiedział, że powrót do domu musiał nastąpić najpóźniej około godziny 21.
Późne pory snu i zakłócanie przez pacjenta snu żony stanowiły wielokrotny powód kłótni małżonków. Żona uważała, że pacjent mógłby zmienić swój rytm snu, gdyby naprawdę tego chciał. Przed zapisaniem się do poradni leczenia zaburzeń snu pacjent zgłosił się do lekarza rodzinnego, który zalecił mu stosowanie leku nasennego (zolpidem). Pacjent przyjmował lek przed północą, kilka razy rzeczywiście udało się mu szybko zasnąć, następnie jednak lek przestał działać, więc pacjent przerwał leczenie. Wtedy zaczął stosować melatoninę. Przyjmował ją godzinę przed położeniem się do snu, nie stosował w tym czasie żadnych innych interwencji wpływających na rytm snu. Podobnie jak w przypadku zolpidemu, pacjent przerwał leczenie z powodu braku poprawy.
Badanie stanu psychicznego oraz badanie fizykalne nie wykazały istotnych nieprawidłowości. Pacjent oświadczył, że jego ogólny stan zdrowia jest dobry. Zgłaszał umiarkowane spożywanie alkoholu, negował używanie innych niż alkohol substancji psychoaktywnych.
Na podstawie wywiadu zebranego od pacjenta i typowego przebiegu zaburzenia z początkiem w okresie adolescencji, rozpoznano zaburzenie z opóźnioną fazą snu i czuwania (delayed sleep-wake phase disorder – DSWPD). Diagnozę potwierdzono, prosząc pacjenta o prowadzenie przez 14 dni dziennika snu.
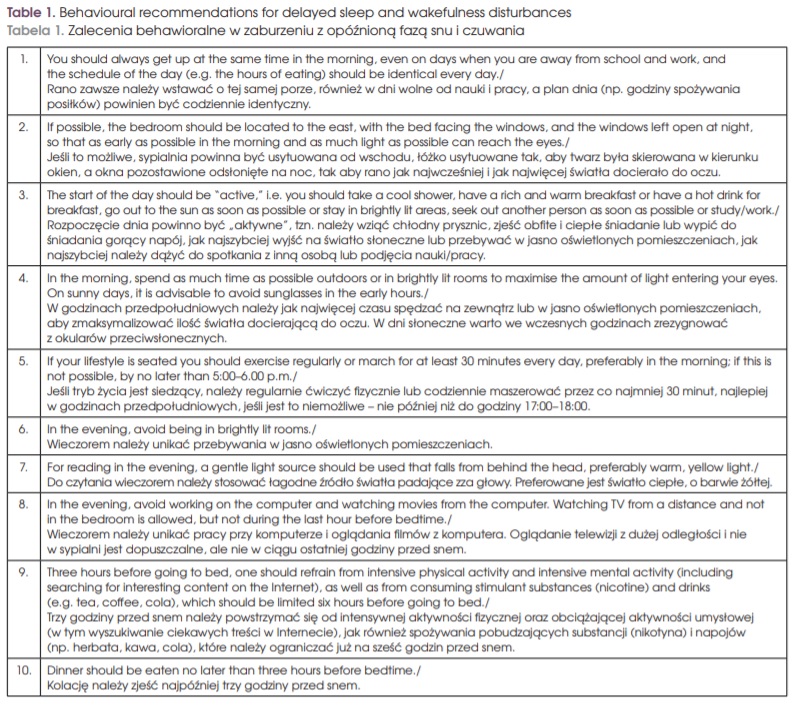
Zastosowano leczenie chronobiologiczne, zgodnie z opublikowanymi standardami leczenia DSWPD [2, 4]. Pacjent otrzymał poradnik zawierający listę z zaleceniami behawioralnymi.
Ustalono z pacjentem, że ustawiając budzik, będzie w stanie wstawać około 9:30 każdego dnia. Jako planowany czas kładzenia się do snu wyznaczono w związku z tym porę o 8 godzin wcześniejszą (czas snu pacjenta w łóżku wydłużono do 8 godzin, aby sprawdzić, czy cierpi on dodatkowo na niedobór snu), czyli 1:30. Wprowadzono leczenie farmakologiczne melatoniną w dawce 5 mg na około 3 godziny przed snem, czyli około godziny 22:30, a zatem tuż po powrocie pacjenta z pracy. Od czasu przyjęcia melatoniny zalecono pacjentowi unikanie ekspozycji na silne światło oraz na światło niebieskie, np. z ekranów urządzeń elektronicznych.
Podczas wizyty kontrolnej 4 tygodnie później pacjent opisał znaczną poprawę. Po wizycie lekarskiej, gdy dowiedział się, na czym polega jego problem ze snem, wyszukał w Internecie wiele stron i poradników w języku angielskim poświęconych temu zaburzeniu. Dowiedział się, jak wiele rzeczy robił źle. Wprowadzenie w życie zaleceń otrzymanych od lekarza i tych, o których przeczytał w Internecie, sprawiło, że udaje mu się chodzić spać nawet wcześniej, już o 0:30–1, a wstawać o 8:30. Stara się też być w pracy o 10. W weekendy zapisał się do grupy biegowej na zajęcia sportowe rozpoczynające się również o 10. Pacjent kończy pracę o godzinie 18, w domu jest około 18:30. Wieczorem w ogóle nie włącza komputera. Jakość jego relacji z żoną znacznie się poprawiła. Małżonkowie planują wspólne aktywności, starają się spędzać razem choć kilka godzin każdego dnia. Zaszła też zmiana w zakresie seksualności – zwiększyła się częstotliwość kontaktów seksualnych pomiędzy małżonkami, oboje deklarują także poprawę jakości kontaktów seksualnych i wyższą satysfakcję z tym związaną. Żona była bardzo pomocna w motywowaniu i egzekwowaniu leczenia zaburzeń snu pacjenta, które łącznie trwało 12 tygodni. Melatonina w dawce 5 mg była podawana przez 6 tygodni, następnie przez 3 tygodnie stosowano dawkę 3 mg i przez kolejne 3 tygodnie, do czasu odstawienia leku, dawkę 1 mg. Właściwe podejście pacjenta do zaleceń zmieniających jego nawyki związane ze snem i preferowanymi porami aktywności, wystarczająco wczesne i regularne przyjmowanie melatoniny oraz unikanie korzystania z urządzeń elektronicznych po jej przyjęciu sprawiły, że leczenie było skuteczne. Nie było konieczności stosowania dodatkowej metody leczenia chronobiologicznego w formie porannej fototerapii, np. lampą o intensywności światła 10 tysięcy luksów przez 30 minut jak najszybciej po porannym obudzeniu się lub nawet po obudzeniu w ciągu ostatniej godziny snu [2, 4].
Komentarz
Zaburzenie z opóźnioną fazą snu i czuwania jest najczęstszym endogennym zaburzeniem rytmu okołodobowego snu i czuwania. Występuje u 7–16% osób młodych, a 10% pacjentów zgłaszających się do lekarza z powodu przewlekłej bezsenności ma w rzeczywistości zaburzenie tego typu. Charakteryzuje się wyraźnie opóźnionym zasypianiem, a w konsekwencji także budzeniem opóźnionym o ponad 2 godziny w stosunku do powszechnie akceptowanych pór snu [12].
Osoby z DSWPD zwykle skarżą się na: brak senności wieczorem, zasypianie późno w nocy, kłopoty z porannym budzeniem się i uczucie zmęczenia w dni robocze. Dolegliwość zwykle ujawnia się około 18.–20. r.ż., choć opisano także przypadki jej występowania we wczesnym dzieciństwie. Nieleczona może utrzymywać się do końca życia, choć zwykle nasilenie objawów maleje wraz z wiekiem. Problemy z rytmem snu mogą natomiast nasilać się w okresie jesienno-zimowym oraz w reakcji na zmianę stylu życia, np. ograniczenie aktywności społecznej rano.
Dla diagnozy DSWPD, podobnie jak dla innych endogennych zaburzeń rytmu snu, konieczne jest też spełnienie kryteriów ogólnych:
- Przewlekłe lub nawracające zaburzenia rytmu snu– –czuwania wywołane głównie zmienioną czynnością endogennego zegara biologicznego lub rozbieżnością między endogennym rytmem okołodobowym snu i czuwania a porami pożądanymi lub wymaganymi przez czynniki środowiskowe czy harmonogram aktywności społecznej/zawodowej.
- Zaburzenie rytmu okołodobowego prowadzi do wystąpienia objawów bezsenności, nadmiernej senności lub obu powyższych.
- Zaburzenia snu i czuwania powodują istotne klinicznie cierpienie lub pogorszenie funkcjonowania psychicznego, fizycznego, społecznego, zawodowego, edukacyjnego lub w innych obszarach ważnych dla pacjenta [12].
Do czasu zamieszkania z żoną pacjent nie spełniał kryterium C, funkcjonował w swoim rytmie prawidłowo. Skuteczne leczenie zaburzeń rytmu snu i czuwania wymaga stosowania interwencji chronobiologicznych. Leki nasenne wieczorem i substancje lub leki stymulujące rano (np. kofeina, modafinil) nie są leczeniem zalecanym. Mogą one co prawda łagodzić objawy, ale nie usuwają głównego problemu powodującego chorobę – przesunięcia rytmu snu i innych procesów fizjologicznych [2, 4].
Najbardziej skuteczną interwencją jest leczenie melatoniną [13], ale musi być ona stosowana o odpowiedniej porze, czyli w leczeniu DSWPD co najmniej 3 godziny przed planowaną porą snu [2, 4]. Po jej przyjęciu konieczne jest unikanie ekspozycji na silne światło i światło niebieskie. Konieczne jest też wdrożenie interwencji behawioralnych rano, tak jak zostało to opisane w historii leczenia przedstawionego pacjenta. Konsekwentne (przez co najmniej 6 tygodni) stosowanie wszystkich tych interwencji ma szansę przesunąć rytm snu nawet o 2–3 godziny, w zależności od tego, jak duży jest udział w patogenezie czynników genetycznych, w porównaniu z udziałem czynników zależnych od stylu życia. Wysoka motywacja pacjenta, np. taka, jak w opisywanym przypadku, związana z chęcią poprawy relacji i jakości życia seksualnego sprawia, że efekty leczenia są bardzo dobre. Brak motywacji, np. tylko presja rodziców i nauczycieli, aby nie spóźniać się do szkoły rano, powoduje, że skuteczność leczenia jest niska, co u części lekarzy utwierdza przekonanie, że zaburzenie to trudno leczyć.
Brak skutecznego leczenia DSWPD powoduje liczne problemy. W przedstawionym przypadku zwracamy uwagę głównie na funkcjonowanie pacjentów z DSWPD w związkach. Rozbieżność chronotypów jest częstym problemem w życiu rodzinnym, który prawdopodobnie dotknie każdego człowieka. Preferencja co do pory snu i zapotrzebowanie na sen są zmienne na przestrzeni życia [14, 15]. Noworodki potrzebują 14–17 godzin snu na dobę, w rytmie czterogodzinnym [1], skutecznie zaburzając rytm funkcjonowania swoich opiekunów, powodując u nich zmęczenie i rozregulowanie ich rytmu okołodobowego [16–18]. W okresie przedszkolnym dzieci wstają zwykle wcześnie rano, także w dni wolne. Okres szkolny to z kolei czas, kiedy rodzice ustalają z dziećmi podział obowiązków domowych, w tym pory kładzenia się do łóżka [19]. Rodzinne rytuały związane ze snem mogą ponownie stać się źródłem konfliktów pomiędzy rodzicami o ustabilizowanym chronotypie a adolescentami, u których fizjologicznie pora kładzenia się do snu przesuwa się na późne godziny wieczorne [20, 21].
Rozbieżność rytmu snu może stać się także jednym z powodów kłótni partnerów na wczesnym etapie związku, kiedy ich rytuały związane ze snem nie są dopasowane [22]. Odmienny od typowego rytm snu jednego z partnerów może stać się problemem obojga, tak samo jak bezsenność [23] czy chrapanie [24–26]. Badania nad jakością snu i miłością romantyczną wykazały, że już stan zakochania się może być związany ze zmianą rytmu snu, skróceniem jego czasu i obniżeniem jego jakości [27]. Psychofizjologiczne następstwa zmiany wzorca snu w okresie zakochania podobne są do tych w epizodzie hipomanii – mimo pogorszenia snu, występuje euforyczny nastrój, poprawia się koncentracja uwagi i zdolności do regeneracji [28]. Im więcej czasu małżonkowie spędzają razem, tym bardziej stają się podobni w swym rytmie snu. Osoby będące w związku małżeńskim, spędzające dużo czasu z małżonkiem, zgłaszają mniej problemów ze snem, niż osoby żyjące w związku niesformalizowanym, wdowcy i osoby po rozwodzie [29]. Sypianie z partnerem odgrywa też ważną rolę w procesie leczenia. Badania pokazują, że obecność partnera poprawia współpracę w leczeniu pacjentów cierpiących z powodu bezdechu sennego metodą CPAP (continuous positive airway pressure) [30, 31]. Z drugiej strony, pacjenci korzystający z terapii CPAP wykazują wyższy poziom satysfakcji z małżeństwa i zgłaszają mniejszą ilość konfliktów w związku [32].
Badania aktygraficzne nad wpływem obecności partnera na jakość snu przynoszą interesujące wyniki. Pankhurst i Horne odnotowali zwiększoną aktywność ruchową (czyli mniej spokojny sen) podczas snu u osób śpiących z partnerem, w porównaniu ze spaniem w pojedynkę. Rytm aktywności ruchowej w czasie snu osób będących w stałym związku był jednak w pewnym stopniu synchronizowany. W efekcie zakłócający sen wpływ partnera, obiektywnie stwierdzany w aktygrafii, nie był dla uczestników badania zauważalny. Uczestnicy badania subiektywnie deklarowali lepszą jakość snu, kiedy spali ze stałym partnerem [33]. Podobny efekt odnotowano w badaniu Monroe, w którym uczestnicy gorzej ocenili subiektywną jakość snu bez partnera, podczas gdy badanie EEG wykazało wydłużenie snu głębokiego w warunkach snu w pojedynkę [34]. Dzielenie łóżka z partnerem ma odmienny wpływ na ogólną jakość snu w zależności od płci. Obecność partnera bardziej zakłóca sen u kobiet niż u mężczyzn, zarówno w pomiarach wydajności snu aktygrafem, jak i w ocenie subiektywnej ilość wybudzeń w ciągu nocy. Aktywność seksualna przed snem powodowała, że kobiety subiektywnie oceniały jakość snu jako mniej zakłóconą obecnością partnera, mimo że obiektywna ocena snu aktygrafią nie wykazała takiego efektu. Mężczyźni natomiast wyżej oceniali jakość snu, kiedy towarzyszyła im partnerka. Obiektywny pomiar aktygrafią u mężczyzn, odmiennie niż w przypadku kobiet, nie wykazał pogorszenia wydajności snu w sytuacji spania z partnerką. Pogorszenie wydajności snu w badaniu aktygraficznym u mężczyzn występowało jednak, kiedy między partnerami dochodziło do kontaktu seksualnego [35].
Obecność, a więc i dostępność partnera może warunkować pory, w jakich ludzie angażują się w aktywność seksualną. Zgodnie z badaniami Refinetti oraz Reinberg i Lagoguey ludzie najczęściej uprawiają seks w godzinach wieczornych pomiędzy 23 a 1. Drugi, mniejszy wzrost aktywności seksualnej przypada na godziny poranne 6–8 [36, 37], zwłaszcza w czasie weekendów [38].
W badaniu uwzględniającym różnice płciowe, chronotypy i preferowane pory podejmowania aktywności seksualnej wykazano, że kobiety, niezależnie od chronotypu, odczuwają największą potrzebę na seks między godziną 18 a 24. Dodatkowy wzrost pojawiał się w godzinach 6–9, ale tylko u kobiet o preferencjach porannych. U mężczyzn potrzeba angażowania się w aktywność seksualną wystąpiła w godzinach porannych i/lub wieczornych. W przypadku mężczyzn o preferencjach porannych szczyt przypadał na godziny 6–12 oraz 18–24, a u mężczyzn o preferencjach wieczornych na godziny 9–12 i 18–3. Szczyt aktywności seksualnej/pożądania, niezależnie od płci i chronotypów, przypadał na godziny pomiędzy 18 a 24 [39].
W ostatnim stuleciu pory snu przesunęły się na godziny późniejsze, jest to związane m.in. z rozwojem industrialnym i powszechnym dostępem do sztucznego oświetlenia [5]. Brak powiązania rytmu aktywności człowieka z naturalnym rytmem dnia i nocy powoduje, że liczba osób cierpiących na zaburzenia rytmu snu stale rośnie. Rozregulowanie rytmu okołodobowego ma liczne negatywne konsekwencje dla stanu zdrowia, dobrego samopoczucia, wydajności i funkcjonowania w ciągu dnia oraz jakości związków osoby cierpiącej na zaburzenia rytmu snu [26]. Ludzie mają jednak skłonność do dobierania się w pary z osobami o podobnych typach osobowości, poziomie inteligencji [40] i chronotypach [41], a długotrwałe związki są często buforem rozwinięcia prozdrowotnych nawyków związanych ze snem i wyregulowania rytmu okołodobowego [26]. Niedopasowanie małżonków/partnerów pod kątem rytmu okołodobowego snu i czuwania może istotnie obniżać jakość ich relacji, powodując konflikty, zmniejszając ilość wspólnie spędzanego czasu i ilość stosunków seksualnych [41]. Należy pamiętać, że większość dorosłych ludzi dzieli łóżko z małżonkiem lub partnerem [42], a zaburzenia snu jednego z nich mogą stać się problemem obojga, prowadząc do zaburzeń regulacji emocji i kłótni. Złożoność problemu wymaga, aby podczas leczenia zaburzeń snu u osób będących w stałych związkach, brać pod uwagę jakość snu i preferencje obojga partnerów.
Piśmiennictwo:
1. Hirshkowitz M, Whiton K, Albert SM, Alessi C, et al. National Sleep Foundation’s sleep time duration recommendations: methodology and results summary. Sleep Health 2015; 1.
2. Wichniak A, Jankowski KS, Skalski M, Skwarło-Sońta K, Zawilska JB, Żarowski M, et al. Standardy leczenia zaburzeń rytmu okołodobowego snu i czuwania opracowane przez Polskie Towarzystwo Badań nad Snem i Sekcję
Psychiatrii Biologicznej Polskiego Towarzystwa Psychiatrycznego. Część 1. Fizjologia, metody oceny i oddziaływania terapeutyczne. Psychiatr Pol 2017; 51: 793-814.
3. Schmidt-Nielsen K. Fizjologia zwierząt. Adaptacja do środowiska. Warszawa: Wydawnictwo Naukowe PWN;
2008.
4. Wichniak A, Jankowski KS, Skalski M, Skwarło-Sońta K, Zawilska JB, Żarowski M, et al. Standardy leczenia
zaburzeń rytmu okołodobowego snu i czuwania Polskiego Towarzystwa Badań nad Snem i Sekcji Psychiatrii
Biologicznej Polskiego Towarzystwa Psychiatrycznego. Część 2. Diagnoza i leczenie. Psychiatr Pol 2017; 51:
815-832.
5. Ekirch AR. Sleep we have lost: pre-industrial slumber in the British Isles. Am Hist Rev 2001; 106: 343-386.
6. Horne JA, Östberg O. A self-assessment questionnaire to determine morningness-eveningness in human circadian rhythms. International Journal of Chronobiology 1976; 4: 97-110.
7. Lew-Starowicz Z, Skrzypulec V. Psychofizjologia seksualności. In: Podstawy seksuologii. Warszawa: PZWL;
2010, p. 83-181.
8. Gupta SK, Lindemulder EA, Sathyan G. Modeling of Circadian Testosterone in Healthy Men and Hypogonadal
Men. Journal of Clinical Pharmacology 2000; 40: 731-738.
9. Snyder PJ. Editorial: the role of androgens in women. J Clin Endocrinol Metab 2001; 86: 1006-1007.
10. Nucci L, Smetana JG. Mothers’ Concepts of Young Children’s Areas of Personal Freedom. Child Development
1996; 67: 1870-1886.
11. Roenneberg T, Merrow M. Entrainment of the human circadian clock. Cold Spring Harb Symp Quant Biol 2007;
72: 293-299.
12. Roenneberg T, Kuehnle T, Pramstaller PP, Ricken J, Havel M, Guth A, et al. A marker for the end of adolescence.
Current Biology 2004; 14: R1038-R1039.
13. Meadows R, Arber S, Venn S, Hislop J. Engaging with sleep: Male definitions, understandings and attitudes.
Sociol Health Illn 2008; 30: 696-710.
14. Rogojanski J, Carney CE, Monson CM. Interpersonal factors in insomnia: A model for integrating bed partners
into cognitive behavioral therapy for insomnia. Sleep Med Rev 2013 Feb; 17: 55-64.
15. Venn S. It’s Okay for a Man to Snore: The Influence of Gender on Sleep Disruption in Couple. Sociological
Research Online 2007; 12.
16. Beninati W, Cameron D, Harris BS, Herold DL, Shepard JW. The Effect of Snoring and Obstructive Sleep Apnea
on the Sleep Quality of Bed Partners. Mayo Clinic Proceedings 1999; 74: 955-958.
17. Troxel WM, Robles TF, Hall M, Buysse DJ. Marital quality and the marital bed: Examining the covariation between relationship quality sleep. Sleep Med Rev 2007; 11: 389-404.
18. Bajoghli H, Keshavarzi Z, Mohammadi MR, Schmidt NB, Norton PJ, Holsboer-Trachsler E, et al. “I love you
more than I can stand!” – Romantic love, symptoms of depression and anxiety, and sleep complaints are related
among young adults. Published online 2014; p. 169-174.
19. Brand S, Luethi M, von Planta A, Hatzinger M, Holsboer-Trachsler E. Romantic love, hypomania, and sleep
pattern in adolescents. J Adolesc Health 2007; 41: 69-76.
20. Arber S, Bote M, Meadows R. Gender and the socio-economic patterning of self-reported sleep problems in
Britain, Social Science and Medicine 2009; 68: 281-289.
21. Baron KG, Smith TW, Czajkowski LA, Gunn HE, Jones CR. Relationship quality and CPAP adherence in
patients with obstructive sleep apnea. Behav Sleep Med 2009; 7: 22-36.
22. Cartwright R. Sleeping together: a pilot study of the effects of shared sleeping on adherence to CPAP treatment
in obstructive sleep apnea. J Clin Sleep Med 2008; 4: 123-127.
23. McFadyen TA, Espie CA, McArdle N, Douglas NJ, Engleman HM. Controlled, prospective trial of psychosocial
function before and after continuous positive airway pressure therapy. Eur Respir J 2001; 18: 996-1002.
24. Pankhurst FP, Horne JA. The influence of bed partners on movement during sleep. Sleep 1994; 17: 308-315.
25. Monroe LJ. Transient changes in EEG sleep patterns of married good sleepers: the effects of altering sleeping
arrangement. Psychophysiology 1969; 6: 330-337.
26. Dittami J, Keckeis M, Machatschke I, Katina S, Zeitlhofer J, Kloesch G. Sex differences in the reactions to sleeping in pairs versus sleeping alone in humans. Sleep and Biological Rhythms 2007; 5: 271-276.
27. Refinetti R. Time for sex: Nycthemeral distribution of human sexual behavior. J Circadian Rhythms 2005; 3: 4.
28. Reinberg A, Lagoguey M. Circadian and circannual rhythms in sexual activity and plasma hormones (FSH, LH,
testosterone) of five human males. Arch Sex Behav 1978; 7: 13-30.
29. Palmer JD, Udry JR, Morris NM. Diurnal and weekly, but no lunar rhythm in human copulation. Hum Biol
1982; 54: 111-121.
30. Jankowski KS, Diaz-Morales JE, Randler C. Chronotype, Gender and Time for Sex. Chronobiology International 2014; 31: 911-916.
31. Randler C, Barrenstein S, Vollmer C, et al. Women would like their partners to be more synchronized with them
in their sleep-wake rhythm. Span J Psychol 2014; 17: E70.
32. Larsen JH, Crane DR, Smith CW. Morning and night couples: The effect of wake and sleep patterns on marital
adjustment. J Marital Fam Ther 1991; 17: 53-65.
33. National Sleep Foundation. Sleep in America bedroom poll. Washington, DC: Author; 2011.
- Zalecana długość snu dla osoby dorosłej to od 7 do 9 godzin na dobę [1]. Potrzeba snu nie ogranicza się jednak tylko do liczbą godzin. Kluczową kwestią jest także pora snu, która powinna być zgodna rytmem okołodobowym śpiącej osoby. Rytm ten jest sterowany przez centralny zegar biologiczny zlokalizowany w jądrach nadskrzyżowaniowych, w przednim podwzgórzu i wpływa na dobowy cykl zmian istotnych procesów fizjologicznych (np. rytm snu i czuwania, temperaturę ciała, metabolizm i homeostazę energetyczną, czynność układu krążenia, hormonalnego, pokarmowego i oddechowego) [2].
Centralny zegar biologiczny jest czuły na sygnały płynące ze środowiska zewnętrznego, takie jak zmiany intensywności światła czy zmiany temperatury [3, 4]. Jego funkcjonowanie może być łatwo zaburzane przez długotrwałą ekspozycję na niebieskie światło monitorów, szybkie pokonywanie dużych odległości geograficznych, pracę zmianową, nieregularne pory posiłków i inne zmiany społeczne oraz kulturowe (znaczne różnice w rytmie aktywności pomiędzy dniami roboczymi a wolnymi od pracy) [5].
Klasyfikacja preferencji dobowych dzieli ludzi pod kątem preferencji co do pory snu i aktywności na „skowronki” i „sowy”, w terminologii medycznej określane odpowiednio jako osoby o chronotypie porannym, wieczornym lub pośrednim. Kwestionariusz MEQ (Morningness-Eveningness Questionnaire) w oparciu o preferowane pory zasypiania, budzenia się i podejmowania aktywności identyfikuje 5 chronotypów, do których zaliczamy kolejno: chronotyp zdecydowanie wieczorny, chronotyp umiarkowanie wieczorny, chronotyp pośredni, chronotyp umiarkowanie poranny i chronotyp zdecydowanie poranny [6].
Preferencje dobowe regulują wiele obszarów życia, włączając w to bliskie relacje. Tak więc decyzja o zamieszkaniu i współdzieleniu sypialni z partnerem o odmiennym chronotypie jest znacząca nie tylko dla jakości snu, ale może też mieć istotny wpływ na częstotliwość kontaktów seksualnych i ogólną satysfakcję z życia seksualnego.
Zmiany w cyklu reakcji seksualnej warunkowane są współdziałaniem ośrodkowego i obwodowego układu nerwowego, neuroprzekaźników oraz hormonów i zachodzą w odpowiedzi na stymulację seksualną, która nie jest zależna od centralnego zegara biologicznego [7]. Jeśli jednak weźmiemy pod uwagę dobowe wahania wydzielania testosteronu u mężczyzn, okazuje się, że najwyższe stężenie testosteronu całkowitego w surowicy krwi (750–800 ng/dL) przypada na godziny poranne pomiędzy 6 a 8, a najniższe stężenie (500 ng/dL) przypada na godziny wieczorne 18–20 [8]. Testosteron odgrywa także ważną rolę w zdrowiu psychicznym i seksualnym kobiet – jest hormonem decydującym o sile popędu seksualnego, choć nie w tak dużej mierze, jak u mężczyzn [9]. Najwyższy poziom wolnego testosteronu u kobiet, podobnie jak u mężczyzn, obserwuje się o godzinie 9 rano (205,8 pmol/L), a najniższy poziom o godzinie 21 (136,2 pmol/L) [10]. Istotne znaczenie dla siły pożądania seksualnego u kobiet mają także serotonina (wpływ hamujący) i dopamina (wpływ pobudzający). Hormonami o działaniu obniżającym popęd seksualny są także progestageny, prolaktyna, kortyzon i ACTH [7]. U obydwu płci siłę pożądania znosi uczucie senności, wywoływane m.in. przez działanie melatoniny, której stężenie jest najwyższe w godzinach nocnych [11]. Dobrą jakość życia seksualnego, oprócz układu hormonalnego, warunkuje stężenie mikroelementów, neuroprzekaźników, sprawność układu nerwowego oraz sercowo-naczyniowego, ogólny stan zdrowia człowieka, dla którego fundamentalne znaczenie ma sen [7].
Celem artykułu jest opisanie przypadku pacjenta, który zgłosił się do poradni leczenia zaburzeń snu z powodu negatywnego wpływu zaburzeń snu na jego życie małżeńskie, w tym jakość życia seksualnego.
Opis przypadku
Do poradni leczenia zaburzeń snu zgłosił się 28-letni pacjent. Głównym objawem, utrudniającym mu funkcjonowanie w związku, była bardzo późna pora kładzenia się do snu i wstawania rano. Pacjent opisywał, że najchętniej kładł się spać około godziny 3, wstawał około 11. Taki rytm snu nie stanowił wcześniej dla niego problemu, ponieważ pracuje jako informatyk i może rozpoczynać pracę dopiero około godziny 12. Z tego względu pacjent pozostawał w pracy dłużej wieczorem i często kończył aktywność zawodową dopiero około godziny 21–22. Przesunięcie rytmu snu na późne godziny rozpoczęło się w 2 klasie liceum. W klasie maturalnej pacjent bardzo się z tego powodu męczył, wstawanie rano na zajęcia lekcyjne było dla niego niezwykle uciążliwe i było możliwe tylko dzięki pomocy rodziców. Studia były wreszcie okresem, w którym możliwe stało się zapisywanie na ćwiczenia w godzinach popołudniowych, przez co późna pora zasypiania przestała być dla pacjenta problemem. Świadomy swych preferencji względem rytmu dobowego, wybrał miejsce pracy w taki sposób, aby mógł swobodnie wybierać porę rozpoczynania pracy. W związku z tym znacznie późniejsza pora snu, w stosunku do ogółu populacji, przestała być dla pacjenta uciążliwa.
Sytuacja uległa zmianie około 12 miesięcy przed pierwszym zgłoszeniem się do lekarza. Wtedy też pacjent zamieszkał razem ze swoją partnerką, obecnie żoną, która ma odmienny rytm snu, potrzebuje też więcej snu niż pacjent, tj. nie 7 a około 8 godzin. Żona rozpoczyna pracę o godzinie 8 rano, a ponieważ musi do niej dojechać, w dni robocze wstaje około 6:30. Do snu przygotowuje się już około 22 i zasypia około 22:30, czyli wtedy, kiedy pacjent dopiero wraca do domu. W dni wolne od pracy rytm snu żony jest stabilny i bardzo podobny. Rozbieżność rytmu snu pomiędzy małżonkami powodowała, że pacjent miał poczucie „mijania się w życiu” ze swoją żoną. Ponadto wzajemnie przeszkadzali sobie w czasie snu – pacjent hałasował późnym wieczorem, kiedy jego żona chciała spać, a ona hałasowała rano, wychodząc do pracy, kiedy spać chciał pacjent.
Warunki mieszkaniowe małżonków pozwalają na całkowite oddzielenie od siebie sypialni, ale zarówno pacjent, jak i jego żona uważają, „że to nienormalne”, aby młode małżeństwo sypiało oddzielnie. Po powrocie z pracy pacjent, około 23–24, często dążył do zbliżenia seksualnego, co było odrzucane przez jego żonę z powodu uczucia senności i zmęczenia. Jeśli dochodziło do zbliżenia, reakcje emocjonalne i seksualne żony były słabsze niż podczas stosunków seksualnych, które odbywały się w dni wolne od pracy, wczesnym wieczorem lub w ciągu dnia. Żona w dni wolne lubiła pozostawać dłużej w łóżku, choć budziła się o zbliżonej jak w dni robocze porze, czyli około 6:30–7 rano. Zaczynała się wówczas przytulać do pacjenta i, jak pacjent zauważał, miała ochotę współżyć, pacjent natomiast nie miał ochoty na seks o tak wczesnej porze.
Pytany o inne aspekty swojego trybu życia, pacjent zgłaszał, że po powrocie z pracy, gdy żona położyła się już do snu, on często w innym pokoju korzystał z Internetu: czytał wiadomości, wchodził na portale społecznościowe, oglądał filmy. Miał też zwyczaj jedzenia podczas tych czynności. Rano po wstaniu z łóżka zjadał przeważnie minimalne śniadanie, jechał do pracy samochodem, gdzie cały dzień spędzał, pracując w łagodnie oświetlonym pomieszczeniu. W dni wolne od pracy nigdy nie podejmował aktywności przed 12. Lubił za to późnowieczorne wyjścia do kina, po kolacji w restauracji po powrocie do domu miał ochotę na aktywność seksualną. Kolidowało to z rytmem snu i czuwania jego żony, która też lubiła wyjścia do kina, ale najchętniej na seans popołudniowy, a potem miała ochotę na kolację około 18–19. Jeśli wieczór miał zakończyć się udaną dla obu partnerów aktywnością seksualną, pacjent wiedział, że powrót do domu musiał nastąpić najpóźniej około godziny 21.
Późne pory snu i zakłócanie przez pacjenta snu żony stanowiły wielokrotny powód kłótni małżonków. Żona uważała, że pacjent mógłby zmienić swój rytm snu, gdyby naprawdę tego chciał. Przed zapisaniem się do poradni leczenia zaburzeń snu pacjent zgłosił się do lekarza rodzinnego, który zalecił mu stosowanie leku nasennego (zolpidem). Pacjent przyjmował lek przed północą, kilka razy rzeczywiście udało się mu szybko zasnąć, następnie jednak lek przestał działać, więc pacjent przerwał leczenie. Wtedy zaczął stosować melatoninę. Przyjmował ją godzinę przed położeniem się do snu, nie stosował w tym czasie żadnych innych interwencji wpływających na rytm snu. Podobnie jak w przypadku zolpidemu, pacjent przerwał leczenie z powodu braku poprawy.

Badanie stanu psychicznego oraz badanie fizykalne nie wykazały istotnych nieprawidłowości. Pacjent oświadczył, że jego ogólny stan zdrowia jest dobry. Zgłaszał umiarkowane spożywanie alkoholu, negował używanie innych niż alkohol substancji psychoaktywnych.
Na podstawie wywiadu zebranego od pacjenta i typowego przebiegu zaburzenia z początkiem w okresie adolescencji, rozpoznano zaburzenie z opóźnioną fazą snu i czuwania (delayed sleep-wake phase disorder – DSWPD). Diagnozę potwierdzono, prosząc pacjenta o prowadzenie przez 14 dni dziennika snu.
Zastosowano leczenie chronobiologiczne, zgodnie z opublikowanymi standardami leczenia DSWPD [2, 4]. Pacjent otrzymał poradnik zawierający listę z zaleceniami behawioralnymi.
Ustalono z pacjentem, że ustawiając budzik, będzie w stanie wstawać około 9:30 każdego dnia. Jako planowany czas kładzenia się do snu wyznaczono w związku z tym porę o 8 godzin wcześniejszą (czas snu pacjenta w łóżku wydłużono do 8 godzin, aby sprawdzić, czy cierpi on dodatkowo na niedobór snu), czyli 1:30. Wprowadzono leczenie farmakologiczne melatoniną w dawce 5 mg na około 3 godziny przed snem, czyli około godziny 22:30, a zatem tuż po powrocie pacjenta z pracy. Od czasu przyjęcia melatoniny zalecono pacjentowi unikanie ekspozycji na silne światło oraz na światło niebieskie, np. z ekranów urządzeń elektronicznych.
Podczas wizyty kontrolnej 4 tygodnie później pacjent opisał znaczną poprawę. Po wizycie lekarskiej, gdy dowiedział się, na czym polega jego problem ze snem, wyszukał w Internecie wiele stron i poradników w języku angielskim poświęconych temu zaburzeniu. Dowiedział się, jak wiele rzeczy robił źle. Wprowadzenie w życie zaleceń otrzymanych od lekarza i tych, o których przeczytał w Internecie, sprawiło, że udaje mu się chodzić spać nawet wcześniej, już o 0:30–1, a wstawać o 8:30. Stara się też być w pracy o 10. W weekendy zapisał się do grupy biegowej na zajęcia sportowe rozpoczynające się również o 10. Pacjent kończy pracę o godzinie 18, w domu jest około 18:30. Wieczorem w ogóle nie włącza komputera. Jakość jego relacji z żoną znacznie się poprawiła. Małżonkowie planują wspólne aktywności, starają się spędzać razem choć kilka godzin każdego dnia. Zaszła też zmiana w zakresie seksualności – zwiększyła się częstotliwość kontaktów seksualnych pomiędzy małżonkami, oboje deklarują także poprawę jakości kontaktów seksualnych i wyższą satysfakcję z tym związaną. Żona była bardzo pomocna w motywowaniu i egzekwowaniu leczenia zaburzeń snu pacjenta, które łącznie trwało 12 tygodni. Melatonina w dawce 5 mg była podawana przez 6 tygodni, następnie przez 3 tygodnie stosowano dawkę 3 mg i przez kolejne 3 tygodnie, do czasu odstawienia leku, dawkę 1 mg. Właściwe podejście pacjenta do zaleceń zmieniających jego nawyki związane ze snem i preferowanymi porami aktywności, wystarczająco wczesne i regularne przyjmowanie melatoniny oraz unikanie korzystania z urządzeń elektronicznych po jej przyjęciu sprawiły, że leczenie było skuteczne. Nie było konieczności stosowania dodatkowej metody leczenia chronobiologicznego w formie porannej fototerapii, np. lampą o intensywności światła 10 tysięcy luksów przez 30 minut jak najszybciej po porannym obudzeniu się lub nawet po obudzeniu w ciągu ostatniej godziny snu [2, 4].
Komentarz
Zaburzenie z opóźnioną fazą snu i czuwania jest najczęstszym endogennym zaburzeniem rytmu okołodobowego snu i czuwania. Występuje u 7–16% osób młodych, a 10% pacjentów zgłaszających się do lekarza z powodu przewlekłej bezsenności ma w rzeczywistości zaburzenie tego typu. Charakteryzuje się wyraźnie opóźnionym zasypianiem, a w konsekwencji także budzeniem opóźnionym o ponad 2 godziny w stosunku do powszechnie akceptowanych pór snu [12].
Osoby z DSWPD zwykle skarżą się na: brak senności wieczorem, zasypianie późno w nocy, kłopoty z porannym budzeniem się i uczucie zmęczenia w dni robocze. Dolegliwość zwykle ujawnia się około 18.–20. r.ż., choć opisano także przypadki jej występowania we wczesnym dzieciństwie. Nieleczona może utrzymywać się do końca życia, choć zwykle nasilenie objawów maleje wraz z wiekiem. Problemy z rytmem snu mogą natomiast nasilać się w okresie jesienno-zimowym oraz w reakcji na zmianę stylu życia, np. ograniczenie aktywności społecznej rano.
Dla diagnozy DSWPD, podobnie jak dla innych endogennych zaburzeń rytmu snu, konieczne jest też spełnienie kryteriów ogólnych:
- Przewlekłe lub nawracające zaburzenia rytmu snu– –czuwania wywołane głównie zmienioną czynnością endogennego zegara biologicznego lub rozbieżnością między endogennym rytmem okołodobowym snu i czuwania a porami pożądanymi lub wymaganymi przez czynniki środowiskowe czy harmonogram aktywności społecznej/zawodowej.
- Zaburzenie rytmu okołodobowego prowadzi do wystąpienia objawów bezsenności, nadmiernej senności lub obu powyższych.
- Zaburzenia snu i czuwania powodują istotne klinicznie cierpienie lub pogorszenie funkcjonowania psychicznego, fizycznego, społecznego, zawodowego, edukacyjnego lub w innych obszarach ważnych dla pacjenta [12].
Do czasu zamieszkania z żoną pacjent nie spełniał kryterium C, funkcjonował w swoim rytmie prawidłowo. Skuteczne leczenie zaburzeń rytmu snu i czuwania wymaga stosowania interwencji chronobiologicznych. Leki nasenne wieczorem i substancje lub leki stymulujące rano (np. kofeina, modafinil) nie są leczeniem zalecanym. Mogą one co prawda łagodzić objawy, ale nie usuwają głównego problemu powodującego chorobę – przesunięcia rytmu snu i innych procesów fizjologicznych [2, 4].
Najbardziej skuteczną interwencją jest leczenie melatoniną [13], ale musi być ona stosowana o odpowiedniej porze, czyli w leczeniu DSWPD co najmniej 3 godziny przed planowaną porą snu [2, 4]. Po jej przyjęciu konieczne jest unikanie ekspozycji na silne światło i światło niebieskie. Konieczne jest też wdrożenie interwencji behawioralnych rano, tak jak zostało to opisane w historii leczenia przedstawionego pacjenta. Konsekwentne (przez co najmniej 6 tygodni) stosowanie wszystkich tych interwencji ma szansę przesunąć rytm snu nawet o 2–3 godziny, w zależności od tego, jak duży jest udział w patogenezie czynników genetycznych, w porównaniu z udziałem czynników zależnych od stylu życia. Wysoka motywacja pacjenta, np. taka, jak w opisywanym przypadku, związana z chęcią poprawy relacji i jakości życia seksualnego sprawia, że efekty leczenia są bardzo dobre. Brak motywacji, np. tylko presja rodziców i nauczycieli, aby nie spóźniać się do szkoły rano, powoduje, że skuteczność leczenia jest niska, co u części lekarzy utwierdza przekonanie, że zaburzenie to trudno leczyć.
Brak skutecznego leczenia DSWPD powoduje liczne problemy. W przedstawionym przypadku zwracamy uwagę głównie na funkcjonowanie pacjentów z DSWPD w związkach. Rozbieżność chronotypów jest częstym problemem w życiu rodzinnym, który prawdopodobnie dotknie każdego człowieka. Preferencja co do pory snu i zapotrzebowanie na sen są zmienne na przestrzeni życia [14, 15]. Noworodki potrzebują 14–17 godzin snu na dobę, w rytmie czterogodzinnym [1], skutecznie zaburzając rytm funkcjonowania swoich opiekunów, powodując u nich zmęczenie i rozregulowanie ich rytmu okołodobowego [16–18]. W okresie przedszkolnym dzieci wstają zwykle wcześnie rano, także w dni wolne. Okres szkolny to z kolei czas, kiedy rodzice ustalają z dziećmi podział obowiązków domowych, w tym pory kładzenia się do łóżka [19]. Rodzinne rytuały związane ze snem mogą ponownie stać się źródłem konfliktów pomiędzy rodzicami o ustabilizowanym chronotypie a adolescentami, u których fizjologicznie pora kładzenia się do snu przesuwa się na późne godziny wieczorne [20, 21].
Rozbieżność rytmu snu może stać się także jednym z powodów kłótni partnerów na wczesnym etapie związku, kiedy ich rytuały związane ze snem nie są dopasowane [22]. Odmienny od typowego rytm snu jednego z partnerów może stać się problemem obojga, tak samo jak bezsenność [23] czy chrapanie [24–26]. Badania nad jakością snu i miłością romantyczną wykazały, że już stan zakochania się może być związany ze zmianą rytmu snu, skróceniem jego czasu i obniżeniem jego jakości [27]. Psychofizjologiczne następstwa zmiany wzorca snu w okresie zakochania podobne są do tych w epizodzie hipomanii – mimo pogorszenia snu, występuje euforyczny nastrój, poprawia się koncentracja uwagi i zdolności do regeneracji [28]. Im więcej czasu małżonkowie spędzają razem, tym bardziej stają się podobni w swym rytmie snu. Osoby będące w związku małżeńskim, spędzające dużo czasu z małżonkiem, zgłaszają mniej problemów ze snem, niż osoby żyjące w związku niesformalizowanym, wdowcy i osoby po rozwodzie [29]. Sypianie z partnerem odgrywa też ważną rolę w procesie leczenia. Badania pokazują, że obecność partnera poprawia współpracę w leczeniu pacjentów cierpiących z powodu bezdechu sennego metodą CPAP (continuous positive airway pressure) [30, 31]. Z drugiej strony, pacjenci korzystający z terapii CPAP wykazują wyższy poziom satysfakcji z małżeństwa i zgłaszają mniejszą ilość konfliktów w związku [32].
Badania aktygraficzne nad wpływem obecności partnera na jakość snu przynoszą interesujące wyniki. Pankhurst i Horne odnotowali zwiększoną aktywność ruchową (czyli mniej spokojny sen) podczas snu u osób śpiących z partnerem, w porównaniu ze spaniem w pojedynkę. Rytm aktywności ruchowej w czasie snu osób będących w stałym związku był jednak w pewnym stopniu synchronizowany. W efekcie zakłócający sen wpływ partnera, obiektywnie stwierdzany w aktygrafii, nie był dla uczestników badania zauważalny. Uczestnicy badania subiektywnie deklarowali lepszą jakość snu, kiedy spali ze stałym partnerem [33]. Podobny efekt odnotowano w badaniu Monroe, w którym uczestnicy gorzej ocenili subiektywną jakość snu bez partnera, podczas gdy badanie EEG wykazało wydłużenie snu głębokiego w warunkach snu w pojedynkę [34]. Dzielenie łóżka z partnerem ma odmienny wpływ na ogólną jakość snu w zależności od płci. Obecność partnera bardziej zakłóca sen u kobiet niż u mężczyzn, zarówno w pomiarach wydajności snu aktygrafem, jak i w ocenie subiektywnej ilość wybudzeń w ciągu nocy. Aktywność seksualna przed snem powodowała, że kobiety subiektywnie oceniały jakość snu jako mniej zakłóconą obecnością partnera, mimo że obiektywna ocena snu aktygrafią nie wykazała takiego efektu. Mężczyźni natomiast wyżej oceniali jakość snu, kiedy towarzyszyła im partnerka. Obiektywny pomiar aktygrafią u mężczyzn, odmiennie niż w przypadku kobiet, nie wykazał pogorszenia wydajności snu w sytuacji spania z partnerką. Pogorszenie wydajności snu w badaniu aktygraficznym u mężczyzn występowało jednak, kiedy między partnerami dochodziło do kontaktu seksualnego [35].
Obecność, a więc i dostępność partnera może warunkować pory, w jakich ludzie angażują się w aktywność seksualną. Zgodnie z badaniami Refinetti oraz Reinberg i Lagoguey ludzie najczęściej uprawiają seks w godzinach wieczornych pomiędzy 23 a 1. Drugi, mniejszy wzrost aktywności seksualnej przypada na godziny poranne 6–8 [36, 37], zwłaszcza w czasie weekendów [38].
W badaniu uwzględniającym różnice płciowe, chronotypy i preferowane pory podejmowania aktywności seksualnej wykazano, że kobiety, niezależnie od chronotypu, odczuwają największą potrzebę na seks między godziną 18 a 24. Dodatkowy wzrost pojawiał się w godzinach 6–9, ale tylko u kobiet o preferencjach porannych. U mężczyzn potrzeba angażowania się w aktywność seksualną wystąpiła w godzinach porannych i/lub wieczornych. W przypadku mężczyzn o preferencjach porannych szczyt przypadał na godziny 6–12 oraz 18–24, a u mężczyzn o preferencjach wieczornych na godziny 9–12 i 18–3. Szczyt aktywności seksualnej/pożądania, niezależnie od płci i chronotypów, przypadał na godziny pomiędzy 18 a 24 [39].
W ostatnim stuleciu pory snu przesunęły się na godziny późniejsze, jest to związane m.in. z rozwojem industrialnym i powszechnym dostępem do sztucznego oświetlenia [5]. Brak powiązania rytmu aktywności człowieka z naturalnym rytmem dnia i nocy powoduje, że liczba osób cierpiących na zaburzenia rytmu snu stale rośnie. Rozregulowanie rytmu okołodobowego ma liczne negatywne konsekwencje dla stanu zdrowia, dobrego samopoczucia, wydajności i funkcjonowania w ciągu dnia oraz jakości związków osoby cierpiącej na zaburzenia rytmu snu [26]. Ludzie mają jednak skłonność do dobierania się w pary z osobami o podobnych typach osobowości, poziomie inteligencji [40] i chronotypach [41], a długotrwałe związki są często buforem rozwinięcia prozdrowotnych nawyków związanych ze snem i wyregulowania rytmu okołodobowego [26]. Niedopasowanie małżonków/partnerów pod kątem rytmu okołodobowego snu i czuwania może istotnie obniżać jakość ich relacji, powodując konflikty, zmniejszając ilość wspólnie spędzanego czasu i ilość stosunków seksualnych [41]. Należy pamiętać, że większość dorosłych ludzi dzieli łóżko z małżonkiem lub partnerem [42], a zaburzenia snu jednego z nich mogą stać się problemem obojga, prowadząc do zaburzeń regulacji emocji i kłótni. Złożoność problemu wymaga, aby podczas leczenia zaburzeń snu u osób będących w stałych związkach, brać pod uwagę jakość snu i preferencje obojga partnerów.
Piśmiennictwo:
1. Hirshkowitz M, Whiton K, Albert SM, Alessi C, et al. National Sleep Foundation’s sleep time duration recommendations: methodology and results summary. Sleep Health 2015; 1.
2. Wichniak A, Jankowski KS, Skalski M, Skwarło-Sońta K, Zawilska JB, Żarowski M, et al. Standardy leczenia zaburzeń rytmu okołodobowego snu i czuwania opracowane przez Polskie Towarzystwo Badań nad Snem i Sekcję
Psychiatrii Biologicznej Polskiego Towarzystwa Psychiatrycznego. Część 1. Fizjologia, metody oceny i oddziaływania terapeutyczne. Psychiatr Pol 2017; 51: 793-814.
3. Schmidt-Nielsen K. Fizjologia zwierząt. Adaptacja do środowiska. Warszawa: Wydawnictwo Naukowe PWN;
2008.
4. Wichniak A, Jankowski KS, Skalski M, Skwarło-Sońta K, Zawilska JB, Żarowski M, et al. Standardy leczenia
zaburzeń rytmu okołodobowego snu i czuwania Polskiego Towarzystwa Badań nad Snem i Sekcji Psychiatrii
Biologicznej Polskiego Towarzystwa Psychiatrycznego. Część 2. Diagnoza i leczenie. Psychiatr Pol 2017; 51:
815-832.
5. Ekirch AR. Sleep we have lost: pre-industrial slumber in the British Isles. Am Hist Rev 2001; 106: 343-386.
6. Horne JA, Östberg O. A self-assessment questionnaire to determine morningness-eveningness in human circadian rhythms. International Journal of Chronobiology 1976; 4: 97-110.
7. Lew-Starowicz Z, Skrzypulec V. Psychofizjologia seksualności. In: Podstawy seksuologii. Warszawa: PZWL;
2010, p. 83-181.
8. Gupta SK, Lindemulder EA, Sathyan G. Modeling of Circadian Testosterone in Healthy Men and Hypogonadal
Men. Journal of Clinical Pharmacology 2000; 40: 731-738.
9. Snyder PJ. Editorial: the role of androgens in women. J Clin Endocrinol Metab 2001; 86: 1006-1007.
10. Nucci L, Smetana JG. Mothers’ Concepts of Young Children’s Areas of Personal Freedom. Child Development
1996; 67: 1870-1886.
11. Roenneberg T, Merrow M. Entrainment of the human circadian clock. Cold Spring Harb Symp Quant Biol 2007;
72: 293-299.
12. Roenneberg T, Kuehnle T, Pramstaller PP, Ricken J, Havel M, Guth A, et al. A marker for the end of adolescence.
Current Biology 2004; 14: R1038-R1039.
13. Meadows R, Arber S, Venn S, Hislop J. Engaging with sleep: Male definitions, understandings and attitudes.
Sociol Health Illn 2008; 30: 696-710.
14. Rogojanski J, Carney CE, Monson CM. Interpersonal factors in insomnia: A model for integrating bed partners
into cognitive behavioral therapy for insomnia. Sleep Med Rev 2013 Feb; 17: 55-64.
15. Venn S. It’s Okay for a Man to Snore: The Influence of Gender on Sleep Disruption in Couple. Sociological
Research Online 2007; 12.
16. Beninati W, Cameron D, Harris BS, Herold DL, Shepard JW. The Effect of Snoring and Obstructive Sleep Apnea
on the Sleep Quality of Bed Partners. Mayo Clinic Proceedings 1999; 74: 955-958.
17. Troxel WM, Robles TF, Hall M, Buysse DJ. Marital quality and the marital bed: Examining the covariation between relationship quality sleep. Sleep Med Rev 2007; 11: 389-404.
18. Bajoghli H, Keshavarzi Z, Mohammadi MR, Schmidt NB, Norton PJ, Holsboer-Trachsler E, et al. “I love you
more than I can stand!” – Romantic love, symptoms of depression and anxiety, and sleep complaints are related
among young adults. Published online 2014; p. 169-174.
19. Brand S, Luethi M, von Planta A, Hatzinger M, Holsboer-Trachsler E. Romantic love, hypomania, and sleep
pattern in adolescents. J Adolesc Health 2007; 41: 69-76.
20. Arber S, Bote M, Meadows R. Gender and the socio-economic patterning of self-reported sleep problems in
Britain, Social Science and Medicine 2009; 68: 281-289.
21. Baron KG, Smith TW, Czajkowski LA, Gunn HE, Jones CR. Relationship quality and CPAP adherence in
patients with obstructive sleep apnea. Behav Sleep Med 2009; 7: 22-36.
22. Cartwright R. Sleeping together: a pilot study of the effects of shared sleeping on adherence to CPAP treatment
in obstructive sleep apnea. J Clin Sleep Med 2008; 4: 123-127.
23. McFadyen TA, Espie CA, McArdle N, Douglas NJ, Engleman HM. Controlled, prospective trial of psychosocial
function before and after continuous positive airway pressure therapy. Eur Respir J 2001; 18: 996-1002.
24. Pankhurst FP, Horne JA. The influence of bed partners on movement during sleep. Sleep 1994; 17: 308-315.
25. Monroe LJ. Transient changes in EEG sleep patterns of married good sleepers: the effects of altering sleeping
arrangement. Psychophysiology 1969; 6: 330-337.
26. Dittami J, Keckeis M, Machatschke I, Katina S, Zeitlhofer J, Kloesch G. Sex differences in the reactions to sleeping in pairs versus sleeping alone in humans. Sleep and Biological Rhythms 2007; 5: 271-276.
27. Refinetti R. Time for sex: Nycthemeral distribution of human sexual behavior. J Circadian Rhythms 2005; 3: 4.
28. Reinberg A, Lagoguey M. Circadian and circannual rhythms in sexual activity and plasma hormones (FSH, LH,
testosterone) of five human males. Arch Sex Behav 1978; 7: 13-30.
29. Palmer JD, Udry JR, Morris NM. Diurnal and weekly, but no lunar rhythm in human copulation. Hum Biol
1982; 54: 111-121.
30. Jankowski KS, Diaz-Morales JE, Randler C. Chronotype, Gender and Time for Sex. Chronobiology International 2014; 31: 911-916.
31. Randler C, Barrenstein S, Vollmer C, et al. Women would like their partners to be more synchronized with them
in their sleep-wake rhythm. Span J Psychol 2014; 17: E70.
32. Larsen JH, Crane DR, Smith CW. Morning and night couples: The effect of wake and sleep patterns on marital
adjustment. J Marital Fam Ther 1991; 17: 53-65.
33. National Sleep Foundation. Sleep in America bedroom poll. Washington, DC: Author; 2011.