Cyfrowy szpital – bezpieczny pacjent

Publikujemy ekspercką propozycję zgłoszoną do konkursu „Zdrowy pomysł – ranking inicjatyw reformatorskich”. Koncepcja o nazwie „Cyfrowy szpital – bezpieczny pacjent” autorstwa Anny Gawrońskiej ma na celu akcelerację prędkości cyfryzacji wybranych procesów związanych z dystrybucją produktów leczniczych w szpitalach.
Artykuł – „Zdrowy pomysł” – Anny Gawrońskiej z Sieci Badawczej Łukasiewicz – Poznański Instytut Technologiczny:
Mimo wielkiego postępu technicznego i technologicznego zarówno w diagnostyce, jak i metodach leczenia życie i zdrowie pacjentów są nadal zagrożone ze względu na ogromną asymetrię tempa zmian w funkcjonowaniu białej i szarej części placówek medycznych. Pomysł „Cyfrowy szpital – bezpieczny pacjent” ma na celu akcelerację prędkości cyfryzacji wybranych procesów związanych z dystrybucją produktów leczniczych w szpitalach poprzez zastosowanie rozwiązań sprawdzonych i powszechnie stosowanych w innych branżach, to jest skanowania kodów kreskowych i wykorzystania elektronicznego zlecenia lekarskiego. Dzięki temu możliwe jest ograniczenie błędów przy podawaniu leków, a także odciążenie personelu medycznego od żmudnych czynności o charakterze biurokratycznym oraz wyeliminowanie dokumentów papierowych.
Zidentyfikowany problem
W systemie ochrony zdrowia, a zwłaszcza w sposobie funkcjonowania placówek świadczących usługi opieki medycznej, następują w ostatnich latach istotne zmiany. Jedną z przyczyn tego procesu niewątpliwie jest postęp techniczno-technologiczny. Modyfikacje dotyczą zarówno sposobu świadczenia usług, jak i metod zarządzania. Ponadto można zaobserwować z jednej strony dążenie do świadczenia usług o jak najwyższej jakości, a z drugiej rosnące oczekiwania pacjentów coraz bardziej świadomych swoich praw.
Wielowymiarowe zmiany sprawiły, że osoby zarządzające szpitalami podejmują decyzje na rzecz zrewidowania dotychczasowych sposobów prowadzenia działalności. Chcą nie tylko być odpowiedzialne za administrowanie placówką, ale nią rzeczywiście zarządzać, niejednokrotnie z wykorzystaniem sprawdzonych w innych branżach metod i strategii. Szpitale, będące co do zasady organizacjami o charakterze społecznym, coraz częściej bowiem analizują sposoby racjonalizacji swojej działalności w wymiarze finansowym, ponieważ niejednokrotnie tak ukierunkowane działania prowadzą również do wzrostu efektywności procesów realizowanych w szpitalach. Dzięki takiemu podejściu zwiększa się bezpieczeństwo pacjentów oraz ich zadowolenie z usług medycznych. W związku z tym konieczne stało się poszukiwanie rozwiązań i narzędzi – w wysokim stopniu konfigurowalnych – które umożliwią osiągnięcie określonych korzyści w funkcjonowaniu placówki także z punktu widzenia usługobiorcy, czyli pacjenta.
Szczególną cechą charakterystyczną ochrony zdrowia, warunkującą w dużej mierze sposób jej funkcjonowania, jest wiele różnorodnych regulacji prawnych. Od poszczególnych szpitali zależy, czy regulacje te będą postrzegane jako konieczny do zrealizowania kolejny wymóg, czy zostaną potraktowane jako mechanizm przyspieszający wprowadzanie pozytywnych zmian w wybranych obszarach. Każdorazowo jednak przy projektowaniu jakichkolwiek usprawnień w logistyce placówki należy mieć na uwadze uwarunkowania prawne i konieczność postępowania zgodnie z nimi.
Mimo wieloletnich działań na rzecz poprawy jakości usług medycznych w wewnątrzszpitalnych procesach logistycznych można zidentyfikować określone trudności i ograniczenia, które w sposób istotny rzutują na poziom obsługi pacjenta i jego bezpieczeństwo, a także racjonalność realizowanych procesów. Dużym problemem jest na przykład brak standaryzacji w identyfikacji i komunikacji. Nie ma inicjatyw ukierunkowanych na sformułowanie wytycznych i ujednoliconych rozwiązań, zwłaszcza dotyczących administrowania przepływem produktów leczniczych w kontekście zarządzania procesem obsługi pacjenta. Wiele do życzenia pozostawia również infrastruktura informatyczna polskich szpitali i brak interoperacyjności pomiędzy różnorodnymi rozwiązaniami z zakresu technologii informacyjnych i komunikacyjnych (ICT – od angielskiego określenia Information and Communication Technologies) w Polsce.
Na świecie od lat prowadzone są badania dotyczące obsługi pacjenta w szpitalu. W wybranych krajach, jak USA, Wielka Brytania i Nowa Zelandia, badania nad zarządzaniem przepływem produktów leczniczych w kontekście obsługi pacjenta wykazały, że jego bezpieczeństwo – zarówno w szpitalu, jak i poza nim – bywa bardzo często zagrożone. Wprawdzie w polskim piśmiennictwie nie ma szczegółowych danych na ten temat, ponieważ szpitale nie rejestrują takich pomyłek, ale można szacować, że ich liczba jest podobna jak w innych krajach. Dodatkowo w literaturze przedmiotu to terapia produktami leczniczymi jest oceniana jako najbardziej narażona na ryzyko wystąpienia pomyłek.
Do przyczyn niskiego poziomu bezpieczeństwa można z pewnością zaliczyć trudności i wyzwania związane bezpośrednio z zapewnieniem szybkiego i zautomatyzowanego dostępu do wiarygodnych danych w celu skrócenia czasu reakcji na potrzeby pacjenta:
• trudności z obsługą pacjentów i przepływem produktów leczniczych wynikające z nieskutecznych i nieefektywnych metod identyfikacji i wymiany danych,
• niewłaściwa organizacja pracy i nieodpowiednie metody zarządzania wynikające z dużej liczby czynności manualnych, czynności dublujących się, co rzutuje na czas pracy i czas obsługi pacjenta,
• niedostosowywanie bieżących działań do nadchodzących w niedalekiej przyszłości zmian prawnych, rzutujących na organizację wewnątrzszpitalnych procesów logistycznych,
• niewystarczające przygotowanie szpitali do wprowadzania rozwiązań informacyjnych i telekomunikacyjnych w systemie ochrony zdrowia.
Podstawowym problemem jest dostęp w czasie rzeczywistym do aktualnych danych, które stanowią fundament prawidłowej diagnostyki i leczenia. Żeby zaspokoić potrzeby pacjenta oraz zapewnić mu odpowiedni poziom obsługi i szybko reagować na jego potrzeby, a także ułatwić personelowi medycznemu podejmowanie decyzji w rzeczywistym czasie, informacja musi być aktualna, uzyskana na czas, wiarygodna i kompletna. Tymczasem dostęp do danych zarówno w Polsce, jak i w Europie jest utrudniony, ponieważ sposoby ich gromadzenia w formie dokumentów w postaci papierowej uniemożliwiają, a przynajmniej w znacznym stopniu utrudniają skuteczne i efektywne agregowanie, przetwarzanie i współdzielenie tych danych. W sytuacji, gdy procesy są wspierane przez system teleinformatyczny, konieczność manualnego wprowadzania danych do systemu stwarza ryzyko wystąpienia błędu, co skutkuje wzrostem kosztów realizowania tych procesów i uniemożliwia dostęp do wiarygodnych danych. Z badań wynika, że największym ryzykiem wystąpienia błędu obarczona jest terapia lekiem.
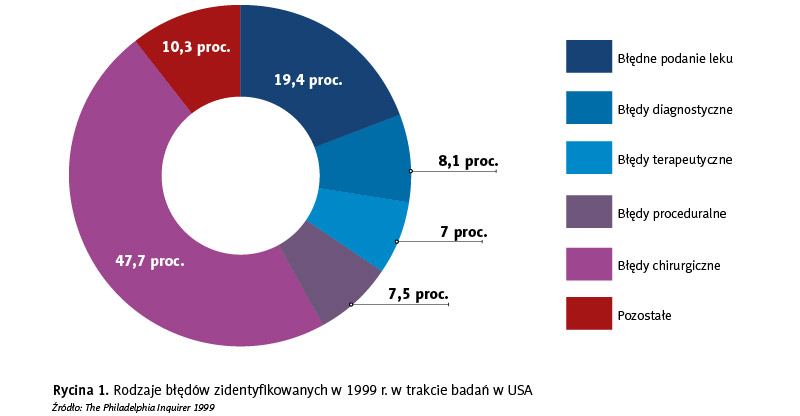
Wyniki badań przeprowadzonych w 1999 r. w szpitalach Nowego Jorku już wówczas pokazały, że choć przeważający udział we wszystkich błędach mają błędy chirurgiczne, przed którymi trudno się zabezpieczyć, to wśród pozostałych najwyższy odsetek stanowią błędne podania leków. Szczegółowy podział na poszczególne błędy prezentuje rycina 1.
W polskim piśmiennictwie można spotkać się z następującym podziałem na rodzaje błędów medycznych w działalności diagnostyczno-leczniczej i profilaktycznej, uwzględniającym uwarunkowania prawne obowiązujące w kraju:
• błąd diagnostyczny, związany z niewłaściwym rozpoznaniem, będący rezultatem braku wiedzy lub naruszenia dobrej praktyki medycznej,
• błąd terapeutyczny, związany z niewłaściwymi działaniami na etapie podejmowania czynności ukierunkowanych na przywrócenie zdrowia pacjenta lub zmniejszenie cierpienia pacjenta, będący również rezultatem braku wiedzy lub naruszenia dobrej praktyki medycznej,
• błąd profilaktyczny, związany z niewłaściwymi działaniami profilaktycznymi w wyniku braku wiedzy lub naruszenia dobrej praktyki lekarskiej,
• błąd informacyjny, związany z zaniechaniem przez lekarza przekazania pacjentowi informacji na temat jego zdrowia,
• błąd organizacyjny, związany z niewłaściwą organizacją opieki medycznej, co ma wpływ na zdrowie i życie pacjenta,
• błąd techniczny, związany z niewłaściwym z punktu widzenia technicznego wykonaniem czynności diagnostyczno-leczniczych, na przykład podanie innego leku niż zaordynowany przez lekarza.
W tym miejscu warto zwrócić uwagę na powszechną w ostatnich latach tendencję, zgodnie z którą w przypadku odpowiedzialności za szkody wyrządzone przy leczeniu rozróżnia się błąd w sztuce lekarskiej oraz element subiektywny winy. Na pojęcie błędu lekarskiego należy raczej spojrzeć przez pryzmat postępowania lekarza wykonującego swoje zadania w sposób sprzeczny z powszechnie przyjętymi zasadami wiedzy medycznej.
Sąd Najwyższy, wypowiadając się w tej kwestii, w jednym ze swych rozstrzygnięć przyjął, że błędem w sztuce lekarskiej jest czynność (zaniechanie) lekarza w zakresie diagnozy i terapii, niezgodna z nauką medycyny w zakresie dla lekarza dostępnym. Zaniedbania lekarza w zakresie obowiązków otoczenia chorego opieką, a także organizacji bezpieczeństwa higieny i opieki nad chorym, nie są błędem w sztuce lekarskiej (zob. SN z 1 kwietnia 1955 r., IV CR 39/54, OSN 1957/1, poz. 7). Powyższe koreluje z obowiązującymi przepisami prawnymi wyartykułowanymi w ustawie z 5 grudnia 1996 r. o zawodach lekarza i lekarza dentysty (Dz.U. z 2015 r., poz. 464 z późn. zm.). W art. 4 ustawy znajdujemy zapis o treści: „lekarz ma obowiązek wykonywać zawód zgodnie ze wskazaniami aktualnej wiedzy medycznej, dostępnymi mu metodami i środkami zapobiegania, rozpoznawania i leczenia chorób, zgodnie z zasadami etyki zawodowej i z należytą starannością”. Zatem – jak podnosi K. Bączyk-Rozwadowska – można stwierdzić, iż błąd lekarski zawiera obiektywny komponent (element) winy. Wówczas lekarzowi postępującemu wbrew zasadom sztuki (contra legem artis) można postawić zarzut bezprawności. W tym ujęciu błąd medyczny stanowi zatem kategorię całkowicie niezależną od osoby konkretnego lekarza (jego indywidualnych cech, skłonności i umiejętności) oraz od okoliczności, w których podejmował on czynności z zakresu diagnozy i terapii. Sam błąd nie przesądza jeszcze o odpowiedzialności cywilnej. Z takową będziemy mieli do czynienia dopiero wówczas, gdy błąd będzie jednocześnie zawiniony subiektywnie, tzn. będzie stanowił następstwo niedochowania przez lekarza należytej staranności.
W wyroku z 8 grudnia 1970 r. (II CR 543/70; OSN 1971, poz. 136) SN stwierdził, że „nie każdy błąd lekarski, ale tylko błąd zawiniony może powodować odpowiedzialność lekarza bądź Skarbu Państwa, którego funkcjonariuszem jest lekarz, za wynikłą stąd dla pacjenta szkodę (art. 415 i 417 k.c.). W szczególności brak jest do tego podstaw wówczas, gdy błędne stwierdzenie choroby u osoby zdrowej było usprawiedliwione występującymi objawami, a zastosowane leczenie, którego niezwłoczne podjęcie w razie rzeczywistej choroby byłoby celowe, nie przyniosło dla tej osoby ujemnych następstw poza przemijającymi dolegliwościami” (Bączyk-Rozwadowska, 2016).
Jak pokazują przytaczane w dalszej części opracowania przykłady, błędy organizacyjne i techniczne występują w warunkach szpitalnych i świadczą o tym, że rozwiązania informatyczne będące dość powszechnym wsparciem nie gwarantują odpowiedniego poziomu bezpieczeństwa pacjenta, a ich wykorzystywanie nie zawsze jest jednoznaczne z szybkim dostępem do wiarygodnych danych kluczowych z punktu widzenia przedmiotowych wewnątrzszpitalnych procesów logistycznych. Badania wykazały bowiem, że źle zaprojektowany, niewłaściwie użytkowany lub nieskutecznie wdrożony system informatyczny nie tylko nie zwiększa bezpieczeństwa pacjenta, ale wręcz przyczynia się do wzrostu liczby popełnianych błędów spowodowanego błędami w wyniku zastosowania technologii (technology-induced errors). Prowadzone przez cztery tygodnie w trzech amerykańskich stanach badania miały na celu ocenę wpływu skomputeryzowanego zarządzania receptami na zmniejszenie liczby błędów medycznych. Ich wyniki – opublikowane w 2010 i 2011 r. – wykazały, że implementacja skomputeryzowanego sposobu generowania recept bez wcześniejszej kompleksowej analizy procesowej i opracowania modelu referencyjnego zarządzania procesami nie przyczynia się do ograniczenia błędów medycznych.
Badania przeprowadzone w Wielkiej Brytanii, a dotyczące wykorzystania czasu pracy pielęgniarki na oddziale, pokazały, jakim palącym, choć niewidocznym na pozór problemem jest brak szybkiego dostępu do danych. Okazało się, że każdego dnia około jednej czwartej pielęgniarek szuka karty chorobowej pacjenta lub jego danych laboratoryjnych. Prawie połowa pielęgniarek biorących udział w badaniach była przekonana, że bransoletka z kodem na nadgarstku chorego istotnie pomoże w jego identyfikacji i pozwoli na zmniejszenie liczby pomyłek o ponad 50 proc.
W swoim raporcie „Right patient – right care” National Patient Safety Agency wymienia trzy rodzaje scenariuszy:
• leczenie pacjenta odbywa się w niewłaściwy sposób na skutek błędnego powiązania wyników badań z pacjentem (np. próbka krwi pacjenta X jest mylona z próbką krwi pacjenta Y, w wyniku czego dochodzi do błędnej diagnozy i nieprawidłowego leczenia obu chorych),
• pacjent jest leczony w niewłaściwy sposób w wyniku błędnej komunikacji pomiędzy personelem medycznym lub z powodu niesprawdzenia zaleceń lekarskich (np. podczas zabiegu chirurgicznego dochodzi do usunięcia zdrowego narządu),
• pacjent otrzymuje niewłaściwe leki na skutek jego błędnej identyfikacji i/lub błędnej identyfikacji leków (np. J. Kowalski otrzymuje leki, które powinien otrzymać I. Kowalski).
Badania brytyjskie wykazały również, że średnio 850 tys. z 8 mln przyjęć rocznie wiąże się z incydentami zagrażającymi bezpieczeństwu pacjenta, co z kolei jest źródłem dodatkowych kosztów w wysokości 2 mld funtów będących rezultatem dodatkowych dni opieki w szpitalu.
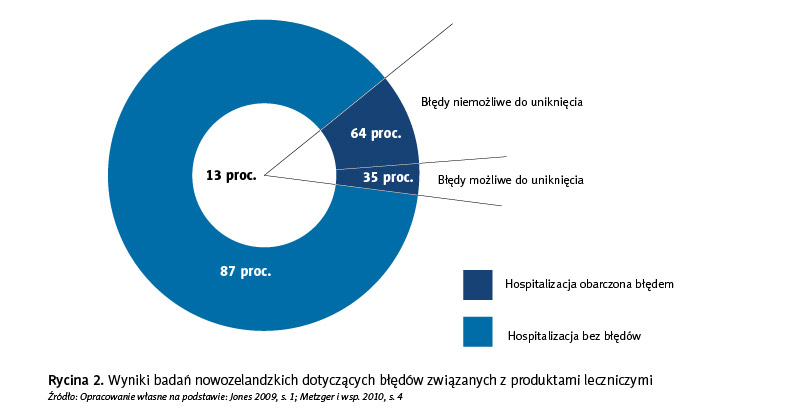
Z badań przeprowadzonych w Nowej Zelandii (ryc. 2) wynika, że 13 proc. przyjęć w szpitalach państwowych wiązało się z niepożądanymi incydentami zagrażającymi bezpieczeństwu pacjenta, a 35 proc. tych zdarzeń sklasyfikowano jako możliwe do uniknięcia. Zaliczono do nich: błędną identyfikację pacjenta, kończyn, ale największy odsetek błędów dotyczył niewłaściwego podania leku. Ponadto 12,5 proc. anestezjologów zgłosiło fakt narażenia zdrowia pacjenta w wyniku błędu związanego z podaniem leku.
Podobne badania przeprowadzono w Stanach Zjednoczonych i uzyskano wyniki przedstawione na rycinie 3.
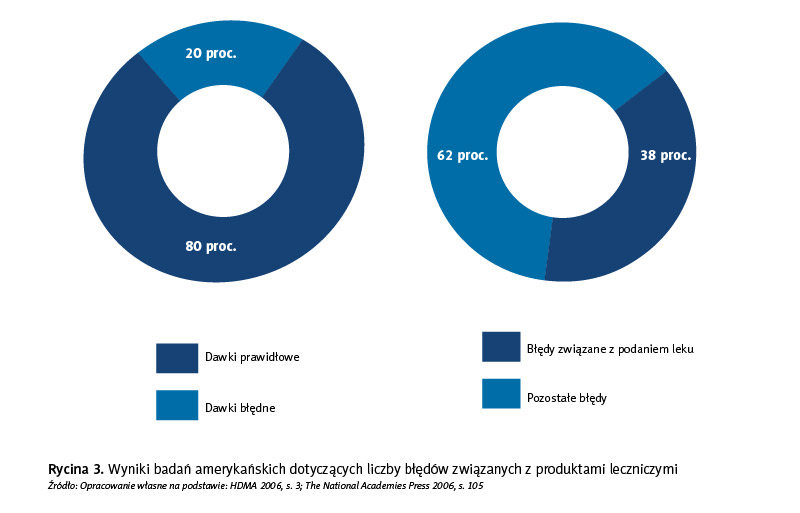
Badania wykazały, że błędy dotyczące leków występują w 20 proc. dawek przeznaczonych dla hospitalizowanych, a błędy związane z podawaniem leków stanowią 38 proc. wszystkich błędów związanych z lekami. Dodatkowo szacuje się, że koszty dodatkowej opieki z powodu popełnionych błędów wynoszą od 17 do 29 mld dolarów rocznie.
Brak dostępu do danych kluczowych z punktu widzenia bezpieczeństwa pacjenta może skutkować utratą zdrowia lub życia, a w najlepszym wypadku przedłużoną hospitalizacją. Z dotychczasowych badań autorki oraz przeglądu polskiego piśmiennictwa wynika, że polskie szpitale nie rejestrują tego typu pomyłek, a w polskiej literaturze przedmiotu nie ma rzetelnych danych na temat błędów lekarskich i zaniedbań w sferze związanej ze świadczeniem usług medycznych. Szacunki z 2002 r. zakładały, że w Polsce może dochodzić do około 20 tys. zgonów rocznie z powodu pomyłek lub zaniechań. Autorka artykułu „Jakość usług medycznych a medical malpractice jako niepowodzenie we wdrażaniu jakości do podmiotów leczniczych”, powołując się na dane amerykańskie, zgodnie z którymi co roku w Stanach Zjednoczonych w wyniku błędów medycznych umiera od 44 tys. do 98 tys. osób, czyli średnio 260 dziennie (populacja USA wynosi 308,745 mln osób), szacuje, że w Polsce byłoby to 11,7 tys. osób rocznie, czyli 32 osoby dziennie. Biorąc jednak pod uwagę różnice technologiczne i inne, wskaźnik ten można uznać za zaniżony. Gdyby zaś przyjąć zgodnie z szacunkami amerykańskimi z 1999 r., że ok. 20 proc. błędów jest związanych z niewłaściwym podaniem produktu leczniczego, można by założyć, iż w Polsce dziennie średnio 6 osób doświadcza takich błędów. Mozolnie wprowadzane przez wybrane placówki – w ramach systemu zapewnienia jakości – procedury nie skutkują ujawnieniem analogicznych pomyłek w polskich szpitalach. Na tej podstawie można by postawić tezę, że takie błędy w naszym kraju nie występują. Rzeczywistość jest jednak odmienna, ponieważ z nieoficjalnych rozmów z pracownikami różnych szpitali wynika, że takie pomyłki się zdarzają, lecz nie są odnotowywane. Najczęściej informacja o błędzie wychodzi na jaw, gdy osoba, która go popełniła, ma świadomość poważnych konsekwencji swojej pomyłki, a równocześnie można podjąć działania zaradcze, tj. w przypadku podania niewłaściwego leku np. podać inny lub przeprowadzić procedurę medyczną zapobiegającą skutkom pomyłki. Przyczyn takiego zjawiska można upatrywać przede wszystkim w obawie przed konsekwencjami nieprawidłowego działania. Tym większe zatem uzasadnienie ma wprowadzenie mechanizmu będącego wsparciem dla personelu medycznego i zapewniającego, że nawet w przypadku błędnej kompletacji chory nie otrzyma produktów leczniczych niewłaściwe skompletowanych. Celem jest bowiem wyeliminowanie niewłaściwych podań i zapewnienie bezpieczeństwa pacjenta, a niekoniecznie typowanie osoby odpowiedzialnej za błędną kompletację.
Badania mające na celu ocenę stopnia informatyzacji polskich szpitali, w tym poziom ich gotowości do prowadzenia dokumentacji medycznej w postaci elektronicznej, wyraźnie ilustrują problem polegający na braku wystarczającego wsparcia rozwiązań teleinformatycznych w zakresie przedmiotowych wewnątrzszpitalnych procesów logistycznych. Poziom informatyzacji jest bardzo zróżnicowany i w większości przypadków niewystarczający z punktu widzenia możliwości automatyzacji i elektronizacji określonych procesów i czynności. Nadal niektóre placówki – zwłaszcza mniejsze – pozbawione są wsparcia systemu informatycznego. Natomiast część szpitali korzysta z systemów uniemożliwiających wymianę danych z pozostałymi jednostkami.
Brak kompleksowego wsparcia ze strony systemu ICT prowadzi do generowania czynności manualnych, które wiążą się z ryzykiem wystąpienia błędów, i dublowania wielu czynności, np. prowadzenia dokumentacji zarówno w postaci papierowej, jak i w postaci elektronicznej. Ponadto brak szybkiego dostępu do wiarygodnych danych w czasie rzeczywistym prowadzi do zakłócenia przepływu informacji o zapasach produktów leczniczych, co stanowi źródło potencjalnego zagrożenia dla bezpieczeństwa pacjenta. Może to skutkować brakiem określonych produktów lub wystąpieniem problemu związanego z zapasem nadmiernym i/lub przeterminowanym. Przyczyną takiego stanu rzeczy jest brak możliwości aktualizowania danych w systemie informatycznym w czasie rzeczywistym, a równocześnie gromadzenie niewystarczającej liczby danych na temat produktów leczniczych, a także pacjentów. Ponadto brak kompleksowych danych i możliwości ich współdzielenia pomiędzy uczestnikami wewnątrzszpitalnych procesów logistycznych prowadzi do luk informacyjnych, dublujących się czynności oraz dłuższego czasu reakcji na potrzeby pacjenta.
Podsumowując zidentyfikowane wyżej ograniczenia oraz trudności stojące na drodze skutecznej i efektywnej realizacji procesu przepływu produktów leczniczych w kontekście obsługi pacjenta i jego bezpieczeństwa, można zauważyć, że ograniczenia te wpisują się w koncepcję tzw. siedmiu marnotrawstw, co zostało ujęte w tabeli 1.

Koncepcja siedmiu marnotrawstw jest bezpośrednio związana z metodą tzw. szczupłego zarządzania (lean management), wywodzącą się z systemu produkcji Toyoty – TPS (Toyota Production System). Celem szczupłego zarządzania jest redukcja kosztów poprzez eliminację wszelkiego rodzaju marnotrawstw rozumianych jako czynności, które nie dodają wartości produktowi, a także pełne wykorzystanie sprawności pracowników. Podejście oparte na szczupłym zarządzaniu w przypadku szpitali zakłada procesowe spojrzenie na realizowane czynności ze zwróceniem uwagi na te, które dodają wartość z punktu widzenia pacjenta. Literatura przedmiotu obfituje w przykłady zastosowania, wywodzącej się z obszaru produkcji, koncepcji zarządzania w branży szpitalnej i na rzecz racjonalizacji różnorodnych procesów wewnątrzszpitalnych. Metoda ta znalazła uznanie w szpitalach w USA, a także w Europie w takich krajach, jak Wielka Brytania, Niemcy czy Hiszpania. Cechą charakterystyczną metody jest ulepszanie podejścia procesowego w taki sposób, aby skrócić czas realizacji procesów, co przekłada się na większą wydajność, mniejszą liczbę błędów i spadek kosztów realizacji.
Z punktu widzenia procesów rozpatrywanych w niniejszym pomyśle główną rolę odgrywa sposób generowania, przechowywania i przetwarzania danych związanych z zarządzaniem przepływem produktów leczniczych w kontekście procesu obsługi pacjenta. Jak wynika z dotychczas przeprowadzonych przez autorkę badań, brak dostępu do danych kluczowych z punktu widzenia skutecznego i efektywnego realizowania tych procesów prowadzi do określonych konsekwencji, które mają bezpośredni wpływ na zdrowie i życie pacjenta. Wiążą się z dłuższym czasem realizacji procesów w wyniku występowania marnotrawstw zidentyfikowanych w tabeli 1. Szczegółowe zestawienie konkretnych problemów i konsekwencji dla pacjenta i/lub szpitala prezentuje tabela 2.
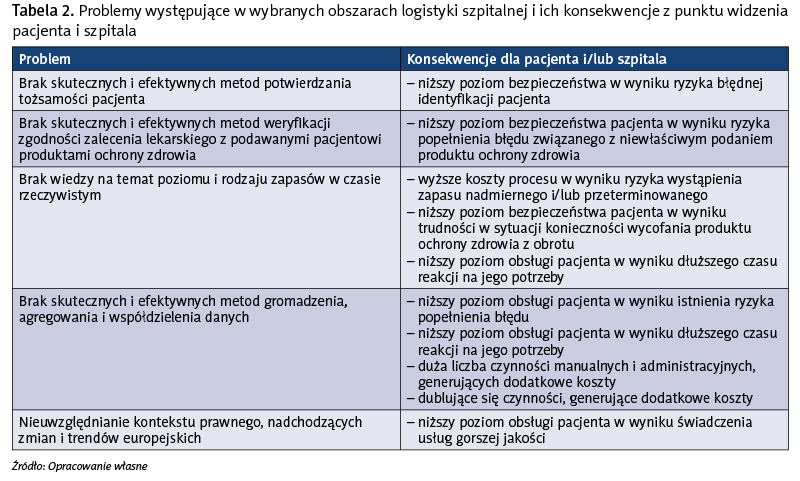
Analizując zidentyfikowane problemy, nie można nie zwrócić uwagi na fakt, iż występują one w obszarze szybkiego dostępu do wiarygodnych i kompleksowych danych o pacjencie i produktach leczniczych, które są krytyczne z punktu widzenia poziomu obsługi pacjenta i jego bezpieczeństwa. Błędna identyfikacja pacjenta czy niewłaściwa identyfikacja produktu leczniczego, nieodpowiedni poziom zapasów leków oraz brak właściwych mechanizmów związanych z weryfikacją prawidłowości podań mogą mieć skutki tragiczne z punktu widzenia zdrowia, a nawet życia pacjenta.
Rozwiązanie
Rozwiązaniem jest opracowany w 2016 r. przez autorkę pomysłu model, który zakłada określony przebieg procesu przepływu produktów leczniczych w kontekście obsługi pacjenta i jest ukierunkowany na osiągnięcie przede wszystkim skuteczności tego procesu. Wykorzystanie rekomendowanych technik, narzędzi i rozwiązań powinno z kolei przyczynić się do uzyskania skuteczności i efektywności procesowej. Rycina 4 prezentuje model referencyjny zarządzania procesem przepływu produktów leczniczych z wyszczególnieniem tych czynności, których celem jest obsługa logistyczna pacjenta i realizacja tzw. pięciu praw pacjenta. Model ma charakter uniwersalny i generyczny, a celem zaproponowanego opisu jest uwypuklenie czynności kluczowych z punktu widzenia zarządzania procesem przepływu produktów leczniczych w kontekście obsługi pacjenta, a zwłaszcza rodzaju danych i sposobów ich generowania, przetwarzania, agregowania i udostępniania. Dodatkowo w trakcie jego tworzenia skoncentrowano się na możliwości zaproponowania mechanizmów i sposobów postępowania, które skutkowałyby wyeliminowaniem wad i ograniczeń obecnie realizowanych czynności. Należy również podkreślić, że model jest możliwy do zaimplementowania niezależnie od stosowanego systemu teleinformatycznego oraz modelu dystrybucji produktów leczniczych.
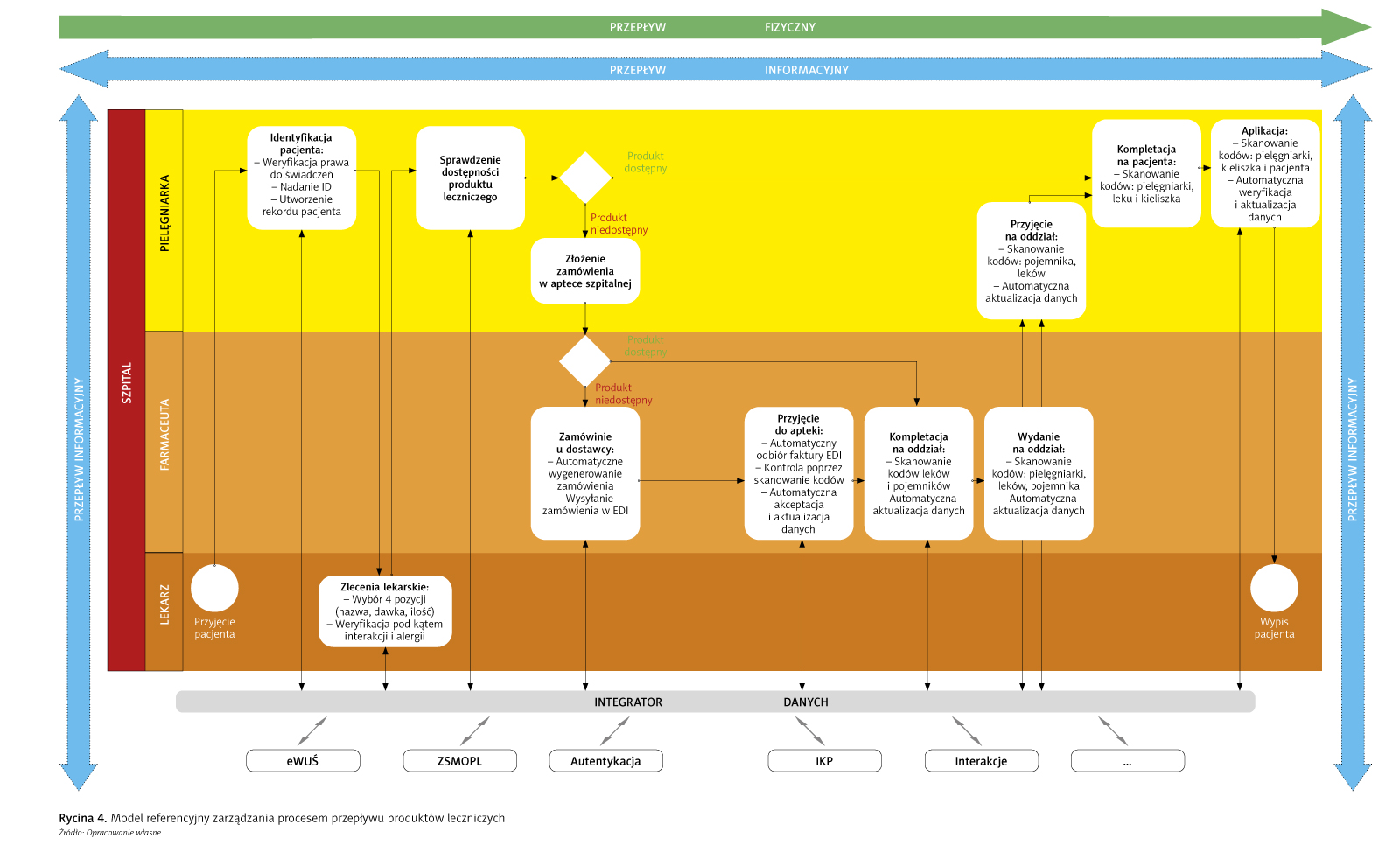
Zgodnie z proponowanym modelem proces przebiega w sposób następujący:
1. Lekarz podejmuje decyzję o rozpoczęciu hospitalizacji.
2. Pielęgniarka dokonuje weryfikacji prawa do świadczeń w module eWUŚ, nadaje pacjentowi numer ID bazujący na numerze PESEL oraz zaopatruje w opaskę z kodem kreskowym (z wcześniej nadanym ID), tworzy elektroniczny rekord pacjenta w systemie HIS, a następnie kieruje na oddział.
3. Lekarz na oddziale podejmuje decyzję w zakresie sposobu leczenia, w tym farmakoterapii, i z pomocą urządzenia mobilnego (np. tabletu) tworzy indywidualną kartę zleceń lekarskich dla pacjenta w systemie HIS, sprawdzając wcześniej w module interakcje, czy pomiędzy przepisanymi produktami leczniczymi nie dojdzie do ewentualnych działań mających negatywny wpływ na zdrowie lub życie pacjenta. Dodatkowo lekarz w sposób automatyczny weryfikuje w Internetowym Koncie Pacjenta, czy pacjent nie ma uczulenia na określone substancje czynne produktów leczniczych.
4. Pielęgniarka, przystępując do kompletacji produktów leczniczych, sprawdza wcześniej ich dostępność. Co do zasady wszystkie powinny być dostępne. W sytuacji, gdy z określonych powodów leków jednak zabraknie, pielęgniarka powinna zgłosić zapotrzebowanie w aptece szpitalnej elektronicznie. Jeśli leki są dostępne, wówczas realizowane są od razu czynności opisane w punkcie 9.
5. Farmaceuta w aptece szpitalnej – na podstawie elektronicznych dokumentów z oddziału – kompletuje leki do wydania (punkt 6) lub generuje w sposób automatyczny zamówienie na produkty lecznicze, których brakuje lub istnieje konieczność odnowienia zapasu ze względu na przyjęty model zarządzania zapasami. Wygenerowane zamówienie jest autoryzowane przez uprawnioną osobę i wysyłane za pośrednictwem elektronicznej wymiany danych do dostawcy. Dostawca potwierdza odbiór zamówienia w sposób automatyczny i w postaci elektronicznego komunikatu EDI.
6. Farmaceuta w aptece szpitalnej odbiera dostawę i sprawdza jej prawidłowość, porównując dane umieszczone w dokumencie elektronicznym faktura z fizycznymi obiektami. W tym celu skanowane są kody kreskowe z opakowań produktów leczniczych. Gdy zostanie potwierdzona zgodność dostawy z zamówieniem, stany apteczne są automatycznie aktualizowane, a produkty lecznicze umieszczane w przestrzeni magazynowej apteki. Jeśli szpital decyduje się na ponowne etykietowanie produktów leczniczych – w celu zakodowania danych dodatkowych – powinno ono być przeprowadzone przed ich umieszczeniem na półkach. W przypadku rozbieżności generowany jest protokół i przekazywany dostawcy. Na tej podstawie dostawca może dokonać korekty – samej dostawy lub dokumentu transakcyjnego.
7. Farmaceuta kompletuje produkty lecznicze do wydania na oddział, skanując kody kreskowe opakowania zwrotnego oraz poszczególnych produktów leczniczych. W momencie wydania produktów na oddział i zarejestrowania ich poprzez skanowanie kodu kreskowego pielęgniarki i pojemnika stany apteczne są aktualizowane automatycznie w systemie HIS.
8. Pielęgniarka na oddziale ponownie skanuje kod opakowania, rejestrując przyjęcie produktów do apteczki oddziałowej. W celu dodatkowej kontroli ma możliwość zeskanowania kodów kreskowych z opakowań leków w celu ponownego sprawdzenia zgodności z wcześniej przesłanym elektronicznie do apteki szpitalnej zapotrzebowaniem.
9. Pielęgniarka przed przystąpieniem do aplikacji produktu leczniczego kompletuje leki i skanuje swój kod kreskowy, kod kreskowy kieliszka pacjenta i kody poszczególnych leków. Następnie udaje się do pacjenta i posługując się urządzeniem mobilnym, sprawdza poprawność wykonywanych czynności poprzez skanowanie kodu pacjenta oraz kodu kieliszka pacjenta. Po pozytywnej weryfikacji leki są aplikowane choremu, a stany apteczne na oddziale odpowiednio aktualizowane w sposób automatyczny. Podproces aplikacji produktów leczniczych jest wykonywany wielokrotnie wraz z innymi zleconymi przez lekarza świadczeniami medycznymi.
10. Lekarz podejmuje decyzję o zakończeniu hospitalizacji.
Postępowanie może być odpowiednio modyfikowane w zależności od sposobu i miejsca konfekcjonowania produktów leczniczych. W przypadku przesunięcia tych czynności do apteki szpitalnej tam realizowany jest ten podproces. Z rozmów z przedstawicielami personelu pielęgniarskiego przeprowadzonych przez autorkę pomysłu wynika, że przesunięcie miejsca kompletacji do apteki wyklucza dodatkową możliwość weryfikacji poprawności zlecenia lekarskiego i jego zgodności z wydawanymi lekami, a także może stwarzać problemy w sytuacji nagłej zmiany farmakoterapii.
Zakłada się, że system HIS ma charakter zintegrowany i pozwala na uzyskanie przejrzystości realizowanych czynności w ramach procesów przez wszystkie osoby do tego uprawnione. System powinien automatycznie informować pracowników apteki o lekach wycofanych z obrotu towarowego lub lekach, których termin ważności dobiega końca.
Dane są gromadzone wyłącznie w postaci elektronicznej, w tzw. integratorze danych, co pozwala na przekazywanie danych na zewnątrz i współdzielenia ich na przyjętych przez strony zasadach z otoczeniem zewnętrznym. Daje to możliwość większej elastyczności w sytuacji konieczności realizacji ewentualnych nowych wymogów prawnych związanych z produktami leczniczymi i udostępnianiem danych na ich temat na zewnątrz lub koniecznością pozyskiwania danych przez szpital.
Założenia modelu
Model ten stanowi wzorzec rozwiązania funkcjonalno-organizacyjnego szpitala, uwzględniającego uwarunkowania prawne funkcjonowania szpitali, a także trendy krajowe i europejskie w zakresie wykorzystania dostępnych technik, technologii i narzędzi oraz dostępnych standardów identyfikacyjnych i komunikacyjnych. Ponadto uzasadnieniem opracowania modelu w przedmiotowym zakresie są wyniki badań zagranicznych i krajowych, wyraźnie wskazujące konieczność wprowadzania zmian w organizacji bieżących procesów w celu wzrostu ich skuteczności i efektywności. Zakłada się, że prawidłowa implementacja założeń modelu przyczyni się zarówno do wzrostu bezpieczeństwa pacjenta, jak i racjonalizacji wybranych wewnątrzszpitalnych procesów logistycznych. Ze względu na to, że w funkcjonowaniu szpitala należy brać pod uwagę liczne regulacje prawne, proponowany model referencyjny musi pozwalać na integrację różnorodnych priorytetów prawnych, organizacyjnych i formalnych. Równocześnie założenia modelu powinny pozwalać na jego adaptację w przyszłości, również wówczas, gdy zaczną obowiązywać nowe wymagania dotyczące zarządzania procesem przepływu produktów leczniczych w szpitalach.
Opracowany model zakłada możliwość integracji wielu priorytetów (ryc. 5).
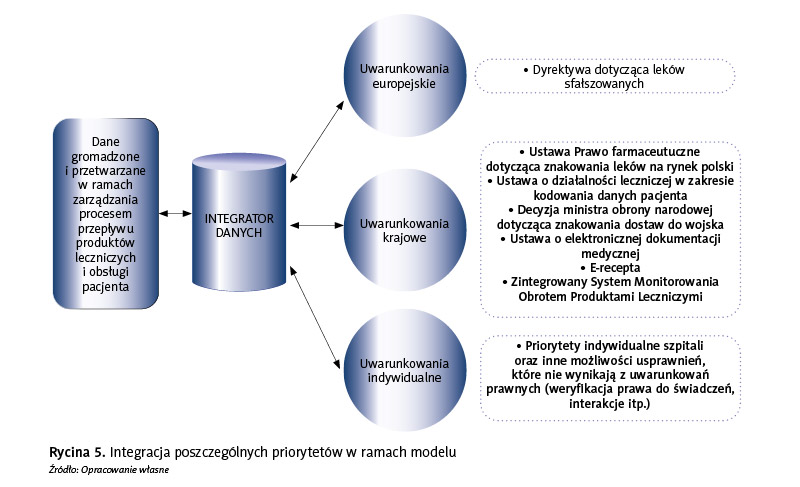
Bezpośrednio dotyczą one zarządzania procesem przepływu produktów leczniczych w kontekście obsługi pacjenta, tj. odnoszą się do sposobu gromadzenia i zakresu danych między innymi na temat produktów leczniczych i pacjentów. Implementacja założeń modelu umożliwi skuteczną i efektywną realizację procesu przepływu produktów leczniczych w kontekście przebiegu obsługi pacjenta i pozwoli na realizację określonych priorytetów, rzutujących na sposób organizacji wybranych wewnątrzszpitalnych procesów logistycznych.
Skuteczność i efektywność implementacji proponowanego modelu jest w dużej mierze uzależniona od warunków technicznych, technologicznych i organizacyjnych. Zakłada się, że realizacja przedstawionych poniżej założeń modelu przyczyni się do uzyskania odpowiedzi na wyzwania związane z bezpieczeństwem pacjenta oraz efektywnością wybranych wewnątrzszpitalnych procesów logistycznych, dotyczących zarządzania procesem przepływu produktów leczniczych. Zakłada się, że model przyczyni się do wzrostu bezpieczeństwa pacjenta dzięki prawidłowemu zastosowaniu międzynarodowych standardów GS1 w zarządzaniu procesem przepływu produktów leczniczych w szpitalu, a także doprowadzi do racjonalizacji tego procesu i skrócenia czasu reakcji na potrzeby pacjenta dzięki zarządzaniu w czasie rzeczywistym procesem przepływu produktów leczniczych z wykorzystaniem technik ADC i rozwiązań mobilnych. Ze względu na generyczny charakter modelu referencyjnego nie wyklucza się żadnych z dostępnych obecnie lub w przyszłości technologii. Założenia modelu referencyjnego prezentuje rycina 6.
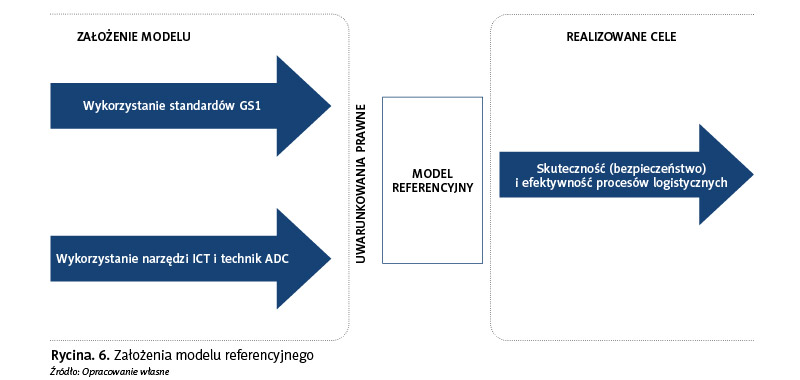
Ochrona zdrowia jest branżą bardzo mocno regulowaną różnorodnymi aktami prawnymi zarówno na poziomie krajowym, jak i europejskim. Często traktowana jako źródło ograniczeń i braku możliwości wyboru w zakresie postępowania w organizacji procesów logistycznych, legislacja może sprzyjać standaryzacji i harmonizacji wybranych działań. Wybrane akty prawne mają wpływ na sposób zarządzania procesem przepływu produktów leczniczych w szpitalach w kontekście przebiegu obsługi pacjenta. Wpływ ten rozumiany jest dwojako: jako prawo do wykorzystania w logistyce szpitali gotowych narzędzi, które są dostępne w wyniku regulacji prawnych w stosunku do producentów produktów leczniczych, a równocześnie jako obowiązek, który szpital musi realizować.
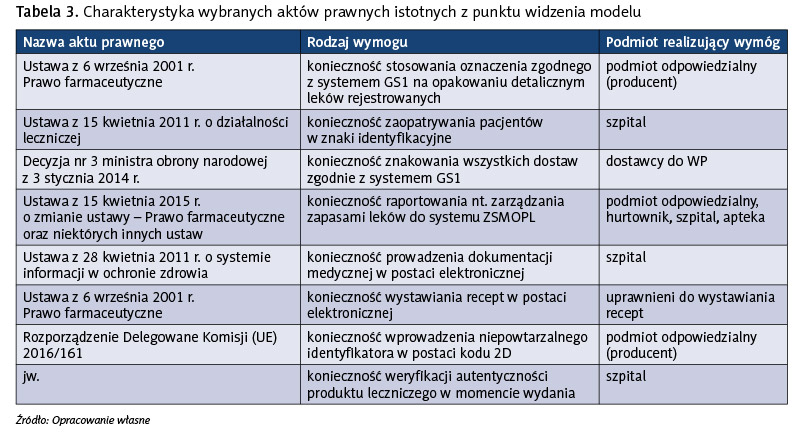
Model uwzględnia wszystkie uwarunkowania prawne przedstawione w tabeli 3. Dodatkowo pokazuje, w jaki sposób realizacja obowiązków prawnych nakładanych na szpital może być źródłem wzrostu skuteczności i efektywności w obszarze zarządzania procesem przepływu produktów leczniczych. Celem opracowanego modelu jest również popularyzacja i upowszechnianie podejścia polegającego na jednokrotnym wprowadzaniu kluczowych danych do systemu HIS i możliwości ich współdzielenia na uzgodnionych zasadach i opartych na wymogach prawnych, gdy te dane są potrzebne, bez konieczności dublowania czynności przez personel medyczny czy administracyjny.
Standardy identyfikacyjne i komunikacyjne
Model będący przedmiotem niniejszego pomysłu zakłada wykorzystanie standardów globalnych GS1 w zakresie identyfikacji obiektów oraz wymiany elektronicznych dokumentów transakcyjnych w zarządzaniu procesem przepływu produktów leczniczych w szpitalu w kontekście przebiegu procesu obsługi pacjenta. Rekomendacje autorki w przedmiotowym zakresie wynikają z przeprowadzonej analizy wybranych uwarunkowań prawnych, miejsca standardów GS1 na tle pozostałych standardów wykorzystywanych w obszarze ochrony zdrowia i e-zdrowia, a także poczucia konieczności harmonizacji i standaryzacji podejścia do identyfikacji i wymiany danych transakcyjnych, co jest kluczowe z punktu widzenia wzrostu bezpieczeństwa pacjenta i racjonalizacji wybranych wewnątrzszpitalnych procesów logistycznych w danej placówce. Jako szczególne uzasadnienie opracowanych rekomendacji należy wymienić:
• konieczność niepowtarzalnej i jednoznacznej identyfikacji obiektów w skali podmiotów leczniczych oraz identyfikacji pacjenta do celów zapewnienia efektywnej i bezpiecznej terapii,
• konieczność ujednolicenia metod identyfikacyjnych i komunikacyjnych polskich szpitali w celu integralności zbieranych przez podmioty publiczne danych, które mają być następnie umieszczane w systemach medycznych,
• konieczność zapewnienia bezpiecznego dostępu do danych medycznych o pacjentach w kontekście transgranicznej opieki medycznej w świetle ustawodawstwa Unii Europejskiej.
Numery identyfikacyjne GS1 mają określone cechy, sprawiające, że ich stosowanie jest uzasadnione z punktu widzenia skuteczności i efektywności procesów logistycznych w szpitalach. Ponadto standardy GS1 są interoperacyjne z pozostałymi standardami w zakresie ochrony zdrowia, a szczególnie e-zdrowia.
Działania przewidziane w projekcie
Dostosowanie systemu klasy HIS.
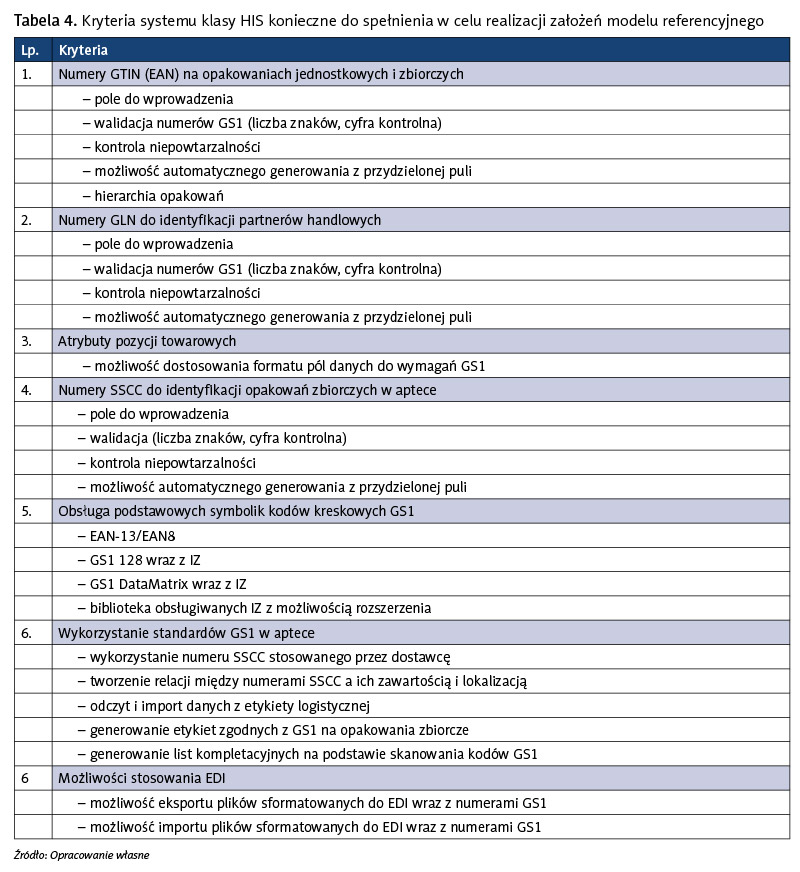
W celu wdrożenia modelu konieczne jest, aby system informatyczny klasy HIS, wspierający zarządzanie procesem przepływu produktów leczniczych, charakteryzował się określonymi funkcjami.
Tabela 4 prezentuje warunki, jakie powinien spełniać system klasy HIS w celu realizacji założeń modelu referencyjnego w zarządzaniu przepływem produktów leczniczych.
Zakup urządzeń
Do realizacji założeń modelu konieczne jest również zapewnienie pracownikom szpitala możliwości korzystania z odpowiedniego sprzętu, który wspiera zarówno elektroniczny obieg dokumentów, jak i zarządzanie zdalne procesem przepływu produktów leczniczych. Liczba i rodzaj sprzętu są uzależnione od liczby oddziałów oraz pracowników, a także koniecznych do wykonania czynności.
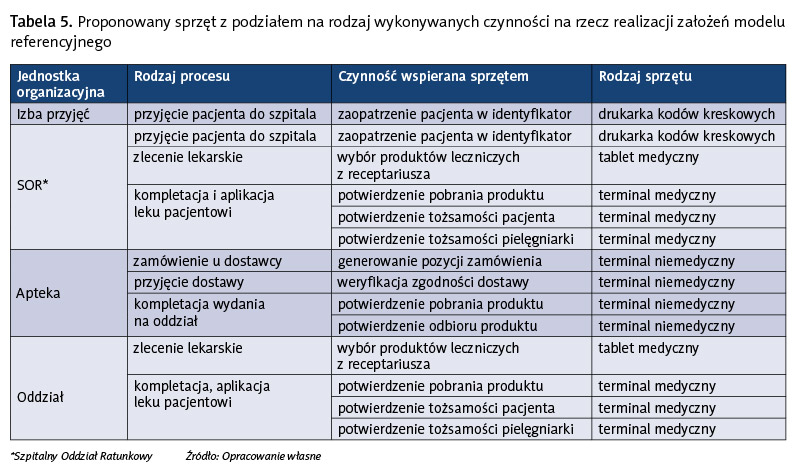
Tabela 5 prezentuje proponowany sprzęt z podziałem na rodzaj wykonywanych czynności. Sprzęt został wyselekcjonowany na podstawie przeglądu ofert wybranych firm. Warto zwrócić uwagę na coraz powszechniejszą dostępność urządzeń przeznaczonych dla branży szpitalnej. Cechują się one mniejszymi rozmiarami, mniejszą masą oraz wzornictwem dostosowanym do warunków szpitalnych. Dodatkowo są odporne na środki wykorzystywane w trakcie dezynfekcji urządzeń. W celu oszacowania kosztów zakupu sprzętu przyjęto następujący model statystyczny, który bazuje na średnich danych dotyczących badanych szpitali:
a) oddziały (łączna liczba – 10): – terminal medyczny – 2 na oddział, – tablet medyczny – 1 na oddział, – drukarka kodów kreskowych – 1 na oddział, – drukarka opasek dla pacjenta – 1 na oddział,
b) apteka: – terminal niemedyczny – 1, – drukarka kodów kreskowych – 2,
c) SOR: – terminal medyczny – 2, – tablet medyczny – 2, – drukarka kodów kreskowych – 1, – drukarka opasek dla pacjenta – 1.
Ceny proponowanego sprzętu przedstawiono w tabeli 6.
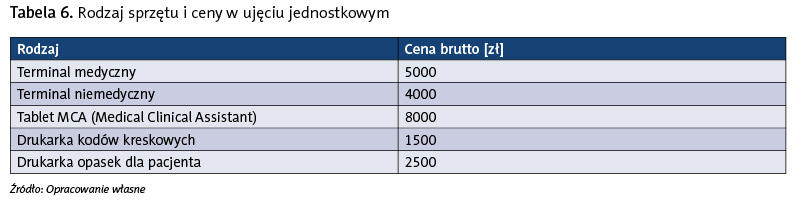
Tabela 7 obejmuje proponowaną liczbę sprzętu dla każdej jednostki organizacyjnej i koszt.
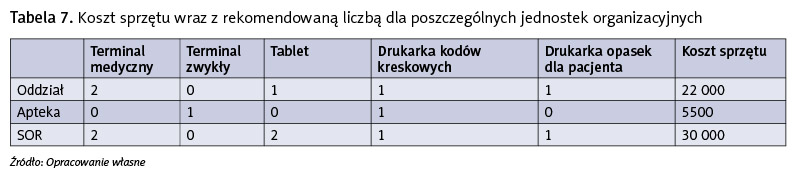
Tabela 8 przedstawia proponowaną liczbę sprzętu dla wszystkich jednostek organizacyjnych i koszt.
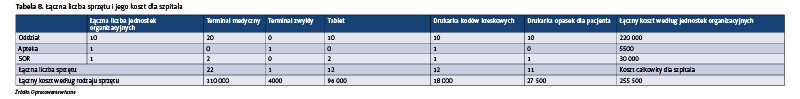
Relatywnie nieduże koszty zakupu sprzętu z punktu widzenia 10-oddziałowego szpitala nie gwarantują jednak możliwości powszechnego wdrażania założeń modelu referencyjnego w krótkim horyzoncie czasowym. Badania przeprowadzone w trzech szpitalach oraz ponaddziesięcioletnie doświadczenie autorki niniejszej dysertacji w zakresie współpracy z branżą szpitalną wyraźnie wskazują na problem związany z obecnie funkcjonującymi w szpitalach systemami HIS. W większości przypadków firmy informatyczne, będące dostawcami tych systemów, nie przeprowadziły wnikliwej procesowej analizy przedwdrożeniowej, co skutkowało możliwością zakupu oprogramowania po nie najwyższej cenie. Natomiast doświadczenia z innych branży pokazują, że w celu implementacji oprogramowania przyjaznego użytkownikowi i wspierającego realizowane przez tego użytkownika procesy 80 proc. czasu przeznaczonego na planowane wdrożenie należy poświęcić na analizę przedwdrożeniową. Wówczas szpitale mogłyby uniknąć wysokich kosztów modyfikacji oprogramowania w trakcie jego użytkowania.
Mierzalne efekty
Wyniki badań przeprowadzonych przez autorkę pomysłu wykazały, że konsekwencje zmian będą widoczne nie tylko w kontekście trzech badanych parametrów w ujęciu ilościowym. Na podstawie parametrów uwzględnionych w badanych procesach można założyć, że wdrożenie założeń modelu referencyjnego pozwoli zaoszczędzić podczas jednej zmiany (ok. 8 godzin):
• od 14 do 49 minut czasu pracy personelu farmaceutycznego w przypadku procesu „złożenie zamówienia u dostawcy”,
• od 8 do 43 minut czasu pracy personelu farmaceutycznego w przypadku procesu „przyjęcie dostawy”,
• od 15 do 23 minut czasu pracy personelu farmaceutycznego w przypadku procesu „kompletacja leków na oddział”,
• od 25 do 84 minut czasu pracy pielęgniarki w przypadku procesu „kompletacja i podanie leków pacjentowi”.
Wprowadzenie usprawnień przyczyni się również do zmian jakościowych, takich jak:
• większa przejrzystość wewnętrznego łańcucha dystrybucji produktów leczniczych i wzrost poziomu obsługi pacjenta poprzez umożliwienie dostępu do danych na temat poziomu, rodzaju i lokalizacji zapasów do celów:
– realizacji procesu wycofania produktów leczniczych,
– ograniczenia liczby produktów przeterminowanych,
– ograniczenia liczby braków produktów,
• większe bezpieczeństwo pacjenta oraz komfort pracy pielęgniarek poprzez wprowadzenie mechanizmu weryfikacji prawidłowości kompletacji w kontekście indywidualnej karty zleceń lekarskich.
Tekst opublikowano w „Menedżerze Zdrowia” 9–10/2022.
Przeczytaj także: „Ochrona zdrowia w czasie konfliktu i wojny”.
Więcej o akcji na stronie: www.termedia.pl/zdrowy-pomysl.

Mimo wielkiego postępu technicznego i technologicznego zarówno w diagnostyce, jak i metodach leczenia życie i zdrowie pacjentów są nadal zagrożone ze względu na ogromną asymetrię tempa zmian w funkcjonowaniu białej i szarej części placówek medycznych. Pomysł „Cyfrowy szpital – bezpieczny pacjent” ma na celu akcelerację prędkości cyfryzacji wybranych procesów związanych z dystrybucją produktów leczniczych w szpitalach poprzez zastosowanie rozwiązań sprawdzonych i powszechnie stosowanych w innych branżach, to jest skanowania kodów kreskowych i wykorzystania elektronicznego zlecenia lekarskiego. Dzięki temu możliwe jest ograniczenie błędów przy podawaniu leków, a także odciążenie personelu medycznego od żmudnych czynności o charakterze biurokratycznym oraz wyeliminowanie dokumentów papierowych.
Zidentyfikowany problem
W systemie ochrony zdrowia, a zwłaszcza w sposobie funkcjonowania placówek świadczących usługi opieki medycznej, następują w ostatnich latach istotne zmiany. Jedną z przyczyn tego procesu niewątpliwie jest postęp techniczno-technologiczny. Modyfikacje dotyczą zarówno sposobu świadczenia usług, jak i metod zarządzania. Ponadto można zaobserwować z jednej strony dążenie do świadczenia usług o jak najwyższej jakości, a z drugiej rosnące oczekiwania pacjentów coraz bardziej świadomych swoich praw.
Wielowymiarowe zmiany sprawiły, że osoby zarządzające szpitalami podejmują decyzje na rzecz zrewidowania dotychczasowych sposobów prowadzenia działalności. Chcą nie tylko być odpowiedzialne za administrowanie placówką, ale nią rzeczywiście zarządzać, niejednokrotnie z wykorzystaniem sprawdzonych w innych branżach metod i strategii. Szpitale, będące co do zasady organizacjami o charakterze społecznym, coraz częściej bowiem analizują sposoby racjonalizacji swojej działalności w wymiarze finansowym, ponieważ niejednokrotnie tak ukierunkowane działania prowadzą również do wzrostu efektywności procesów realizowanych w szpitalach. Dzięki takiemu podejściu zwiększa się bezpieczeństwo pacjentów oraz ich zadowolenie z usług medycznych. W związku z tym konieczne stało się poszukiwanie rozwiązań i narzędzi – w wysokim stopniu konfigurowalnych – które umożliwią osiągnięcie określonych korzyści w funkcjonowaniu placówki także z punktu widzenia usługobiorcy, czyli pacjenta.
Szczególną cechą charakterystyczną ochrony zdrowia, warunkującą w dużej mierze sposób jej funkcjonowania, jest wiele różnorodnych regulacji prawnych. Od poszczególnych szpitali zależy, czy regulacje te będą postrzegane jako konieczny do zrealizowania kolejny wymóg, czy zostaną potraktowane jako mechanizm przyspieszający wprowadzanie pozytywnych zmian w wybranych obszarach. Każdorazowo jednak przy projektowaniu jakichkolwiek usprawnień w logistyce placówki należy mieć na uwadze uwarunkowania prawne i konieczność postępowania zgodnie z nimi.
Mimo wieloletnich działań na rzecz poprawy jakości usług medycznych w wewnątrzszpitalnych procesach logistycznych można zidentyfikować określone trudności i ograniczenia, które w sposób istotny rzutują na poziom obsługi pacjenta i jego bezpieczeństwo, a także racjonalność realizowanych procesów. Dużym problemem jest na przykład brak standaryzacji w identyfikacji i komunikacji. Nie ma inicjatyw ukierunkowanych na sformułowanie wytycznych i ujednoliconych rozwiązań, zwłaszcza dotyczących administrowania przepływem produktów leczniczych w kontekście zarządzania procesem obsługi pacjenta. Wiele do życzenia pozostawia również infrastruktura informatyczna polskich szpitali i brak interoperacyjności pomiędzy różnorodnymi rozwiązaniami z zakresu technologii informacyjnych i komunikacyjnych (ICT – od angielskiego określenia Information and Communication Technologies) w Polsce.
Na świecie od lat prowadzone są badania dotyczące obsługi pacjenta w szpitalu. W wybranych krajach, jak USA, Wielka Brytania i Nowa Zelandia, badania nad zarządzaniem przepływem produktów leczniczych w kontekście obsługi pacjenta wykazały, że jego bezpieczeństwo – zarówno w szpitalu, jak i poza nim – bywa bardzo często zagrożone. Wprawdzie w polskim piśmiennictwie nie ma szczegółowych danych na ten temat, ponieważ szpitale nie rejestrują takich pomyłek, ale można szacować, że ich liczba jest podobna jak w innych krajach. Dodatkowo w literaturze przedmiotu to terapia produktami leczniczymi jest oceniana jako najbardziej narażona na ryzyko wystąpienia pomyłek.
Do przyczyn niskiego poziomu bezpieczeństwa można z pewnością zaliczyć trudności i wyzwania związane bezpośrednio z zapewnieniem szybkiego i zautomatyzowanego dostępu do wiarygodnych danych w celu skrócenia czasu reakcji na potrzeby pacjenta:
• trudności z obsługą pacjentów i przepływem produktów leczniczych wynikające z nieskutecznych i nieefektywnych metod identyfikacji i wymiany danych,
• niewłaściwa organizacja pracy i nieodpowiednie metody zarządzania wynikające z dużej liczby czynności manualnych, czynności dublujących się, co rzutuje na czas pracy i czas obsługi pacjenta,
• niedostosowywanie bieżących działań do nadchodzących w niedalekiej przyszłości zmian prawnych, rzutujących na organizację wewnątrzszpitalnych procesów logistycznych,
• niewystarczające przygotowanie szpitali do wprowadzania rozwiązań informacyjnych i telekomunikacyjnych w systemie ochrony zdrowia.
Podstawowym problemem jest dostęp w czasie rzeczywistym do aktualnych danych, które stanowią fundament prawidłowej diagnostyki i leczenia. Żeby zaspokoić potrzeby pacjenta oraz zapewnić mu odpowiedni poziom obsługi i szybko reagować na jego potrzeby, a także ułatwić personelowi medycznemu podejmowanie decyzji w rzeczywistym czasie, informacja musi być aktualna, uzyskana na czas, wiarygodna i kompletna. Tymczasem dostęp do danych zarówno w Polsce, jak i w Europie jest utrudniony, ponieważ sposoby ich gromadzenia w formie dokumentów w postaci papierowej uniemożliwiają, a przynajmniej w znacznym stopniu utrudniają skuteczne i efektywne agregowanie, przetwarzanie i współdzielenie tych danych. W sytuacji, gdy procesy są wspierane przez system teleinformatyczny, konieczność manualnego wprowadzania danych do systemu stwarza ryzyko wystąpienia błędu, co skutkuje wzrostem kosztów realizowania tych procesów i uniemożliwia dostęp do wiarygodnych danych. Z badań wynika, że największym ryzykiem wystąpienia błędu obarczona jest terapia lekiem.
Wyniki badań przeprowadzonych w 1999 r. w szpitalach Nowego Jorku już wówczas pokazały, że choć przeważający udział we wszystkich błędach mają błędy chirurgiczne, przed którymi trudno się zabezpieczyć, to wśród pozostałych najwyższy odsetek stanowią błędne podania leków. Szczegółowy podział na poszczególne błędy prezentuje rycina 1.

W polskim piśmiennictwie można spotkać się z następującym podziałem na rodzaje błędów medycznych w działalności diagnostyczno-leczniczej i profilaktycznej, uwzględniającym uwarunkowania prawne obowiązujące w kraju:
• błąd diagnostyczny, związany z niewłaściwym rozpoznaniem, będący rezultatem braku wiedzy lub naruszenia dobrej praktyki medycznej,
• błąd terapeutyczny, związany z niewłaściwymi działaniami na etapie podejmowania czynności ukierunkowanych na przywrócenie zdrowia pacjenta lub zmniejszenie cierpienia pacjenta, będący również rezultatem braku wiedzy lub naruszenia dobrej praktyki medycznej,
• błąd profilaktyczny, związany z niewłaściwymi działaniami profilaktycznymi w wyniku braku wiedzy lub naruszenia dobrej praktyki lekarskiej,
• błąd informacyjny, związany z zaniechaniem przez lekarza przekazania pacjentowi informacji na temat jego zdrowia,
• błąd organizacyjny, związany z niewłaściwą organizacją opieki medycznej, co ma wpływ na zdrowie i życie pacjenta,
• błąd techniczny, związany z niewłaściwym z punktu widzenia technicznego wykonaniem czynności diagnostyczno-leczniczych, na przykład podanie innego leku niż zaordynowany przez lekarza.
W tym miejscu warto zwrócić uwagę na powszechną w ostatnich latach tendencję, zgodnie z którą w przypadku odpowiedzialności za szkody wyrządzone przy leczeniu rozróżnia się błąd w sztuce lekarskiej oraz element subiektywny winy. Na pojęcie błędu lekarskiego należy raczej spojrzeć przez pryzmat postępowania lekarza wykonującego swoje zadania w sposób sprzeczny z powszechnie przyjętymi zasadami wiedzy medycznej.
Sąd Najwyższy, wypowiadając się w tej kwestii, w jednym ze swych rozstrzygnięć przyjął, że błędem w sztuce lekarskiej jest czynność (zaniechanie) lekarza w zakresie diagnozy i terapii, niezgodna z nauką medycyny w zakresie dla lekarza dostępnym. Zaniedbania lekarza w zakresie obowiązków otoczenia chorego opieką, a także organizacji bezpieczeństwa higieny i opieki nad chorym, nie są błędem w sztuce lekarskiej (zob. SN z 1 kwietnia 1955 r., IV CR 39/54, OSN 1957/1, poz. 7). Powyższe koreluje z obowiązującymi przepisami prawnymi wyartykułowanymi w ustawie z 5 grudnia 1996 r. o zawodach lekarza i lekarza dentysty (Dz.U. z 2015 r., poz. 464 z późn. zm.). W art. 4 ustawy znajdujemy zapis o treści: „lekarz ma obowiązek wykonywać zawód zgodnie ze wskazaniami aktualnej wiedzy medycznej, dostępnymi mu metodami i środkami zapobiegania, rozpoznawania i leczenia chorób, zgodnie z zasadami etyki zawodowej i z należytą starannością”. Zatem – jak podnosi K. Bączyk-Rozwadowska – można stwierdzić, iż błąd lekarski zawiera obiektywny komponent (element) winy. Wówczas lekarzowi postępującemu wbrew zasadom sztuki (contra legem artis) można postawić zarzut bezprawności. W tym ujęciu błąd medyczny stanowi zatem kategorię całkowicie niezależną od osoby konkretnego lekarza (jego indywidualnych cech, skłonności i umiejętności) oraz od okoliczności, w których podejmował on czynności z zakresu diagnozy i terapii. Sam błąd nie przesądza jeszcze o odpowiedzialności cywilnej. Z takową będziemy mieli do czynienia dopiero wówczas, gdy błąd będzie jednocześnie zawiniony subiektywnie, tzn. będzie stanowił następstwo niedochowania przez lekarza należytej staranności.
W wyroku z 8 grudnia 1970 r. (II CR 543/70; OSN 1971, poz. 136) SN stwierdził, że „nie każdy błąd lekarski, ale tylko błąd zawiniony może powodować odpowiedzialność lekarza bądź Skarbu Państwa, którego funkcjonariuszem jest lekarz, za wynikłą stąd dla pacjenta szkodę (art. 415 i 417 k.c.). W szczególności brak jest do tego podstaw wówczas, gdy błędne stwierdzenie choroby u osoby zdrowej było usprawiedliwione występującymi objawami, a zastosowane leczenie, którego niezwłoczne podjęcie w razie rzeczywistej choroby byłoby celowe, nie przyniosło dla tej osoby ujemnych następstw poza przemijającymi dolegliwościami” (Bączyk-Rozwadowska, 2016).
Jak pokazują przytaczane w dalszej części opracowania przykłady, błędy organizacyjne i techniczne występują w warunkach szpitalnych i świadczą o tym, że rozwiązania informatyczne będące dość powszechnym wsparciem nie gwarantują odpowiedniego poziomu bezpieczeństwa pacjenta, a ich wykorzystywanie nie zawsze jest jednoznaczne z szybkim dostępem do wiarygodnych danych kluczowych z punktu widzenia przedmiotowych wewnątrzszpitalnych procesów logistycznych. Badania wykazały bowiem, że źle zaprojektowany, niewłaściwie użytkowany lub nieskutecznie wdrożony system informatyczny nie tylko nie zwiększa bezpieczeństwa pacjenta, ale wręcz przyczynia się do wzrostu liczby popełnianych błędów spowodowanego błędami w wyniku zastosowania technologii (technology-induced errors). Prowadzone przez cztery tygodnie w trzech amerykańskich stanach badania miały na celu ocenę wpływu skomputeryzowanego zarządzania receptami na zmniejszenie liczby błędów medycznych. Ich wyniki – opublikowane w 2010 i 2011 r. – wykazały, że implementacja skomputeryzowanego sposobu generowania recept bez wcześniejszej kompleksowej analizy procesowej i opracowania modelu referencyjnego zarządzania procesami nie przyczynia się do ograniczenia błędów medycznych.
Badania przeprowadzone w Wielkiej Brytanii, a dotyczące wykorzystania czasu pracy pielęgniarki na oddziale, pokazały, jakim palącym, choć niewidocznym na pozór problemem jest brak szybkiego dostępu do danych. Okazało się, że każdego dnia około jednej czwartej pielęgniarek szuka karty chorobowej pacjenta lub jego danych laboratoryjnych. Prawie połowa pielęgniarek biorących udział w badaniach była przekonana, że bransoletka z kodem na nadgarstku chorego istotnie pomoże w jego identyfikacji i pozwoli na zmniejszenie liczby pomyłek o ponad 50 proc.
W swoim raporcie „Right patient – right care” National Patient Safety Agency wymienia trzy rodzaje scenariuszy:
• leczenie pacjenta odbywa się w niewłaściwy sposób na skutek błędnego powiązania wyników badań z pacjentem (np. próbka krwi pacjenta X jest mylona z próbką krwi pacjenta Y, w wyniku czego dochodzi do błędnej diagnozy i nieprawidłowego leczenia obu chorych),
• pacjent jest leczony w niewłaściwy sposób w wyniku błędnej komunikacji pomiędzy personelem medycznym lub z powodu niesprawdzenia zaleceń lekarskich (np. podczas zabiegu chirurgicznego dochodzi do usunięcia zdrowego narządu),
• pacjent otrzymuje niewłaściwe leki na skutek jego błędnej identyfikacji i/lub błędnej identyfikacji leków (np. J. Kowalski otrzymuje leki, które powinien otrzymać I. Kowalski).
Badania brytyjskie wykazały również, że średnio 850 tys. z 8 mln przyjęć rocznie wiąże się z incydentami zagrażającymi bezpieczeństwu pacjenta, co z kolei jest źródłem dodatkowych kosztów w wysokości 2 mld funtów będących rezultatem dodatkowych dni opieki w szpitalu.
Z badań przeprowadzonych w Nowej Zelandii (ryc. 2) wynika, że 13 proc. przyjęć w szpitalach państwowych wiązało się z niepożądanymi incydentami zagrażającymi bezpieczeństwu pacjenta, a 35 proc. tych zdarzeń sklasyfikowano jako możliwe do uniknięcia. Zaliczono do nich: błędną identyfikację pacjenta, kończyn, ale największy odsetek błędów dotyczył niewłaściwego podania leku. Ponadto 12,5 proc. anestezjologów zgłosiło fakt narażenia zdrowia pacjenta w wyniku błędu związanego z podaniem leku.

Podobne badania przeprowadzono w Stanach Zjednoczonych i uzyskano wyniki przedstawione na rycinie 3.

Badania wykazały, że błędy dotyczące leków występują w 20 proc. dawek przeznaczonych dla hospitalizowanych, a błędy związane z podawaniem leków stanowią 38 proc. wszystkich błędów związanych z lekami. Dodatkowo szacuje się, że koszty dodatkowej opieki z powodu popełnionych błędów wynoszą od 17 do 29 mld dolarów rocznie.
Brak dostępu do danych kluczowych z punktu widzenia bezpieczeństwa pacjenta może skutkować utratą zdrowia lub życia, a w najlepszym wypadku przedłużoną hospitalizacją. Z dotychczasowych badań autorki oraz przeglądu polskiego piśmiennictwa wynika, że polskie szpitale nie rejestrują tego typu pomyłek, a w polskiej literaturze przedmiotu nie ma rzetelnych danych na temat błędów lekarskich i zaniedbań w sferze związanej ze świadczeniem usług medycznych. Szacunki z 2002 r. zakładały, że w Polsce może dochodzić do około 20 tys. zgonów rocznie z powodu pomyłek lub zaniechań. Autorka artykułu „Jakość usług medycznych a medical malpractice jako niepowodzenie we wdrażaniu jakości do podmiotów leczniczych”, powołując się na dane amerykańskie, zgodnie z którymi co roku w Stanach Zjednoczonych w wyniku błędów medycznych umiera od 44 tys. do 98 tys. osób, czyli średnio 260 dziennie (populacja USA wynosi 308,745 mln osób), szacuje, że w Polsce byłoby to 11,7 tys. osób rocznie, czyli 32 osoby dziennie. Biorąc jednak pod uwagę różnice technologiczne i inne, wskaźnik ten można uznać za zaniżony. Gdyby zaś przyjąć zgodnie z szacunkami amerykańskimi z 1999 r., że ok. 20 proc. błędów jest związanych z niewłaściwym podaniem produktu leczniczego, można by założyć, iż w Polsce dziennie średnio 6 osób doświadcza takich błędów. Mozolnie wprowadzane przez wybrane placówki – w ramach systemu zapewnienia jakości – procedury nie skutkują ujawnieniem analogicznych pomyłek w polskich szpitalach. Na tej podstawie można by postawić tezę, że takie błędy w naszym kraju nie występują. Rzeczywistość jest jednak odmienna, ponieważ z nieoficjalnych rozmów z pracownikami różnych szpitali wynika, że takie pomyłki się zdarzają, lecz nie są odnotowywane. Najczęściej informacja o błędzie wychodzi na jaw, gdy osoba, która go popełniła, ma świadomość poważnych konsekwencji swojej pomyłki, a równocześnie można podjąć działania zaradcze, tj. w przypadku podania niewłaściwego leku np. podać inny lub przeprowadzić procedurę medyczną zapobiegającą skutkom pomyłki. Przyczyn takiego zjawiska można upatrywać przede wszystkim w obawie przed konsekwencjami nieprawidłowego działania. Tym większe zatem uzasadnienie ma wprowadzenie mechanizmu będącego wsparciem dla personelu medycznego i zapewniającego, że nawet w przypadku błędnej kompletacji chory nie otrzyma produktów leczniczych niewłaściwe skompletowanych. Celem jest bowiem wyeliminowanie niewłaściwych podań i zapewnienie bezpieczeństwa pacjenta, a niekoniecznie typowanie osoby odpowiedzialnej za błędną kompletację.
Badania mające na celu ocenę stopnia informatyzacji polskich szpitali, w tym poziom ich gotowości do prowadzenia dokumentacji medycznej w postaci elektronicznej, wyraźnie ilustrują problem polegający na braku wystarczającego wsparcia rozwiązań teleinformatycznych w zakresie przedmiotowych wewnątrzszpitalnych procesów logistycznych. Poziom informatyzacji jest bardzo zróżnicowany i w większości przypadków niewystarczający z punktu widzenia możliwości automatyzacji i elektronizacji określonych procesów i czynności. Nadal niektóre placówki – zwłaszcza mniejsze – pozbawione są wsparcia systemu informatycznego. Natomiast część szpitali korzysta z systemów uniemożliwiających wymianę danych z pozostałymi jednostkami.
Brak kompleksowego wsparcia ze strony systemu ICT prowadzi do generowania czynności manualnych, które wiążą się z ryzykiem wystąpienia błędów, i dublowania wielu czynności, np. prowadzenia dokumentacji zarówno w postaci papierowej, jak i w postaci elektronicznej. Ponadto brak szybkiego dostępu do wiarygodnych danych w czasie rzeczywistym prowadzi do zakłócenia przepływu informacji o zapasach produktów leczniczych, co stanowi źródło potencjalnego zagrożenia dla bezpieczeństwa pacjenta. Może to skutkować brakiem określonych produktów lub wystąpieniem problemu związanego z zapasem nadmiernym i/lub przeterminowanym. Przyczyną takiego stanu rzeczy jest brak możliwości aktualizowania danych w systemie informatycznym w czasie rzeczywistym, a równocześnie gromadzenie niewystarczającej liczby danych na temat produktów leczniczych, a także pacjentów. Ponadto brak kompleksowych danych i możliwości ich współdzielenia pomiędzy uczestnikami wewnątrzszpitalnych procesów logistycznych prowadzi do luk informacyjnych, dublujących się czynności oraz dłuższego czasu reakcji na potrzeby pacjenta.
Podsumowując zidentyfikowane wyżej ograniczenia oraz trudności stojące na drodze skutecznej i efektywnej realizacji procesu przepływu produktów leczniczych w kontekście obsługi pacjenta i jego bezpieczeństwa, można zauważyć, że ograniczenia te wpisują się w koncepcję tzw. siedmiu marnotrawstw, co zostało ujęte w tabeli 1.

Koncepcja siedmiu marnotrawstw jest bezpośrednio związana z metodą tzw. szczupłego zarządzania (lean management), wywodzącą się z systemu produkcji Toyoty – TPS (Toyota Production System). Celem szczupłego zarządzania jest redukcja kosztów poprzez eliminację wszelkiego rodzaju marnotrawstw rozumianych jako czynności, które nie dodają wartości produktowi, a także pełne wykorzystanie sprawności pracowników. Podejście oparte na szczupłym zarządzaniu w przypadku szpitali zakłada procesowe spojrzenie na realizowane czynności ze zwróceniem uwagi na te, które dodają wartość z punktu widzenia pacjenta. Literatura przedmiotu obfituje w przykłady zastosowania, wywodzącej się z obszaru produkcji, koncepcji zarządzania w branży szpitalnej i na rzecz racjonalizacji różnorodnych procesów wewnątrzszpitalnych. Metoda ta znalazła uznanie w szpitalach w USA, a także w Europie w takich krajach, jak Wielka Brytania, Niemcy czy Hiszpania. Cechą charakterystyczną metody jest ulepszanie podejścia procesowego w taki sposób, aby skrócić czas realizacji procesów, co przekłada się na większą wydajność, mniejszą liczbę błędów i spadek kosztów realizacji.
Z punktu widzenia procesów rozpatrywanych w niniejszym pomyśle główną rolę odgrywa sposób generowania, przechowywania i przetwarzania danych związanych z zarządzaniem przepływem produktów leczniczych w kontekście procesu obsługi pacjenta. Jak wynika z dotychczas przeprowadzonych przez autorkę badań, brak dostępu do danych kluczowych z punktu widzenia skutecznego i efektywnego realizowania tych procesów prowadzi do określonych konsekwencji, które mają bezpośredni wpływ na zdrowie i życie pacjenta. Wiążą się z dłuższym czasem realizacji procesów w wyniku występowania marnotrawstw zidentyfikowanych w tabeli 1. Szczegółowe zestawienie konkretnych problemów i konsekwencji dla pacjenta i/lub szpitala prezentuje tabela 2.

Analizując zidentyfikowane problemy, nie można nie zwrócić uwagi na fakt, iż występują one w obszarze szybkiego dostępu do wiarygodnych i kompleksowych danych o pacjencie i produktach leczniczych, które są krytyczne z punktu widzenia poziomu obsługi pacjenta i jego bezpieczeństwa. Błędna identyfikacja pacjenta czy niewłaściwa identyfikacja produktu leczniczego, nieodpowiedni poziom zapasów leków oraz brak właściwych mechanizmów związanych z weryfikacją prawidłowości podań mogą mieć skutki tragiczne z punktu widzenia zdrowia, a nawet życia pacjenta.
Rozwiązanie
Rozwiązaniem jest opracowany w 2016 r. przez autorkę pomysłu model, który zakłada określony przebieg procesu przepływu produktów leczniczych w kontekście obsługi pacjenta i jest ukierunkowany na osiągnięcie przede wszystkim skuteczności tego procesu. Wykorzystanie rekomendowanych technik, narzędzi i rozwiązań powinno z kolei przyczynić się do uzyskania skuteczności i efektywności procesowej. Rycina 4 prezentuje model referencyjny zarządzania procesem przepływu produktów leczniczych z wyszczególnieniem tych czynności, których celem jest obsługa logistyczna pacjenta i realizacja tzw. pięciu praw pacjenta. Model ma charakter uniwersalny i generyczny, a celem zaproponowanego opisu jest uwypuklenie czynności kluczowych z punktu widzenia zarządzania procesem przepływu produktów leczniczych w kontekście obsługi pacjenta, a zwłaszcza rodzaju danych i sposobów ich generowania, przetwarzania, agregowania i udostępniania. Dodatkowo w trakcie jego tworzenia skoncentrowano się na możliwości zaproponowania mechanizmów i sposobów postępowania, które skutkowałyby wyeliminowaniem wad i ograniczeń obecnie realizowanych czynności. Należy również podkreślić, że model jest możliwy do zaimplementowania niezależnie od stosowanego systemu teleinformatycznego oraz modelu dystrybucji produktów leczniczych.

Zgodnie z proponowanym modelem proces przebiega w sposób następujący:
1. Lekarz podejmuje decyzję o rozpoczęciu hospitalizacji.
2. Pielęgniarka dokonuje weryfikacji prawa do świadczeń w module eWUŚ, nadaje pacjentowi numer ID bazujący na numerze PESEL oraz zaopatruje w opaskę z kodem kreskowym (z wcześniej nadanym ID), tworzy elektroniczny rekord pacjenta w systemie HIS, a następnie kieruje na oddział.
3. Lekarz na oddziale podejmuje decyzję w zakresie sposobu leczenia, w tym farmakoterapii, i z pomocą urządzenia mobilnego (np. tabletu) tworzy indywidualną kartę zleceń lekarskich dla pacjenta w systemie HIS, sprawdzając wcześniej w module interakcje, czy pomiędzy przepisanymi produktami leczniczymi nie dojdzie do ewentualnych działań mających negatywny wpływ na zdrowie lub życie pacjenta. Dodatkowo lekarz w sposób automatyczny weryfikuje w Internetowym Koncie Pacjenta, czy pacjent nie ma uczulenia na określone substancje czynne produktów leczniczych.
4. Pielęgniarka, przystępując do kompletacji produktów leczniczych, sprawdza wcześniej ich dostępność. Co do zasady wszystkie powinny być dostępne. W sytuacji, gdy z określonych powodów leków jednak zabraknie, pielęgniarka powinna zgłosić zapotrzebowanie w aptece szpitalnej elektronicznie. Jeśli leki są dostępne, wówczas realizowane są od razu czynności opisane w punkcie 9.
5. Farmaceuta w aptece szpitalnej – na podstawie elektronicznych dokumentów z oddziału – kompletuje leki do wydania (punkt 6) lub generuje w sposób automatyczny zamówienie na produkty lecznicze, których brakuje lub istnieje konieczność odnowienia zapasu ze względu na przyjęty model zarządzania zapasami. Wygenerowane zamówienie jest autoryzowane przez uprawnioną osobę i wysyłane za pośrednictwem elektronicznej wymiany danych do dostawcy. Dostawca potwierdza odbiór zamówienia w sposób automatyczny i w postaci elektronicznego komunikatu EDI.
6. Farmaceuta w aptece szpitalnej odbiera dostawę i sprawdza jej prawidłowość, porównując dane umieszczone w dokumencie elektronicznym faktura z fizycznymi obiektami. W tym celu skanowane są kody kreskowe z opakowań produktów leczniczych. Gdy zostanie potwierdzona zgodność dostawy z zamówieniem, stany apteczne są automatycznie aktualizowane, a produkty lecznicze umieszczane w przestrzeni magazynowej apteki. Jeśli szpital decyduje się na ponowne etykietowanie produktów leczniczych – w celu zakodowania danych dodatkowych – powinno ono być przeprowadzone przed ich umieszczeniem na półkach. W przypadku rozbieżności generowany jest protokół i przekazywany dostawcy. Na tej podstawie dostawca może dokonać korekty – samej dostawy lub dokumentu transakcyjnego.
7. Farmaceuta kompletuje produkty lecznicze do wydania na oddział, skanując kody kreskowe opakowania zwrotnego oraz poszczególnych produktów leczniczych. W momencie wydania produktów na oddział i zarejestrowania ich poprzez skanowanie kodu kreskowego pielęgniarki i pojemnika stany apteczne są aktualizowane automatycznie w systemie HIS.
8. Pielęgniarka na oddziale ponownie skanuje kod opakowania, rejestrując przyjęcie produktów do apteczki oddziałowej. W celu dodatkowej kontroli ma możliwość zeskanowania kodów kreskowych z opakowań leków w celu ponownego sprawdzenia zgodności z wcześniej przesłanym elektronicznie do apteki szpitalnej zapotrzebowaniem.
9. Pielęgniarka przed przystąpieniem do aplikacji produktu leczniczego kompletuje leki i skanuje swój kod kreskowy, kod kreskowy kieliszka pacjenta i kody poszczególnych leków. Następnie udaje się do pacjenta i posługując się urządzeniem mobilnym, sprawdza poprawność wykonywanych czynności poprzez skanowanie kodu pacjenta oraz kodu kieliszka pacjenta. Po pozytywnej weryfikacji leki są aplikowane choremu, a stany apteczne na oddziale odpowiednio aktualizowane w sposób automatyczny. Podproces aplikacji produktów leczniczych jest wykonywany wielokrotnie wraz z innymi zleconymi przez lekarza świadczeniami medycznymi.
10. Lekarz podejmuje decyzję o zakończeniu hospitalizacji.
Postępowanie może być odpowiednio modyfikowane w zależności od sposobu i miejsca konfekcjonowania produktów leczniczych. W przypadku przesunięcia tych czynności do apteki szpitalnej tam realizowany jest ten podproces. Z rozmów z przedstawicielami personelu pielęgniarskiego przeprowadzonych przez autorkę pomysłu wynika, że przesunięcie miejsca kompletacji do apteki wyklucza dodatkową możliwość weryfikacji poprawności zlecenia lekarskiego i jego zgodności z wydawanymi lekami, a także może stwarzać problemy w sytuacji nagłej zmiany farmakoterapii.
Zakłada się, że system HIS ma charakter zintegrowany i pozwala na uzyskanie przejrzystości realizowanych czynności w ramach procesów przez wszystkie osoby do tego uprawnione. System powinien automatycznie informować pracowników apteki o lekach wycofanych z obrotu towarowego lub lekach, których termin ważności dobiega końca.
Dane są gromadzone wyłącznie w postaci elektronicznej, w tzw. integratorze danych, co pozwala na przekazywanie danych na zewnątrz i współdzielenia ich na przyjętych przez strony zasadach z otoczeniem zewnętrznym. Daje to możliwość większej elastyczności w sytuacji konieczności realizacji ewentualnych nowych wymogów prawnych związanych z produktami leczniczymi i udostępnianiem danych na ich temat na zewnątrz lub koniecznością pozyskiwania danych przez szpital.
Założenia modelu
Model ten stanowi wzorzec rozwiązania funkcjonalno-organizacyjnego szpitala, uwzględniającego uwarunkowania prawne funkcjonowania szpitali, a także trendy krajowe i europejskie w zakresie wykorzystania dostępnych technik, technologii i narzędzi oraz dostępnych standardów identyfikacyjnych i komunikacyjnych. Ponadto uzasadnieniem opracowania modelu w przedmiotowym zakresie są wyniki badań zagranicznych i krajowych, wyraźnie wskazujące konieczność wprowadzania zmian w organizacji bieżących procesów w celu wzrostu ich skuteczności i efektywności. Zakłada się, że prawidłowa implementacja założeń modelu przyczyni się zarówno do wzrostu bezpieczeństwa pacjenta, jak i racjonalizacji wybranych wewnątrzszpitalnych procesów logistycznych. Ze względu na to, że w funkcjonowaniu szpitala należy brać pod uwagę liczne regulacje prawne, proponowany model referencyjny musi pozwalać na integrację różnorodnych priorytetów prawnych, organizacyjnych i formalnych. Równocześnie założenia modelu powinny pozwalać na jego adaptację w przyszłości, również wówczas, gdy zaczną obowiązywać nowe wymagania dotyczące zarządzania procesem przepływu produktów leczniczych w szpitalach.
Opracowany model zakłada możliwość integracji wielu priorytetów (ryc. 5).

Bezpośrednio dotyczą one zarządzania procesem przepływu produktów leczniczych w kontekście obsługi pacjenta, tj. odnoszą się do sposobu gromadzenia i zakresu danych między innymi na temat produktów leczniczych i pacjentów. Implementacja założeń modelu umożliwi skuteczną i efektywną realizację procesu przepływu produktów leczniczych w kontekście przebiegu obsługi pacjenta i pozwoli na realizację określonych priorytetów, rzutujących na sposób organizacji wybranych wewnątrzszpitalnych procesów logistycznych.
Skuteczność i efektywność implementacji proponowanego modelu jest w dużej mierze uzależniona od warunków technicznych, technologicznych i organizacyjnych. Zakłada się, że realizacja przedstawionych poniżej założeń modelu przyczyni się do uzyskania odpowiedzi na wyzwania związane z bezpieczeństwem pacjenta oraz efektywnością wybranych wewnątrzszpitalnych procesów logistycznych, dotyczących zarządzania procesem przepływu produktów leczniczych. Zakłada się, że model przyczyni się do wzrostu bezpieczeństwa pacjenta dzięki prawidłowemu zastosowaniu międzynarodowych standardów GS1 w zarządzaniu procesem przepływu produktów leczniczych w szpitalu, a także doprowadzi do racjonalizacji tego procesu i skrócenia czasu reakcji na potrzeby pacjenta dzięki zarządzaniu w czasie rzeczywistym procesem przepływu produktów leczniczych z wykorzystaniem technik ADC i rozwiązań mobilnych. Ze względu na generyczny charakter modelu referencyjnego nie wyklucza się żadnych z dostępnych obecnie lub w przyszłości technologii. Założenia modelu referencyjnego prezentuje rycina 6.

Ochrona zdrowia jest branżą bardzo mocno regulowaną różnorodnymi aktami prawnymi zarówno na poziomie krajowym, jak i europejskim. Często traktowana jako źródło ograniczeń i braku możliwości wyboru w zakresie postępowania w organizacji procesów logistycznych, legislacja może sprzyjać standaryzacji i harmonizacji wybranych działań. Wybrane akty prawne mają wpływ na sposób zarządzania procesem przepływu produktów leczniczych w szpitalach w kontekście przebiegu obsługi pacjenta. Wpływ ten rozumiany jest dwojako: jako prawo do wykorzystania w logistyce szpitali gotowych narzędzi, które są dostępne w wyniku regulacji prawnych w stosunku do producentów produktów leczniczych, a równocześnie jako obowiązek, który szpital musi realizować.
Model uwzględnia wszystkie uwarunkowania prawne przedstawione w tabeli 3. Dodatkowo pokazuje, w jaki sposób realizacja obowiązków prawnych nakładanych na szpital może być źródłem wzrostu skuteczności i efektywności w obszarze zarządzania procesem przepływu produktów leczniczych. Celem opracowanego modelu jest również popularyzacja i upowszechnianie podejścia polegającego na jednokrotnym wprowadzaniu kluczowych danych do systemu HIS i możliwości ich współdzielenia na uzgodnionych zasadach i opartych na wymogach prawnych, gdy te dane są potrzebne, bez konieczności dublowania czynności przez personel medyczny czy administracyjny.

Standardy identyfikacyjne i komunikacyjne
Model będący przedmiotem niniejszego pomysłu zakłada wykorzystanie standardów globalnych GS1 w zakresie identyfikacji obiektów oraz wymiany elektronicznych dokumentów transakcyjnych w zarządzaniu procesem przepływu produktów leczniczych w szpitalu w kontekście przebiegu procesu obsługi pacjenta. Rekomendacje autorki w przedmiotowym zakresie wynikają z przeprowadzonej analizy wybranych uwarunkowań prawnych, miejsca standardów GS1 na tle pozostałych standardów wykorzystywanych w obszarze ochrony zdrowia i e-zdrowia, a także poczucia konieczności harmonizacji i standaryzacji podejścia do identyfikacji i wymiany danych transakcyjnych, co jest kluczowe z punktu widzenia wzrostu bezpieczeństwa pacjenta i racjonalizacji wybranych wewnątrzszpitalnych procesów logistycznych w danej placówce. Jako szczególne uzasadnienie opracowanych rekomendacji należy wymienić:
• konieczność niepowtarzalnej i jednoznacznej identyfikacji obiektów w skali podmiotów leczniczych oraz identyfikacji pacjenta do celów zapewnienia efektywnej i bezpiecznej terapii,
• konieczność ujednolicenia metod identyfikacyjnych i komunikacyjnych polskich szpitali w celu integralności zbieranych przez podmioty publiczne danych, które mają być następnie umieszczane w systemach medycznych,
• konieczność zapewnienia bezpiecznego dostępu do danych medycznych o pacjentach w kontekście transgranicznej opieki medycznej w świetle ustawodawstwa Unii Europejskiej.
Numery identyfikacyjne GS1 mają określone cechy, sprawiające, że ich stosowanie jest uzasadnione z punktu widzenia skuteczności i efektywności procesów logistycznych w szpitalach. Ponadto standardy GS1 są interoperacyjne z pozostałymi standardami w zakresie ochrony zdrowia, a szczególnie e-zdrowia.
Działania przewidziane w projekcie
Dostosowanie systemu klasy HIS.
W celu wdrożenia modelu konieczne jest, aby system informatyczny klasy HIS, wspierający zarządzanie procesem przepływu produktów leczniczych, charakteryzował się określonymi funkcjami.
Tabela 4 prezentuje warunki, jakie powinien spełniać system klasy HIS w celu realizacji założeń modelu referencyjnego w zarządzaniu przepływem produktów leczniczych.

Zakup urządzeń
Do realizacji założeń modelu konieczne jest również zapewnienie pracownikom szpitala możliwości korzystania z odpowiedniego sprzętu, który wspiera zarówno elektroniczny obieg dokumentów, jak i zarządzanie zdalne procesem przepływu produktów leczniczych. Liczba i rodzaj sprzętu są uzależnione od liczby oddziałów oraz pracowników, a także koniecznych do wykonania czynności.
Tabela 5 prezentuje proponowany sprzęt z podziałem na rodzaj wykonywanych czynności. Sprzęt został wyselekcjonowany na podstawie przeglądu ofert wybranych firm. Warto zwrócić uwagę na coraz powszechniejszą dostępność urządzeń przeznaczonych dla branży szpitalnej. Cechują się one mniejszymi rozmiarami, mniejszą masą oraz wzornictwem dostosowanym do warunków szpitalnych. Dodatkowo są odporne na środki wykorzystywane w trakcie dezynfekcji urządzeń. W celu oszacowania kosztów zakupu sprzętu przyjęto następujący model statystyczny, który bazuje na średnich danych dotyczących badanych szpitali:
a) oddziały (łączna liczba – 10): – terminal medyczny – 2 na oddział, – tablet medyczny – 1 na oddział, – drukarka kodów kreskowych – 1 na oddział, – drukarka opasek dla pacjenta – 1 na oddział,
b) apteka: – terminal niemedyczny – 1, – drukarka kodów kreskowych – 2,
c) SOR: – terminal medyczny – 2, – tablet medyczny – 2, – drukarka kodów kreskowych – 1, – drukarka opasek dla pacjenta – 1.

Ceny proponowanego sprzętu przedstawiono w tabeli 6.

Tabela 7 obejmuje proponowaną liczbę sprzętu dla każdej jednostki organizacyjnej i koszt.

Tabela 8 przedstawia proponowaną liczbę sprzętu dla wszystkich jednostek organizacyjnych i koszt.

Relatywnie nieduże koszty zakupu sprzętu z punktu widzenia 10-oddziałowego szpitala nie gwarantują jednak możliwości powszechnego wdrażania założeń modelu referencyjnego w krótkim horyzoncie czasowym. Badania przeprowadzone w trzech szpitalach oraz ponaddziesięcioletnie doświadczenie autorki niniejszej dysertacji w zakresie współpracy z branżą szpitalną wyraźnie wskazują na problem związany z obecnie funkcjonującymi w szpitalach systemami HIS. W większości przypadków firmy informatyczne, będące dostawcami tych systemów, nie przeprowadziły wnikliwej procesowej analizy przedwdrożeniowej, co skutkowało możliwością zakupu oprogramowania po nie najwyższej cenie. Natomiast doświadczenia z innych branży pokazują, że w celu implementacji oprogramowania przyjaznego użytkownikowi i wspierającego realizowane przez tego użytkownika procesy 80 proc. czasu przeznaczonego na planowane wdrożenie należy poświęcić na analizę przedwdrożeniową. Wówczas szpitale mogłyby uniknąć wysokich kosztów modyfikacji oprogramowania w trakcie jego użytkowania.
Mierzalne efekty
Wyniki badań przeprowadzonych przez autorkę pomysłu wykazały, że konsekwencje zmian będą widoczne nie tylko w kontekście trzech badanych parametrów w ujęciu ilościowym. Na podstawie parametrów uwzględnionych w badanych procesach można założyć, że wdrożenie założeń modelu referencyjnego pozwoli zaoszczędzić podczas jednej zmiany (ok. 8 godzin):
• od 14 do 49 minut czasu pracy personelu farmaceutycznego w przypadku procesu „złożenie zamówienia u dostawcy”,
• od 8 do 43 minut czasu pracy personelu farmaceutycznego w przypadku procesu „przyjęcie dostawy”,
• od 15 do 23 minut czasu pracy personelu farmaceutycznego w przypadku procesu „kompletacja leków na oddział”,
• od 25 do 84 minut czasu pracy pielęgniarki w przypadku procesu „kompletacja i podanie leków pacjentowi”.
Wprowadzenie usprawnień przyczyni się również do zmian jakościowych, takich jak:
• większa przejrzystość wewnętrznego łańcucha dystrybucji produktów leczniczych i wzrost poziomu obsługi pacjenta poprzez umożliwienie dostępu do danych na temat poziomu, rodzaju i lokalizacji zapasów do celów:
– realizacji procesu wycofania produktów leczniczych,
– ograniczenia liczby produktów przeterminowanych,
– ograniczenia liczby braków produktów,
• większe bezpieczeństwo pacjenta oraz komfort pracy pielęgniarek poprzez wprowadzenie mechanizmu weryfikacji prawidłowości kompletacji w kontekście indywidualnej karty zleceń lekarskich.
Tekst opublikowano w „Menedżerze Zdrowia” 9–10/2022.
Przeczytaj także: „Ochrona zdrowia w czasie konfliktu i wojny”.
Więcej o akcji na stronie: www.termedia.pl/zdrowy-pomysl.

Źródło:
Menedżer Zdrowia/Anna Gawrońska
Menedżer Zdrowia/Anna Gawrońska