Wrobieni w szpitale
„Menedżer Zdrowia” przedstawia analizę, z której jednoznacznie wynika, że za dużo leczymy w szpitalach – omawiamy dane dotyczące udziału hospitalizacji do uniknięcia w ogólnej liczbie hospitalizacji w podziale na województwa, poziomy szpitali oraz w zależności od formy własności podmiotów.
Analiza Jarosława Kozery, właściciela firmy JS Konsulting Jarosław Kozera i byłego prezesa Stowarzyszenia Menedżerów Opieki Zdrowotnej STOMOZ, oraz Magdaleny Kozery, analityka biznesowego z JS Konsulting:
Przystępując do pisania artykułu, nie przypuszczaliśmy, że poruszany temat stanie się przedmiotem politycznego sporu. Zdefiniowanie liczby potrzebnych szpitali doprowadziło do dyskusji na temat funkcjonowania naszego modelu. Mamy nadzieję, że niniejszy artykuł uzupełni tę dyskusję o fakty, które dadzą inne spojrzenie na problem liczby niezbędnych szpitali.
Jednym z istotnych etapów leczenia jest dobra diagnostyka. Dlatego niniejszy artykuł będzie zawierać analizy danych o realizacji świadczeń z 2018 i 2019 r. Baza obejmuje ponad 20 mln opisanych epizodów (hospitalizacji), z czego na omawiany okres przypada ponad 14 mln. Do analizy użyto Pulpitu Menedżera Zdrowia – narzędzia BI, które pozwala na mapowanie procesów diagnostyczno-terapeutycznych z wykorzystaniem wspomnianych danych.
Analizę wykonano w dwóch obszarach:
• hospitalizacji do uniknięcia (z wykorzystaniem metodologii stworzonej przez Unię Europejską), za które uznano hospitalizacje pacjentów powyżej 15. roku życia z rozpoznaniem przewlekłej obturacyjnej choroby płuc, zastoinowej niewydolności serca i cukrzycy;
• hospitalizacji z podziałem według kryterium kompleksowości, czyli stopnia skomplikowania opisanego procesu.
Analiza hospitalizacji do uniknięcia
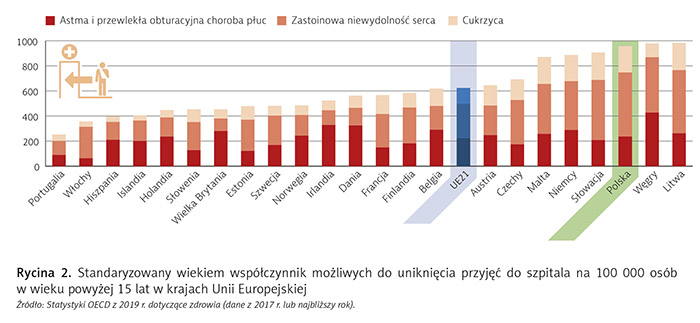
W krajach Unii Europejskiej monitorowany jest wskaźnik hospitalizacji osób w wieku powyżej 15 lat z rozpoznaniami: przewlekła obturacyjna choroba płuc, zastoinowa niewydolność serca, cukrzyca. Uznano, że ci pacjenci powinni być prowadzeni głównie w formach alternatywnych do szpitali, a jeśli już dochodzi do hospitalizacji, to im mniejszy jest ten wskaźnik, tym lepiej świadczy to o sprawności modeli opieki zdrowotnej.

W Unii Europejskiej jesteśmy pod tym względem trzecim najgorszym krajem, w którym ok. 1000 hospitalizacji na 100 000 mieszkańców można było uniknąć (ryc. 2). To dwa razy więcej od średniej. Wyprzedzają nas pod tym względem jedynie Litwa i Węgry (szczegółowa analiza w artykule „Co z polskim szpitalnictwem?” – „Menedżer Zdrowia” 1–2/2020). Wysoki wskaźnik hospitalizacji świadczy o nieefektywnej opiece przedszpitalnej.
Z analizy cytowanych danych wynika, że największy udział tego rodzaju hospitalizacji występuje w województwach mazowieckim, śląskim i łódzkim (ryc. 3).

Porównując z udziałem hospitalizacji ogółem, możemy zaobserwować, że w województwach łódzkim, lubelskim i podkarpackim częściej hospitalizuje się pacjentów z analizowanymi rozpoznaniami.
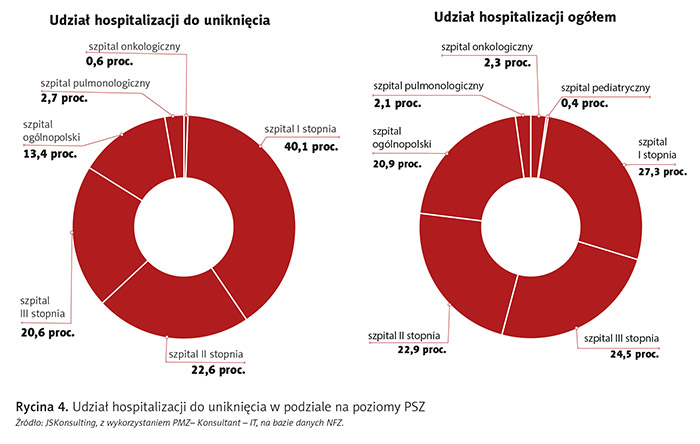
Analiza z perspektywy poziomów szpitali w sieci PSZ pokazuje, że najczęściej do tego typu hospitalizacji dochodzi w szpitalach I i II stopnia – i występuje dysproporcja w stosunku do hospitalizacji ogółem (ryc. 4).
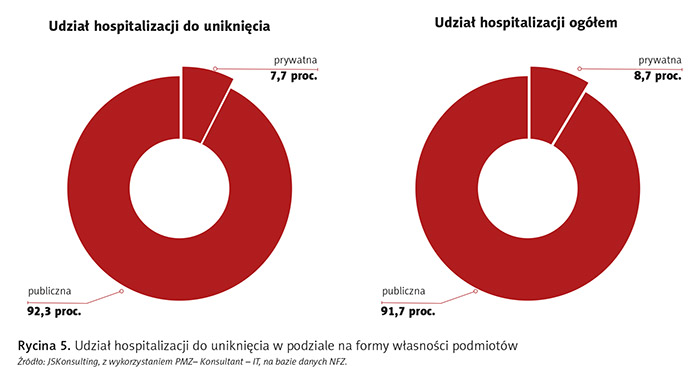
Z perspektywy formy własności hospitalizacje możliwe do uniknięcia dominują w sferze publicznej (ryc. 5).
Z uwagi na fakt, że liczba hospitalizacji do uniknięcia jest proporcjonalna do liczby hospitalizacji ogółem, nie można określić wpływu formy własności na rodzaj świadczeń, jednak ciekawym zestawieniem jest czas hospitalizacji do uniknięcia (ryc. 6 i 7).
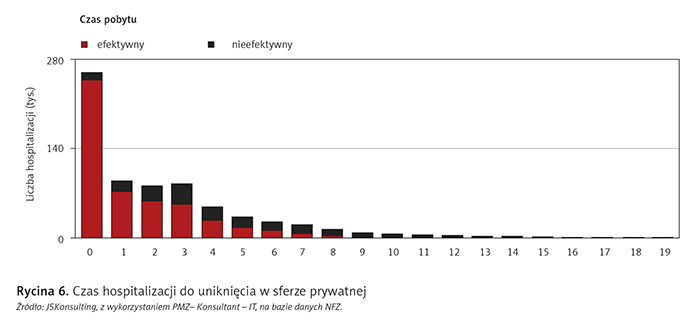
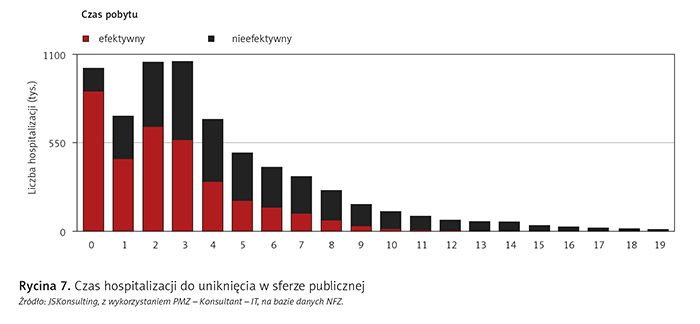
Podsumowując – analiza hospitalizacji do uniknięcia zwraca uwagę, że można inaczej opiekować się chorymi z wyżej wymienionymi rozpoznaniami oraz że rozwój technologii i farmakoterapii powinien przenieść ciężar leczenia z form stacjonarnych do form alternatywnych. Lepsze wskaźniki innych krajów świadczą o tym, że można, a nawet trzeba wdrożyć inny model opieki nad pacjentami.
Jaka jest więc przyczyna dominacji w omawianych przykładach formy szpitalnej? Powodów może być wiele i warto je szczegółowo przebadać. Naszym zdaniem jest to wypadkowa następujących czynników:
• źle funkcjonującej opieki ambulatoryjnej,
• powiązania gabinetu prywatnego z publicznym łóżkiem szpitalnym,
• konieczności „wyrobienia” kontraktu z NFZ poprzez nadmierne hospitalizacje – to jednak kolejny obszerny wątek i przestrzeń na kolejne analizy co do słuszności postawionej tezy.
Wróćmy do naszej aktualnej analizy. Wiemy już z pewnością, że polski model ochrony zdrowia znacznie odbiega od standardu krajów Unii Europejskiej w przypadku leczenia pacjentów z trzema rozpoznaniami wskazanymi powyżej. Jak to wygląda w stosunku do pozostałych hospitalizacji?
Kolejna analiza zobrazuje potencjał możliwości realizacji świadczeń w formach alternatywnych dla szpitala, zgodnie z klasyfikacją opisaną poniżej.
Przypadki hospitalizacji podzielono na te, w których:
– pomoc mogła być udzielona w formie alternatywnej do całodobowej stacjonarnej opieki medycznej, bez wielospecjalistycznego zaplecza całodobowych zamkniętych ostrych oddziałów szpitalnych:
• podstawowe – świadczenia o charakterze zachowawczym, głównie obserwacyjno-diagnostyczne,
• średnie – świadczenia o charakterze zabiegowym o średnim poziomie złożoności,
• małe – świadczenia o charakterze zabiegowym o najniższym poziomie złożoności,
• diagnostyczne – świadczenia o charakterze zabiegowym diagnostycznym;
– bezwzględnie konieczna jest opieka szpitalna z zapleczem całodobowych zamkniętych ostrych oddziałów:
• specjalistyczne – świadczenia o charakterze zachowawczym, w których realizowany jest proces diagnostyczno-terapeutyczny,
• kompleksowe – świadczenia o charakterze zabiegowym o najwyższym poziomie złożoności,
• duże – świadczenia o charakterze zabiegowym o dużym poziomie złożoności.
Należy zaznaczyć, że powyższe kryteria są dynamiczne, ponieważ część świadczeń z grupy szpitalnej z uwagi na wdrażane nowe technologie może się przesuwać do form alternatywnych.
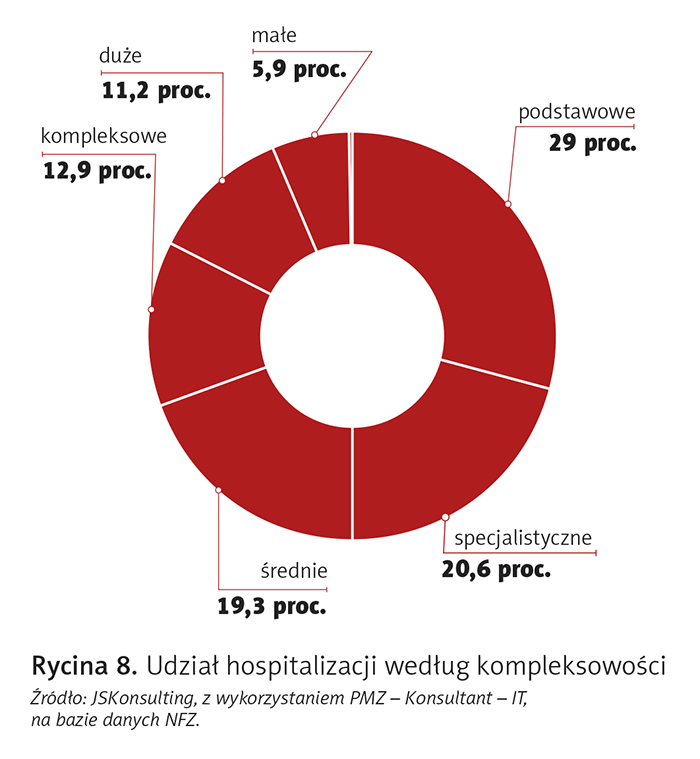
Na rycinie 8 przedstawiono rozkład rodzaju hospitalizacji w zależności od stopnia kompleksowości. Widzimy, że spośród 14 mln analizowanych epizodów w latach 2018–2019 29 proc. stanowiły hospitalizacje podstawowe, a ok. 13 proc. hospitalizacje kompleksowe.
Na podstawie podziału hospitalizacji według kryterium opisanego powyżej można zaobserwować, że ok. 60 proc. świadczeń aktualnie realizowanych w formie szpitalnej mogłoby być realizowanych w formie alternatywnej. Wyraźnie widać to również w czasach hospitalizacji (ryc. 9 i 10 – hospitalizacje 0 i 1).
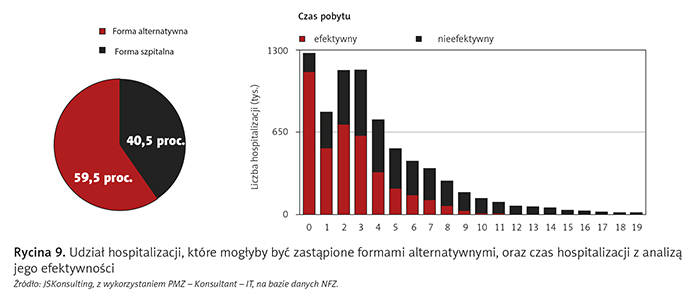
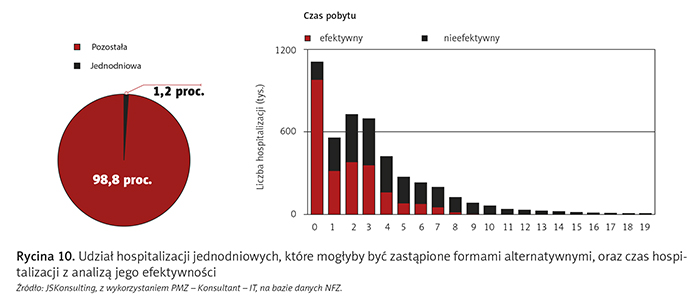
Obserwacja, że ok. 60 proc. świadczeń udzielanych w szpitalach zgodnie z kryteriami podziału przedstawionymi powyżej mogłoby być realizowanych w formie alternatywnej oraz że najczęściej są to wielodniowe pobyty, potwierdza tezę, że hospitalizacja jednodniowa jest wciąż mało popularną formą opieki.
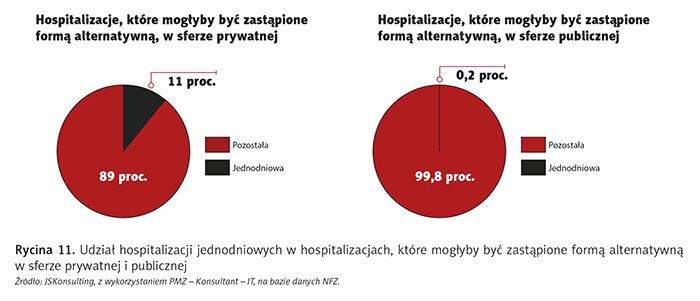
Przeanalizujmy formę własności – czy rodzaj właściciela wpływa na wybór modelu opieki nad pacjentem w przypadku hospitalizacji, które mogłyby być zastąpione formą alternatywną?
Jak wynika z ryciny 11, w sferze publicznej hospitalizacja jednodniowa praktycznie nie istnieje, a w prywatnej jest mało popularna.
Formy alternatywne
Żyjemy w erze informacji – ta krótka analiza z wykorzystaniem narzędzi BI wykazała, że możemy korzystać z form alternatywnych, bo dziś możemy leczyć pacjentów krótko (oczywiście nie zawsze tak robimy), lecz prawie zawsze zamykamy ich w szpitalach.
Efektywne działanie w ochronie zdrowia to przede wszystkim zapobieganie kryzysom i unikanie hospitalizacji, a jeśli jest taka konieczność, to maksymalne wykorzystywanie form jednodniowych i ambulatoryjnych. W celu stworzenia modeli efektywnej opieki już nie wystarczy wiedza medyczna diagnozująca przyczynę i poszukująca antidotum. Konieczna jest współpraca medyków, specjalistów zdrowia publicznego, statystyków, logistyków, deweloperów, analityków biznesowych, ekonomistów, badaczy danych i informatyków. Tylko taka kompleksowa praca pozwoli na skonsumowanie osiągnięć rozwoju technologii i farmakoterapii.
Czy broniąc szpitali jak dostępu do wody, postępujemy słusznie? W latach 70. i 80. ubiegłego wieku nie mogliśmy siebie wyobrazić, że zlikwidują nam ulubione sklepy spożywcze, obuwnicze, księgarnie, kina itp., które były blisko naszego domu. Czy mogliśmy przypuszczać, że w ich miejsce powstaną galerie handlowe, które nie są tuż za rogiem, ale oferują wszystko pod jednym dachem? Może tak samo nie możemy sobie dziś wyobrazić, że mogłoby nie być naszego szpitala lub poradni. A gdyby w ich miejsce powstały galerie zdrowia, w których byłyby sklepy ze zdrową żywnością, usługi dietetyków, terapeutów, rehabilitantów, psychologów, dostęp do tak potrzebnej nam diagnostyki, gdzie byłyby lokalne SOR-y i lądowiska, gdzie w nagłych przypadkach pacjenci mogliby być zaopatrzeni i przewiezieni do szpitali regionalnych? Gdyby były tam świadczone kompleksowo wszystkie usługi zdrowotne, które nie wymagają pobytu w szpitalu i mogą, a wręcz powinny być udzielane w formie alternatywnej?
Musimy zdawać sobie sprawę, że nieuchronnie czeka nas zmiana sposobu myślenia o szpitalu i przewartościowanie jego funkcji. Starzejące się społeczeństwo, ciągle wzrastające koszty technologii medycznych, kryzysy, które już od wielu lat dotykają ochronę zdrowia, powodują, że nie można odwrócić się od problemu i ciągle powtarzać slogany o brakach w liczbie łóżek, ludziach i złym finansowaniu przez NFZ. Jak już wspominaliśmy, zwiększenie finansowania nie rozwiąże problemu, podobnie jak nowe łóżka w nowych szpitalach. To asymetria pomiędzy charakterem świadczeń a formą ich udzielania doprowadza do zmniejszenia dostępności mimo wzrostu finansowania. To również najlepszy przykład marnowania kapitału ludzkiego w ochronie zdrowia. Są to narastające nierozwiązane problemy, z którymi decydenci nie chcą się zmierzyć, bo nie sądzę, że o nich nie wiedzą. Wiedzą, bo jak wspominaliśmy, żyjemy w erze informacji i dysponujemy coraz lepszymi narzędziami analitycznymi, również BI czy AI. Mamy wiedzę z innych krajów, które są o krok, a może nawet dwa przed nami. Czy galeria zdrowia to dobry pomysł? Może tak, może nie, jednak na pewno wychodzący naprzeciw wyzwaniom, jakie stawia przed nami nieuchronna konieczność redefinicji modelu ochrony zdrowia w Polsce.
Tekst opublikowano w „Menedżerze Zdrowia” 7–8/2021.
Przeczytaj także: „O tym, że szpitali jest za dużo, wie każdy systemowiec, ale wydaje się nie wiedzieć żaden polityk”, „Piramidę świadczeń trzeba odwrócić” i „Jesteśmy zbyt szpitalocentryczni” i „Za dużo leczymy w szpitalach”.

Przystępując do pisania artykułu, nie przypuszczaliśmy, że poruszany temat stanie się przedmiotem politycznego sporu. Zdefiniowanie liczby potrzebnych szpitali doprowadziło do dyskusji na temat funkcjonowania naszego modelu. Mamy nadzieję, że niniejszy artykuł uzupełni tę dyskusję o fakty, które dadzą inne spojrzenie na problem liczby niezbędnych szpitali.
Jednym z istotnych etapów leczenia jest dobra diagnostyka. Dlatego niniejszy artykuł będzie zawierać analizy danych o realizacji świadczeń z 2018 i 2019 r. Baza obejmuje ponad 20 mln opisanych epizodów (hospitalizacji), z czego na omawiany okres przypada ponad 14 mln. Do analizy użyto Pulpitu Menedżera Zdrowia – narzędzia BI, które pozwala na mapowanie procesów diagnostyczno-terapeutycznych z wykorzystaniem wspomnianych danych.
Analizę wykonano w dwóch obszarach:
• hospitalizacji do uniknięcia (z wykorzystaniem metodologii stworzonej przez Unię Europejską), za które uznano hospitalizacje pacjentów powyżej 15. roku życia z rozpoznaniem przewlekłej obturacyjnej choroby płuc, zastoinowej niewydolności serca i cukrzycy;
• hospitalizacji z podziałem według kryterium kompleksowości, czyli stopnia skomplikowania opisanego procesu.
Analiza hospitalizacji do uniknięcia
W krajach Unii Europejskiej monitorowany jest wskaźnik hospitalizacji osób w wieku powyżej 15 lat z rozpoznaniami: przewlekła obturacyjna choroba płuc, zastoinowa niewydolność serca, cukrzyca. Uznano, że ci pacjenci powinni być prowadzeni głównie w formach alternatywnych do szpitali, a jeśli już dochodzi do hospitalizacji, to im mniejszy jest ten wskaźnik, tym lepiej świadczy to o sprawności modeli opieki zdrowotnej.
Rok 2020 zweryfikował wiele tez dotyczących sektora ochrony zdrowia, obnażył jego złe funkcjonowanie i tylko dzięki ciężkiej pracy i zdolności do improwizacji personelu – w tym miejscu wielki szacunek dla niego – nie doszło do większej tragedii.
Do tej pory, co również uwidocznił spór na temat liczby szpitali, skupialiśmy się na aspekcie ilościowym modelu, tj. liczbach: szpitali, łóżek, lekarzy itp., oraz na poziomie finansowania opieki, upatrując tam źródła zakłóceń i złego funkcjonowania systemu.
Mówi się, że mamy za mało personelu medycznego, ale nadal nowe inwestycje to szpitale o zabudowie pawilonowej, wypracowanej przez lekarzy i architektów w XIX w. według koncepcji, w której statystycznie 20 proc. personelu medycznego tylko się przemieszcza i nie realizuje swoich podstawowych funkcji.
Podkreśla się także, że są problemy z dostępnością świadczeń zdrowotnych, ale nadal inwestujemy w utrwalanie całodobowej formy opieki szpitalnej, a placówki są oddalone od siebie tak jak w XIX w., aby furmanką w ciągu dnia można było odwieźć pacjenta i wrócić do domu. Słychać również głosy, że wszystkiemu winne jest niewystarczające finansowanie i gdyby tylko NFZ płacił lepiej, wszystkie problemy polskiej ochrony zdrowia zostałyby rozwiązane.
Rok covidowy, w którym znalazły się jednak pieniądze, pokazał, że kryzys jest większy, niż mogliśmy przypuszczać. To nie brak funduszy spowodował, że lekarz POZ zamknął się przed pacjentem i mimo zaszczepienia personelu wskaźnik teleporad jest na poziomie 50–60 proc. To nie brak pieniędzy doprowadził do tego, że personel medyczny w szpitalach jest przemęczony i przestaje akceptować wcześniejszy styl pracy – w szpitalach, które dysponują ok. 170 tys. łóżek w ok. 10 tys. komórkach organizacyjnych. To nie brak pieniędzy spowodował nadumieralność Polaków w 2020 r.
Nie ma jednej i jednoznacznej odpowiedzi, jak poradzić sobie z tym kryzysem. Warto się jednak zastanowić, czy powrócimy do stanu sprzed 2020 r., czy wykorzystamy kryzys do stworzenia nowego modelu opieki. W naszej ocenie nie uda nam się powrócić do stanu sprzed pandemii.
Zwiększający się dług zdrowotny i bieżące potrzeby, niekiedy inne, bo będące skutkiem pandemii, doprowadzą do ograniczenia dostępności świadczeń, i to nie z braku łóżek, lecz przede wszystkim z braku motywacji i długotrwałego zmęczenia personelu. W krótkim okresie, wpływając na sposób finansowania, prawdopodobnie będzie jeszcze można utrzymać dostęp do świadczeń, lecz w dłuższym czasie i przy nieprzewidzianych zakłóceniach (typu kolejna pandemia) dojdzie do podobnych kryzysów z podobnymi tragicznymi skutkami.
Uważamy, że wzorem pragmatycznych Anglosasów powinniśmy przeanalizować porażki minionego okresu i spróbować zdefiniować nowy model opieki. Oczywiście nie jesteśmy w stanie poruszyć wszystkich wątków, ale spróbujemy skupić się na jednym – naszym zdaniem ponieśliśmy porażkę w walce z pandemią, pozostawiając bez opieki pacjentów niecovidowych. Problem ten rozwiązywany był tylko jednowymiarowo. Rutynowo uznano go za kryzys medyczny i skupiono się na tym wymiarze, wykorzystując istniejące zasoby, skoncentrowane głównie w szpitalach.
Czy można było zachować się inaczej? Pewnie nie, ale musimy zadać sobie pytanie, co należy zrobić, aby w przyszłości uniknąć podobnej porażki, i zastanowić się, czy nie nadszedł czas, by rozpocząć szeroką debatę na temat przedefiniowania modelu ochrony zdrowia.
Do tej pory, co również uwidocznił spór na temat liczby szpitali, skupialiśmy się na aspekcie ilościowym modelu, tj. liczbach: szpitali, łóżek, lekarzy itp., oraz na poziomie finansowania opieki, upatrując tam źródła zakłóceń i złego funkcjonowania systemu.
Mówi się, że mamy za mało personelu medycznego, ale nadal nowe inwestycje to szpitale o zabudowie pawilonowej, wypracowanej przez lekarzy i architektów w XIX w. według koncepcji, w której statystycznie 20 proc. personelu medycznego tylko się przemieszcza i nie realizuje swoich podstawowych funkcji.
Podkreśla się także, że są problemy z dostępnością świadczeń zdrowotnych, ale nadal inwestujemy w utrwalanie całodobowej formy opieki szpitalnej, a placówki są oddalone od siebie tak jak w XIX w., aby furmanką w ciągu dnia można było odwieźć pacjenta i wrócić do domu. Słychać również głosy, że wszystkiemu winne jest niewystarczające finansowanie i gdyby tylko NFZ płacił lepiej, wszystkie problemy polskiej ochrony zdrowia zostałyby rozwiązane.
Rok covidowy, w którym znalazły się jednak pieniądze, pokazał, że kryzys jest większy, niż mogliśmy przypuszczać. To nie brak funduszy spowodował, że lekarz POZ zamknął się przed pacjentem i mimo zaszczepienia personelu wskaźnik teleporad jest na poziomie 50–60 proc. To nie brak pieniędzy doprowadził do tego, że personel medyczny w szpitalach jest przemęczony i przestaje akceptować wcześniejszy styl pracy – w szpitalach, które dysponują ok. 170 tys. łóżek w ok. 10 tys. komórkach organizacyjnych. To nie brak pieniędzy spowodował nadumieralność Polaków w 2020 r.
Nie ma jednej i jednoznacznej odpowiedzi, jak poradzić sobie z tym kryzysem. Warto się jednak zastanowić, czy powrócimy do stanu sprzed 2020 r., czy wykorzystamy kryzys do stworzenia nowego modelu opieki. W naszej ocenie nie uda nam się powrócić do stanu sprzed pandemii.
Zwiększający się dług zdrowotny i bieżące potrzeby, niekiedy inne, bo będące skutkiem pandemii, doprowadzą do ograniczenia dostępności świadczeń, i to nie z braku łóżek, lecz przede wszystkim z braku motywacji i długotrwałego zmęczenia personelu. W krótkim okresie, wpływając na sposób finansowania, prawdopodobnie będzie jeszcze można utrzymać dostęp do świadczeń, lecz w dłuższym czasie i przy nieprzewidzianych zakłóceniach (typu kolejna pandemia) dojdzie do podobnych kryzysów z podobnymi tragicznymi skutkami.
Uważamy, że wzorem pragmatycznych Anglosasów powinniśmy przeanalizować porażki minionego okresu i spróbować zdefiniować nowy model opieki. Oczywiście nie jesteśmy w stanie poruszyć wszystkich wątków, ale spróbujemy skupić się na jednym – naszym zdaniem ponieśliśmy porażkę w walce z pandemią, pozostawiając bez opieki pacjentów niecovidowych. Problem ten rozwiązywany był tylko jednowymiarowo. Rutynowo uznano go za kryzys medyczny i skupiono się na tym wymiarze, wykorzystując istniejące zasoby, skoncentrowane głównie w szpitalach.
Czy można było zachować się inaczej? Pewnie nie, ale musimy zadać sobie pytanie, co należy zrobić, aby w przyszłości uniknąć podobnej porażki, i zastanowić się, czy nie nadszedł czas, by rozpocząć szeroką debatę na temat przedefiniowania modelu ochrony zdrowia.

W Unii Europejskiej jesteśmy pod tym względem trzecim najgorszym krajem, w którym ok. 1000 hospitalizacji na 100 000 mieszkańców można było uniknąć (ryc. 2). To dwa razy więcej od średniej. Wyprzedzają nas pod tym względem jedynie Litwa i Węgry (szczegółowa analiza w artykule „Co z polskim szpitalnictwem?” – „Menedżer Zdrowia” 1–2/2020). Wysoki wskaźnik hospitalizacji świadczy o nieefektywnej opiece przedszpitalnej.

Z analizy cytowanych danych wynika, że największy udział tego rodzaju hospitalizacji występuje w województwach mazowieckim, śląskim i łódzkim (ryc. 3).

Porównując z udziałem hospitalizacji ogółem, możemy zaobserwować, że w województwach łódzkim, lubelskim i podkarpackim częściej hospitalizuje się pacjentów z analizowanymi rozpoznaniami.
Analiza z perspektywy poziomów szpitali w sieci PSZ pokazuje, że najczęściej do tego typu hospitalizacji dochodzi w szpitalach I i II stopnia – i występuje dysproporcja w stosunku do hospitalizacji ogółem (ryc. 4).

Z perspektywy formy własności hospitalizacje możliwe do uniknięcia dominują w sferze publicznej (ryc. 5).

Z uwagi na fakt, że liczba hospitalizacji do uniknięcia jest proporcjonalna do liczby hospitalizacji ogółem, nie można określić wpływu formy własności na rodzaj świadczeń, jednak ciekawym zestawieniem jest czas hospitalizacji do uniknięcia (ryc. 6 i 7).


Podsumowując – analiza hospitalizacji do uniknięcia zwraca uwagę, że można inaczej opiekować się chorymi z wyżej wymienionymi rozpoznaniami oraz że rozwój technologii i farmakoterapii powinien przenieść ciężar leczenia z form stacjonarnych do form alternatywnych. Lepsze wskaźniki innych krajów świadczą o tym, że można, a nawet trzeba wdrożyć inny model opieki nad pacjentami.
Jaka jest więc przyczyna dominacji w omawianych przykładach formy szpitalnej? Powodów może być wiele i warto je szczegółowo przebadać. Naszym zdaniem jest to wypadkowa następujących czynników:
• źle funkcjonującej opieki ambulatoryjnej,
• powiązania gabinetu prywatnego z publicznym łóżkiem szpitalnym,
• konieczności „wyrobienia” kontraktu z NFZ poprzez nadmierne hospitalizacje – to jednak kolejny obszerny wątek i przestrzeń na kolejne analizy co do słuszności postawionej tezy.
Wróćmy do naszej aktualnej analizy. Wiemy już z pewnością, że polski model ochrony zdrowia znacznie odbiega od standardu krajów Unii Europejskiej w przypadku leczenia pacjentów z trzema rozpoznaniami wskazanymi powyżej. Jak to wygląda w stosunku do pozostałych hospitalizacji?
Kolejna analiza zobrazuje potencjał możliwości realizacji świadczeń w formach alternatywnych dla szpitala, zgodnie z klasyfikacją opisaną poniżej.
Przypadki hospitalizacji podzielono na te, w których:
– pomoc mogła być udzielona w formie alternatywnej do całodobowej stacjonarnej opieki medycznej, bez wielospecjalistycznego zaplecza całodobowych zamkniętych ostrych oddziałów szpitalnych:
• podstawowe – świadczenia o charakterze zachowawczym, głównie obserwacyjno-diagnostyczne,
• średnie – świadczenia o charakterze zabiegowym o średnim poziomie złożoności,
• małe – świadczenia o charakterze zabiegowym o najniższym poziomie złożoności,
• diagnostyczne – świadczenia o charakterze zabiegowym diagnostycznym;
– bezwzględnie konieczna jest opieka szpitalna z zapleczem całodobowych zamkniętych ostrych oddziałów:
• specjalistyczne – świadczenia o charakterze zachowawczym, w których realizowany jest proces diagnostyczno-terapeutyczny,
• kompleksowe – świadczenia o charakterze zabiegowym o najwyższym poziomie złożoności,
• duże – świadczenia o charakterze zabiegowym o dużym poziomie złożoności.
Należy zaznaczyć, że powyższe kryteria są dynamiczne, ponieważ część świadczeń z grupy szpitalnej z uwagi na wdrażane nowe technologie może się przesuwać do form alternatywnych.
Na rycinie 8 przedstawiono rozkład rodzaju hospitalizacji w zależności od stopnia kompleksowości. Widzimy, że spośród 14 mln analizowanych epizodów w latach 2018–2019 29 proc. stanowiły hospitalizacje podstawowe, a ok. 13 proc. hospitalizacje kompleksowe.

Na podstawie podziału hospitalizacji według kryterium opisanego powyżej można zaobserwować, że ok. 60 proc. świadczeń aktualnie realizowanych w formie szpitalnej mogłoby być realizowanych w formie alternatywnej. Wyraźnie widać to również w czasach hospitalizacji (ryc. 9 i 10 – hospitalizacje 0 i 1).


Obserwacja, że ok. 60 proc. świadczeń udzielanych w szpitalach zgodnie z kryteriami podziału przedstawionymi powyżej mogłoby być realizowanych w formie alternatywnej oraz że najczęściej są to wielodniowe pobyty, potwierdza tezę, że hospitalizacja jednodniowa jest wciąż mało popularną formą opieki.
Przeanalizujmy formę własności – czy rodzaj właściciela wpływa na wybór modelu opieki nad pacjentem w przypadku hospitalizacji, które mogłyby być zastąpione formą alternatywną?
Jak wynika z ryciny 11, w sferze publicznej hospitalizacja jednodniowa praktycznie nie istnieje, a w prywatnej jest mało popularna.

Formy alternatywne
Żyjemy w erze informacji – ta krótka analiza z wykorzystaniem narzędzi BI wykazała, że możemy korzystać z form alternatywnych, bo dziś możemy leczyć pacjentów krótko (oczywiście nie zawsze tak robimy), lecz prawie zawsze zamykamy ich w szpitalach.
Efektywne działanie w ochronie zdrowia to przede wszystkim zapobieganie kryzysom i unikanie hospitalizacji, a jeśli jest taka konieczność, to maksymalne wykorzystywanie form jednodniowych i ambulatoryjnych. W celu stworzenia modeli efektywnej opieki już nie wystarczy wiedza medyczna diagnozująca przyczynę i poszukująca antidotum. Konieczna jest współpraca medyków, specjalistów zdrowia publicznego, statystyków, logistyków, deweloperów, analityków biznesowych, ekonomistów, badaczy danych i informatyków. Tylko taka kompleksowa praca pozwoli na skonsumowanie osiągnięć rozwoju technologii i farmakoterapii.
Czy broniąc szpitali jak dostępu do wody, postępujemy słusznie? W latach 70. i 80. ubiegłego wieku nie mogliśmy siebie wyobrazić, że zlikwidują nam ulubione sklepy spożywcze, obuwnicze, księgarnie, kina itp., które były blisko naszego domu. Czy mogliśmy przypuszczać, że w ich miejsce powstaną galerie handlowe, które nie są tuż za rogiem, ale oferują wszystko pod jednym dachem? Może tak samo nie możemy sobie dziś wyobrazić, że mogłoby nie być naszego szpitala lub poradni. A gdyby w ich miejsce powstały galerie zdrowia, w których byłyby sklepy ze zdrową żywnością, usługi dietetyków, terapeutów, rehabilitantów, psychologów, dostęp do tak potrzebnej nam diagnostyki, gdzie byłyby lokalne SOR-y i lądowiska, gdzie w nagłych przypadkach pacjenci mogliby być zaopatrzeni i przewiezieni do szpitali regionalnych? Gdyby były tam świadczone kompleksowo wszystkie usługi zdrowotne, które nie wymagają pobytu w szpitalu i mogą, a wręcz powinny być udzielane w formie alternatywnej?
Musimy zdawać sobie sprawę, że nieuchronnie czeka nas zmiana sposobu myślenia o szpitalu i przewartościowanie jego funkcji. Starzejące się społeczeństwo, ciągle wzrastające koszty technologii medycznych, kryzysy, które już od wielu lat dotykają ochronę zdrowia, powodują, że nie można odwrócić się od problemu i ciągle powtarzać slogany o brakach w liczbie łóżek, ludziach i złym finansowaniu przez NFZ. Jak już wspominaliśmy, zwiększenie finansowania nie rozwiąże problemu, podobnie jak nowe łóżka w nowych szpitalach. To asymetria pomiędzy charakterem świadczeń a formą ich udzielania doprowadza do zmniejszenia dostępności mimo wzrostu finansowania. To również najlepszy przykład marnowania kapitału ludzkiego w ochronie zdrowia. Są to narastające nierozwiązane problemy, z którymi decydenci nie chcą się zmierzyć, bo nie sądzę, że o nich nie wiedzą. Wiedzą, bo jak wspominaliśmy, żyjemy w erze informacji i dysponujemy coraz lepszymi narzędziami analitycznymi, również BI czy AI. Mamy wiedzę z innych krajów, które są o krok, a może nawet dwa przed nami. Czy galeria zdrowia to dobry pomysł? Może tak, może nie, jednak na pewno wychodzący naprzeciw wyzwaniom, jakie stawia przed nami nieuchronna konieczność redefinicji modelu ochrony zdrowia w Polsce.
Tekst opublikowano w „Menedżerze Zdrowia” 7–8/2021.
Przeczytaj także: „O tym, że szpitali jest za dużo, wie każdy systemowiec, ale wydaje się nie wiedzieć żaden polityk”, „Piramidę świadczeń trzeba odwrócić” i „Jesteśmy zbyt szpitalocentryczni” i „Za dużo leczymy w szpitalach”.

Źródło:
Menedżer Zdrowia/Jarosław Kozera i Magdalena Kozera
Menedżer Zdrowia/Jarosław Kozera i Magdalena Kozera



















