Inhibitory konwertazy angiotensyny i sartany

Przegląd aktualnych wytycznych postępowania głównych towarzystw naukowych jasno wskazuje, że dla większości zastosowań włączanie ACE-I ma priorytet przed sartanami.
Inhibitory konwertazy angiotensyny (ang. angiotensin-converting- enzyme inhibitors, ACE-I) i antagoniści receptora angiotensyny, inaczej sartany (ang. angiotensin receptor blockers, ARB), należą do najczęściej stosowanych w kardiologii leków prewencyjnych. Stosuje się je w farmakoterapii niewydolności serca, leczeniu nadciśnienia, a także w celu poprawy rokowania pacjentów z wysokim ryzykiem chorób sercowo-naczyniowych. Mimo pozornych podobieństw, wynikających z mechanizmu zmniejszania efektów działania angiotensyny II przez receptor AT1 (ang. angiotensin II type 1), leki te różnią się znacząco wpływem na kluczowe elementy układu renina–angiotensyna– aldosteron, a ponadto w przypadku ACE-I – unikalnym wpływem na hamowanie rozkładu wazoprotekcyjnego peptydu – bradykininy (tabela 1).

Nasuwa się pytanie, czy te liczniejsze od podobieństw różni ce przekładają się na istotne rozbieżności w skuteczności klinicznej omawianych leków. Zgromadzone dowody naukowe potwierdzają taką hipotezę. Liczne metaanalizy kontrolowanych badań klinicznych wskazują wyraźnie, że w populacjach pacjentów o wysokim ryzyku powikłań krążeniowych kluczowe działania ochronne są udowodnione tylko w przypadku ACE-I. W największych z tych analiz (van Vark i wsp. u pacjentów z nadciśnieniem tętniczym oraz Savarese i wsp. u pacjentów wysokiego ryzyka sercowo-naczyniowego bez niewydolności serca) kluczowy efekt w postaci zmniejszenia śmiertelności ogólnej wykazywały jedynie ACE-I (rycina 1).

U pacjentów z nadciśnieniem tętniczym (NT) ta obserwacja wydaje się szczególnie niespoodziewana, gdyż siła działania hipotensyjnego sartanów i ACE-I jest zbliżona. W analizie opracowanej przez van Vark i wsp. kluczowe dla korzystnego efektu klasy były badania oparte na peryndoprylu (ASCOT-BPLA, ADVANCE, HYVET), w których osiągnięto zmniejszenie śmiertelności o 13%. W świetle aktualnych zaleceń ESC 2018 (ang. European Society of Cardiology) i PTNT 2019 (Polskiego Towarzystwa Nadciśnienia Tętniczego) wykorzystanie peryndoprylu jako kluczowego leku już od pierwszych etapów leczenia hipotensyjnego pozwala zrealizować strategię szybkiego wdrożenia leczenia trójlekowego w preparacie złożonym (ang. single-pill combination, SPC). Takie leczenie zapewnia optymalną długoterminową współpracę terapeutyczną z pacjentem. Ponadto już od początku leczenia wykorzystuje się substancję leczniczą o bardzo korzystnych właściwościach. Korzyści te mają potwierdzenie w medycynie faktów, czyli w dużych, prospektywnych, randomizowanych badaniach klinicznych. Zastosowanie w leczeniu SPC opartych na peryndoprylu pozwala na uzyskanie przewidywalnych korzyści u pacjentów z nadciśnieniem i towarzyszącymi mu powikłaniami, takimi jak choroba wieńcowa, lub w prewencji wtórnej po udarze mózgu (wyniki badań PROGRESS i EUROPA).
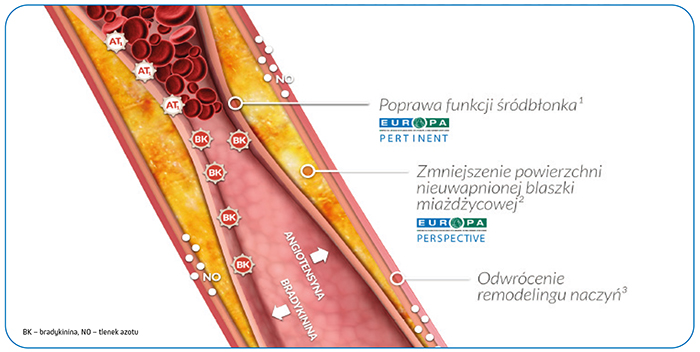
Ze względu na szerokie stosowanie leków hamujących układ renina–angiotensyna–aldosteron u pacjentów wysokiego ryzyka sercowo-naczyniowego szczególnie pożądanym efektem jest zmniejszenie ryzyka zawału serca. Już w pierwszej dekadzie XXI wieku dostrzeżono nieefektywność sartanów w tej domenie, nadając temu zjawisku miano „sartanowego paradoksu zawału”. Sartany mimo efektu hipotensyjnego nie zmniejszały ryzyka zawału serca, a niekiedy obserwowano trend związany z częstszym występowaniem zawału serca. Aktualne obserwacje i metaanalizy potwierdzają silne działanie ACE-I i nieskuteczność sartanów w zakresie ochrony przed zawałem w populacjach pacjentów z cukrzycą, nadciśnieniem, po zawale serca czy w łączonych populacjach pacjentów wysokiego ryzyka sercowo-naczyniowego. Peryndopryl ma prospektywnie udowodnione korzystne działanie u pacjentów z chorobą wieńcową (badanie EUROPA). Subanalizy tego badania potwierdziły m.in. działanie hamujące apoptozę, zmniejszające objętość niezwapniałych blaszek miażdżycowych, a skuteczność ochrony narządowej zależy prawdopodobnie od wysokiej swoistości hamowania tkankowej konwertazy angiotensyny oraz silnego ograniczania rozpadu bradykininy (rycina 2).
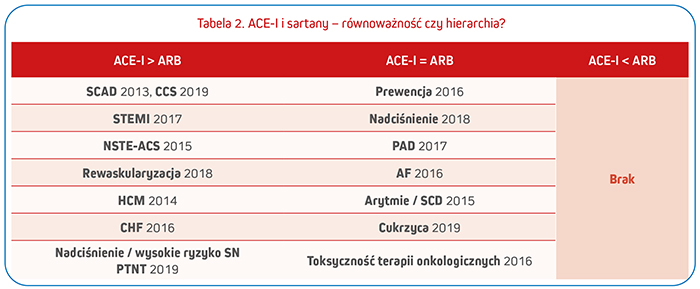
ACE-I stanowią zatem kluczową grupę leków prewencyjnych zaakceptowanych jako optymalne leczenie w większości współczesnych wytycznych. Leki nowszej generacji, takie jak peryndopryl, są bezpieczne, a najczęstszy opisywany objaw niepożądany – kaszel – w przypadku peryndoprylu dotyczy około 5% badanej populacji. Biorąc pod uwagę różnice dotyczące skuteczności, mniejsze prawdopodobieństwo wystąpienia kaszlu podczas terapii sartanami nie stanowi dostatecznego powodu do ich faworyzowania. Zgodnie z zaleceniami monitorowanie kaliemii, funkcji nerek czy ciśnienia tętniczego znacząco zwiększa bezpieczeństwo terapii współczesnymi ACE-I. Wymienione różnice między ACE-I i sartanami powodują, że ich działania ochronnego nie można uważać za równoważne i stosować zamiennie w większości sytuacji klinicznych. Przegląd aktualnych wytycznych postępowania głównych towarzystw naukowych jasno wskazuje, że dla większości zastosowań włączanie ACE-I ma priorytet przed sartanami (np. wytyczne leczenia przewlekłych i ostrych zespołów wieńcowych, nadciśnienia wg PTNT, cukrzycy czy niewydolności serca), a dla niektórych wskazań (tj. cukrzyca, kardiomiopatia przerostowa, migotanie przedsionków) jest akceptowane wymienne stosowanie obu grup leków (tabela 2).
prof. Jarosław D. Kasprzak

Nasuwa się pytanie, czy te liczniejsze od podobieństw różni ce przekładają się na istotne rozbieżności w skuteczności klinicznej omawianych leków. Zgromadzone dowody naukowe potwierdzają taką hipotezę. Liczne metaanalizy kontrolowanych badań klinicznych wskazują wyraźnie, że w populacjach pacjentów o wysokim ryzyku powikłań krążeniowych kluczowe działania ochronne są udowodnione tylko w przypadku ACE-I. W największych z tych analiz (van Vark i wsp. u pacjentów z nadciśnieniem tętniczym oraz Savarese i wsp. u pacjentów wysokiego ryzyka sercowo-naczyniowego bez niewydolności serca) kluczowy efekt w postaci zmniejszenia śmiertelności ogólnej wykazywały jedynie ACE-I (rycina 1).

U pacjentów z nadciśnieniem tętniczym (NT) ta obserwacja wydaje się szczególnie niespoodziewana, gdyż siła działania hipotensyjnego sartanów i ACE-I jest zbliżona. W analizie opracowanej przez van Vark i wsp. kluczowe dla korzystnego efektu klasy były badania oparte na peryndoprylu (ASCOT-BPLA, ADVANCE, HYVET), w których osiągnięto zmniejszenie śmiertelności o 13%. W świetle aktualnych zaleceń ESC 2018 (ang. European Society of Cardiology) i PTNT 2019 (Polskiego Towarzystwa Nadciśnienia Tętniczego) wykorzystanie peryndoprylu jako kluczowego leku już od pierwszych etapów leczenia hipotensyjnego pozwala zrealizować strategię szybkiego wdrożenia leczenia trójlekowego w preparacie złożonym (ang. single-pill combination, SPC). Takie leczenie zapewnia optymalną długoterminową współpracę terapeutyczną z pacjentem. Ponadto już od początku leczenia wykorzystuje się substancję leczniczą o bardzo korzystnych właściwościach. Korzyści te mają potwierdzenie w medycynie faktów, czyli w dużych, prospektywnych, randomizowanych badaniach klinicznych. Zastosowanie w leczeniu SPC opartych na peryndoprylu pozwala na uzyskanie przewidywalnych korzyści u pacjentów z nadciśnieniem i towarzyszącymi mu powikłaniami, takimi jak choroba wieńcowa, lub w prewencji wtórnej po udarze mózgu (wyniki badań PROGRESS i EUROPA).
Ze względu na szerokie stosowanie leków hamujących układ renina–angiotensyna–aldosteron u pacjentów wysokiego ryzyka sercowo-naczyniowego szczególnie pożądanym efektem jest zmniejszenie ryzyka zawału serca. Już w pierwszej dekadzie XXI wieku dostrzeżono nieefektywność sartanów w tej domenie, nadając temu zjawisku miano „sartanowego paradoksu zawału”. Sartany mimo efektu hipotensyjnego nie zmniejszały ryzyka zawału serca, a niekiedy obserwowano trend związany z częstszym występowaniem zawału serca. Aktualne obserwacje i metaanalizy potwierdzają silne działanie ACE-I i nieskuteczność sartanów w zakresie ochrony przed zawałem w populacjach pacjentów z cukrzycą, nadciśnieniem, po zawale serca czy w łączonych populacjach pacjentów wysokiego ryzyka sercowo-naczyniowego. Peryndopryl ma prospektywnie udowodnione korzystne działanie u pacjentów z chorobą wieńcową (badanie EUROPA). Subanalizy tego badania potwierdziły m.in. działanie hamujące apoptozę, zmniejszające objętość niezwapniałych blaszek miażdżycowych, a skuteczność ochrony narządowej zależy prawdopodobnie od wysokiej swoistości hamowania tkankowej konwertazy angiotensyny oraz silnego ograniczania rozpadu bradykininy (rycina 2).

ACE-I stanowią zatem kluczową grupę leków prewencyjnych zaakceptowanych jako optymalne leczenie w większości współczesnych wytycznych. Leki nowszej generacji, takie jak peryndopryl, są bezpieczne, a najczęstszy opisywany objaw niepożądany – kaszel – w przypadku peryndoprylu dotyczy około 5% badanej populacji. Biorąc pod uwagę różnice dotyczące skuteczności, mniejsze prawdopodobieństwo wystąpienia kaszlu podczas terapii sartanami nie stanowi dostatecznego powodu do ich faworyzowania. Zgodnie z zaleceniami monitorowanie kaliemii, funkcji nerek czy ciśnienia tętniczego znacząco zwiększa bezpieczeństwo terapii współczesnymi ACE-I. Wymienione różnice między ACE-I i sartanami powodują, że ich działania ochronnego nie można uważać za równoważne i stosować zamiennie w większości sytuacji klinicznych. Przegląd aktualnych wytycznych postępowania głównych towarzystw naukowych jasno wskazuje, że dla większości zastosowań włączanie ACE-I ma priorytet przed sartanami (np. wytyczne leczenia przewlekłych i ostrych zespołów wieńcowych, nadciśnienia wg PTNT, cukrzycy czy niewydolności serca), a dla niektórych wskazań (tj. cukrzyca, kardiomiopatia przerostowa, migotanie przedsionków) jest akceptowane wymienne stosowanie obu grup leków (tabela 2).

prof. Jarosław D. Kasprzak
