Pacjent wymagający terapii przeciwkrzepliwej w gabinecie lekarza POZ

W opracowaniu omówiono zagadnienia i wątpliwości związane ze stosowaniem doustnej antykoagulacji u pacjentów POZ. Nie wyczerpano wszystkich tematów, bowiem problematyka ta jest niezmiernie szeroka i wymaga dalszego usystematyzowania.
Autorka: lek. Roma Roemer-Ślimak z Katedry i Zakładu Medycyny Rodzinnej Uniwersytetu Medycznego we Wrocławiu
Wstęp
Doustną antykoagulację stosuje się w zapobieganiu incydentom zakrzepowo-zatorowym i leczeniu żylnej choroby zakrzepowo-zatorowej (ŻChZZ) od lat 50. ubiegłego wieku. W ostatnich latach w związku z postępującym starzeniem się populacji i rozszerzaniem wskazań doustne preparaty przeciwzakrzepowe są zalecane coraz większej liczbie pacjentów. Wpływa na to szczególnie wzrost częstości występowania migotania przedsionków. Istnieją niekwestionowane dowody potwierdzające skuteczność profilaktyki zakrzepowo-zatorowej przy użyciu doustnej antykoagulacji prowadzonej z powodu migotania przedsionków (przy współistnieniu innych czynników ryzyka sercowo-naczyniowego) [1, 2].
Pierwsze zostały zastosowane preparaty hamujące syntezę czynników krzepnięcia zależnych od witaminy K (vitamin K antagonists – VKA). Leki te mają wąskie okno terapeutyczne, wymagają monitorowania i regularnego dostosowywania dawki w celu zapewnienia bezpiecznego i skutecznego poziomu antykoagulacji. Warfaryna i acenokumarol to dwa najbardziej rozpowszechnione VKA stosowane w profilaktyce zakrzepowo-zatorowej. W ostatniej dekadzie pojawiły się również nowe doustne antykoagulanty (novel oral anticoagulants – NOAC). Znane są również jako doustne antykoagulanty o działaniu pośrednim, ponieważ wpływają na ostatnią część kaskady krzepnięcia, a dokładniej są inhibitorami czynnika Xa (riwaroksaban, apiksaban i edoksaban), lub o działaniu bezpośrednim – inhibitory trombiny (dabigatran). Leki te umożliwiły jeszcze prostsze leczenie i zapobieganie chorobie zakrzepowo-zatorowej, ponieważ nie wymagają monitorowania i wykazują interakcje z mniejszą ilością pokarmów i leków niż VKA [1].
Wskazania do doustnej antykoagulacji
Głównym wskazaniem do zastosowania doustnej antykoagulacji jest zapobieganie incydentom zakrzepowo-zatorowym i leczenie choroby zakrzepowo-zatorowej. Ze względu na dużą częstość występowania migotania przedsionków zdecydowana większość pacjentów w POZ jest poddawana leczeniu przeciwzakrzepowemu, aby zapobiec udarowi niedokrwiennemu mózgu oraz zatorom ogólnoustrojowym związanym z tą arytmią. Niemniej w przypadku młodszych populacji wskazania do doustnej antykoagulacji są bardzo zróżnicowane [1].
Niezastawkowe migotanie przedsionków
Jak wspomniano wcześniej, pacjenci z migotaniem przedsionków współistniejącym z pewnymi czynnikami ryzyka sercowo-naczyniowego potrzebują leczenia przeciwzakrzepowego w celu zmniejszenia ryzyka powikłań zatorowych. Te czynniki i ogólne ryzyko udaru zostały zebrane w skali CHA2DS2-VASc [3]. W przypadku braku czynników ryzyka – wynik w skali CHA2DS2-VASc równy 0 u mężczyzn lub 1 u kobiet – nie zaleca się rozpoczynania leczenia przeciwpłytkowego ani przeciwzakrzepowego. Przy wyniku 1 u mężczyzn lub 2 u kobiet należy rozważyć leczenie przeciwzakrzepowe, oceniając stosunek indywidualnego ryzyka krwawienia do ryzyka udaru mózgu. U mężczyzn z wynikiem 2 w skali CHA2DS2-VASc oraz u kobiet z wynikiem 3 korzyść z leczenia przeciwzakrzepowego w migotaniu przedsionków jest poparta mocnymi dowodami [1, 4].
Profilaktyka żylnej choroby zakrzepowo-zatorowej
Żylna choroba zakrzepowo-zatorowa obejmuje proksymalną zakrzepicę żył głębokich (ZŻG) i zatorowość płucną (ZTP). Aktualnie w trakcie wstępnego ostrego leczenia pozajelitowego (heparyna niefrakcjonowana, heparyna drobnocząsteczkowa lub fondaparynuks) w ciągu pierwszych 5–10 dni można zastosować również leki doustne – riwaroksaban i apiksaban. W dalszym postępowaniu w przypadku braku przeciwwskazań wymagana jest antykoagulacja doustna [4]. U pacjentów z ŻChZZ spowodowaną przemijającymi lub odwracalnymi czynnikami ryzyka (takimi jak zabiegi chirurgiczne, urazy, unieruchomienie, ciąża, doustne środki antykoncepcyjne lub terapia hormonalna) zaleca się prowadzenie antykoagulacji przez 3 miesiące. Pozajelitowe podawanie heparyny powinno się pokrywać z rozpoczęciem leczenia VKA, z docelowym zakresem INR 2,0–3,0 [4, 5]. Jako alternatywa dla VKA mogą zostać zastosowane NOAC, jednak należy pamiętać, że u pacjentów z ŻChZZ istnieją różnice w początkowym leczeniu. Jeżeli planowane jest zastosowanie dabigatranu lub edoksabanu w leczeniu podtrzymującym, leczenie rozpoczyna się po początkowym podaniu heparyny drobnocząsteczkowej, bez nakładania się po 5. dobie z doustnym lekiem przeciwzakrzepowym. Jeśli planowane jest dalsze leczenie apiksabanem lub riwaroksabanem, można rozpocząć ich podawanie natychmiast po zdiagnozowaniu u pacjenta ŻChZZ, jednak wymagana jest zwiększona dawka początkowa [4, 6]. U pacjentów z pierwszym epizodem ŻChZZ wtórnym do dużego przemijającego lub odwracalnego czynnika ryzyka zaleca się przerwanie doustnego leczenia przeciwzakrzepowego po 3 miesiącach.
Doustne leczenie przeciwzakrzepowe na czas nieokreślony jest zalecane u pacjentów z nawrotem ŻChZZ (tj. z przynajmniej jednym wcześniejszym epizodem zatorowości płucnej lub zakrzepicy żył głębokich) niezwiązanym z głównym przemijającym lub odwracalnym czynnikiem ryzyka. U pacjentów z pierwszym epizodem zatorowości płucnej związanym z niewielkim przemijającym lub odwracalnym czynnikiem ryzyka należy rozważyć przedłużoną doustną antykoagulację o nieokreślonym czasie trwania. W przypadku podjęcia decyzji o przedłużonym doustnym leczeniu przeciwzakrzepowym po ZTP u pacjenta bez nowotworu złośliwego należy po 6 miesiącach leczenia przeciwzakrzepowego rozważyć zmniejszenie dawki apiksabanu (2,5 mg dwa razy na dobę) lub riwaroksabanu (10 mg raz na dobę). Powinno się okresowo oceniać wskazania do kontynuacji leczenia [6].
Wady zastawkowe
Zwiększa się liczba pacjentów z migotaniem przedsionków i współistniejącą wadą zastawkową serca. Antykoagulacja w tych przypadkach jest często wyzwaniem klinicznym z uwagi na zwiększone ryzyko krwawienia podczas leczenia w stosunku do pacjentów bez wady zastawkowej, a także większe ryzyko udaru lub zatorowości systemowej w razie wstrzymania antykoagulacji [7]. U pacjentów z wadą zastawkową serca i migotaniem przedsionków decyzja o zastosowaniu doustnej antykoagulacji z zastosowaniem VKA lub leku przeciwzakrzepowego niebędącego antagonistą witaminy K w celu zapobiegania incydentom zakrzepowo-zatorowym powinna być podejmowana na podstawie wyniku w skali CHA2DS2-VASc. Wyjątkiem są pacjenci z reumatycznym zwężeniem zastawki mitralnej lub mechaniczną protezą i migotaniem przedsionków, którzy powinni otrzymać doustną antykoagulację VKA [8].
Stenoza mitralna
Zdarzenia zatorowe dotyczą 10–20% pacjentów ze zwężeniem zastawki mitralnej, a obecność migotania przedsionków u tych chorych z powodu powiększenia lewego przedsionka zwiększa to ryzyko w sposób bardzo istotny. Jedna trzecia zdarzeń zakrzepowo-zatorowych występuje już w pierwszym miesiącu po pojawieniu się migotania przedsionków [1, 8]. Autorzy niektórych badań doszli do wniosku, że stosowanie NOAC u pacjentów ze zwężeniem zastawki mitralnej i migotaniem przedsionków jest obiecującą terapią, jednak aby takie postępowanie stało się standardem, konieczne są dalsze prospektywne, randomizowane badania [8, 9].
Niedomykalność mitralna
Częstość występowania zdarzeń zatorowych w przypadku niedomykalności zastawki mitralnej jest mniejsza niż przy zwężeniu zastawki mitralnej – poniżej 3% rocznie. To sprawia, że tylko współistniejące migotanie przedsionków u tych pacjentów uzasadnia rozpoczęcie leczenia pochodnymi kumaryny i docelowy INR 2,0–3,0. Istnieją badania, w których nie stwierdzono różnic w profilu skuteczności NOAC i pochodnych kumaryny u pacjentów z migotaniem przedsionków oraz łagodną do umiarkowanej i umiarkowaną do ciężkiej niedomykalnością mitralną [1, 10].
Choroba zastawki aorty
Zwężenie aorty wiąże się najwyższym wskaźnikiem ryzyka udaru mózgu i krwawienia wśród podtypów wad zastawkowych. Dane porównujące bezpośrednio doustne leki przeciwzakrzepowe z warfaryną u pacjentów z różnymi podtypami wad zastawkowych i migotaniem przedsionków są ograniczone. Stwierdzono, że apiksaban daje porównywalne wyniki z warfaryną u pacjentów ze stenozą aortalną (też niedomykalnością mitralną i aortalną). Profil bezpieczeństwa i skuteczności dabigatranu i edoksabanu u pacjentów z wadami zastawkowymi jest podobny do warfaryny, ale nie są dostępne dane dotyczące wyników leczenia według podtypu choroby zastawkowej [7].
Zastawki mechaniczne
Wszyscy pacjenci z zastawkami mechanicznymi wymagają dożywotniego leczenia przeciwzakrzepowego VKA.
Oprócz trombogenności wewnątrznaczyniowego materiału protetycznego zastawki mechaniczne stwarzają nieprawidłowe warunki przepływu, ze strefami niskiego przepływu w ich elementach. Może to powodować aktywację płytek krwi, co prowadzi do zakrzepicy zastawek i zdarzeń zatorowych. Aby zmniejszyć częstość występowania choroby zakrzepowo-zatorowej, konieczna jest terapia doustna VKA w celu osiągnięcia wartości INR odpowiednich dla chorób współistniejących pacjenta oraz rodzaju i położenia mechanicznej zastawki [8].
Przeciwwskazania do doustnej antykoagulacji
Przeciwwskazania do stosowania VKA są takie same jak w przypadku heparyn drobnocząsteczkowych (z wyjątkiem małopłytkowości wywołanej przez heparynę i niewydolności nerek) i obejmują ciążę. Karmienie piersią podczas leczenia VKA jest dozwolone. Dodatkową grupą przeciwwskazań są stan po udarze krwotocznym lub klinicznie istotne krwawienie [1, 11, 12].
Wszystkie leki z grupy NOAC są przeciwwskazane w przypadku [1, 13]:
• niewydolności nerek (eGFR < 15 ml/min),
• aktywnego, klinicznie istotnego krwawienia,
• zmiany lub stanu chorobowego, które można uznać za istotne ryzyko poważnego krwawienia,
• nadwrażliwości na substancję czynną lub pomocniczą,
• połączenia z innymi antykoagulantami,
• choroby wątroby, jeśli jest związana z koagulopatią i klinicznie istotnym ryzykiem krwawienia.
Riwaroksaban jest przeciwwskazany w połączniu z terapią przeciwpłytkową u pacjentów po przebytym udarze lub przemijającym ataku niedokrwiennym oraz podczas ciąży i laktacji. Apiksabanu nie należy stosować u pacjentów przyjmujących ryfampicynę, fenytoinę, karbamazepinę i fenobarbital. Dodatkowymi przeciwwskazaniami do podawania dabigatranu są: stosowanie ketokonazolu ogólnoustrojowo, cyklosporyny, itrakonazolu i dronedaronu, zaburzenia czynności nerek (eGFR < 30 ml/min), protezy zastawek wymagające antykoagulacji [1, 13].
Do oceny ryzyka krwawienia zaleca się skalę HAS-BLED, która identyfikuje potencjalne czynniki zwiększające to ryzyko u pacjentów leczonych przeciwzakrzepowo. Wynik powyżej 3 wiąże się ze zwiększonym ryzykiem i w takiej sytuacji należy dołożyć starań, aby uniknąć krwawień (zaostrzona kontrola INR, odstawienie leków mogących zwiększać ryzyko itp.) [1, 3].
Monitorowanie leczenia antagonistami witaminy K
Monitorowanie INR jest wymagane u pacjentów przyjmujących VKA. Dawka leku jest dostosowywana na podstawie wartości INR, tak aby pozostawała w zakresie terapeutycznym.
Wartości INR w zakresie docelowym wskazują na działanie przeciwzakrzepowe leków, co stanowi również informację, kiedy należy odstawić heparynę [14].
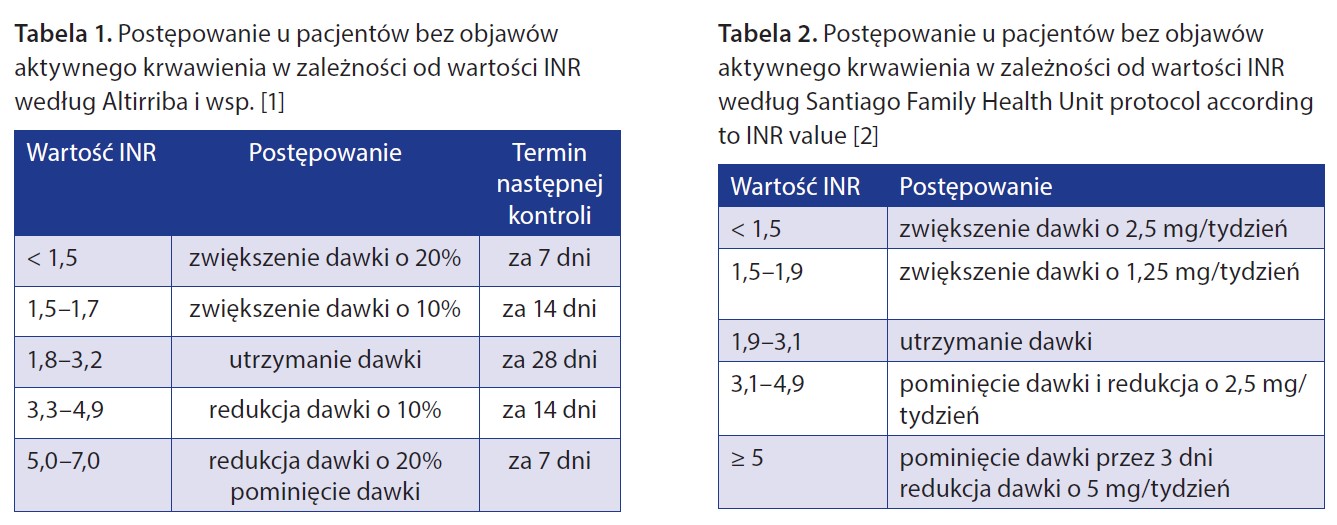
Postępowanie u pacjentów bez objawów aktywnego krwawienia w zależności od wartości INR jest nieco odmienne według różnych autorów (tab. 1, 2), proponowane są również uproszczone schematy postępowania (tab. 3).

W przypadku NOAC regularne okresowe monitorowanie efektu przeciwkrzepliwego nie jest konieczne, co ma istotny pozytywny wpływ na funkcjonowanie pacjentów w trakcie terapii przeciwzakrzepowej. Obecnie nie ma powszechnie dostępnej i wystandaryzowanej laboratoryjnej metody monitorowania antykoagulacyjnego efektu stosowania dabigatranu, riwaroksabanu i apiksabanu [16].
Terapia pomostowa
Przez długi czas pacjenci stosujący doustną antykoagulację byli poddawani terapii pomostowej z użyciem heparyny drobnocząsteczkowej, m.in. w przypadku zabiegów chirurgicznych, stomatologicznych, endoskopowych. Istnieją badania dowodzące trzykrotnie zwiększonego ryzyka poważnego krwawienia i drobnych krwawień w związku z pomostowym podawaniem heparyny. Ponadto nie było statystycznie istotnej różnicy w punktach dotyczących zawału mięśnia sercowego, ŻChZZ i śmierci pomiędzy grupami z pomostowaniem i bez. Każde przerwanie leczenia przeciwzakrzepowego wiąże się z większym ryzykiem zatorowo-zakrzepowym. Zebrane dotychczas dane sugerują rezygnację z terapii pomostowej. Z uwagi na obawy dotyczące krwawienia nie jest ona zalecana w wytycznych American Society for Hematology dla pacjentów z pośrednim ryzykiem wystąpienia ŻChZZ leczonych warfaryną [4, 17, 18]. Do podjęcia decyzji o włączeniu terapii pomostowej lub rezygnacji z niej niezbędne jest określenie ryzyka krwawienia podczas zabiegu czy procedury inwazyjnej.
Zabiegi chirurgiczne można podzielić na cechujące się niskim, umiarkowanym i wysokim ryzykiem wystąpienia incydentu sercowo-naczyniowego w okresie 30 dni.
Podział zabiegów w zależności od ryzyka powikłań krwotocznych [16–19]:
• niskie ryzyko krwawienia:
» zabiegi wykonywane technikami laparoskopowymi (gastroskopia, kolonoskopia i cholecystektomia, leczenie kamicy nerkowej),
» zabiegi biopsyjne (biopsja prostaty lub pęcherza moczowego, biopsja aspiracyjna szpiku kostnego, biopsja węzła chłonnego, punkcja stawu),
» badania inwazyjne (elektrofizjologiczne, koronarografia lub angiografia),
» małe zabiegi inwazyjne (implantacja kardiostymulatora lub kardiowertera-defibrylatora, większość procedur stomatologicznych, dermatologicznych i okulistycznych);
• wysokie ryzyko krwawienia:
» zabiegi z zakresu chirurgii jamy brzusznej i klatki piersiowej (kardiochirurgia, chirurgia naczyniowa),
» duże zabiegi ortopedyczne,
» biopsja wątroby lub nerki,
» przezcewkowa resekcja gruczołu krokowego,
» izolacja żył płucnych, ablacja podłoża częstoskurczu komorowego,
» znieczulenie dokanałowe lub zewnątrzoponowe,
» diagnostyczne nakłucie lędźwiowe,
» zabiegi neurochirurgiczne (wewnątrzczaszkowe oraz chirurgia rdzenia kręgowego).
Nawet krótkotrwałe przerwanie antykoagulacji u pacjentów z wysokim ryzykiem może doprowadzić do wzrostu liczby incydentów zakrzepowo-zatorowych. Rutynowe odstawianie leków przeciwzakrzepowych lub przeciwpłytkowych przed procedurami obciążonymi niskim ryzykiem krwawienia zwiększa ryzyko zakrzepicy u pacjenta i jest błędem. Ogólnie zaleca się przerywanie podawania NOAC przed operacją na czas odpowiadający 4–5 okresom półtrwania przy wysokim ryzyku krwawienia. U pacjentów z przewlekłą chorobą nerek okres ten powinien być ustalony indywidualnie.
W przypadku procedur, w których osiągnięto całkowitą i natychmiastową hemostazę, zaleca się wznowienie leczenia NOAC po upływie 6–8 godzin. Po zabiegach obarczonych dużym ryzykiem krwawienia zaleca się wznowienie leczenia NOAC po 48–72 godzinach – w tym przypadku celem jest profilaktyka ŻChZZ, m.in. z heparyną drobnocząsteczkową 6–8 godzin po zabiegu.
Zgodnie ze stanowiskiem ekspertów odstawianie NOAC na dłużej niż 5–7 dni i podawanie heparyn jako antykoagulacji pomostowej naraża jedynie chorego na krwawienie przy braku danych na większą skuteczność leczenia [4, 16]. W przypadku zabiegów z dużym ryzykiem krwawienia konieczne jest odstawienie warfaryny na 5 dni i acenokumarolu na 3 dni przed planowaną procedurą. Na ogół podawanie heparyny drobnocząsteczkowej rozpoczyna się 48 godzin po odstawieniu warfaryny, a ostatnią dawkę (wielkości 1/2 dawki) podaje się 24 godziny przed planowanym zabiegiem chirurgicznym. Wznowienie leczenia warfaryną może nastąpić natychmiast po uzyskaniu hemostazy pooperacyjnej, a terapię pomostową kontynuuje się do uzyskania terapeutycznego INR przez 48 godzin [18].
Powyższe opracowanie nie wyczerpuje wszystkich zagadnień i wątpliwości związanych ze stosowaniem doustnej antykoagulacji u pacjentów POZ. Problematyka ta jest niezmiernie szeroka i z pewnością wymaga dalszego usystematyzowania.
Piśmiennictwo
1. Altirriba J, Aparicio P. Oral anticoagulation in primary care. Rev Esp Sanid Penit 2017; 19: 19-34.
2. Agnelo P, Alexandra D, Matias S. Primary care monitoring of patients under oral anticoagulation. Rev Port Cardiol 2014; 33: 397-401.
3. Lip GY, Nieuwlaat R, Pisters R i wsp. Refinig clinical risk stratification for predicting stroke an thromboembolism in atrial fibrilation using a novel risk factor-based approach: The Euro Herat Survey on Atrial Fibrilation. Chest 2010; 137: 263-267.
4. Altiok E, Marx N. Oral anticoagulation update on anticoagulation with vitamin K antagonists and non-vitamin K-dependent oral anticoagulants. Dtsch Arztebl Int 2018; 115: 776–8
5. Konstantinides SV, Torbicki A, Agnelli G, et al. 2014 ESC guidelines on the diagnosis and management of acute pulmonary embolism. Eur Heart J 2014; 35:3033-3069.
6. Konstantinides V, Meyer G, Becattini C i wsp. Wytyczne ESC dotyczące diagnostyki i postępowania w ostrej zatorowości płucnej przygotowane we współpracy z European Respiratory Society. Kardiol Pol 2020; 78 (Suppl. II): 8-77.
7. Chugh Y, Patel K, Maraboto Gonzalez CA i wsp. Anticoagulation in patients with aortic stenosis and atrial fibrillation. Structural Heart 2020; 4: 360-368.
8. Otto CM, Nishimura RA, Bonow RO i wsp. 2020 ACC/AHA Guideline for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation 2021; 143: e72-e227.
9. Kim JY, Kim SH, Myong JP i wsp. Outcomes of direct oral anticoagulants in patients with mitral stenosis. J Am Coll Cardiol 2019; 73: 1123-1131.
10. Mellilo E, Rago A, Proietti R i wsp. Atrial fibrillation and mitral regurgitation: clinical performance of direct oral anticoagulants in a real-world setting. J Cardiovasc Pharmacol Ther 2020; 25: 564-569.
11. Douketis J, Undas A, Zawilska K. Vitamin K Antagonists (VKAs). McMaster Textbook of Internal Medicine. Medycyna Praktyczna, Kraków 2021. https://empendium.com/mcmtextbook/chapter/B31.II.2.34.4 (dostęp 18.12.2021).
12. https://mm.wirral.nhs.uk/document_uploads/guidelines/OralAnticoagulantOralGuidelinesforprescribingmonitoringandmana.pdf (dostęp 18.12.2021).
13. Ryan J. Pulmonary embolism: new treatments for an old problem. Open Access Emerg Med 2016; 8: 87-95.
14. Shikdar S, Vashisht R, Bhattacharya PT. International Normalized Ratio (INR). https://www.ncbi.nlm.nih.gov/books/NBK507707/ (dostęp 18.12.2021).
15. Gajewski P. Interna Szczeklika. Mały Podręcznik 2019/20. Medycyna Praktyczna, Kraków 2019; 436.
16. Kasprzak JD, Dąbrowski R, Barylski M i wsp. Doustne antykoagulanty nowej generacji – aspekty praktyczne. Stanowisko Sekcji Farmakoterapii Sercowo-Naczyniowej Polskiego Towarzystwa Kardiologicznego. Folia Cardiol 2016; 11: 377-393.
17. Douketis JD, Spyropoulos AC, Kaatz S i wsp. Perioperative bridging anticoagulation in patients with atrial fibrillation. N Engl J Med 2015; 373: 823-833.
18. Li J, Oprea A. Periprocedural management of patients on oral anticoagulation: focus on regional anesthesia. Pol Arch Intern Med 2020; 130: 1081-1092.
19. Sardar P, Chatterjee S, Lavie CJ i wsp. Risk of major bleeding in different indications for new oral anticoagulants: insights from a meta-analysis of approved dosages from 50 randomized trials. Int J Cardiol 2015; 179: 279-287.
Wstęp
Doustną antykoagulację stosuje się w zapobieganiu incydentom zakrzepowo-zatorowym i leczeniu żylnej choroby zakrzepowo-zatorowej (ŻChZZ) od lat 50. ubiegłego wieku. W ostatnich latach w związku z postępującym starzeniem się populacji i rozszerzaniem wskazań doustne preparaty przeciwzakrzepowe są zalecane coraz większej liczbie pacjentów. Wpływa na to szczególnie wzrost częstości występowania migotania przedsionków. Istnieją niekwestionowane dowody potwierdzające skuteczność profilaktyki zakrzepowo-zatorowej przy użyciu doustnej antykoagulacji prowadzonej z powodu migotania przedsionków (przy współistnieniu innych czynników ryzyka sercowo-naczyniowego) [1, 2].
Pierwsze zostały zastosowane preparaty hamujące syntezę czynników krzepnięcia zależnych od witaminy K (vitamin K antagonists – VKA). Leki te mają wąskie okno terapeutyczne, wymagają monitorowania i regularnego dostosowywania dawki w celu zapewnienia bezpiecznego i skutecznego poziomu antykoagulacji. Warfaryna i acenokumarol to dwa najbardziej rozpowszechnione VKA stosowane w profilaktyce zakrzepowo-zatorowej. W ostatniej dekadzie pojawiły się również nowe doustne antykoagulanty (novel oral anticoagulants – NOAC). Znane są również jako doustne antykoagulanty o działaniu pośrednim, ponieważ wpływają na ostatnią część kaskady krzepnięcia, a dokładniej są inhibitorami czynnika Xa (riwaroksaban, apiksaban i edoksaban), lub o działaniu bezpośrednim – inhibitory trombiny (dabigatran). Leki te umożliwiły jeszcze prostsze leczenie i zapobieganie chorobie zakrzepowo-zatorowej, ponieważ nie wymagają monitorowania i wykazują interakcje z mniejszą ilością pokarmów i leków niż VKA [1].
Wskazania do doustnej antykoagulacji
Głównym wskazaniem do zastosowania doustnej antykoagulacji jest zapobieganie incydentom zakrzepowo-zatorowym i leczenie choroby zakrzepowo-zatorowej. Ze względu na dużą częstość występowania migotania przedsionków zdecydowana większość pacjentów w POZ jest poddawana leczeniu przeciwzakrzepowemu, aby zapobiec udarowi niedokrwiennemu mózgu oraz zatorom ogólnoustrojowym związanym z tą arytmią. Niemniej w przypadku młodszych populacji wskazania do doustnej antykoagulacji są bardzo zróżnicowane [1].
Niezastawkowe migotanie przedsionków
Jak wspomniano wcześniej, pacjenci z migotaniem przedsionków współistniejącym z pewnymi czynnikami ryzyka sercowo-naczyniowego potrzebują leczenia przeciwzakrzepowego w celu zmniejszenia ryzyka powikłań zatorowych. Te czynniki i ogólne ryzyko udaru zostały zebrane w skali CHA2DS2-VASc [3]. W przypadku braku czynników ryzyka – wynik w skali CHA2DS2-VASc równy 0 u mężczyzn lub 1 u kobiet – nie zaleca się rozpoczynania leczenia przeciwpłytkowego ani przeciwzakrzepowego. Przy wyniku 1 u mężczyzn lub 2 u kobiet należy rozważyć leczenie przeciwzakrzepowe, oceniając stosunek indywidualnego ryzyka krwawienia do ryzyka udaru mózgu. U mężczyzn z wynikiem 2 w skali CHA2DS2-VASc oraz u kobiet z wynikiem 3 korzyść z leczenia przeciwzakrzepowego w migotaniu przedsionków jest poparta mocnymi dowodami [1, 4].
Profilaktyka żylnej choroby zakrzepowo-zatorowej
Żylna choroba zakrzepowo-zatorowa obejmuje proksymalną zakrzepicę żył głębokich (ZŻG) i zatorowość płucną (ZTP). Aktualnie w trakcie wstępnego ostrego leczenia pozajelitowego (heparyna niefrakcjonowana, heparyna drobnocząsteczkowa lub fondaparynuks) w ciągu pierwszych 5–10 dni można zastosować również leki doustne – riwaroksaban i apiksaban. W dalszym postępowaniu w przypadku braku przeciwwskazań wymagana jest antykoagulacja doustna [4]. U pacjentów z ŻChZZ spowodowaną przemijającymi lub odwracalnymi czynnikami ryzyka (takimi jak zabiegi chirurgiczne, urazy, unieruchomienie, ciąża, doustne środki antykoncepcyjne lub terapia hormonalna) zaleca się prowadzenie antykoagulacji przez 3 miesiące. Pozajelitowe podawanie heparyny powinno się pokrywać z rozpoczęciem leczenia VKA, z docelowym zakresem INR 2,0–3,0 [4, 5]. Jako alternatywa dla VKA mogą zostać zastosowane NOAC, jednak należy pamiętać, że u pacjentów z ŻChZZ istnieją różnice w początkowym leczeniu. Jeżeli planowane jest zastosowanie dabigatranu lub edoksabanu w leczeniu podtrzymującym, leczenie rozpoczyna się po początkowym podaniu heparyny drobnocząsteczkowej, bez nakładania się po 5. dobie z doustnym lekiem przeciwzakrzepowym. Jeśli planowane jest dalsze leczenie apiksabanem lub riwaroksabanem, można rozpocząć ich podawanie natychmiast po zdiagnozowaniu u pacjenta ŻChZZ, jednak wymagana jest zwiększona dawka początkowa [4, 6]. U pacjentów z pierwszym epizodem ŻChZZ wtórnym do dużego przemijającego lub odwracalnego czynnika ryzyka zaleca się przerwanie doustnego leczenia przeciwzakrzepowego po 3 miesiącach.
Doustne leczenie przeciwzakrzepowe na czas nieokreślony jest zalecane u pacjentów z nawrotem ŻChZZ (tj. z przynajmniej jednym wcześniejszym epizodem zatorowości płucnej lub zakrzepicy żył głębokich) niezwiązanym z głównym przemijającym lub odwracalnym czynnikiem ryzyka. U pacjentów z pierwszym epizodem zatorowości płucnej związanym z niewielkim przemijającym lub odwracalnym czynnikiem ryzyka należy rozważyć przedłużoną doustną antykoagulację o nieokreślonym czasie trwania. W przypadku podjęcia decyzji o przedłużonym doustnym leczeniu przeciwzakrzepowym po ZTP u pacjenta bez nowotworu złośliwego należy po 6 miesiącach leczenia przeciwzakrzepowego rozważyć zmniejszenie dawki apiksabanu (2,5 mg dwa razy na dobę) lub riwaroksabanu (10 mg raz na dobę). Powinno się okresowo oceniać wskazania do kontynuacji leczenia [6].
Wady zastawkowe
Zwiększa się liczba pacjentów z migotaniem przedsionków i współistniejącą wadą zastawkową serca. Antykoagulacja w tych przypadkach jest często wyzwaniem klinicznym z uwagi na zwiększone ryzyko krwawienia podczas leczenia w stosunku do pacjentów bez wady zastawkowej, a także większe ryzyko udaru lub zatorowości systemowej w razie wstrzymania antykoagulacji [7]. U pacjentów z wadą zastawkową serca i migotaniem przedsionków decyzja o zastosowaniu doustnej antykoagulacji z zastosowaniem VKA lub leku przeciwzakrzepowego niebędącego antagonistą witaminy K w celu zapobiegania incydentom zakrzepowo-zatorowym powinna być podejmowana na podstawie wyniku w skali CHA2DS2-VASc. Wyjątkiem są pacjenci z reumatycznym zwężeniem zastawki mitralnej lub mechaniczną protezą i migotaniem przedsionków, którzy powinni otrzymać doustną antykoagulację VKA [8].
Stenoza mitralna
Zdarzenia zatorowe dotyczą 10–20% pacjentów ze zwężeniem zastawki mitralnej, a obecność migotania przedsionków u tych chorych z powodu powiększenia lewego przedsionka zwiększa to ryzyko w sposób bardzo istotny. Jedna trzecia zdarzeń zakrzepowo-zatorowych występuje już w pierwszym miesiącu po pojawieniu się migotania przedsionków [1, 8]. Autorzy niektórych badań doszli do wniosku, że stosowanie NOAC u pacjentów ze zwężeniem zastawki mitralnej i migotaniem przedsionków jest obiecującą terapią, jednak aby takie postępowanie stało się standardem, konieczne są dalsze prospektywne, randomizowane badania [8, 9].
Niedomykalność mitralna
Częstość występowania zdarzeń zatorowych w przypadku niedomykalności zastawki mitralnej jest mniejsza niż przy zwężeniu zastawki mitralnej – poniżej 3% rocznie. To sprawia, że tylko współistniejące migotanie przedsionków u tych pacjentów uzasadnia rozpoczęcie leczenia pochodnymi kumaryny i docelowy INR 2,0–3,0. Istnieją badania, w których nie stwierdzono różnic w profilu skuteczności NOAC i pochodnych kumaryny u pacjentów z migotaniem przedsionków oraz łagodną do umiarkowanej i umiarkowaną do ciężkiej niedomykalnością mitralną [1, 10].
Choroba zastawki aorty
Zwężenie aorty wiąże się najwyższym wskaźnikiem ryzyka udaru mózgu i krwawienia wśród podtypów wad zastawkowych. Dane porównujące bezpośrednio doustne leki przeciwzakrzepowe z warfaryną u pacjentów z różnymi podtypami wad zastawkowych i migotaniem przedsionków są ograniczone. Stwierdzono, że apiksaban daje porównywalne wyniki z warfaryną u pacjentów ze stenozą aortalną (też niedomykalnością mitralną i aortalną). Profil bezpieczeństwa i skuteczności dabigatranu i edoksabanu u pacjentów z wadami zastawkowymi jest podobny do warfaryny, ale nie są dostępne dane dotyczące wyników leczenia według podtypu choroby zastawkowej [7].
Zastawki mechaniczne
Wszyscy pacjenci z zastawkami mechanicznymi wymagają dożywotniego leczenia przeciwzakrzepowego VKA.
Oprócz trombogenności wewnątrznaczyniowego materiału protetycznego zastawki mechaniczne stwarzają nieprawidłowe warunki przepływu, ze strefami niskiego przepływu w ich elementach. Może to powodować aktywację płytek krwi, co prowadzi do zakrzepicy zastawek i zdarzeń zatorowych. Aby zmniejszyć częstość występowania choroby zakrzepowo-zatorowej, konieczna jest terapia doustna VKA w celu osiągnięcia wartości INR odpowiednich dla chorób współistniejących pacjenta oraz rodzaju i położenia mechanicznej zastawki [8].
Przeciwwskazania do doustnej antykoagulacji
Przeciwwskazania do stosowania VKA są takie same jak w przypadku heparyn drobnocząsteczkowych (z wyjątkiem małopłytkowości wywołanej przez heparynę i niewydolności nerek) i obejmują ciążę. Karmienie piersią podczas leczenia VKA jest dozwolone. Dodatkową grupą przeciwwskazań są stan po udarze krwotocznym lub klinicznie istotne krwawienie [1, 11, 12].
Wszystkie leki z grupy NOAC są przeciwwskazane w przypadku [1, 13]:
• niewydolności nerek (eGFR < 15 ml/min),
• aktywnego, klinicznie istotnego krwawienia,
• zmiany lub stanu chorobowego, które można uznać za istotne ryzyko poważnego krwawienia,
• nadwrażliwości na substancję czynną lub pomocniczą,
• połączenia z innymi antykoagulantami,
• choroby wątroby, jeśli jest związana z koagulopatią i klinicznie istotnym ryzykiem krwawienia.
Riwaroksaban jest przeciwwskazany w połączniu z terapią przeciwpłytkową u pacjentów po przebytym udarze lub przemijającym ataku niedokrwiennym oraz podczas ciąży i laktacji. Apiksabanu nie należy stosować u pacjentów przyjmujących ryfampicynę, fenytoinę, karbamazepinę i fenobarbital. Dodatkowymi przeciwwskazaniami do podawania dabigatranu są: stosowanie ketokonazolu ogólnoustrojowo, cyklosporyny, itrakonazolu i dronedaronu, zaburzenia czynności nerek (eGFR < 30 ml/min), protezy zastawek wymagające antykoagulacji [1, 13].
Do oceny ryzyka krwawienia zaleca się skalę HAS-BLED, która identyfikuje potencjalne czynniki zwiększające to ryzyko u pacjentów leczonych przeciwzakrzepowo. Wynik powyżej 3 wiąże się ze zwiększonym ryzykiem i w takiej sytuacji należy dołożyć starań, aby uniknąć krwawień (zaostrzona kontrola INR, odstawienie leków mogących zwiększać ryzyko itp.) [1, 3].
Monitorowanie leczenia antagonistami witaminy K
Monitorowanie INR jest wymagane u pacjentów przyjmujących VKA. Dawka leku jest dostosowywana na podstawie wartości INR, tak aby pozostawała w zakresie terapeutycznym.
Wartości INR w zakresie docelowym wskazują na działanie przeciwzakrzepowe leków, co stanowi również informację, kiedy należy odstawić heparynę [14].
Postępowanie u pacjentów bez objawów aktywnego krwawienia w zależności od wartości INR jest nieco odmienne według różnych autorów (tab. 1, 2), proponowane są również uproszczone schematy postępowania (tab. 3).


W przypadku NOAC regularne okresowe monitorowanie efektu przeciwkrzepliwego nie jest konieczne, co ma istotny pozytywny wpływ na funkcjonowanie pacjentów w trakcie terapii przeciwzakrzepowej. Obecnie nie ma powszechnie dostępnej i wystandaryzowanej laboratoryjnej metody monitorowania antykoagulacyjnego efektu stosowania dabigatranu, riwaroksabanu i apiksabanu [16].
Terapia pomostowa
Przez długi czas pacjenci stosujący doustną antykoagulację byli poddawani terapii pomostowej z użyciem heparyny drobnocząsteczkowej, m.in. w przypadku zabiegów chirurgicznych, stomatologicznych, endoskopowych. Istnieją badania dowodzące trzykrotnie zwiększonego ryzyka poważnego krwawienia i drobnych krwawień w związku z pomostowym podawaniem heparyny. Ponadto nie było statystycznie istotnej różnicy w punktach dotyczących zawału mięśnia sercowego, ŻChZZ i śmierci pomiędzy grupami z pomostowaniem i bez. Każde przerwanie leczenia przeciwzakrzepowego wiąże się z większym ryzykiem zatorowo-zakrzepowym. Zebrane dotychczas dane sugerują rezygnację z terapii pomostowej. Z uwagi na obawy dotyczące krwawienia nie jest ona zalecana w wytycznych American Society for Hematology dla pacjentów z pośrednim ryzykiem wystąpienia ŻChZZ leczonych warfaryną [4, 17, 18]. Do podjęcia decyzji o włączeniu terapii pomostowej lub rezygnacji z niej niezbędne jest określenie ryzyka krwawienia podczas zabiegu czy procedury inwazyjnej.
Zabiegi chirurgiczne można podzielić na cechujące się niskim, umiarkowanym i wysokim ryzykiem wystąpienia incydentu sercowo-naczyniowego w okresie 30 dni.
Podział zabiegów w zależności od ryzyka powikłań krwotocznych [16–19]:
• niskie ryzyko krwawienia:
» zabiegi wykonywane technikami laparoskopowymi (gastroskopia, kolonoskopia i cholecystektomia, leczenie kamicy nerkowej),
» zabiegi biopsyjne (biopsja prostaty lub pęcherza moczowego, biopsja aspiracyjna szpiku kostnego, biopsja węzła chłonnego, punkcja stawu),
» badania inwazyjne (elektrofizjologiczne, koronarografia lub angiografia),
» małe zabiegi inwazyjne (implantacja kardiostymulatora lub kardiowertera-defibrylatora, większość procedur stomatologicznych, dermatologicznych i okulistycznych);
• wysokie ryzyko krwawienia:
» zabiegi z zakresu chirurgii jamy brzusznej i klatki piersiowej (kardiochirurgia, chirurgia naczyniowa),
» duże zabiegi ortopedyczne,
» biopsja wątroby lub nerki,
» przezcewkowa resekcja gruczołu krokowego,
» izolacja żył płucnych, ablacja podłoża częstoskurczu komorowego,
» znieczulenie dokanałowe lub zewnątrzoponowe,
» diagnostyczne nakłucie lędźwiowe,
» zabiegi neurochirurgiczne (wewnątrzczaszkowe oraz chirurgia rdzenia kręgowego).
Nawet krótkotrwałe przerwanie antykoagulacji u pacjentów z wysokim ryzykiem może doprowadzić do wzrostu liczby incydentów zakrzepowo-zatorowych. Rutynowe odstawianie leków przeciwzakrzepowych lub przeciwpłytkowych przed procedurami obciążonymi niskim ryzykiem krwawienia zwiększa ryzyko zakrzepicy u pacjenta i jest błędem. Ogólnie zaleca się przerywanie podawania NOAC przed operacją na czas odpowiadający 4–5 okresom półtrwania przy wysokim ryzyku krwawienia. U pacjentów z przewlekłą chorobą nerek okres ten powinien być ustalony indywidualnie.
W przypadku procedur, w których osiągnięto całkowitą i natychmiastową hemostazę, zaleca się wznowienie leczenia NOAC po upływie 6–8 godzin. Po zabiegach obarczonych dużym ryzykiem krwawienia zaleca się wznowienie leczenia NOAC po 48–72 godzinach – w tym przypadku celem jest profilaktyka ŻChZZ, m.in. z heparyną drobnocząsteczkową 6–8 godzin po zabiegu.
Zgodnie ze stanowiskiem ekspertów odstawianie NOAC na dłużej niż 5–7 dni i podawanie heparyn jako antykoagulacji pomostowej naraża jedynie chorego na krwawienie przy braku danych na większą skuteczność leczenia [4, 16]. W przypadku zabiegów z dużym ryzykiem krwawienia konieczne jest odstawienie warfaryny na 5 dni i acenokumarolu na 3 dni przed planowaną procedurą. Na ogół podawanie heparyny drobnocząsteczkowej rozpoczyna się 48 godzin po odstawieniu warfaryny, a ostatnią dawkę (wielkości 1/2 dawki) podaje się 24 godziny przed planowanym zabiegiem chirurgicznym. Wznowienie leczenia warfaryną może nastąpić natychmiast po uzyskaniu hemostazy pooperacyjnej, a terapię pomostową kontynuuje się do uzyskania terapeutycznego INR przez 48 godzin [18].
Powyższe opracowanie nie wyczerpuje wszystkich zagadnień i wątpliwości związanych ze stosowaniem doustnej antykoagulacji u pacjentów POZ. Problematyka ta jest niezmiernie szeroka i z pewnością wymaga dalszego usystematyzowania.
Piśmiennictwo
1. Altirriba J, Aparicio P. Oral anticoagulation in primary care. Rev Esp Sanid Penit 2017; 19: 19-34.
2. Agnelo P, Alexandra D, Matias S. Primary care monitoring of patients under oral anticoagulation. Rev Port Cardiol 2014; 33: 397-401.
3. Lip GY, Nieuwlaat R, Pisters R i wsp. Refinig clinical risk stratification for predicting stroke an thromboembolism in atrial fibrilation using a novel risk factor-based approach: The Euro Herat Survey on Atrial Fibrilation. Chest 2010; 137: 263-267.
4. Altiok E, Marx N. Oral anticoagulation update on anticoagulation with vitamin K antagonists and non-vitamin K-dependent oral anticoagulants. Dtsch Arztebl Int 2018; 115: 776–8
5. Konstantinides SV, Torbicki A, Agnelli G, et al. 2014 ESC guidelines on the diagnosis and management of acute pulmonary embolism. Eur Heart J 2014; 35:3033-3069.
6. Konstantinides V, Meyer G, Becattini C i wsp. Wytyczne ESC dotyczące diagnostyki i postępowania w ostrej zatorowości płucnej przygotowane we współpracy z European Respiratory Society. Kardiol Pol 2020; 78 (Suppl. II): 8-77.
7. Chugh Y, Patel K, Maraboto Gonzalez CA i wsp. Anticoagulation in patients with aortic stenosis and atrial fibrillation. Structural Heart 2020; 4: 360-368.
8. Otto CM, Nishimura RA, Bonow RO i wsp. 2020 ACC/AHA Guideline for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation 2021; 143: e72-e227.
9. Kim JY, Kim SH, Myong JP i wsp. Outcomes of direct oral anticoagulants in patients with mitral stenosis. J Am Coll Cardiol 2019; 73: 1123-1131.
10. Mellilo E, Rago A, Proietti R i wsp. Atrial fibrillation and mitral regurgitation: clinical performance of direct oral anticoagulants in a real-world setting. J Cardiovasc Pharmacol Ther 2020; 25: 564-569.
11. Douketis J, Undas A, Zawilska K. Vitamin K Antagonists (VKAs). McMaster Textbook of Internal Medicine. Medycyna Praktyczna, Kraków 2021. https://empendium.com/mcmtextbook/chapter/B31.II.2.34.4 (dostęp 18.12.2021).
12. https://mm.wirral.nhs.uk/document_uploads/guidelines/OralAnticoagulantOralGuidelinesforprescribingmonitoringandmana.pdf (dostęp 18.12.2021).
13. Ryan J. Pulmonary embolism: new treatments for an old problem. Open Access Emerg Med 2016; 8: 87-95.
14. Shikdar S, Vashisht R, Bhattacharya PT. International Normalized Ratio (INR). https://www.ncbi.nlm.nih.gov/books/NBK507707/ (dostęp 18.12.2021).
15. Gajewski P. Interna Szczeklika. Mały Podręcznik 2019/20. Medycyna Praktyczna, Kraków 2019; 436.
16. Kasprzak JD, Dąbrowski R, Barylski M i wsp. Doustne antykoagulanty nowej generacji – aspekty praktyczne. Stanowisko Sekcji Farmakoterapii Sercowo-Naczyniowej Polskiego Towarzystwa Kardiologicznego. Folia Cardiol 2016; 11: 377-393.
17. Douketis JD, Spyropoulos AC, Kaatz S i wsp. Perioperative bridging anticoagulation in patients with atrial fibrillation. N Engl J Med 2015; 373: 823-833.
18. Li J, Oprea A. Periprocedural management of patients on oral anticoagulation: focus on regional anesthesia. Pol Arch Intern Med 2020; 130: 1081-1092.
19. Sardar P, Chatterjee S, Lavie CJ i wsp. Risk of major bleeding in different indications for new oral anticoagulants: insights from a meta-analysis of approved dosages from 50 randomized trials. Int J Cardiol 2015; 179: 279-287.







