(Nie)zdrowie psychiczne

Z części raportu „Health at a Glance 2018” dotyczącej promocji zdrowia psychicznego wynika, że w krajach Unii Europejskiej problemy ze zdrowiem psychicznym dotyczą ok. 84 mln osób. Tym, co wyróżnia niechlubnie Polskę, jest skala zaniedbań, której przejawami są trwałość przestarzałego modelu „azylowego”, opartego na lecznictwie zamkniętym, relatywnie niskie nakłady, a także wysoki poziom uprzedzeń społecznych wobec zaburzeń zdrowia psychicznego.
Dobre zdrowie psychiczne w istotny sposób kształtuje dobrostan człowieka, kładąc fundament pod szczęśliwe, spełnione i aktywne życie. Jak jednak wynika z treści niniejszego rozdziału, w 2016 r. w krajach UE ponad jedna osoba na sześć borykała się z problemami w sferze zdrowia psychicznego. Zły stan zdrowia psychicznego zmniejsza szanse na powodzenie w nauce i życiu zawodowym, zwiększa prawdopodobieństwo braku zatrudnienia i może wiązać się z gorszym stanem zdrowia fizycznego. U części osób choroby psychiczne prowadzą do przedwczesnej śmierci: w roku 2015 w krajach Unii Europejskiej z powodu problemów ze zdrowiem psychicznym i samobójstw zmarło ponad 84 tys. osób.
Z chorobami psychicznymi wiążą się także znaczne koszty ekonomiczne. Z zawartych w niniejszym rozdziale szacunków wynika, że w 2015 r. we wszystkich krajach UE łączne koszty związane ze złym stanem zdrowia psychicznego obywateli przekroczyły 4 proc. PKB, tj. ponad 600 mld euro. Z tej kwoty 190 mld euro (1,3 proc. PKB) stanowią bezpośrednie wydatki na opiekę zdrowotną, kolejne 170 mld euro (1,2 proc. PKB) to wydatki na programy zabezpieczenia społecznego, zaś 240 mld euro (1,6 proc. PKB) stanowią koszty pośrednie na rynku pracy, wynikające z niższej stopy zatrudnienia i mniejszej produktywności osób cierpiących na choroby psychiczne.
Obciążenia w sferach ekonomicznej, społecznej i indywidualnej nie są jednak nieuchronne i należy intensywniej działać na rzecz zapobiegania i leczenia zaburzeń psychicznego oraz promocji dobrego zdrowia psychicznego. W drugiej części niniejszego rozdziału zawarto omówienie skutecznych metod promowania dobrostanu psychicznego i profilaktyki chorób psychicznych w krajach europejskich, ze wskazaniem krytycznych luk, w których wymagane są dalsze działania.
Wstęp
Dobre zdrowie psychiczne w decydujący sposób kształtuje dobrostan człowieka, kładąc fundament pod szczęśliwe, spełnione i aktywne życie. Każdy z nas w którymś momencie swojego życia styka się z problemem złego zdrowia psychicznego, zapadając na chorobę psychiczną albo jako członek rodziny, przyjaciel lub kolega kogoś cierpiącego na zaburzenia umysłowe. Zaburzenia na tyle psychicznym dotykają kobiet i mężczyzn w każdym wieku i ze wszystkich środowisk. Bez skutecznej profilaktyki i leczenia choroby psychiczne mogą wywierać głęboki wpływ na zdolność do funkcjonowania w codziennym życiu, a ich skutkiem jest często pogorszenie zdrowia fizycznego ludzi. Słabe zdrowie psychiczne może wpływać na ludzi przez całe życie. Dzieci i młodzież z problemami psychicznymi osiągają słabsze wyniki w nauce i mają gorsze perspektywy zawodowe. Osoby dorosłe z zaburzeniami psychicznymi są mniej wydajne w pracy i bardziej narażone na bezrobocie. Ludzie starsi z problemami na tle psychicznym są w większym stopniu narażeni na życie w izolacji i niższą aktywność w ramach swojej społeczności.
Problemy w sferze zdrowia psychicznego obejmują szerokie spektrum chorób, w tym zaburzenia w postaci niepokoju lub depresji o łagodnym lub umiarkowanym natężeniu bądź zaburzenia związane z używaniem alkoholu i narkotyków, a także poważne zaburzenia w postaci ciężkiej depresji, zaburzeń dwubiegunowych i schizofrenii. Typowe jest współistnienie zaburzeń psychicznych i schorzeń fizycznych przy jednoczesnym występowaniu licznych problemów na tle psychicznym. Niektóre z zaburzeń psychicznych mają charakter krótkotrwały, inne mogą towarzyszyć dotkniętym nimi osobom przez całe życie. Problemy zdrowotne na tle psychicznym mogą wynikać ze złożonych wzajemnych oddziaływań wielu czynników, w tym genetycznych, społecznych i ekonomicznych, a ich wystąpieniu lub nasileniu mogą sprzyjać czynniki o charakterze behawioralnym i środowiskowym, w tym nadużywanie alkoholu i narkotyków, ubóstwo i zadłużenie, trauma lub zły stan zdrowia fizycznego.
Problemy w sferze zdrowia psychicznego w Europie stanowią bardzo poważny ciężar, zarówno pod względem chorobowości, jak i umieralności. Obecnie na terenie całej UE z co najmniej jednym problemem psychicznym borykają się miliony ludzi, a z powodu zaburzeń psychicznych lub samobójstw co roku umierają dziesiątki tysięcy osób (przy czym w wielu przypadkach oprócz innych czynników w samobójstwach rolę odgrywają problemy na tle psychicznym). Równie znaczący jest ciężar ekonomiczny. Z zawartych w niniejszym rozdziale szacunków wynika, że w 2015 r. we wszystkich krajach UE łączne koszty związane ze złym stanem zdrowia psychicznego obywateli przekroczyły 4 proc. PKB, tj. ponad 600 mld euro. Z tej kwoty 190 mld euro (1,3 proc. PKB) stanowią bezpośrednie wydatki na opiekę zdrowotną, kolejne 170 mld euro (1,2 proc. PKB) to wydatki na programy zabezpieczenia społecznego, zaś 240 mld euro (1,6 proc. PKB) stanowią koszty pośrednie na rynku pracy, wynikające z niższej stopy zatrudnienia i mniejszej produktywności osób cierpiących na choroby psychiczne.
W reakcji na wpływ chorób psychicznych na sytuację zdrowotną i gospodarkę kraje europejskie podejmują działania w obszarach zapobiegania występowaniu chorób psychicznych oraz ich leczenia. Obciążenia, jakie choroby psychiczne wywołują w sferach ekonomicznej, społecznej i indywidualnej, nie muszą być z góry przesądzone – możliwe są liczne interwencje, które łagodzą skutki złego stanu zdrowia psychicznego. W drugiej części niniejszego rozdziału omówiono przede wszystkim skuteczne formy interwencji w zakresie zapobiegania chorobom umysłowym i promocji dobrostanu psychicznego. Niemniej kluczową kwestią pozostaje poprawa dostępu do wczesnej diagnostyki, opieki i leczenia schorzeń psychicznych w chwili ich wystąpienia.
Starannie dobrane i należycie wdrożone działania na rzecz promocji lepszego zdrowia psychicznego oraz zapobiegania chorobom w tej sferze mogą z upływem czasu zapewnić istotne korzyści pacjentom i ich rodzinom, a także społeczeństwu i gospodarce. Racjonalne kosztowo, a niekiedy nawet przynoszące oszczędności interwencje mogą przyczynić się do poprawy dobrostanu psychicznego i odporności matek i niemowląt, dzieci w wieku szkolnym, osób pracujących i ludzi starszych.
Choroby psychiczne co roku dotykają dziesiątki milionów Europejczyków.
W krajach UE problemy ze stanem zdrowia psychicznego dotyczą ok. 84 mln ludzi.
Choć informacje na temat występowania problemów w sferze zdrowia psychicznego w krajach UE zawierają istotne luki, z dostępnych dowodów wynika, że problemy na tym tle co roku dotykają dziesiątek milionów Europejczyków. Aktualnie dostępne dane wynikające z badań populacyjnych często ograniczają się do kilku określonych zaburzeń zdrowia psychicznego lub określonych grup wiekowych. Szacunkowe dane na temat występowania dużej grupy zaburzeń psychicznych we wszystkich grupach wiekowych udostępnia jednak Institute for Health Metrics and Evaluation (IHME), opierając się na wielu różnorodnych źródłach informacji i szeregu założeń.
Z najnowszych oszacowań IHME wynika, że w 2016 r. w krajach UE ponad jedna osoba na sześć (17,3 proc.) borykała się z problemem zdrowia psychicznego (ryc. 1), co przekłada się na prawie 84 mln osób. Do najczęstszych zaburzeń psychicznych w krajach UE zalicza się zaburzenia lękowe, na które według szacunkowych danych cierpi 25 mln ludzi (5,4 proc. populacji), a następnie zaburzenia depresyjne, które dotykają ponad 21 mln osób (4,5 proc. populacji). Szacuje się, że 11 mln ludzi na terenie UE (2,4 proc.) cierpi na zaburzenia związane z używaniem narkotyków i alkoholu. Na poważne choroby psychiczne, jak np. zaburzenia dwubiegunowe, cierpi prawie 5 mln osób (1,1 proc. populacji), podczas gdy zaburzenia z kręgu schizofrenii dotykają kolejnych 1,5 mln osób (0,3 proc.).
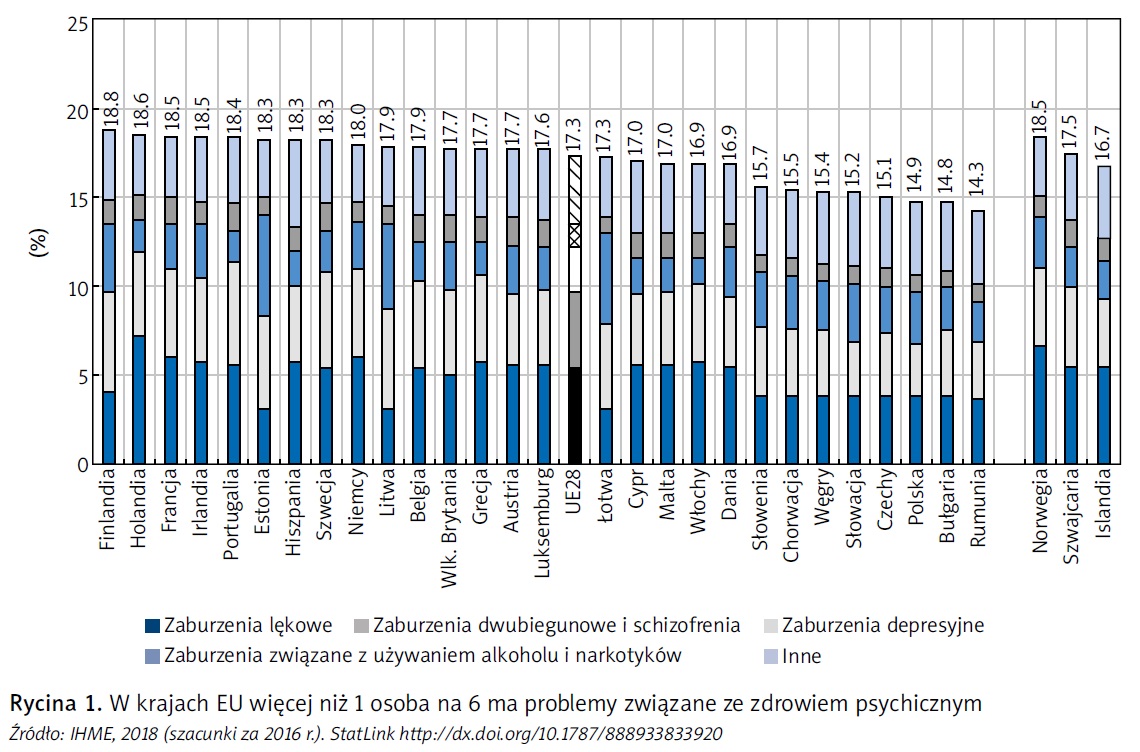
Jeśli chodzi o poszczególne kraje, według oszacowań zaburzenia psychiczne występują najczęściej w Finlandii, Holandii, Francji i Irlandii (gdzie ze wskaźników chorobowości wynika, że co najmniej 18,5 proc. populacji cierpi na przynajmniej jedno zaburzenie), najrzadziej zaś w Rumunii, Bułgarii i Polsce (ze wskaźnikami chorobowości na poziomie poniżej 15 proc.). W pewnym stopniu różnice pomiędzy poszczególnymi krajami mogą wynikać z faktu, że u osób mieszkających w krajach o wyższej świadomości i mniejszej stygmatyzacji chorób psychicznych oraz szerszym dostępie do świadczeń w zakresie zdrowia psychicznego łatwiej jest rozpoznać chorobę, a ponadto osoby te są bardziej skłonne do samodzielnego zgłaszania złego stanu zdro wia psychicznego. W wielu krajach z różnymi problemami na tle psychicznym w dalszym ciągu wiąże się silne piętno, któremu w części krajów towarzyszy także nadal rozpowszechnione szeroko przekonanie, że o chorobach psychicznych po prostu lepiej jest nie mówić (Munizza i in., 2013).
Szereg chorób psychicznych występuje częściej u kobiet – należą do nich m.in. zaburzenia lękowe, depresyjne i dwubiegunowe. Występujące różnice pomiędzy kobietami a mężczyznami mogą wynikać po części z większej skłonności kobiet do zgłaszania wskazanych zaburzeń. Do wyjątków należą jednak zaburzenia związane z używaniem alkoholu i narkotyków, które średnio w krajach UE występują od dwóch do trzech razy częściej u mężczyzn niż u kobiet (IHME, 2018).
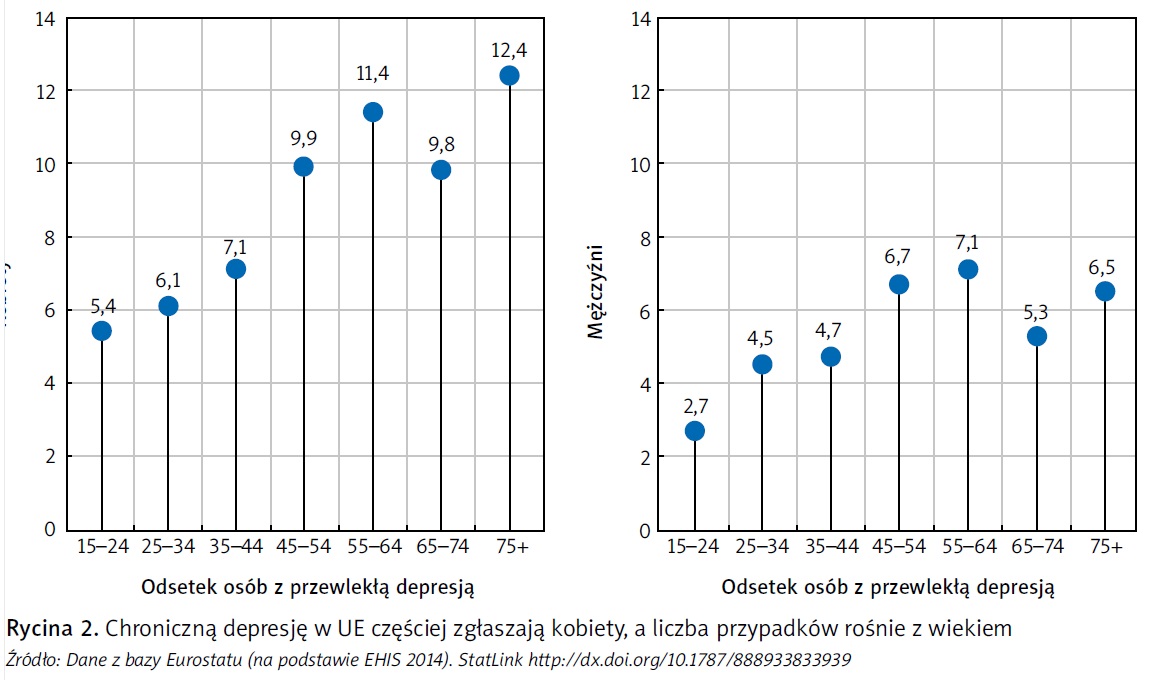
Dane z przeprowadzonego w 2014 r. europejskiego badania zdrowia (European Health Interview Survey) potwierdzają, iż pomiędzy kobietami a mężczyznami występuje istotna różnica, jeśli chodzi o dobrowolne zgłaszanie depresji o przewlekłym charakterze. Podczas gdy ponad jedna kobieta na dwanaście (8,8 proc.) wskazuje, iż cierpi na chroniczną depresję, wśród mężczyzn robi to jedna osoba na dziewiętnaście (5,3 proc.). Zachorowalność na chroniczną depresję stopniowo wzrasta z wiekiem zarówno wśród kobiet, jak i mężczyzn i jest szczególnie wysoka wśród osób w średnim wieku (ryc. 2). W 2014 r. w skali całej UE ponad 11,4 proc. kobiet i 7,1 proc. mężczyzn w wieku od 55 do 64 lat wskazało, iż cierpi na przewlekłą depresję. Podane wskaźniki zmniejszają się w przedziale wiekowym od 65 do 75 lat, a następnie znów wzrastają wśród osób w starszym wieku. Wzrost w grupie osób starszych można częściowo wyjaśnić tym, iż depresja najczęściej wiąże się ze słabym zdrowiem fizycznym, ułomnością, dostrzeganymi obciążeniami finansowymi i mniejszym wsparciem społecznym (Grundy, van den Broek i Keenan, 2017).
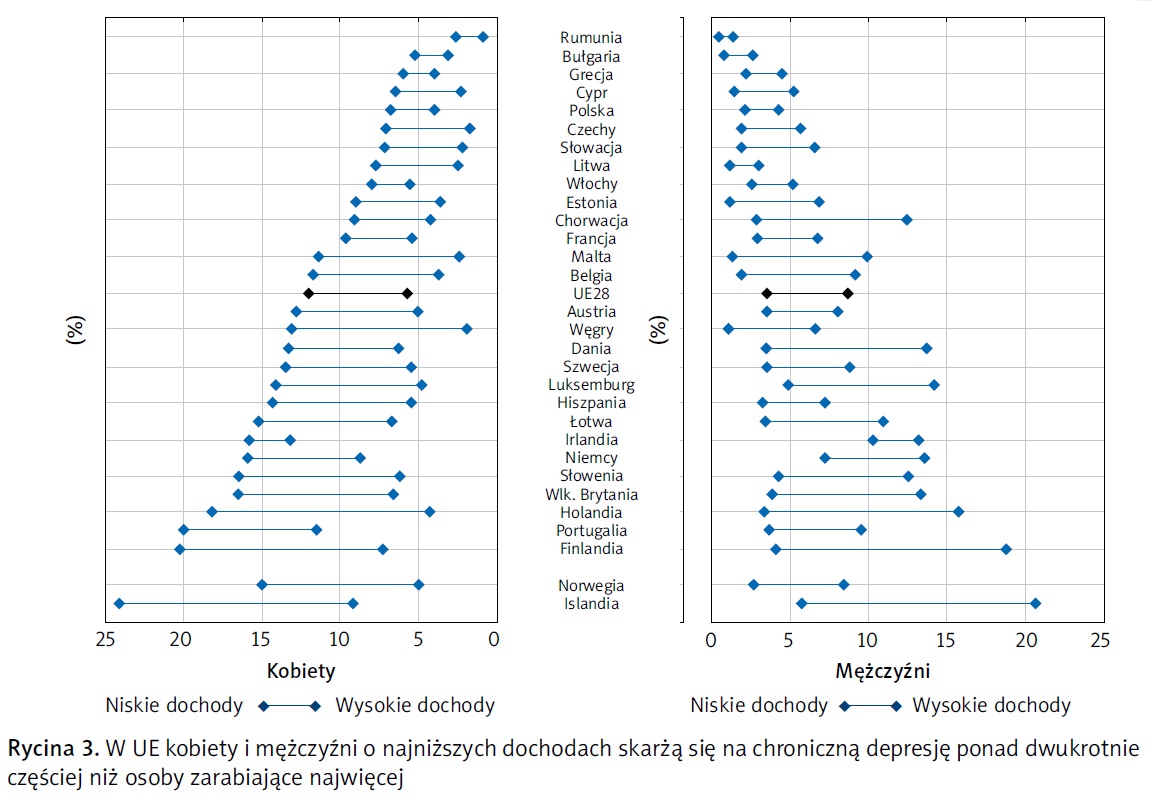
Według kryterium wykształcenia osoby, które uzyskały najdalej wykształcenie średnie niższego stopnia, zgłaszają chroniczną depresję niemal dwukrotnie częściej niż osoby mające wyższy poziom wykształcenia. To samo dotyczy osób z grup o niskich dochodach. Średnio w krajach UE kobiety i mężczyźni w grupie osób o najniższych dochodach skarżą się na przewlekłą depresję ponad dwukrotnie częściej niż osoby o najwyższych dochodach (ryc. 3).
Z uzyskanych informacji wynika, że co do zasady osoby zatrudnione cierpią na depresję rzadziej niż osoby bez pracy, a osoby z zaburzeniami psychicznymi są w większym stopniu narażone na bezrobocie (OECD, 2015). Stan osób z depresją lub innymi problemami w sferze zdrowia psychicznego często poprawia się z chwilą znalezienia pracy, na co wpływają ich wyższa samoocena i poczucie wartości w społeczeństwie, będące wynikiem zatrudnienia. Utrata pracy najczęściej prowadzi do pogorszenia stanu zdrowia psychicznego (OECD, 2018).
Problemów ze zdrowiem psychicznym doświadcza znaczna liczba dzieci. O ile dotknięte nimi dzieci nie otrzymają odpowiedniej opieki i wsparcia, są to problemy które mogą trwale odcisnąć się na całym ich życiu. Dowody wskazują, iż wiele zaburzeń psychicznych roz poczyna się w wieku dojrzewania, a nawet wcześniej; z większości badań wynika, że mniej więcej połowa zaburzeń psychicznych utrzymujących się przez całe życie rozpoczyna się w okolicach 15.–17. roku życia (Kessler i in., 2007).
Z przeprowadzonego w 2010 r. badania wynika, iż w pięciu z objętych nim sześciu krajów UE (Bułgaria, Niemcy, Litwa, Holandia i Rumunia) od 10 proc. do 15 proc. dzieci w wieku 6–11 lat boryka się z co najmniej jednym zaburzeniem psychicznym lub behawioralnym (zaburzenia zachowania, zaburzenia emocjonalne, nadpobudliwość lub zaburzenia uwagi). Jedynym krajem, w którym wskaźnik ten wyniósł poniżej 10 proc., były Włochy, ale nawet tam zaburzenia psychiczne lub behawioralne występowały u około 8 proc. (Kovess-Masfety i in., 2016).
Duża umieralność w związku z problemami na tle psychicznym i samobójstwami
W 2015 r. w krajach UE z powodu problemów ze zdrowiem psychicznym oraz samobójstw życie straciło ponad 84 tys. osób, przy czym wskazana liczba stanowi zaniżony szacunek, ponieważ wiele osób z problemami na tle psychicznym umiera również przedwcześnie wskutek częstszych problemów dotyczących zdrowia fizycznego oraz nieprawidłowo leczonych chorób przewlekłych. Nadumieralność w przypadku zaburzeń psychicznych – czyli różnica pomiędzy współczynnikiem umieralności wśród ogółu populacji a współczynnikiem umieralności wśród osób cierpiących na zaburzenia psychiczne – jest olbrzymia. Dla przykładu współczynnik nadumieralności wśród kobiet z rozpoznaniem schizofrenii wynosi powyżej 6 w Finlandii, Norwegii i Szwecji (OECD, 2018). Osoby z poważnymi chorobami psychicznymi umierają o 10–20 lat wcześniej niż ogół populacji (Liu i in., 2017; OECD, 2014; Coldefy i Gandré, 2018).
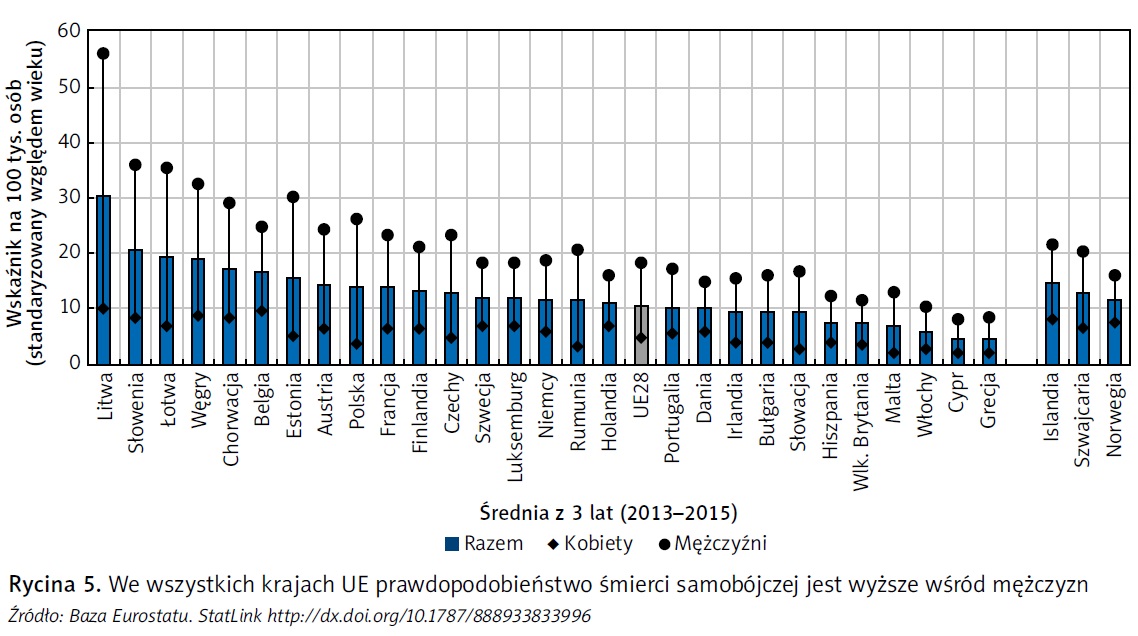
Większość spośród 84 tys. zgonów związanych bezpośrednio z problemami na tle psychicznym i samobójstwami dotyczy mężczyzn, przede wszystkim za sprawą wyższego wskaźnika samobójstw (ryc. 4). W 2015 r. w krajach Unii Europejskiej w wyniku samobójstwa zmarło ok. 43 tys. mężczyzn w porównaniu z 13 tys. kobiet. Różnica pomiędzy kobietami a mężczyznami w liczbie prób samobójczych jest jednak znacząco mniejsza, a w niektórych krajach nawet odwrócona, ponieważ kobiety stosują metody mniej śmiertelne. Weźmy jako przykład Francję: choć wskaźnik samobójstw jest tu ponad trzykrotnie wyższy wśród mężczyzn niż wśród kobiet, w 2015 r. wypisów ze szpitala po przebytej próbie samobójczej było wśród kobiet o 52 proc. więcej (Observatoire national du suicide, 2018). Istnieje wiele różnych czynników, które mogą tłumaczyć powody, dla których niektóre osoby dokonują próby samobójczej lub popełniają samobójstwo. Należą do nich m.in. ważne wydarzenia życiowe (np. śmierć bliskiej osoby, rozwód lub utrata pracy), izolacja społeczna, a także kontekst społeczno- -ekonomiczny lub kulturowy. Tym niemniej wysoki odsetek osób, które przeżyły próbę samobójczą lub zmarły w wyniku samobójstwa, to osoby, które borykały się z problemami dotyczącymi zdrowia psychicznego (Hoven, Mandell i Bertolote, 2010; Cavanagh i in., 2003; WHO, 2014). W ramach prowadzonych przez WHO badań zdrowia psychicznego przeprowadzono analizę danych krajowych, z której wynika, iż prawdopodobieństwo wystąpienia myśli samobójczych zwiększa szereg różnych zaburzeń psychicznych, z których nieco mniejsza liczba zwiększa także prawdopodobieństwo wcielenia tego rodzaju myśli w życie (Nock i in., 2009).
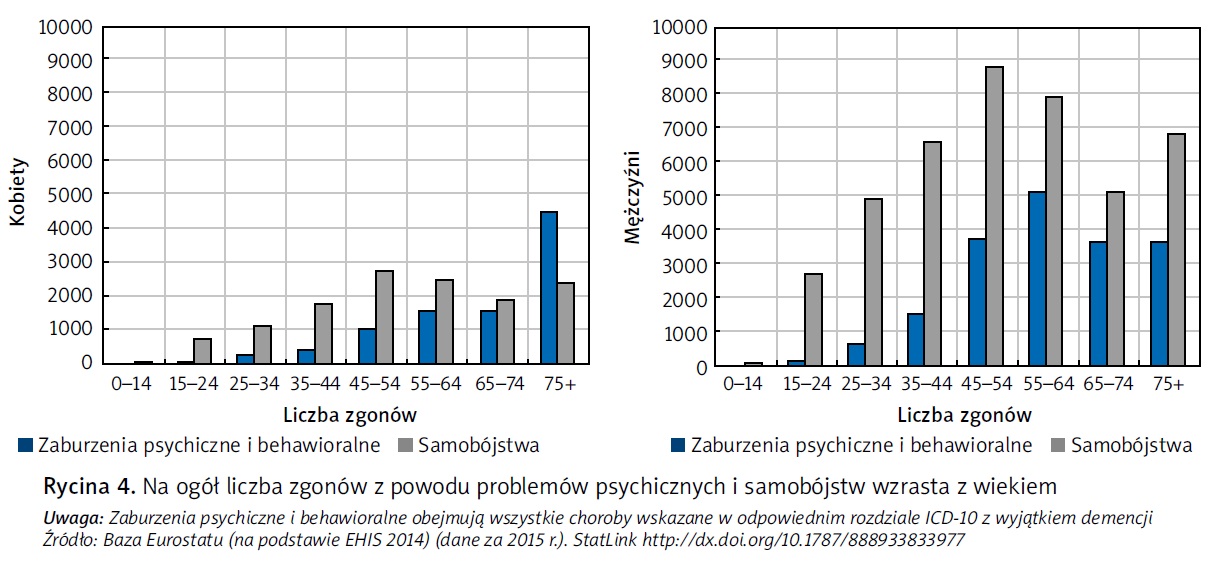
Liczba samobójstw wzrasta stopniowo z wiekiem zarówno wśród mężczyzn, jak i kobiet, osiągając najwyższy poziom w grupie osób w wieku od 45 do 64 lat (ryc. 4). Liczba samobójstw spada, nawet jeśli nieznacznie, wśród osób w wieku od 65 do 74 lat.
W podziale na poszczególne kraje wskaźnik samobójstw w populacji we wszystkich grupach wiekowych jest zdecydowanie najwyższy na Litwie, gdzie w 2015 r. wyniósł 30 zgonów na 100 tys. osób (wskaźnik standaryzowany względem wieku). Równie wysoki wskaźnik samobójstw notuje się w Słowenii, na Łotwie i Węgrzech – w tych krajach wyniósł on ok. 20 zgonów na 100 tys. osób, czyli prawie dwukrotnie więcej od średniej dla Unii Europejskiej (11 zgonów na 100 tys. osób). Najniższe wskaźniki samobójstw odnotowano w krajach południowoeuropejskich (Grecja, Cypr, Włochy, Malta i Hiszpania) (ryc. 5). Wskaźniki samobójstw należy interpretować z zachowaniem pewnej ostrożności, jako że przynajmniej częściowo mogą one odzwierciedlać różnice w praktyce rejestrowania zgonów z tego powodu. Średnio we wszystkich krajach samobójstwa wśród mężczyzn zdarzają się 3,7 razy częściej niż wśród kobiet. Różnica pomiędzy kobietami a mężczyznami była największa w czterech krajach z najwyższą liczbą samobójstw, ale także w Estonii, Polsce i Rumunii.
Pomimo stosunkowo niskiej bezwzględnej liczby samobójstw w młodszych grupach wiekowych samobójstwa stanowią jedną z głównych przyczyn śmierci wśród nastolatków i dorosłej młodzieży. Z powodu samobójstwa w 2015 r. w krajach UE zmarło 3400 młodych osób w wieku 15–24 lat, co po urazach odniesionych w wyniku wypadków drogowych stanowi główną przyczynę zgonów w tej grupie wiekowej. Osoby młode częściej podejmują próby samobójcze, gdy w ich rodzinie występowały zaburzenia związane używaniem alkoholu i narkotyków, a także gdy mają dostęp do broni palnej lub doświadczyły trudności w życiu szkolnym lub domowym (McLoughlin, Gould i Malone, 2015). Za pokrzepiający należy jednak uznać fakt, że w latach 2000–2015 wskaźniki samobójstw wśród nastolatków w krajach UE spadły średnio o 20 proc. Znaczący spadek odnotowano w Finlandii, gdzie z powodzeniem wdrożono akcje zapobiegania samobójstwom w tej grupie wiekowej.
Definicje zdrowia psychicznego i choroby psychicznej
W stworzonej przez Światową Organizację Zdrowia i stosowanej powszechnie definicji podkreśla się pozytywny wymiar zdrowia psychicznego jako „stanu dobrego samopoczucia, w którym człowiek wykorzystuje swoje zdolności, może radzić sobie ze stresem w codziennym życiu, może wydajnie i owocnie pracować oraz jest w stanie wnieść wkład w życie danej wspólnoty” (WHO, 2001). Stosowane w niniejszym rozdziale pojęcia zdrowia psychicznego i dobrostanu psychicznego czerpią ze wskazanej wyżej definicji zdrowia psychicznego wg WHO. Choroba psychiczna oznacza utratę zdrowia psychicznego spowodowaną zaburzeniem psychicznym. Za zaburzenia psychiczne uznaje się zaburzenia, które osiągają kliniczny próg diagnozy zgodnie z systemami klasyfikacji chorób psychiatrycznych, w tym zaburzenia w rodzaju depresji, niepokoju, zaburzenia dwubiegunowe i schizofrenię. W niniejszym rozdziale do chorób psychicznych zalicza się generalnie wszystkie jednostki wskazane w rozdziale 5 Międzynarodowej Klasyfikacji Chorób (ICD-10) poświęconym zaburzeniom psychicznym i zaburzeniom zachowania, z wyjątkiem demencji (którą wraz z chorobą Alzheimera jako główną postacią demencji uznaje się za zaburzenie neurologiczne). Pojęcia ogólne, takie jak „zły stan zdrowia psychicznego”, „choroba psychiczna” i „problemy ze zdrowiem psychicznym”, są stosowane zamiennie i odnoszą się do zaburzeń psychicznych, ale swoim zakresem obejmują także niepokój/stres psychologiczny (psychological distress), tj. objawy lub stany, które wprawdzie nie osiągnęły klinicznego progu diagnozy na gruncie systemów klasyfikacyjnych, lecz które mogą odpowiadać za istotne cierpienia i trudności, a także mieć trwały charakter i powodować rozstrój zdrowia.
Koszty związane z problemami w sferze zdrowia psychicznego stanowią ponad 4 proc. PKB
Gospodarki krajów UE ponoszą olbrzymie koszty finansowe związane z problemami w sferze zdrowia psychicznego. Rodzi to potrzebę podjęcia większych starań na rzecz zapobiegania złemu stanowi zdrowia psychicznego, a także skutecznego i wdrażanego w odpowiednim czasie leczenia osób chorych. Problemy te, oprócz tego, iż stanowią obciążenie dla systemów opieki zdrowotnej, znacząco podnoszą koszty świadczeń z tytułu zabezpieczenia społecznego i wpływają niekorzystnie na rynek pracy w kategoriach zatrudnienia i wydajności pracy. W niniejszym punkcie przedstawiono w formie oszacowań bezpośrednie i pośrednie koszty związane z chorobami psychicznymi w krajach UE. Informacje te oparto na różnych źródłach danych, a w razie konieczności również na zbiorze jasno sprecyzowanych założeń.
Szacuje się, że w 2015 r. ogólne koszty związane ze złym stanem zdrowia psychicznego przekroczyły 4 proc. PKB w 28 krajach UE, tj. ponad 600 mld euro. W rozbiciu kwota ta stanowi mniej więcej równowartość 1,3 proc. PKB (190 mld euro) w bezpośrednich wydatkach na systemy opieki zdrowotnej, 1,2 proc. PKB (170 mld euro) w wydatkach na programy zabezpieczenia społecznego oraz 1,6 proc. PKB (240 mld euro) w pośrednich kosztach na rynku pracy (mniejsze zatrudnienie i niższa wydajność). Koszty te, choć znaczne, są jednak istotnie zaniżone, ponieważ nie uwzględniają szeregu dodatkowych pozycji po stronie wydatków. Należą do nich w szczególności wydatki socjalne na problemy związane ze zdrowiem psychicznym, jak np. wyższe świadczenia z pomocy społecznej i wyższe świadczenia z tytułu wypadków przy pracy, a także wyższe koszty leczenia psychiatrycznego pacjentów, którzy cierpią również na chorobę psychiczną. W wyliczeniu nie uwzględniono także części czynników, które w pośredni sposób oddziaływają na aktywność zawodową, takich jak niższa stopa zatrudnienia lub krótszy czas pracy nieformalnych opiekunów osób z problemami na tle psychicznym, a także wpływ tej sytuacji na współpracowników.
Istnieje szereg działań, które uznaje się za skuteczne w ograniczaniu liczby samobójstw. Należą do nich ograniczenie dostępu do śmiercionośnych środków, akcje uświadamiające problem samobójstw i ryzyka samobójstw, poprawa dostępu do leczenia zaburzeń psychicznych, tablice informujące o źródłach pomocy i środkach ochrony w miejscach przyciągających samobójców (suicide hotspots), a także dostosowane do potrzeb działania ograniczające liczbę samobójstw wśród osób po hospitalizacji, w tym np. oceny psychospołeczne i odpowiednia kontynuacja opieki (Hawton i in., 2016; Zalsman i in., 2016). Choć we wszystkich krajach nie ustają wysiłki związane z poszukiwaniem bardziej skutecznych sposobów zapobiegania samobójstwom, wskazane wyżej działania w niektórych krajach doprowadziły do znacznego spadku ich liczby (np. w Finlandii).
Odnowiona strategia zapobiegania samobójstwom w Finlandii
W ciągu ostatnich 30 lat wskaźnik samobójstw w Finlandii zmniejszył się o ponad 50 proc. Istotnym czynnikiem ograniczenia liczby samobójstw był ich spadek wśród młodych mężczyzn w wieku 20–29 lat (ryc. 6). Mimo to w porównaniu z innymi krajami nordyckimi (Dania, Norwegia i Szwecja) śmierci samobójcze wśród młodych mężczyzn w Finlandii utrzymują się na wysokim poziomie. Wśród najważniejszych czynników sprawczych należy wymienić choroby psychiczne oraz uzależnienie od alkoholu lub jego nadużywanie (Titelman i in., 2013; Wahlbeck i in., 2011), choć na sytuację wpływają także warunki społeczno-ekonomiczne. Początek kampanii na rzecz przeciwdziałania samobójstwom przypada w Finlandii na lata 80. XX wieku. W ich wyniku w latach 90. wdrożono szereg ogólnokrajowych programów profilaktyki samobójstw. W przyjętej w Finlandii strategii za kluczowe uznano kwestie depresji, dostępu do opieki w zakresie zdrowia psychicznego, nadużywanie narkotyków i alkoholu oraz dostęp do śmiercionośnych środków. W ramach przyjętej strategii utworzono także telefoniczne linie interwencje dla osób z myślami samobójczymi, a także opracowano wytyczne dla środków masowego przekazu, dotyczące m.in. nieopisywania metod popełniania samobójstw (Patana, 2014; Korkeila, 2013). Szczególnie duża liczba stwierdzanych samobójstw wśród młodych mężczyzn doprowadziła w 2014 r. do powstania inicjatywy pod nazwą Aikalisä! Elämä raitelleen („Stop! Wracamy na właściwą ścieżkę”) propagującej integrację społeczną wśród zagrożonych mężczyzn. Dwie trzecie uczestników programu określiło udział w nim za korzystny, a 60 proc. uznało, że program poprawił ich sytuację życiową (Appelqvist-Schmidlechner i in., 2012). Pod koniec 2017 r. parlament Finlandii przeznaczył na rok 2018 kwotę w wysokości 300 tys. euro na sformułowanie nowej strategii zapobiegania samobójstwom, która zostanie włączona do nowej i zakrojonej na szerszą skalę Krajowej Strategii Zdrowia Psychicznego. Efektem prac w tym zakresie będzie utworzenie struktur koordynujących działania w zakresie profilaktyki samobójstw oraz usprawnienie procesów planowania, wdrożenia, monitorowania i oceny środków zapobiegania samobójstwom (Rząd Finlandii, 2017 r.).
Metodologia i źródła danych do szacowania kosztów związanych z problemami zdrowia psychicznego
Podstawę oszacowań bezpośrednich kosztów opieki zdrowotnej stanowią wybrane zaburzenia psychiczne omówione we wcześniejszym badaniu na temat ponoszonych w Europie kosztów zaburzeń pracy mózgu (Gustavsson i in., 2011).
Pierwotnie przyjęte szacunki kosztów ekstrapolowano do roku 2015, korzystając z ostatnich danych na temat nakładów na zdrowie oraz aktualnych danych makroekonomicznych. Ponadto szacunki ogólne potwierdzono przy użyciu danych z badań na temat krajowych wydatków na zdrowie w podziale na poszczególne choroby, takich jak przeprowadzone w 2016 r. badanie Eurostatu (Eurostat Health Expenditures by Diseases and Conditions). Przyjęto założenie, że w latach 2010–2015 udział wydatków na zdrowie psychiczne pozostał na niezmienionym poziomie. Przy szacowaniu świadczeń z tytułu zabezpieczenia społecznego jako główne źródła danych wykorzystano bazę Eurostatu, Europejskie Badanie Warunków Pracy (EWCS) i źródła krajowe. Aby wypełnić luki w danych na temat udziału w świadczeniach z tytułu zabezpieczeń społecznych wydatków związanych z problemami zdrowia psychicznego, w przypadku krajów, które nie dysponowały wymaganymi informacjami, przyjęto następujące założenia: 1) problemy w sferze zdrowia psychicznego odpowiadają za 20 proc. świadczeń z tytułu płatnych zwolnień chorobowych, co potwierdzają dowody pochodzące ze Szwecji (OECD, 2012); 2) problemy w sferze zdrowia psychicznego odpowiadają za 37 proc. zasiłków inwalidzkich, co potwierdzają dowody pochodzące z sześciu krajów (Austria, Belgia, Dania, Holandia, Szwecja, Wielka Brytania) (OECD, 2015); 3) problemy w sferze zdrowia psychicznego odpowiadają za 15 proc. świadczeń z tytułu ubezpieczenia na wypadek bezrobocia, co potwierdzają dowody pochodzące z tej samej grupy 6 krajów (wynika z nich, że średnio ok. 30 proc. osób otrzymujących wspomniane świadczenia skarży się także na problemy ze zdrowiem psychicznym; przyjęto jednak założenie, że problemy w sferze zdrowia psychicznego stanowią główną przyczynę braku pracy u połowy tych osób). Dane dotyczące wpływu problemów związanych ze zdrowiem psychicznym na rynek pracy również pochodzą z bazy Eurostatu i badania EWCS. W celu określenia negatywnego wpływu problemów ze zdrowiem psychicznym na zatrudnienie założono, iż stopa zatrudnienia osób z tego typu problemami byłaby taka sama, jak w reszcie populacji, a osoby te otrzymywałyby takie samo wynagrodzenie (ustalone w oparciu o medianę płac w gospodarce). Wpływ na wydajność zmierzono, uwzględniając zarówno wskaźnik absencji, jak i nieefektywnej obecności w pracy. Drugi ze wspomnianych wskaźników wynika z badania, w którym ustalono, że zarówno pracownicy fizyczni, jak i pracownicy umysłowi w złym stanie zdrowia psychicznego są o ok. 6 proc. mniej wydajni niż pracownicy, którzy nie doświadczają problemów na tym tle (Hilton i in., 2008). Przyjęto założenie, że niższa wydajność w pracy przekłada się na niższe zarobki. Koszty wskazane w analizie podano w euro, bez korekt uwzględniających różnice w koszcie utrzymania (brak korekt uwzględniających parytet siły nabywczej).
Raport to jeden z materiałów dotyczących psychiatrii z "Menedżera Zdrowia" 5-6/2019. Czasopismo można zamówić na stronie: www.termedia.pl/mz/prenumerata.
O najważniejszych kwestiach związanych z polską psychiatrią będzie mowa podczas konferencji "Psychiatria w pytaniach i odpowiedziach". Więcej o wydarzeniu na stronie: www.termedia.pl/Psychiatria-w-pytaniach-i-odpowiedziach.
Przeczytaj także: "Prof. Agata Szulc: Brakuje empatii", "Najbardziej wpływowy polski psychiatra to...", "Prof. Rybakowski zapowiada powstanie centrum zdrowia psychicznego w Poznaniu".
Zachęcamy do polubienia profilu "Menedżera Zdrowia" na Facebooku: www.facebook.com/MenedzerZdrowia i obserwowania kont na Twitterze i LinkedInie: www.twitter.com/MenedzerZdrowia i www.linkedin.com/MenedzerZdrowia.
Z chorobami psychicznymi wiążą się także znaczne koszty ekonomiczne. Z zawartych w niniejszym rozdziale szacunków wynika, że w 2015 r. we wszystkich krajach UE łączne koszty związane ze złym stanem zdrowia psychicznego obywateli przekroczyły 4 proc. PKB, tj. ponad 600 mld euro. Z tej kwoty 190 mld euro (1,3 proc. PKB) stanowią bezpośrednie wydatki na opiekę zdrowotną, kolejne 170 mld euro (1,2 proc. PKB) to wydatki na programy zabezpieczenia społecznego, zaś 240 mld euro (1,6 proc. PKB) stanowią koszty pośrednie na rynku pracy, wynikające z niższej stopy zatrudnienia i mniejszej produktywności osób cierpiących na choroby psychiczne.
Obciążenia w sferach ekonomicznej, społecznej i indywidualnej nie są jednak nieuchronne i należy intensywniej działać na rzecz zapobiegania i leczenia zaburzeń psychicznego oraz promocji dobrego zdrowia psychicznego. W drugiej części niniejszego rozdziału zawarto omówienie skutecznych metod promowania dobrostanu psychicznego i profilaktyki chorób psychicznych w krajach europejskich, ze wskazaniem krytycznych luk, w których wymagane są dalsze działania.
Wstęp
Dobre zdrowie psychiczne w decydujący sposób kształtuje dobrostan człowieka, kładąc fundament pod szczęśliwe, spełnione i aktywne życie. Każdy z nas w którymś momencie swojego życia styka się z problemem złego zdrowia psychicznego, zapadając na chorobę psychiczną albo jako członek rodziny, przyjaciel lub kolega kogoś cierpiącego na zaburzenia umysłowe. Zaburzenia na tyle psychicznym dotykają kobiet i mężczyzn w każdym wieku i ze wszystkich środowisk. Bez skutecznej profilaktyki i leczenia choroby psychiczne mogą wywierać głęboki wpływ na zdolność do funkcjonowania w codziennym życiu, a ich skutkiem jest często pogorszenie zdrowia fizycznego ludzi. Słabe zdrowie psychiczne może wpływać na ludzi przez całe życie. Dzieci i młodzież z problemami psychicznymi osiągają słabsze wyniki w nauce i mają gorsze perspektywy zawodowe. Osoby dorosłe z zaburzeniami psychicznymi są mniej wydajne w pracy i bardziej narażone na bezrobocie. Ludzie starsi z problemami na tle psychicznym są w większym stopniu narażeni na życie w izolacji i niższą aktywność w ramach swojej społeczności.
Problemy w sferze zdrowia psychicznego obejmują szerokie spektrum chorób, w tym zaburzenia w postaci niepokoju lub depresji o łagodnym lub umiarkowanym natężeniu bądź zaburzenia związane z używaniem alkoholu i narkotyków, a także poważne zaburzenia w postaci ciężkiej depresji, zaburzeń dwubiegunowych i schizofrenii. Typowe jest współistnienie zaburzeń psychicznych i schorzeń fizycznych przy jednoczesnym występowaniu licznych problemów na tle psychicznym. Niektóre z zaburzeń psychicznych mają charakter krótkotrwały, inne mogą towarzyszyć dotkniętym nimi osobom przez całe życie. Problemy zdrowotne na tle psychicznym mogą wynikać ze złożonych wzajemnych oddziaływań wielu czynników, w tym genetycznych, społecznych i ekonomicznych, a ich wystąpieniu lub nasileniu mogą sprzyjać czynniki o charakterze behawioralnym i środowiskowym, w tym nadużywanie alkoholu i narkotyków, ubóstwo i zadłużenie, trauma lub zły stan zdrowia fizycznego.
Problemy w sferze zdrowia psychicznego w Europie stanowią bardzo poważny ciężar, zarówno pod względem chorobowości, jak i umieralności. Obecnie na terenie całej UE z co najmniej jednym problemem psychicznym borykają się miliony ludzi, a z powodu zaburzeń psychicznych lub samobójstw co roku umierają dziesiątki tysięcy osób (przy czym w wielu przypadkach oprócz innych czynników w samobójstwach rolę odgrywają problemy na tle psychicznym). Równie znaczący jest ciężar ekonomiczny. Z zawartych w niniejszym rozdziale szacunków wynika, że w 2015 r. we wszystkich krajach UE łączne koszty związane ze złym stanem zdrowia psychicznego obywateli przekroczyły 4 proc. PKB, tj. ponad 600 mld euro. Z tej kwoty 190 mld euro (1,3 proc. PKB) stanowią bezpośrednie wydatki na opiekę zdrowotną, kolejne 170 mld euro (1,2 proc. PKB) to wydatki na programy zabezpieczenia społecznego, zaś 240 mld euro (1,6 proc. PKB) stanowią koszty pośrednie na rynku pracy, wynikające z niższej stopy zatrudnienia i mniejszej produktywności osób cierpiących na choroby psychiczne.
W reakcji na wpływ chorób psychicznych na sytuację zdrowotną i gospodarkę kraje europejskie podejmują działania w obszarach zapobiegania występowaniu chorób psychicznych oraz ich leczenia. Obciążenia, jakie choroby psychiczne wywołują w sferach ekonomicznej, społecznej i indywidualnej, nie muszą być z góry przesądzone – możliwe są liczne interwencje, które łagodzą skutki złego stanu zdrowia psychicznego. W drugiej części niniejszego rozdziału omówiono przede wszystkim skuteczne formy interwencji w zakresie zapobiegania chorobom umysłowym i promocji dobrostanu psychicznego. Niemniej kluczową kwestią pozostaje poprawa dostępu do wczesnej diagnostyki, opieki i leczenia schorzeń psychicznych w chwili ich wystąpienia.
Starannie dobrane i należycie wdrożone działania na rzecz promocji lepszego zdrowia psychicznego oraz zapobiegania chorobom w tej sferze mogą z upływem czasu zapewnić istotne korzyści pacjentom i ich rodzinom, a także społeczeństwu i gospodarce. Racjonalne kosztowo, a niekiedy nawet przynoszące oszczędności interwencje mogą przyczynić się do poprawy dobrostanu psychicznego i odporności matek i niemowląt, dzieci w wieku szkolnym, osób pracujących i ludzi starszych.
Choroby psychiczne co roku dotykają dziesiątki milionów Europejczyków.
W krajach UE problemy ze stanem zdrowia psychicznego dotyczą ok. 84 mln ludzi.
Choć informacje na temat występowania problemów w sferze zdrowia psychicznego w krajach UE zawierają istotne luki, z dostępnych dowodów wynika, że problemy na tym tle co roku dotykają dziesiątek milionów Europejczyków. Aktualnie dostępne dane wynikające z badań populacyjnych często ograniczają się do kilku określonych zaburzeń zdrowia psychicznego lub określonych grup wiekowych. Szacunkowe dane na temat występowania dużej grupy zaburzeń psychicznych we wszystkich grupach wiekowych udostępnia jednak Institute for Health Metrics and Evaluation (IHME), opierając się na wielu różnorodnych źródłach informacji i szeregu założeń.
Z najnowszych oszacowań IHME wynika, że w 2016 r. w krajach UE ponad jedna osoba na sześć (17,3 proc.) borykała się z problemem zdrowia psychicznego (ryc. 1), co przekłada się na prawie 84 mln osób. Do najczęstszych zaburzeń psychicznych w krajach UE zalicza się zaburzenia lękowe, na które według szacunkowych danych cierpi 25 mln ludzi (5,4 proc. populacji), a następnie zaburzenia depresyjne, które dotykają ponad 21 mln osób (4,5 proc. populacji). Szacuje się, że 11 mln ludzi na terenie UE (2,4 proc.) cierpi na zaburzenia związane z używaniem narkotyków i alkoholu. Na poważne choroby psychiczne, jak np. zaburzenia dwubiegunowe, cierpi prawie 5 mln osób (1,1 proc. populacji), podczas gdy zaburzenia z kręgu schizofrenii dotykają kolejnych 1,5 mln osób (0,3 proc.).

Jeśli chodzi o poszczególne kraje, według oszacowań zaburzenia psychiczne występują najczęściej w Finlandii, Holandii, Francji i Irlandii (gdzie ze wskaźników chorobowości wynika, że co najmniej 18,5 proc. populacji cierpi na przynajmniej jedno zaburzenie), najrzadziej zaś w Rumunii, Bułgarii i Polsce (ze wskaźnikami chorobowości na poziomie poniżej 15 proc.). W pewnym stopniu różnice pomiędzy poszczególnymi krajami mogą wynikać z faktu, że u osób mieszkających w krajach o wyższej świadomości i mniejszej stygmatyzacji chorób psychicznych oraz szerszym dostępie do świadczeń w zakresie zdrowia psychicznego łatwiej jest rozpoznać chorobę, a ponadto osoby te są bardziej skłonne do samodzielnego zgłaszania złego stanu zdro wia psychicznego. W wielu krajach z różnymi problemami na tle psychicznym w dalszym ciągu wiąże się silne piętno, któremu w części krajów towarzyszy także nadal rozpowszechnione szeroko przekonanie, że o chorobach psychicznych po prostu lepiej jest nie mówić (Munizza i in., 2013).
Szereg chorób psychicznych występuje częściej u kobiet – należą do nich m.in. zaburzenia lękowe, depresyjne i dwubiegunowe. Występujące różnice pomiędzy kobietami a mężczyznami mogą wynikać po części z większej skłonności kobiet do zgłaszania wskazanych zaburzeń. Do wyjątków należą jednak zaburzenia związane z używaniem alkoholu i narkotyków, które średnio w krajach UE występują od dwóch do trzech razy częściej u mężczyzn niż u kobiet (IHME, 2018).

Dane z przeprowadzonego w 2014 r. europejskiego badania zdrowia (European Health Interview Survey) potwierdzają, iż pomiędzy kobietami a mężczyznami występuje istotna różnica, jeśli chodzi o dobrowolne zgłaszanie depresji o przewlekłym charakterze. Podczas gdy ponad jedna kobieta na dwanaście (8,8 proc.) wskazuje, iż cierpi na chroniczną depresję, wśród mężczyzn robi to jedna osoba na dziewiętnaście (5,3 proc.). Zachorowalność na chroniczną depresję stopniowo wzrasta z wiekiem zarówno wśród kobiet, jak i mężczyzn i jest szczególnie wysoka wśród osób w średnim wieku (ryc. 2). W 2014 r. w skali całej UE ponad 11,4 proc. kobiet i 7,1 proc. mężczyzn w wieku od 55 do 64 lat wskazało, iż cierpi na przewlekłą depresję. Podane wskaźniki zmniejszają się w przedziale wiekowym od 65 do 75 lat, a następnie znów wzrastają wśród osób w starszym wieku. Wzrost w grupie osób starszych można częściowo wyjaśnić tym, iż depresja najczęściej wiąże się ze słabym zdrowiem fizycznym, ułomnością, dostrzeganymi obciążeniami finansowymi i mniejszym wsparciem społecznym (Grundy, van den Broek i Keenan, 2017).
Według kryterium wykształcenia osoby, które uzyskały najdalej wykształcenie średnie niższego stopnia, zgłaszają chroniczną depresję niemal dwukrotnie częściej niż osoby mające wyższy poziom wykształcenia. To samo dotyczy osób z grup o niskich dochodach. Średnio w krajach UE kobiety i mężczyźni w grupie osób o najniższych dochodach skarżą się na przewlekłą depresję ponad dwukrotnie częściej niż osoby o najwyższych dochodach (ryc. 3).
Z uzyskanych informacji wynika, że co do zasady osoby zatrudnione cierpią na depresję rzadziej niż osoby bez pracy, a osoby z zaburzeniami psychicznymi są w większym stopniu narażone na bezrobocie (OECD, 2015). Stan osób z depresją lub innymi problemami w sferze zdrowia psychicznego często poprawia się z chwilą znalezienia pracy, na co wpływają ich wyższa samoocena i poczucie wartości w społeczeństwie, będące wynikiem zatrudnienia. Utrata pracy najczęściej prowadzi do pogorszenia stanu zdrowia psychicznego (OECD, 2018).
Problemów ze zdrowiem psychicznym doświadcza znaczna liczba dzieci. O ile dotknięte nimi dzieci nie otrzymają odpowiedniej opieki i wsparcia, są to problemy które mogą trwale odcisnąć się na całym ich życiu. Dowody wskazują, iż wiele zaburzeń psychicznych roz poczyna się w wieku dojrzewania, a nawet wcześniej; z większości badań wynika, że mniej więcej połowa zaburzeń psychicznych utrzymujących się przez całe życie rozpoczyna się w okolicach 15.–17. roku życia (Kessler i in., 2007).

Z przeprowadzonego w 2010 r. badania wynika, iż w pięciu z objętych nim sześciu krajów UE (Bułgaria, Niemcy, Litwa, Holandia i Rumunia) od 10 proc. do 15 proc. dzieci w wieku 6–11 lat boryka się z co najmniej jednym zaburzeniem psychicznym lub behawioralnym (zaburzenia zachowania, zaburzenia emocjonalne, nadpobudliwość lub zaburzenia uwagi). Jedynym krajem, w którym wskaźnik ten wyniósł poniżej 10 proc., były Włochy, ale nawet tam zaburzenia psychiczne lub behawioralne występowały u około 8 proc. (Kovess-Masfety i in., 2016).
Duża umieralność w związku z problemami na tle psychicznym i samobójstwami
W 2015 r. w krajach UE z powodu problemów ze zdrowiem psychicznym oraz samobójstw życie straciło ponad 84 tys. osób, przy czym wskazana liczba stanowi zaniżony szacunek, ponieważ wiele osób z problemami na tle psychicznym umiera również przedwcześnie wskutek częstszych problemów dotyczących zdrowia fizycznego oraz nieprawidłowo leczonych chorób przewlekłych. Nadumieralność w przypadku zaburzeń psychicznych – czyli różnica pomiędzy współczynnikiem umieralności wśród ogółu populacji a współczynnikiem umieralności wśród osób cierpiących na zaburzenia psychiczne – jest olbrzymia. Dla przykładu współczynnik nadumieralności wśród kobiet z rozpoznaniem schizofrenii wynosi powyżej 6 w Finlandii, Norwegii i Szwecji (OECD, 2018). Osoby z poważnymi chorobami psychicznymi umierają o 10–20 lat wcześniej niż ogół populacji (Liu i in., 2017; OECD, 2014; Coldefy i Gandré, 2018).
Większość spośród 84 tys. zgonów związanych bezpośrednio z problemami na tle psychicznym i samobójstwami dotyczy mężczyzn, przede wszystkim za sprawą wyższego wskaźnika samobójstw (ryc. 4). W 2015 r. w krajach Unii Europejskiej w wyniku samobójstwa zmarło ok. 43 tys. mężczyzn w porównaniu z 13 tys. kobiet. Różnica pomiędzy kobietami a mężczyznami w liczbie prób samobójczych jest jednak znacząco mniejsza, a w niektórych krajach nawet odwrócona, ponieważ kobiety stosują metody mniej śmiertelne. Weźmy jako przykład Francję: choć wskaźnik samobójstw jest tu ponad trzykrotnie wyższy wśród mężczyzn niż wśród kobiet, w 2015 r. wypisów ze szpitala po przebytej próbie samobójczej było wśród kobiet o 52 proc. więcej (Observatoire national du suicide, 2018). Istnieje wiele różnych czynników, które mogą tłumaczyć powody, dla których niektóre osoby dokonują próby samobójczej lub popełniają samobójstwo. Należą do nich m.in. ważne wydarzenia życiowe (np. śmierć bliskiej osoby, rozwód lub utrata pracy), izolacja społeczna, a także kontekst społeczno- -ekonomiczny lub kulturowy. Tym niemniej wysoki odsetek osób, które przeżyły próbę samobójczą lub zmarły w wyniku samobójstwa, to osoby, które borykały się z problemami dotyczącymi zdrowia psychicznego (Hoven, Mandell i Bertolote, 2010; Cavanagh i in., 2003; WHO, 2014). W ramach prowadzonych przez WHO badań zdrowia psychicznego przeprowadzono analizę danych krajowych, z której wynika, iż prawdopodobieństwo wystąpienia myśli samobójczych zwiększa szereg różnych zaburzeń psychicznych, z których nieco mniejsza liczba zwiększa także prawdopodobieństwo wcielenia tego rodzaju myśli w życie (Nock i in., 2009).

Liczba samobójstw wzrasta stopniowo z wiekiem zarówno wśród mężczyzn, jak i kobiet, osiągając najwyższy poziom w grupie osób w wieku od 45 do 64 lat (ryc. 4). Liczba samobójstw spada, nawet jeśli nieznacznie, wśród osób w wieku od 65 do 74 lat.
W podziale na poszczególne kraje wskaźnik samobójstw w populacji we wszystkich grupach wiekowych jest zdecydowanie najwyższy na Litwie, gdzie w 2015 r. wyniósł 30 zgonów na 100 tys. osób (wskaźnik standaryzowany względem wieku). Równie wysoki wskaźnik samobójstw notuje się w Słowenii, na Łotwie i Węgrzech – w tych krajach wyniósł on ok. 20 zgonów na 100 tys. osób, czyli prawie dwukrotnie więcej od średniej dla Unii Europejskiej (11 zgonów na 100 tys. osób). Najniższe wskaźniki samobójstw odnotowano w krajach południowoeuropejskich (Grecja, Cypr, Włochy, Malta i Hiszpania) (ryc. 5). Wskaźniki samobójstw należy interpretować z zachowaniem pewnej ostrożności, jako że przynajmniej częściowo mogą one odzwierciedlać różnice w praktyce rejestrowania zgonów z tego powodu. Średnio we wszystkich krajach samobójstwa wśród mężczyzn zdarzają się 3,7 razy częściej niż wśród kobiet. Różnica pomiędzy kobietami a mężczyznami była największa w czterech krajach z najwyższą liczbą samobójstw, ale także w Estonii, Polsce i Rumunii.
Pomimo stosunkowo niskiej bezwzględnej liczby samobójstw w młodszych grupach wiekowych samobójstwa stanowią jedną z głównych przyczyn śmierci wśród nastolatków i dorosłej młodzieży. Z powodu samobójstwa w 2015 r. w krajach UE zmarło 3400 młodych osób w wieku 15–24 lat, co po urazach odniesionych w wyniku wypadków drogowych stanowi główną przyczynę zgonów w tej grupie wiekowej. Osoby młode częściej podejmują próby samobójcze, gdy w ich rodzinie występowały zaburzenia związane używaniem alkoholu i narkotyków, a także gdy mają dostęp do broni palnej lub doświadczyły trudności w życiu szkolnym lub domowym (McLoughlin, Gould i Malone, 2015). Za pokrzepiający należy jednak uznać fakt, że w latach 2000–2015 wskaźniki samobójstw wśród nastolatków w krajach UE spadły średnio o 20 proc. Znaczący spadek odnotowano w Finlandii, gdzie z powodzeniem wdrożono akcje zapobiegania samobójstwom w tej grupie wiekowej.
Definicje zdrowia psychicznego i choroby psychicznej
W stworzonej przez Światową Organizację Zdrowia i stosowanej powszechnie definicji podkreśla się pozytywny wymiar zdrowia psychicznego jako „stanu dobrego samopoczucia, w którym człowiek wykorzystuje swoje zdolności, może radzić sobie ze stresem w codziennym życiu, może wydajnie i owocnie pracować oraz jest w stanie wnieść wkład w życie danej wspólnoty” (WHO, 2001). Stosowane w niniejszym rozdziale pojęcia zdrowia psychicznego i dobrostanu psychicznego czerpią ze wskazanej wyżej definicji zdrowia psychicznego wg WHO. Choroba psychiczna oznacza utratę zdrowia psychicznego spowodowaną zaburzeniem psychicznym. Za zaburzenia psychiczne uznaje się zaburzenia, które osiągają kliniczny próg diagnozy zgodnie z systemami klasyfikacji chorób psychiatrycznych, w tym zaburzenia w rodzaju depresji, niepokoju, zaburzenia dwubiegunowe i schizofrenię. W niniejszym rozdziale do chorób psychicznych zalicza się generalnie wszystkie jednostki wskazane w rozdziale 5 Międzynarodowej Klasyfikacji Chorób (ICD-10) poświęconym zaburzeniom psychicznym i zaburzeniom zachowania, z wyjątkiem demencji (którą wraz z chorobą Alzheimera jako główną postacią demencji uznaje się za zaburzenie neurologiczne). Pojęcia ogólne, takie jak „zły stan zdrowia psychicznego”, „choroba psychiczna” i „problemy ze zdrowiem psychicznym”, są stosowane zamiennie i odnoszą się do zaburzeń psychicznych, ale swoim zakresem obejmują także niepokój/stres psychologiczny (psychological distress), tj. objawy lub stany, które wprawdzie nie osiągnęły klinicznego progu diagnozy na gruncie systemów klasyfikacyjnych, lecz które mogą odpowiadać za istotne cierpienia i trudności, a także mieć trwały charakter i powodować rozstrój zdrowia.
Koszty związane z problemami w sferze zdrowia psychicznego stanowią ponad 4 proc. PKB
Gospodarki krajów UE ponoszą olbrzymie koszty finansowe związane z problemami w sferze zdrowia psychicznego. Rodzi to potrzebę podjęcia większych starań na rzecz zapobiegania złemu stanowi zdrowia psychicznego, a także skutecznego i wdrażanego w odpowiednim czasie leczenia osób chorych. Problemy te, oprócz tego, iż stanowią obciążenie dla systemów opieki zdrowotnej, znacząco podnoszą koszty świadczeń z tytułu zabezpieczenia społecznego i wpływają niekorzystnie na rynek pracy w kategoriach zatrudnienia i wydajności pracy. W niniejszym punkcie przedstawiono w formie oszacowań bezpośrednie i pośrednie koszty związane z chorobami psychicznymi w krajach UE. Informacje te oparto na różnych źródłach danych, a w razie konieczności również na zbiorze jasno sprecyzowanych założeń.

Szacuje się, że w 2015 r. ogólne koszty związane ze złym stanem zdrowia psychicznego przekroczyły 4 proc. PKB w 28 krajach UE, tj. ponad 600 mld euro. W rozbiciu kwota ta stanowi mniej więcej równowartość 1,3 proc. PKB (190 mld euro) w bezpośrednich wydatkach na systemy opieki zdrowotnej, 1,2 proc. PKB (170 mld euro) w wydatkach na programy zabezpieczenia społecznego oraz 1,6 proc. PKB (240 mld euro) w pośrednich kosztach na rynku pracy (mniejsze zatrudnienie i niższa wydajność). Koszty te, choć znaczne, są jednak istotnie zaniżone, ponieważ nie uwzględniają szeregu dodatkowych pozycji po stronie wydatków. Należą do nich w szczególności wydatki socjalne na problemy związane ze zdrowiem psychicznym, jak np. wyższe świadczenia z pomocy społecznej i wyższe świadczenia z tytułu wypadków przy pracy, a także wyższe koszty leczenia psychiatrycznego pacjentów, którzy cierpią również na chorobę psychiczną. W wyliczeniu nie uwzględniono także części czynników, które w pośredni sposób oddziaływają na aktywność zawodową, takich jak niższa stopa zatrudnienia lub krótszy czas pracy nieformalnych opiekunów osób z problemami na tle psychicznym, a także wpływ tej sytuacji na współpracowników.
Istnieje szereg działań, które uznaje się za skuteczne w ograniczaniu liczby samobójstw. Należą do nich ograniczenie dostępu do śmiercionośnych środków, akcje uświadamiające problem samobójstw i ryzyka samobójstw, poprawa dostępu do leczenia zaburzeń psychicznych, tablice informujące o źródłach pomocy i środkach ochrony w miejscach przyciągających samobójców (suicide hotspots), a także dostosowane do potrzeb działania ograniczające liczbę samobójstw wśród osób po hospitalizacji, w tym np. oceny psychospołeczne i odpowiednia kontynuacja opieki (Hawton i in., 2016; Zalsman i in., 2016). Choć we wszystkich krajach nie ustają wysiłki związane z poszukiwaniem bardziej skutecznych sposobów zapobiegania samobójstwom, wskazane wyżej działania w niektórych krajach doprowadziły do znacznego spadku ich liczby (np. w Finlandii).
Odnowiona strategia zapobiegania samobójstwom w Finlandii
W ciągu ostatnich 30 lat wskaźnik samobójstw w Finlandii zmniejszył się o ponad 50 proc. Istotnym czynnikiem ograniczenia liczby samobójstw był ich spadek wśród młodych mężczyzn w wieku 20–29 lat (ryc. 6). Mimo to w porównaniu z innymi krajami nordyckimi (Dania, Norwegia i Szwecja) śmierci samobójcze wśród młodych mężczyzn w Finlandii utrzymują się na wysokim poziomie. Wśród najważniejszych czynników sprawczych należy wymienić choroby psychiczne oraz uzależnienie od alkoholu lub jego nadużywanie (Titelman i in., 2013; Wahlbeck i in., 2011), choć na sytuację wpływają także warunki społeczno-ekonomiczne. Początek kampanii na rzecz przeciwdziałania samobójstwom przypada w Finlandii na lata 80. XX wieku. W ich wyniku w latach 90. wdrożono szereg ogólnokrajowych programów profilaktyki samobójstw. W przyjętej w Finlandii strategii za kluczowe uznano kwestie depresji, dostępu do opieki w zakresie zdrowia psychicznego, nadużywanie narkotyków i alkoholu oraz dostęp do śmiercionośnych środków. W ramach przyjętej strategii utworzono także telefoniczne linie interwencje dla osób z myślami samobójczymi, a także opracowano wytyczne dla środków masowego przekazu, dotyczące m.in. nieopisywania metod popełniania samobójstw (Patana, 2014; Korkeila, 2013). Szczególnie duża liczba stwierdzanych samobójstw wśród młodych mężczyzn doprowadziła w 2014 r. do powstania inicjatywy pod nazwą Aikalisä! Elämä raitelleen („Stop! Wracamy na właściwą ścieżkę”) propagującej integrację społeczną wśród zagrożonych mężczyzn. Dwie trzecie uczestników programu określiło udział w nim za korzystny, a 60 proc. uznało, że program poprawił ich sytuację życiową (Appelqvist-Schmidlechner i in., 2012). Pod koniec 2017 r. parlament Finlandii przeznaczył na rok 2018 kwotę w wysokości 300 tys. euro na sformułowanie nowej strategii zapobiegania samobójstwom, która zostanie włączona do nowej i zakrojonej na szerszą skalę Krajowej Strategii Zdrowia Psychicznego. Efektem prac w tym zakresie będzie utworzenie struktur koordynujących działania w zakresie profilaktyki samobójstw oraz usprawnienie procesów planowania, wdrożenia, monitorowania i oceny środków zapobiegania samobójstwom (Rząd Finlandii, 2017 r.).
Metodologia i źródła danych do szacowania kosztów związanych z problemami zdrowia psychicznego
Podstawę oszacowań bezpośrednich kosztów opieki zdrowotnej stanowią wybrane zaburzenia psychiczne omówione we wcześniejszym badaniu na temat ponoszonych w Europie kosztów zaburzeń pracy mózgu (Gustavsson i in., 2011).

Pierwotnie przyjęte szacunki kosztów ekstrapolowano do roku 2015, korzystając z ostatnich danych na temat nakładów na zdrowie oraz aktualnych danych makroekonomicznych. Ponadto szacunki ogólne potwierdzono przy użyciu danych z badań na temat krajowych wydatków na zdrowie w podziale na poszczególne choroby, takich jak przeprowadzone w 2016 r. badanie Eurostatu (Eurostat Health Expenditures by Diseases and Conditions). Przyjęto założenie, że w latach 2010–2015 udział wydatków na zdrowie psychiczne pozostał na niezmienionym poziomie. Przy szacowaniu świadczeń z tytułu zabezpieczenia społecznego jako główne źródła danych wykorzystano bazę Eurostatu, Europejskie Badanie Warunków Pracy (EWCS) i źródła krajowe. Aby wypełnić luki w danych na temat udziału w świadczeniach z tytułu zabezpieczeń społecznych wydatków związanych z problemami zdrowia psychicznego, w przypadku krajów, które nie dysponowały wymaganymi informacjami, przyjęto następujące założenia: 1) problemy w sferze zdrowia psychicznego odpowiadają za 20 proc. świadczeń z tytułu płatnych zwolnień chorobowych, co potwierdzają dowody pochodzące ze Szwecji (OECD, 2012); 2) problemy w sferze zdrowia psychicznego odpowiadają za 37 proc. zasiłków inwalidzkich, co potwierdzają dowody pochodzące z sześciu krajów (Austria, Belgia, Dania, Holandia, Szwecja, Wielka Brytania) (OECD, 2015); 3) problemy w sferze zdrowia psychicznego odpowiadają za 15 proc. świadczeń z tytułu ubezpieczenia na wypadek bezrobocia, co potwierdzają dowody pochodzące z tej samej grupy 6 krajów (wynika z nich, że średnio ok. 30 proc. osób otrzymujących wspomniane świadczenia skarży się także na problemy ze zdrowiem psychicznym; przyjęto jednak założenie, że problemy w sferze zdrowia psychicznego stanowią główną przyczynę braku pracy u połowy tych osób). Dane dotyczące wpływu problemów związanych ze zdrowiem psychicznym na rynek pracy również pochodzą z bazy Eurostatu i badania EWCS. W celu określenia negatywnego wpływu problemów ze zdrowiem psychicznym na zatrudnienie założono, iż stopa zatrudnienia osób z tego typu problemami byłaby taka sama, jak w reszcie populacji, a osoby te otrzymywałyby takie samo wynagrodzenie (ustalone w oparciu o medianę płac w gospodarce). Wpływ na wydajność zmierzono, uwzględniając zarówno wskaźnik absencji, jak i nieefektywnej obecności w pracy. Drugi ze wspomnianych wskaźników wynika z badania, w którym ustalono, że zarówno pracownicy fizyczni, jak i pracownicy umysłowi w złym stanie zdrowia psychicznego są o ok. 6 proc. mniej wydajni niż pracownicy, którzy nie doświadczają problemów na tym tle (Hilton i in., 2008). Przyjęto założenie, że niższa wydajność w pracy przekłada się na niższe zarobki. Koszty wskazane w analizie podano w euro, bez korekt uwzględniających różnice w koszcie utrzymania (brak korekt uwzględniających parytet siły nabywczej).
Raport to jeden z materiałów dotyczących psychiatrii z "Menedżera Zdrowia" 5-6/2019. Czasopismo można zamówić na stronie: www.termedia.pl/mz/prenumerata.
O najważniejszych kwestiach związanych z polską psychiatrią będzie mowa podczas konferencji "Psychiatria w pytaniach i odpowiedziach". Więcej o wydarzeniu na stronie: www.termedia.pl/Psychiatria-w-pytaniach-i-odpowiedziach.
Przeczytaj także: "Prof. Agata Szulc: Brakuje empatii", "Najbardziej wpływowy polski psychiatra to...", "Prof. Rybakowski zapowiada powstanie centrum zdrowia psychicznego w Poznaniu".
Zachęcamy do polubienia profilu "Menedżera Zdrowia" na Facebooku: www.facebook.com/MenedzerZdrowia i obserwowania kont na Twitterze i LinkedInie: www.twitter.com/MenedzerZdrowia i www.linkedin.com/MenedzerZdrowia.



















