Dr n. med. Piotr Lodziński omawia nowości w wytycznych ESC
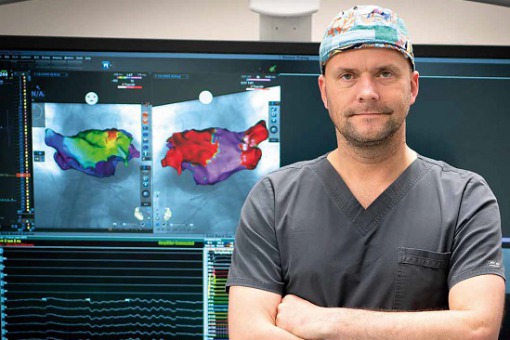
– W obszarze zaburzeń rytmu serca tegoroczny Kongres Europejskiego Towarzystwa Kardiologicznego ESC 2020 przyniósł od dawna wyczekiwane wytyczne dotyczące postępowania u pacjentów z migotaniem przedsionków. W zaleceniach zaakcentowano rolę lekarzy rodzinnych, którzy na co dzień prowadzą pacjenta – pisze dr n. med. Piotr Lodziński w „Kurierze Medycznym”.
Tekst dr. n. med. Piotra Lodzińskiego, FESC z I Katedry i Kliniki Kardiologii Warszawskiego Uniwersytetu Medycznego, członka Sekcji Rytmu Serca Polskiego Towarzystwa Kardiologicznego:
– Zwrócono uwagę, że migotanie przedsionków jest schorzeniem, do którego powstania, ale także nawrotów może prowadzić wiele czynników zależnych od stylu życia. Wiele wystąpień i dyskusji podczas kongresu było poświęconych roli aktywnego poszukiwania migotania przedsionków u pacjentów z grup ryzyka przez lekarzy podstawowej opieki zdrowotnej oraz kardiologów. Należy pamiętać, że w grupie ryzyka migotania przedsionków znajdują się pacjenci, u których występują takie czynniki, jak otyłość, przewlekła obturacyjna choroba płuc (POChP), obturacyjny bezdech senny (OBS), nieprawidłowo leczone nadciśnienie tętnicze czy niewydolność serca. Część czynników ryzyka jest niemodyfikowanych (np. uwarunkowania genetyczne czy naturalne procesy związane ze starzeniem się organizmu), ale wiele jest też odwracalnych i modyfikowanych. To, co pacjent może zmienić, na co ma wpływ i warto, by prowadzący go na co dzień lekarz rodzinny do tego zachęcał, to regularna aktywność fizyczna, rezygnacja z palenia papierosów, ograniczenie lub rezygnacja ze spożycia alkoholu, dbanie o prawidłową masę ciała.
Autorzy wytycznych zwrócili również uwagę na prawidłowe stosowanie zaleconej terapii – niekoniecznie związanej wyłącznie z samą arytmią, ale także ze schorzeniami towarzyszącymi, takimi jak stan przedcukrzycowy i cukrzyca, POChP i OBS. Wiadomo, że dobra kontrola czynników ryzyka może znacząco opóźnić – jeśli nie zapobiec – wystąpieniu migotania przedsionków. Jeśli migotanie przedsionków jest już rozpoznane i planuje się leczenie pacjenta w ramach profilaktyki przeciwzakrzepowej i antyarytmicznej (niezależnie od tego, czy planowane jest leczenie farmakologiczne czy zabiegowe), bardzo istotne jest wdrożenie postępowania wspomagającego. Im bardziej zminimalizuje się wymienione czynniki ryzyka, tym terapia będzie skuteczniejsza.
Akcent na arytmie złożone
W dyskusji dotyczącej nowych wytycznych dużo miejsca poświęcono arytmiom złożonym, czyli migotaniu przedsionków i towarzyszącym mu różnym formom częstoskurczu przedsionkowego, typowego i atypowego trzepotania przedsionków. Przypomniano, że jedną z konsekwencji stosowania farmakoterapii antyarytmicznej może być konwersja jednej arytmii przedsionkowej w inną, dlatego w procesie leczenia trzeba uwzględnić wszystkie wymienione arytmie, łącznie z rozpoznaniami granicznymi.
Skuteczność farmakoterapii w leczeniu arytmii jest mocno ograniczona, szczególnie jeśli u pacjenta występują formy złożone. Prelegenci podczas kongresu ESC podkreślali, że leki pozwalają często zmodyfikować zaburzenia rytmu serca, ale najczęściej nie są w stanie ich trwale wyeliminować. Arytmie złożone wynikają z patologicznej aktywności elektrycznej obecnej w żyłach płucnych i przedsionkach, są jednak także związane z przebudową przedsionka i pojawianiem się obszarów uszkodzenia (zwolnionego przewodzenia). Te wszystkie zjawiska sprawiają, że są to arytmie o bardzo złożonym mechanizmie.
Wzmocnienie roli ablacji
Nowe wytyczne przesunęły miejsce ablacji w klasach zaleceń bardzo wysoko. Istnieje grupa pacjentów, u których ablację należy rozważać jako metodę pierwszego rzutu. Bardzo silne zalecenie w klasie I, oznaczające, że „należy wykonać ablację”, pojawiło się w grupie pacjentów, u których co najmniej jeden lek antyarytmiczny klasy I lub III był nieskuteczny lub źle tolerowany. W praktyce oznacza to, że właściwie każdy pacjent, który nie ma bezwzględnych przeciwwskazań do zabiegu, w chwili kiedy leczenie farmakologiczne jest nieskuteczne lub źle tolerowane, powinien zostać skierowany do ośrodka elektrofizjologicznego w celu kwalifikacji do wykonania ablacji. Oczywiście zalecenia uwzględniają wspomnianą wcześniej prawidłową kontrolę czynników ryzyka, które zmniejszają szansę powodzenia ablacji, do których należą przede wszystkim otyłość i spożywanie alkoholu. Znamienne, że redukcja masy ciała znalazła się w klasie I zaleceń u pacjentów, którzy mają być poddani zabiegowi ablacji. W złożonych zaburzeniach rytmu serca należy rozważać w zasadzie wyłącznie ablację prądem o częstotliwości radiowej (RF), ponieważ konstrukcja cewników używanych do tego zabiegu umożliwia działanie w tych rodzajach arytmii. W trakcie zabiegów wykorzystuje się rozbudowane wieloelektrodowe cewniki diagnostyczne, które pozwalają na wykonanie
Mapowanie elektroanatomiczne
W zakresie leczenia inwazyjnego złożonych arytmii mamy do dyspozycji coraz bardziej doskonałe narzędzia, dzięki którym zabiegi ablacji są jeszcze skuteczniejsze. W ostatnim czasie dokonał się niezwykły postęp w zakresie nie tylko samej techniki zabiegowej, lecz przede wszystkim w zakresie identyfikacji obszarów w sercu, które są odpowiedzialne za arytmię, oraz możliwości określenia samego mechanizmu arytmii. Za pomocą powierzchniowego EKG, najczęściej dostępnego w gabinetach, bardzo trudno jest stwierdzić, czy ma się do czynienia z migotaniem przedsionków czy też którąś ze złożonych form arytmii. Są już jednak dostępne narzędzia, które można zastosować w trakcie inwazyjnej procedury ablacji. Umożliwiają one uzyskanie różnych indeksów, które wyznaczają wysokie prawdopodobieństwo stworzenia trwałej blizny, warunkującej odległą skuteczność zabiegu. Kiedy wykonywany jest zabieg ablacji, system analizuje dostarczaną moc, czas trwania aplikacji i wartość docisku elektrody do tkanki. Na podstawie tych informacji wylicza parametr (wspomniany indeks), po osiągnięciu którego uzyskuje się wysokie prawdopodobieństwo, że blizna zgodnie z zamierzeniem będzie trwała, a zatem trwały będzie także efekt ablacji. Wyniki ablacji z zastosowaniem najnowszych algorytmów analizy parametrów zabiegu pozwalają stwierdzić, że skuteczność tej procedury wynosi od 80 do ponad 90 proc. Należy jednak podkreślić, że nawet przy dochowaniu wszelkiej staranności podczas ablacji, jeśli po zabiegu pacjent jest wciąż narażony na takie czynniki ryzyka, jak otyłość, niewłaściwie leczone nadciśnienie tętnicze i niewydolność serca, palenie tytoniu czy spożywanie alkoholu, ryzyko nawrotu arytmii jest większe i w takiej sytuacji nie można mówić o gwarancji trwałego efektu zabiegu.
Algorytmy pozwalające lepiej zrozumieć zaburzenia rytmu
Najnowsze wersje oprogramowania systemów elektroanatomicznych, które są wykorzystywane podczas zabiegów, zawierają możliwość jednoczesnej analizy różnych rodzajów arytmii. To w znaczący sposób usprawnia przebieg zabiegu i skraca jego czas, co ma wpływ na bezpieczeństwo procedury. W przypadku złożonych arytmii przedsionkowych algorytmy pozwalają operatorowi na bardzo dokładne wyznaczenie obszarów uszkodzonej tkanki, przez które następuje zwolnione przewodzenie. Dzięki temu można określić, jaką drogą przebiega fala aktywacji arytmii. Pomaga to w podjęciu decyzji dotyczącej miejsca, które należy uszkodzić.
Ostatnio w kilku polskich ośrodkach, w tym także w Klinice Kardiologii Warszawskiego Uniwersytetu Medycznego, podczas zabiegów ablacji arytmii złożonych wykorzystywany jest moduł CARTO PRIME. Doświadczenia elektrofizjologów potwierdzają, że zastosowane w nim algorytmy pomagają w lepszym zrozumieniu arytmii, z jaką w danym przypadku ma do czynienia lekarz. Jest to istotne zwłaszcza w arytmiach złożonych, gdzie fala pobudzenia wielokrotnie krąży w różnych obszarach i często u tego samego pacjenta obserwuje się kilka różnych pętli arytmii, które w powierzchniowym EKG właściwie się nie różnią.
W przeszłości, zanim zostały wprowadzone systemy elektroanatomiczne, ablacje były zabiegami niesłychanie czasochłonnymi i w znacznej mierze opierały się na doświadczeniu operatorów. Narzędzia pozwalające dokładniej zrozumieć arytmię są zatem znaczącym wsparciem i warto, kwalifikując pacjentów do zabiegu ablacji, pamiętać o ich możliwościach. bardzo precyzyjnej mapy lewego i prawego przedsionka serca. Za ich pomocą w ciągu kilku, kilkunastu minut zbieranych jest nawet kilkanaście tysięcy punktów z informacją o aktywacji elektrycznej w danym obszarze przedsionka i sekwencji aktywacji podczas arytmii.
Tekst opublikowano w „Kurierze Medycznym” 6/2020. Czasopismo można zamówić na stronie: www.termedia.pl/km/prenumerata.
– Zwrócono uwagę, że migotanie przedsionków jest schorzeniem, do którego powstania, ale także nawrotów może prowadzić wiele czynników zależnych od stylu życia. Wiele wystąpień i dyskusji podczas kongresu było poświęconych roli aktywnego poszukiwania migotania przedsionków u pacjentów z grup ryzyka przez lekarzy podstawowej opieki zdrowotnej oraz kardiologów. Należy pamiętać, że w grupie ryzyka migotania przedsionków znajdują się pacjenci, u których występują takie czynniki, jak otyłość, przewlekła obturacyjna choroba płuc (POChP), obturacyjny bezdech senny (OBS), nieprawidłowo leczone nadciśnienie tętnicze czy niewydolność serca. Część czynników ryzyka jest niemodyfikowanych (np. uwarunkowania genetyczne czy naturalne procesy związane ze starzeniem się organizmu), ale wiele jest też odwracalnych i modyfikowanych. To, co pacjent może zmienić, na co ma wpływ i warto, by prowadzący go na co dzień lekarz rodzinny do tego zachęcał, to regularna aktywność fizyczna, rezygnacja z palenia papierosów, ograniczenie lub rezygnacja ze spożycia alkoholu, dbanie o prawidłową masę ciała.
Autorzy wytycznych zwrócili również uwagę na prawidłowe stosowanie zaleconej terapii – niekoniecznie związanej wyłącznie z samą arytmią, ale także ze schorzeniami towarzyszącymi, takimi jak stan przedcukrzycowy i cukrzyca, POChP i OBS. Wiadomo, że dobra kontrola czynników ryzyka może znacząco opóźnić – jeśli nie zapobiec – wystąpieniu migotania przedsionków. Jeśli migotanie przedsionków jest już rozpoznane i planuje się leczenie pacjenta w ramach profilaktyki przeciwzakrzepowej i antyarytmicznej (niezależnie od tego, czy planowane jest leczenie farmakologiczne czy zabiegowe), bardzo istotne jest wdrożenie postępowania wspomagającego. Im bardziej zminimalizuje się wymienione czynniki ryzyka, tym terapia będzie skuteczniejsza.
Akcent na arytmie złożone
W dyskusji dotyczącej nowych wytycznych dużo miejsca poświęcono arytmiom złożonym, czyli migotaniu przedsionków i towarzyszącym mu różnym formom częstoskurczu przedsionkowego, typowego i atypowego trzepotania przedsionków. Przypomniano, że jedną z konsekwencji stosowania farmakoterapii antyarytmicznej może być konwersja jednej arytmii przedsionkowej w inną, dlatego w procesie leczenia trzeba uwzględnić wszystkie wymienione arytmie, łącznie z rozpoznaniami granicznymi.
Skuteczność farmakoterapii w leczeniu arytmii jest mocno ograniczona, szczególnie jeśli u pacjenta występują formy złożone. Prelegenci podczas kongresu ESC podkreślali, że leki pozwalają często zmodyfikować zaburzenia rytmu serca, ale najczęściej nie są w stanie ich trwale wyeliminować. Arytmie złożone wynikają z patologicznej aktywności elektrycznej obecnej w żyłach płucnych i przedsionkach, są jednak także związane z przebudową przedsionka i pojawianiem się obszarów uszkodzenia (zwolnionego przewodzenia). Te wszystkie zjawiska sprawiają, że są to arytmie o bardzo złożonym mechanizmie.
Wzmocnienie roli ablacji
Nowe wytyczne przesunęły miejsce ablacji w klasach zaleceń bardzo wysoko. Istnieje grupa pacjentów, u których ablację należy rozważać jako metodę pierwszego rzutu. Bardzo silne zalecenie w klasie I, oznaczające, że „należy wykonać ablację”, pojawiło się w grupie pacjentów, u których co najmniej jeden lek antyarytmiczny klasy I lub III był nieskuteczny lub źle tolerowany. W praktyce oznacza to, że właściwie każdy pacjent, który nie ma bezwzględnych przeciwwskazań do zabiegu, w chwili kiedy leczenie farmakologiczne jest nieskuteczne lub źle tolerowane, powinien zostać skierowany do ośrodka elektrofizjologicznego w celu kwalifikacji do wykonania ablacji. Oczywiście zalecenia uwzględniają wspomnianą wcześniej prawidłową kontrolę czynników ryzyka, które zmniejszają szansę powodzenia ablacji, do których należą przede wszystkim otyłość i spożywanie alkoholu. Znamienne, że redukcja masy ciała znalazła się w klasie I zaleceń u pacjentów, którzy mają być poddani zabiegowi ablacji. W złożonych zaburzeniach rytmu serca należy rozważać w zasadzie wyłącznie ablację prądem o częstotliwości radiowej (RF), ponieważ konstrukcja cewników używanych do tego zabiegu umożliwia działanie w tych rodzajach arytmii. W trakcie zabiegów wykorzystuje się rozbudowane wieloelektrodowe cewniki diagnostyczne, które pozwalają na wykonanie
Mapowanie elektroanatomiczne
W zakresie leczenia inwazyjnego złożonych arytmii mamy do dyspozycji coraz bardziej doskonałe narzędzia, dzięki którym zabiegi ablacji są jeszcze skuteczniejsze. W ostatnim czasie dokonał się niezwykły postęp w zakresie nie tylko samej techniki zabiegowej, lecz przede wszystkim w zakresie identyfikacji obszarów w sercu, które są odpowiedzialne za arytmię, oraz możliwości określenia samego mechanizmu arytmii. Za pomocą powierzchniowego EKG, najczęściej dostępnego w gabinetach, bardzo trudno jest stwierdzić, czy ma się do czynienia z migotaniem przedsionków czy też którąś ze złożonych form arytmii. Są już jednak dostępne narzędzia, które można zastosować w trakcie inwazyjnej procedury ablacji. Umożliwiają one uzyskanie różnych indeksów, które wyznaczają wysokie prawdopodobieństwo stworzenia trwałej blizny, warunkującej odległą skuteczność zabiegu. Kiedy wykonywany jest zabieg ablacji, system analizuje dostarczaną moc, czas trwania aplikacji i wartość docisku elektrody do tkanki. Na podstawie tych informacji wylicza parametr (wspomniany indeks), po osiągnięciu którego uzyskuje się wysokie prawdopodobieństwo, że blizna zgodnie z zamierzeniem będzie trwała, a zatem trwały będzie także efekt ablacji. Wyniki ablacji z zastosowaniem najnowszych algorytmów analizy parametrów zabiegu pozwalają stwierdzić, że skuteczność tej procedury wynosi od 80 do ponad 90 proc. Należy jednak podkreślić, że nawet przy dochowaniu wszelkiej staranności podczas ablacji, jeśli po zabiegu pacjent jest wciąż narażony na takie czynniki ryzyka, jak otyłość, niewłaściwie leczone nadciśnienie tętnicze i niewydolność serca, palenie tytoniu czy spożywanie alkoholu, ryzyko nawrotu arytmii jest większe i w takiej sytuacji nie można mówić o gwarancji trwałego efektu zabiegu.
Algorytmy pozwalające lepiej zrozumieć zaburzenia rytmu
Najnowsze wersje oprogramowania systemów elektroanatomicznych, które są wykorzystywane podczas zabiegów, zawierają możliwość jednoczesnej analizy różnych rodzajów arytmii. To w znaczący sposób usprawnia przebieg zabiegu i skraca jego czas, co ma wpływ na bezpieczeństwo procedury. W przypadku złożonych arytmii przedsionkowych algorytmy pozwalają operatorowi na bardzo dokładne wyznaczenie obszarów uszkodzonej tkanki, przez które następuje zwolnione przewodzenie. Dzięki temu można określić, jaką drogą przebiega fala aktywacji arytmii. Pomaga to w podjęciu decyzji dotyczącej miejsca, które należy uszkodzić.
Ostatnio w kilku polskich ośrodkach, w tym także w Klinice Kardiologii Warszawskiego Uniwersytetu Medycznego, podczas zabiegów ablacji arytmii złożonych wykorzystywany jest moduł CARTO PRIME. Doświadczenia elektrofizjologów potwierdzają, że zastosowane w nim algorytmy pomagają w lepszym zrozumieniu arytmii, z jaką w danym przypadku ma do czynienia lekarz. Jest to istotne zwłaszcza w arytmiach złożonych, gdzie fala pobudzenia wielokrotnie krąży w różnych obszarach i często u tego samego pacjenta obserwuje się kilka różnych pętli arytmii, które w powierzchniowym EKG właściwie się nie różnią.
W przeszłości, zanim zostały wprowadzone systemy elektroanatomiczne, ablacje były zabiegami niesłychanie czasochłonnymi i w znacznej mierze opierały się na doświadczeniu operatorów. Narzędzia pozwalające dokładniej zrozumieć arytmię są zatem znaczącym wsparciem i warto, kwalifikując pacjentów do zabiegu ablacji, pamiętać o ich możliwościach. bardzo precyzyjnej mapy lewego i prawego przedsionka serca. Za ich pomocą w ciągu kilku, kilkunastu minut zbieranych jest nawet kilkanaście tysięcy punktów z informacją o aktywacji elektrycznej w danym obszarze przedsionka i sekwencji aktywacji podczas arytmii.
Tekst opublikowano w „Kurierze Medycznym” 6/2020. Czasopismo można zamówić na stronie: www.termedia.pl/km/prenumerata.



















