25.03.2019
Prof. Piotr Albrecht o leczeniu zaparć czynnościowych u dzieci

Zaparcie to problem o etiologii przede wszystkim czynnościowej. Jest powszechne, gdyż występuje u co piątego dziecka. Niestety często jest leczone nieprawidłowo i nieskutecznie, co doprowadza do narastania błędnego koła patologicznych mechanizmów leżących u podstawy zaburzenia oraz do pogłębiania się problemu. A można go rozwiązać stosując długotrwałe leczenie z zastosowaniem bezpiecznych leków osmotycznie czynnych.
Jak prowadzić leczenie, by osiągnąć trwały efekt terapeutyczny? Odpowiada prof. dr hab. n. med. Piotr Albrecht, specjalista pediatrii, gastroenterologii i gastroenterologii dziecięcej, Kierownik Kliniki Gastroenterologii i Żywienia Dzieci Warszawskiego Uniwersytetu Medycznego zajmujący się od 45 lat leczeniem zaparć czynnościowych u dzieci.
Co to jest zaparcie?
Według klasycznej definicji zaparcie jest to oddawanie zbitych, twardych stolców rzadziej niż raz na 2 dni, z bólem towarzyszącym wypróżnieniu. Przy czym konsystencja stolca należy do typu od 1 do 3 według Bristolskiej skali uformowania stolca (skala BSF od ang. Bristol Stool Form Scale), czyli naukowej klasyfikacji dzielącej ludzki kał na 7 grup według kryteriów kształtu i konsystencji. To oznacza, że stolec jest twardszy i bardziej zbity niż pasta do zębów. Nieco inaczej wygląda kwestia prawidłowej częstotliwości oddawania stolca w odniesieniu do dzieci karmionych piersią, gdyż w tym przypadku jako normę traktuje się zarówno 10 stolców w ciągu doby, jak i jeden miękki stolec raz na 10 dni.
Jakie są przyczyny zaparcia?
Można je naukowo podzielić na dwie grupy: zaparcie mające podłoże organiczne oraz zaparcie o uwarunkowaniu czynnościowym. Te pierwsze stanowią zaledwie 5 procent wszystkich zaparć, a do ich przyczyn należą np. choroba Hischsprunga – wrodzone schorzenie polegające na braku zwojów nerwowych w jelicie grubym, a także niedoczynność tarczycy, hiperkalcemia, różnego typu choroby neurologiczne i układu mięśniowego, np. mózgowe porażenie dziecięce. Natomiast aż 95 procent – zwłaszcza w pediatrii – stanowi tzw. zaparcie czynnościowe, u podłoża którego leżą zaburzenia mające źródło w psychice. Mówiąc obrazowo, przyczyna zaparcia czynnościowego znajduje się w głowie, a nie w jelitach. Zaparcie mogą wywołać następujące wydarzenia w życiu dziecka: zbyt wczesne rozpoczynanie nauki korzystania z nocniczka polegające na częstych próbach wysadzania, często połączone z karaniem w razie niepowodzenia, toaleta niedostosowana do korzystania z niej przez dziecko, narodziny rodzeństwa, rozpoczęcie uczęszczania do żłobka, przedszkola lub szkoły, zmiana miejsca zamieszkania, problemy w rodzinie wywołujące stres u malucha itp. Na takie kłopoty dziecko może zareagować zaburzeniami wypróżnień w postaci zaparcia.
Czy to częsty problem?
Ocenia się, że 30-40 procent pacjentów przyjmowanych przez gastroenterologów, zwłaszcza przez gastroenterologów dziecięcych, stanowią cierpiący na zaparcie. Według mojej oceny problem ten dotyczy około 20 procent całej populacji dziecięcej. Jest zatem bardzo rozpowszechniony. Zanim rodzice trafią z pociechą do specjalisty, wiele błędów zdarza się popełnić zarówno im samym, jak i farmaceucie doradzającemu im w aptece oraz lekarzowi pediatrze, który opiekuje się dzieckiem.
Jakie błędy popełniają rodzice i lekarze?
Przede wszystkim problem zaparcia jest bardzo często bagatelizowany. Rodzice mają nadzieję, że sam minie, a od pediatry też nierzadko słyszą, że „wszystko z czasem się unormuje”. A to nieprawda. Z czasem problem narasta, nie znika. Drugi błąd to podejmowane przez rodziców próby poradzenia sobie z dolegliwością na własną rękę, co sprowadza się do korzystania z rad znalezionych w internecie, uzyskanych od koleżanek, krewnych, albo od farmaceuty. Kolejny błąd to stosowanie diety bogatoresztkowej jako pierwszego i podstawowego sposobu „leczenia”. Przy już istniejącym zaparciu to tylko zwiększa problem. Mówiąc obrazowo: dieta bogatoresztkowa u osoby z zaparciem działa jak przetykanie zapchanego zlewu za pomocą fusów z kawy. Sprawia ona, że mały twardy stolec zmienia się w duży twardy stolec, więc kłopoty z jego wydaleniem narastają. Niewskazane są wszystkie sposoby radzenia sobie z zaparciem polegające na „udrażnianiu” jelita od strony odbytu. Niedopuszczalne jest pomaganie niemowlęciu w wypróżnieniu za pomocą końcówki termometru. Z kolei czopki glicerynowe i wlewki doodbytnicze to wyłącznie postępowanie ratunkowe i ostateczność. Takie działania doraźne niepotrzebnie zwracają uwagę dziecka na odbyt czyli na miejsce, które jest dla niego najbardziej dolegliwe. Nie przynoszą długotrwałych efektów leczniczych, a tylko wzmacniają u dziecka strach przed oddawaniem stolca i utrwalają problem zaparcia. Zwlekanie z wizytą u specjalisty może doprowadzić do naprawdę poważnych sytuacji, w których usunięcie twardych jak kamień mas kałowych trzeba przeprowadzać ręcznie, w narkozie. Miałem kiedyś kilkuletniego pacjenta, u którego w ten sposób musiałem usunąć stolec wielkości główki dziecka! Lekarze także popełniają błędy w przypadku terapii zaparcia czynnościowego. Niestety, z moich doświadczeń wynika, że najczęściej leczenie jest nieprawidłowe i nieskuteczne. Pierwszy błąd to podawanie leków w niedostatecznej dawce. Drugi to leczenie trwające zbyt krótko – tylko do uzyskania efektu w postaci pożądanej konsystencji stolca. Trzeci: zbyt szybkie, gwałtowne odstawianie leku. Niesłuszna jest też obawa rodziców, że dziecko uzależni się od przewlekłego podawania leku, co skutkuje zbyt szybkim przerwaniem leczenia i powrotem zaparcia. Tymczasem przyzwyczaić można się nie do leków, tylko do zaparcia i wówczas szybko zacznie działać mechanizm błędnego koła, który z biegiem czasu potęguje problem.
Na czym polega patologiczny mechanizm błędnego koła w przypadku zaparcia?
Zaparcie powstaje, gdy dziecko wstrzymuje oddawanie stolca z jakiegoś powodu, np. spośród wcześniej wymienionych. Wówczas stolec zalega w jelicie grubym, gdzie dochodzi do odciągania z niego wody.
To sprawia, że ma on coraz twardszą konsystencję. W dodatku z czasem wzrasta jego objętość, ponieważ ciągle powstają nowe masy kałowe. Wypróżnienie staje się coraz trudniejsze i powoduje coraz większy ból. Naturalną i zrozumiałą reakcją dziecka na bolesne wypróżnienie jest wstrzymywanie kolejnych. Ze strachu dochodzi do wykształcenia mechanizmów zapobiegających defekacji, tzw. zachowań retencyjnych. Powstaje patologiczny mechanizm błędnego koła:
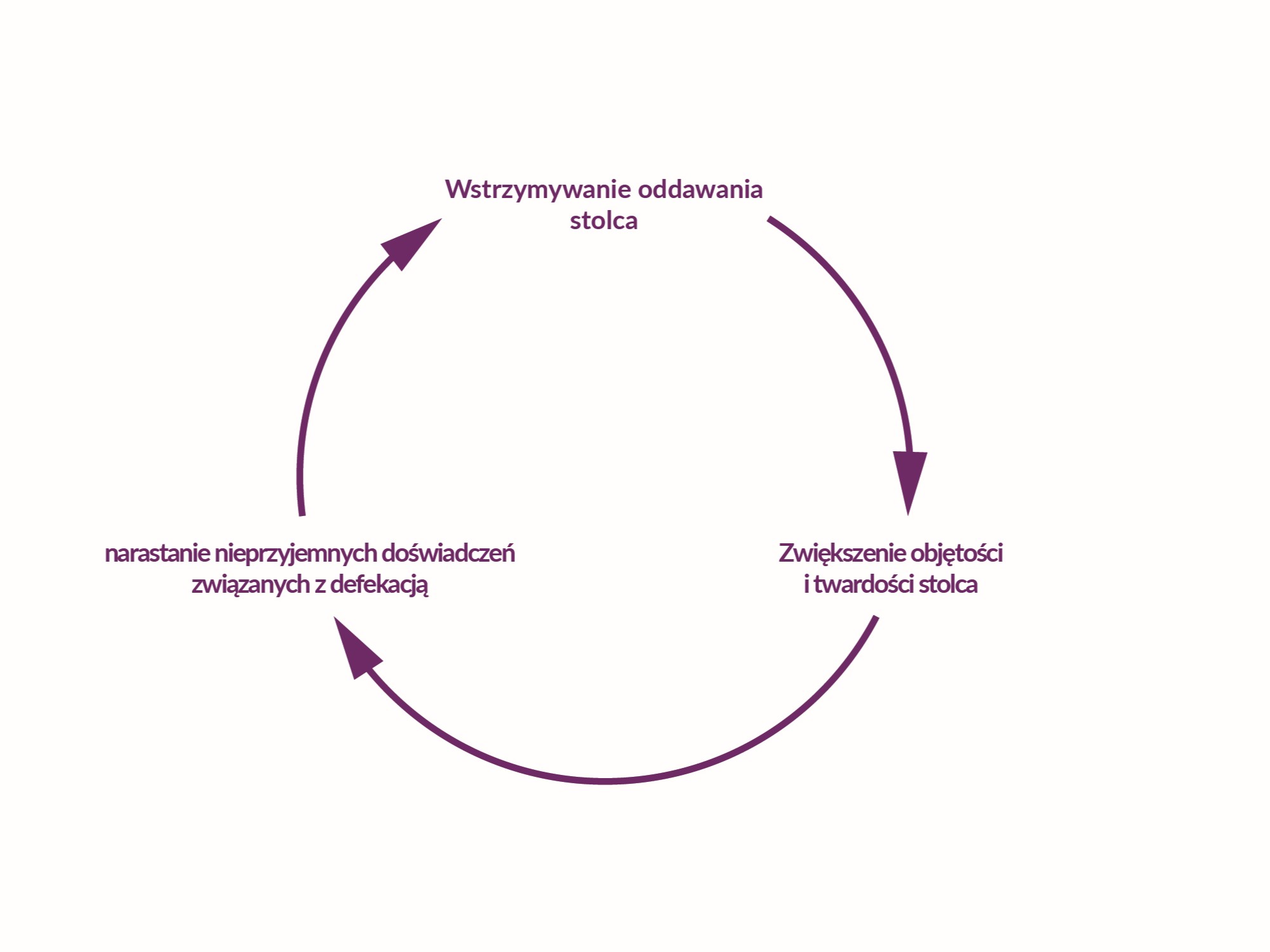
Zaburzenie nasila się. Efektem długotrwałych zachowań retencyjnych może być brudzenie bielizny i popuszczanie stolca, oddawanie dużych ilości gazów, bóle brzucha, utrata apetytu oraz problemy
dziecka w kontaktach z rówieśnikami.
Jak wygląda diagnostyka zaparcia?
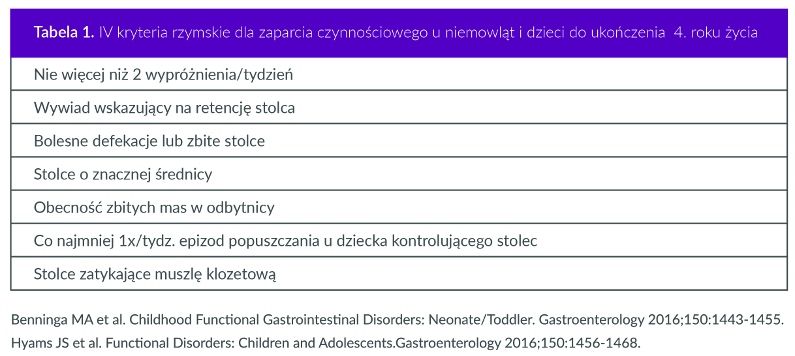
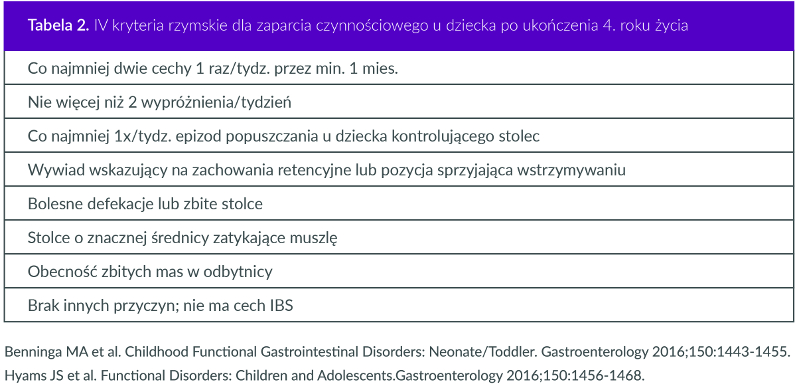
W rozpoznawaniu zaparcia czynnościowego powszechnie stosowane są IV kryteria rzymskie mówiące o całym spektrum zaburzeń czynnościowych przewodu pokarmowego, w tym także o zaparciu. Rozpoznania dokonuje się na podstawie wywiadu i badania przedmiotowego. Wywiad jest bardzo ważny i powinien zawierać pytania dotyczące częstości oddawania stolca, jego konsystencji i objętości. Obejmuje też pytanie rodziców o tzw. zachowania retencyjne u dziecka. Są to charakterystyczne zachowania pojawiające się, kiedy odczuwając parcie na stolec dziecko stara się wstrzymać wypróżnienie. Przerywa wtedy zabawę lub inne zajęcie, któremu właśnie się oddawało. Zastyga w bezruchu lub kuca i przysiada na pięcie, może też napinać mięśnie, wspinać się na palce, krzyżować lub usztywniać nogi. Często chowa się w kącie czy za zasłoną, albo ucieka na chwilę do innego pomieszczenia. Należy też zapytać o epizody brudzenia bielizny, jeśli dziecko opanowało już kontrolę oddawania stolca (co zwykle następuje w pełni około 4. – 5. roku życia). Inną bardzo istotną dla lekarza informacją jest to, w jakim czasie po porodzie noworodek oddał smółkę. Niestety mimo licznych monitów ze strony gastroenterologów dziecięcych nie udało się doprowadzić do tego, by takie dane wpisywano na oddziałach położniczych do książeczki zdrowia dziecka. To pomagałoby nam w stawianiu diagnozy. Jeżeli bowiem oddanie smółki nastąpiło do 24 godzin od urodzenia, rozpoznanie choroby Hischprunga jest niezwykle mało prawdopodobne. Dla gastroenterologa to informacja bardzo ważna, więc położnicy lub osoby prowadzące szkoły rodzenia powinny informować kobiety w ciąży, żeby same to notowały w książeczce zdrowia dziecka.
Reasumując: Jeśli wywiad jest jasny i jednoznaczny, nie ma potrzeby przeprowadzać u dziecka żadnych badań dodatkowych. Jedynie w rzadkich, uzasadnionych przypadkach można zdecydować się na badanie per rectum. Takie badanie przedmiotowe pozwala stwierdzić masy kałowe zalegające w bańce odbytnicy. Należy wszakże pamiętać, że dla małego pacjenta cierpiącego na zaparcie jest ono przykre i może spowodować uraz psychiczny.
Na podstawie IV kryteriów rzymskich zaparcie czynnościowe u dziecka stwierdza się przy spełnieniu przynajmniej dwóch spośród tych kryteriów (patrz: Tabela 1 i 2). Zakładają one, że objawy u dzieci do 4. roku życia powinny utrzymywać się przynajmniej miesiąc, a powyżej 4. roku życia co najmniej przez dwa miesiące, by lekarz zdiagnozował u dziecka zaparcie czynnościowe. Jednakże publikowane doniesienia naukowe wskazują, że im wcześniej zostanie podjęte leczenie, tym lepsze rokowanie. Kierując się tym autorzy współczesnych wytycznych opracowanych wspólnie przez North American Society for Paediatric Gastroenterology, Hepatology and Nutrition (NASPGHAN) oraz European Society for Paediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN) zdecydowali, że należy pominąć wymóg kryteriów rzymskich dotyczący utrzymywania się zaparcia przez co najmniej 2 miesiące, ponieważ to może znacznie opóźniać rozpoczęcie leczenia.
Jak się leczy zaparcie?
Opublikowano kilka różnych wytycznych dotyczących postępowania w leczeniu tego zaburzenia. Obecnie obowiązujące są wspólne wytyczne opracowane przez NASPGHAN oraz ESPGHAN w 2014 roku. Opisano w nich zasady diagnostyki i leczenia zaparcia czynnościowego. Warto jeszcze raz podkreślić, że leczenie należy rozpocząć jak najszybciej, ponieważ to zwiększa jego skuteczność. Im szybciej wdrożymy terapię, tym łatwiej przerwiemy błędne koło objawów i ich przyczyn, zanim jeszcze problem stanie się bardzo nasilony i się utrwali.Warto dodać, że uciekanie się do metod niefarmakologicznych w leczeniu dzieci z zaparciem czynnościowym nie jest skuteczne. Dane naukowe nie potwierdzają zasadności przyjmowania większej objętości płynów, podawania probiotyków i prebiotyków, a zastosowanie diety bogatoresztkowej przy istniejącym zaparciu to – jak już wspomnieliśmy – prosta droga do spotęgowania problemu. Ważna jest edukacja rodziców co do przyczyn zaparcia, jego objawów oraz dużej skuteczności leczenia, o ile będzie ono prowadzone prawidłowo i odpowiednio długo. Celem jest uzyskanie konsystencji stolca przypominającej konsystencję pasty do zębów i regularnych, codziennych wypróżnień oraz wyeliminowanie bolesności podczas defekacji. To sprawia, że dziecko przestaje bać się oddawania stolców, więc przestaje wstrzymywać stolec, a to prowadzi do stopniowej normalizacji ich częstotliwości. Bardzo ważna jest konsekwencja w terapii i jej długotrwałość. Istotne w leczeniu zaparcia czynnościowego u dzieci powyżej 4. roku życia jest też tzw. kontrolowane oddawania stolca. Chodzi o takie uregulowanie wypróżnień, by następowały codziennie o podobnej porze, w warunkach najdogodniejszych dla dziecka, np. po południu, po powrocie ze żłobka, przedszkola czy szkoły, w spokoju. Dziecko siada na nocnik lub muszlę i próbuje oddać stolec, a jeśli to się uda, otrzymuje jakąś nagrodę. Można też prowadzić kalendarzyk wypróżnień, w którym zapisujemy sukcesy, co działa na malucha motywująco.
Jakie leki stosuje się najczęściej?
Lekiem pierwszego wyboru jest glikol polietylenowy (PEG) czyli różne dostępne w aptekach makrogole.
Na drugim miejscu znajduje się laktuloza. Pozostałe leki powinno się stosować wyłącznie doraźnie.
Makrogol jest długołańcuchowym polimerem, którego działanie w leczeniu zaparcia opiera się na zjawisku osmozy. Lek ten powoduje, że do światła jelita przenika większa ilość wody, która zmiękcza i rozrzedza masy kałowe, co pozwala uzyskać prawidłową konsystencję stolca i ułatwia wypróżnienia. Makrogol nie wchłania się, nie ulega fermentacji w jelicie, nie drażni jego śluzówki, nie pobudzania układu nerwowego, nie powoduje zaburzeń jonowych ani innych niepożądanych skutków ubocznych. W całości jest wydalany wraz z kałem.
Laktuloza jest syntetycznym dwucukrem składającym się z galaktozy i fruktozy. W wyniku jej rozkładu przez mikrobiotę jelita grubego powstają substancje, które osmotycznie ściągają wodę – podobnie jak to robią makrogole. Laktuloza jest lekiem bezpiecznym, ale fermentacja bakteryjna, której podlega, powoduje czasem wzdęcia, bóle brzucha i złą tolerancję laktulozy. Ma ona zatem trochę więcej działań niepożądanych. Poza tym przeciwwskazaniem do jej stosowania jest występująca nierzadko u dzieci nietolerancja laktozy. Z kolei jej przewagą w stosunku do makrogolu jest słodki smak, przez co dzieci chętniej ją przyjmują niż mniej atrakcyjny smakowo makrogol.
Czy lekarz może modyfikować zalecane dawki makrogolu?
Przede wszystkim należy podkreślić, że makrogol to lek całkowicie bezpieczny, który nie wchłania
się z przewodu pokarmowego. Zatem modyfikowanie zalecanych dawek w razie takiej konieczności jest dopuszczalne i bezpieczne. Warto się trzymać zasady, że najważniejsze jest osiągnięcie efektu terapeutycznego w postaci w codziennie oddawanego stolca o konsystencji pasty do zębów. Jeśli dawkowanie zalecane w ulotce dołączonej do leku nie doprowadziło do osiągnięcia tego efektu, należy śmiało zwiększać dawkę aż do pożądanego skutku. U moich pacjentów, nawet u rocznych dzieci, stosuję nierzadko dawkę dwóch – trzech, a bywa że do pięciu saszetek, aż do uzyskania wodnistego wypróżnienia.
To świadczy o tym, że wszystkie zalegające masy kałowe zostały wypłukane i wówczas można zmniejszyć dawkę tak, by uzyskać stolec o pożądanej konsystencji. Często zdarza się, że i na tym etapie leczenia stosuję 2-,3-krotną dawkę zalecaną w ulotce.
Drugą bardzo ważną zasadą jest konsekwencja i długotrwałość leczenia podtrzymującego z zastosowaniem makrogolu. Powinno ono trwać co najmniej przez 2 miesiące, ale z reguły należy je prowadzić dłużej. W mojej 45-letniej praktyce leczenia zaparcia czynnościowego sprawdziła się następująca zasada: powinno być ono kontynuowane tak długo, jak długo trwało zaparcie. Jeśli było to kilka miesięcy, to lek w skutecznej dawce także podajemy codziennie przez kilka miesięcy. Wszystkie objawy zaparcia muszą ustąpić na co najmniej miesiąc przed rozpoczęciem stopniowego odstawienia leczenia. Nie należy się obawiać długotrwałego podawania leku. Zdarzało mi się robić to przez rok, dwa i trzy lata. Jeśli dotyczy ono małego pacjenta, prowadzę leczenie tak długo, aż mały pacjent wejdzie w wiek nabywania kontroli wypróżnień, czyli w praktyce zazwyczaj do 4. roku życia. Wtedy można się już z dzieckiem dogadać, więc można wprowadzić kontrolowane oddawanie stolca, system nagród i dopiero wtedy odstawiać lek.
Kolejna zasada to bardzo powolne i długotrwałe odstawianie leku. U moich pacjentów przeprowadzam
to w taki sposób, że co tydzień zmniejszam podawaną dawkę leku o jedną czwartą. Odstawianie trwa zatem co najmniej trzy tygodnie. Trzeba to robić ostrożnie, gdyż wystarczy jeden epizod zaparcia wskutek zbyt gwałtownego odstawienia leku, by pojawił się ból przy defekacji. To przywołuje u dziecka nieprzyjemne wspomnienia i ponownie wzbudza się patologiczny mechanizm błędnego koła. Wtedy problem zaparcia powraca i trzeba go leczyć od początku.
Rozmawiała Marta Maruszczak
Co to jest zaparcie?
Według klasycznej definicji zaparcie jest to oddawanie zbitych, twardych stolców rzadziej niż raz na 2 dni, z bólem towarzyszącym wypróżnieniu. Przy czym konsystencja stolca należy do typu od 1 do 3 według Bristolskiej skali uformowania stolca (skala BSF od ang. Bristol Stool Form Scale), czyli naukowej klasyfikacji dzielącej ludzki kał na 7 grup według kryteriów kształtu i konsystencji. To oznacza, że stolec jest twardszy i bardziej zbity niż pasta do zębów. Nieco inaczej wygląda kwestia prawidłowej częstotliwości oddawania stolca w odniesieniu do dzieci karmionych piersią, gdyż w tym przypadku jako normę traktuje się zarówno 10 stolców w ciągu doby, jak i jeden miękki stolec raz na 10 dni.
Jakie są przyczyny zaparcia?
Można je naukowo podzielić na dwie grupy: zaparcie mające podłoże organiczne oraz zaparcie o uwarunkowaniu czynnościowym. Te pierwsze stanowią zaledwie 5 procent wszystkich zaparć, a do ich przyczyn należą np. choroba Hischsprunga – wrodzone schorzenie polegające na braku zwojów nerwowych w jelicie grubym, a także niedoczynność tarczycy, hiperkalcemia, różnego typu choroby neurologiczne i układu mięśniowego, np. mózgowe porażenie dziecięce. Natomiast aż 95 procent – zwłaszcza w pediatrii – stanowi tzw. zaparcie czynnościowe, u podłoża którego leżą zaburzenia mające źródło w psychice. Mówiąc obrazowo, przyczyna zaparcia czynnościowego znajduje się w głowie, a nie w jelitach. Zaparcie mogą wywołać następujące wydarzenia w życiu dziecka: zbyt wczesne rozpoczynanie nauki korzystania z nocniczka polegające na częstych próbach wysadzania, często połączone z karaniem w razie niepowodzenia, toaleta niedostosowana do korzystania z niej przez dziecko, narodziny rodzeństwa, rozpoczęcie uczęszczania do żłobka, przedszkola lub szkoły, zmiana miejsca zamieszkania, problemy w rodzinie wywołujące stres u malucha itp. Na takie kłopoty dziecko może zareagować zaburzeniami wypróżnień w postaci zaparcia.
Czy to częsty problem?
Ocenia się, że 30-40 procent pacjentów przyjmowanych przez gastroenterologów, zwłaszcza przez gastroenterologów dziecięcych, stanowią cierpiący na zaparcie. Według mojej oceny problem ten dotyczy około 20 procent całej populacji dziecięcej. Jest zatem bardzo rozpowszechniony. Zanim rodzice trafią z pociechą do specjalisty, wiele błędów zdarza się popełnić zarówno im samym, jak i farmaceucie doradzającemu im w aptece oraz lekarzowi pediatrze, który opiekuje się dzieckiem.
Jakie błędy popełniają rodzice i lekarze?
Przede wszystkim problem zaparcia jest bardzo często bagatelizowany. Rodzice mają nadzieję, że sam minie, a od pediatry też nierzadko słyszą, że „wszystko z czasem się unormuje”. A to nieprawda. Z czasem problem narasta, nie znika. Drugi błąd to podejmowane przez rodziców próby poradzenia sobie z dolegliwością na własną rękę, co sprowadza się do korzystania z rad znalezionych w internecie, uzyskanych od koleżanek, krewnych, albo od farmaceuty. Kolejny błąd to stosowanie diety bogatoresztkowej jako pierwszego i podstawowego sposobu „leczenia”. Przy już istniejącym zaparciu to tylko zwiększa problem. Mówiąc obrazowo: dieta bogatoresztkowa u osoby z zaparciem działa jak przetykanie zapchanego zlewu za pomocą fusów z kawy. Sprawia ona, że mały twardy stolec zmienia się w duży twardy stolec, więc kłopoty z jego wydaleniem narastają. Niewskazane są wszystkie sposoby radzenia sobie z zaparciem polegające na „udrażnianiu” jelita od strony odbytu. Niedopuszczalne jest pomaganie niemowlęciu w wypróżnieniu za pomocą końcówki termometru. Z kolei czopki glicerynowe i wlewki doodbytnicze to wyłącznie postępowanie ratunkowe i ostateczność. Takie działania doraźne niepotrzebnie zwracają uwagę dziecka na odbyt czyli na miejsce, które jest dla niego najbardziej dolegliwe. Nie przynoszą długotrwałych efektów leczniczych, a tylko wzmacniają u dziecka strach przed oddawaniem stolca i utrwalają problem zaparcia. Zwlekanie z wizytą u specjalisty może doprowadzić do naprawdę poważnych sytuacji, w których usunięcie twardych jak kamień mas kałowych trzeba przeprowadzać ręcznie, w narkozie. Miałem kiedyś kilkuletniego pacjenta, u którego w ten sposób musiałem usunąć stolec wielkości główki dziecka! Lekarze także popełniają błędy w przypadku terapii zaparcia czynnościowego. Niestety, z moich doświadczeń wynika, że najczęściej leczenie jest nieprawidłowe i nieskuteczne. Pierwszy błąd to podawanie leków w niedostatecznej dawce. Drugi to leczenie trwające zbyt krótko – tylko do uzyskania efektu w postaci pożądanej konsystencji stolca. Trzeci: zbyt szybkie, gwałtowne odstawianie leku. Niesłuszna jest też obawa rodziców, że dziecko uzależni się od przewlekłego podawania leku, co skutkuje zbyt szybkim przerwaniem leczenia i powrotem zaparcia. Tymczasem przyzwyczaić można się nie do leków, tylko do zaparcia i wówczas szybko zacznie działać mechanizm błędnego koła, który z biegiem czasu potęguje problem.
Na czym polega patologiczny mechanizm błędnego koła w przypadku zaparcia?
Zaparcie powstaje, gdy dziecko wstrzymuje oddawanie stolca z jakiegoś powodu, np. spośród wcześniej wymienionych. Wówczas stolec zalega w jelicie grubym, gdzie dochodzi do odciągania z niego wody.
To sprawia, że ma on coraz twardszą konsystencję. W dodatku z czasem wzrasta jego objętość, ponieważ ciągle powstają nowe masy kałowe. Wypróżnienie staje się coraz trudniejsze i powoduje coraz większy ból. Naturalną i zrozumiałą reakcją dziecka na bolesne wypróżnienie jest wstrzymywanie kolejnych. Ze strachu dochodzi do wykształcenia mechanizmów zapobiegających defekacji, tzw. zachowań retencyjnych. Powstaje patologiczny mechanizm błędnego koła:

Zaburzenie nasila się. Efektem długotrwałych zachowań retencyjnych może być brudzenie bielizny i popuszczanie stolca, oddawanie dużych ilości gazów, bóle brzucha, utrata apetytu oraz problemy
dziecka w kontaktach z rówieśnikami.
Jak wygląda diagnostyka zaparcia?
W rozpoznawaniu zaparcia czynnościowego powszechnie stosowane są IV kryteria rzymskie mówiące o całym spektrum zaburzeń czynnościowych przewodu pokarmowego, w tym także o zaparciu. Rozpoznania dokonuje się na podstawie wywiadu i badania przedmiotowego. Wywiad jest bardzo ważny i powinien zawierać pytania dotyczące częstości oddawania stolca, jego konsystencji i objętości. Obejmuje też pytanie rodziców o tzw. zachowania retencyjne u dziecka. Są to charakterystyczne zachowania pojawiające się, kiedy odczuwając parcie na stolec dziecko stara się wstrzymać wypróżnienie. Przerywa wtedy zabawę lub inne zajęcie, któremu właśnie się oddawało. Zastyga w bezruchu lub kuca i przysiada na pięcie, może też napinać mięśnie, wspinać się na palce, krzyżować lub usztywniać nogi. Często chowa się w kącie czy za zasłoną, albo ucieka na chwilę do innego pomieszczenia. Należy też zapytać o epizody brudzenia bielizny, jeśli dziecko opanowało już kontrolę oddawania stolca (co zwykle następuje w pełni około 4. – 5. roku życia). Inną bardzo istotną dla lekarza informacją jest to, w jakim czasie po porodzie noworodek oddał smółkę. Niestety mimo licznych monitów ze strony gastroenterologów dziecięcych nie udało się doprowadzić do tego, by takie dane wpisywano na oddziałach położniczych do książeczki zdrowia dziecka. To pomagałoby nam w stawianiu diagnozy. Jeżeli bowiem oddanie smółki nastąpiło do 24 godzin od urodzenia, rozpoznanie choroby Hischprunga jest niezwykle mało prawdopodobne. Dla gastroenterologa to informacja bardzo ważna, więc położnicy lub osoby prowadzące szkoły rodzenia powinny informować kobiety w ciąży, żeby same to notowały w książeczce zdrowia dziecka.
Reasumując: Jeśli wywiad jest jasny i jednoznaczny, nie ma potrzeby przeprowadzać u dziecka żadnych badań dodatkowych. Jedynie w rzadkich, uzasadnionych przypadkach można zdecydować się na badanie per rectum. Takie badanie przedmiotowe pozwala stwierdzić masy kałowe zalegające w bańce odbytnicy. Należy wszakże pamiętać, że dla małego pacjenta cierpiącego na zaparcie jest ono przykre i może spowodować uraz psychiczny.
Na podstawie IV kryteriów rzymskich zaparcie czynnościowe u dziecka stwierdza się przy spełnieniu przynajmniej dwóch spośród tych kryteriów (patrz: Tabela 1 i 2). Zakładają one, że objawy u dzieci do 4. roku życia powinny utrzymywać się przynajmniej miesiąc, a powyżej 4. roku życia co najmniej przez dwa miesiące, by lekarz zdiagnozował u dziecka zaparcie czynnościowe. Jednakże publikowane doniesienia naukowe wskazują, że im wcześniej zostanie podjęte leczenie, tym lepsze rokowanie. Kierując się tym autorzy współczesnych wytycznych opracowanych wspólnie przez North American Society for Paediatric Gastroenterology, Hepatology and Nutrition (NASPGHAN) oraz European Society for Paediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN) zdecydowali, że należy pominąć wymóg kryteriów rzymskich dotyczący utrzymywania się zaparcia przez co najmniej 2 miesiące, ponieważ to może znacznie opóźniać rozpoczęcie leczenia.


Jak się leczy zaparcie?
Opublikowano kilka różnych wytycznych dotyczących postępowania w leczeniu tego zaburzenia. Obecnie obowiązujące są wspólne wytyczne opracowane przez NASPGHAN oraz ESPGHAN w 2014 roku. Opisano w nich zasady diagnostyki i leczenia zaparcia czynnościowego. Warto jeszcze raz podkreślić, że leczenie należy rozpocząć jak najszybciej, ponieważ to zwiększa jego skuteczność. Im szybciej wdrożymy terapię, tym łatwiej przerwiemy błędne koło objawów i ich przyczyn, zanim jeszcze problem stanie się bardzo nasilony i się utrwali.Warto dodać, że uciekanie się do metod niefarmakologicznych w leczeniu dzieci z zaparciem czynnościowym nie jest skuteczne. Dane naukowe nie potwierdzają zasadności przyjmowania większej objętości płynów, podawania probiotyków i prebiotyków, a zastosowanie diety bogatoresztkowej przy istniejącym zaparciu to – jak już wspomnieliśmy – prosta droga do spotęgowania problemu. Ważna jest edukacja rodziców co do przyczyn zaparcia, jego objawów oraz dużej skuteczności leczenia, o ile będzie ono prowadzone prawidłowo i odpowiednio długo. Celem jest uzyskanie konsystencji stolca przypominającej konsystencję pasty do zębów i regularnych, codziennych wypróżnień oraz wyeliminowanie bolesności podczas defekacji. To sprawia, że dziecko przestaje bać się oddawania stolców, więc przestaje wstrzymywać stolec, a to prowadzi do stopniowej normalizacji ich częstotliwości. Bardzo ważna jest konsekwencja w terapii i jej długotrwałość. Istotne w leczeniu zaparcia czynnościowego u dzieci powyżej 4. roku życia jest też tzw. kontrolowane oddawania stolca. Chodzi o takie uregulowanie wypróżnień, by następowały codziennie o podobnej porze, w warunkach najdogodniejszych dla dziecka, np. po południu, po powrocie ze żłobka, przedszkola czy szkoły, w spokoju. Dziecko siada na nocnik lub muszlę i próbuje oddać stolec, a jeśli to się uda, otrzymuje jakąś nagrodę. Można też prowadzić kalendarzyk wypróżnień, w którym zapisujemy sukcesy, co działa na malucha motywująco.
Jakie leki stosuje się najczęściej?
Lekiem pierwszego wyboru jest glikol polietylenowy (PEG) czyli różne dostępne w aptekach makrogole.
Na drugim miejscu znajduje się laktuloza. Pozostałe leki powinno się stosować wyłącznie doraźnie.
Makrogol jest długołańcuchowym polimerem, którego działanie w leczeniu zaparcia opiera się na zjawisku osmozy. Lek ten powoduje, że do światła jelita przenika większa ilość wody, która zmiękcza i rozrzedza masy kałowe, co pozwala uzyskać prawidłową konsystencję stolca i ułatwia wypróżnienia. Makrogol nie wchłania się, nie ulega fermentacji w jelicie, nie drażni jego śluzówki, nie pobudzania układu nerwowego, nie powoduje zaburzeń jonowych ani innych niepożądanych skutków ubocznych. W całości jest wydalany wraz z kałem.
Laktuloza jest syntetycznym dwucukrem składającym się z galaktozy i fruktozy. W wyniku jej rozkładu przez mikrobiotę jelita grubego powstają substancje, które osmotycznie ściągają wodę – podobnie jak to robią makrogole. Laktuloza jest lekiem bezpiecznym, ale fermentacja bakteryjna, której podlega, powoduje czasem wzdęcia, bóle brzucha i złą tolerancję laktulozy. Ma ona zatem trochę więcej działań niepożądanych. Poza tym przeciwwskazaniem do jej stosowania jest występująca nierzadko u dzieci nietolerancja laktozy. Z kolei jej przewagą w stosunku do makrogolu jest słodki smak, przez co dzieci chętniej ją przyjmują niż mniej atrakcyjny smakowo makrogol.
Czy lekarz może modyfikować zalecane dawki makrogolu?
Przede wszystkim należy podkreślić, że makrogol to lek całkowicie bezpieczny, który nie wchłania
się z przewodu pokarmowego. Zatem modyfikowanie zalecanych dawek w razie takiej konieczności jest dopuszczalne i bezpieczne. Warto się trzymać zasady, że najważniejsze jest osiągnięcie efektu terapeutycznego w postaci w codziennie oddawanego stolca o konsystencji pasty do zębów. Jeśli dawkowanie zalecane w ulotce dołączonej do leku nie doprowadziło do osiągnięcia tego efektu, należy śmiało zwiększać dawkę aż do pożądanego skutku. U moich pacjentów, nawet u rocznych dzieci, stosuję nierzadko dawkę dwóch – trzech, a bywa że do pięciu saszetek, aż do uzyskania wodnistego wypróżnienia.
To świadczy o tym, że wszystkie zalegające masy kałowe zostały wypłukane i wówczas można zmniejszyć dawkę tak, by uzyskać stolec o pożądanej konsystencji. Często zdarza się, że i na tym etapie leczenia stosuję 2-,3-krotną dawkę zalecaną w ulotce.
Drugą bardzo ważną zasadą jest konsekwencja i długotrwałość leczenia podtrzymującego z zastosowaniem makrogolu. Powinno ono trwać co najmniej przez 2 miesiące, ale z reguły należy je prowadzić dłużej. W mojej 45-letniej praktyce leczenia zaparcia czynnościowego sprawdziła się następująca zasada: powinno być ono kontynuowane tak długo, jak długo trwało zaparcie. Jeśli było to kilka miesięcy, to lek w skutecznej dawce także podajemy codziennie przez kilka miesięcy. Wszystkie objawy zaparcia muszą ustąpić na co najmniej miesiąc przed rozpoczęciem stopniowego odstawienia leczenia. Nie należy się obawiać długotrwałego podawania leku. Zdarzało mi się robić to przez rok, dwa i trzy lata. Jeśli dotyczy ono małego pacjenta, prowadzę leczenie tak długo, aż mały pacjent wejdzie w wiek nabywania kontroli wypróżnień, czyli w praktyce zazwyczaj do 4. roku życia. Wtedy można się już z dzieckiem dogadać, więc można wprowadzić kontrolowane oddawanie stolca, system nagród i dopiero wtedy odstawiać lek.
Kolejna zasada to bardzo powolne i długotrwałe odstawianie leku. U moich pacjentów przeprowadzam
to w taki sposób, że co tydzień zmniejszam podawaną dawkę leku o jedną czwartą. Odstawianie trwa zatem co najmniej trzy tygodnie. Trzeba to robić ostrożnie, gdyż wystarczy jeden epizod zaparcia wskutek zbyt gwałtownego odstawienia leku, by pojawił się ból przy defekacji. To przywołuje u dziecka nieprzyjemne wspomnienia i ponownie wzbudza się patologiczny mechanizm błędnego koła. Wtedy problem zaparcia powraca i trzeba go leczyć od początku.
Rozmawiała Marta Maruszczak








