Czy Agencja Rozwoju Szpitali pomoże – analiza zobowiązań

– Powołanie ARS bez poprawy funkcjonowania szpitalnictwa nie przyniesie zamierzonych efektów. Długi placówek nie wynikają ze złego zarządzania, ale ze zbyt dużej liczby podmiotów będących organami założycielskimi, braku współpracy między szpitalami i zbyt niskiej wyceny świadczeń – piszą Katarzyna Głowala i Paweł Łęgosz w „Menedżerze Zdrowia”.
Analiza Katarzyny Głowali ze Szkoły Głównej Handlowej, byłej wiceminister zdrowia, oraz dr. hab. n. med. Pawła Łęgosza z Katedry i Kliniki Ortopedii i Traumatologii Narządu Ruchu Uniwersyteckiego Centrum Klinicznego Warszawskiego Uniwersytetu Medycznego, zastępcy kierownika kliniki, dyrektora ds. lecznictwa UCK WUM SKDJ:
– W przedstawionych przez Ministerstwo Zdrowia „Założeniach reformy podmiotów wykonujących działalność leczniczą w rodzaju świadczenia szpitalne” wskazano, że zaprojektowane przez resortowy zespół rozwiązania mają na celu uzyskanie następujących efektów:
– optymalizacja jakości leczenia i poziomu bezpieczeństwa pacjenta – wdrożenie systemowych rozwiązań dotyczących jakości i efektów leczenia (koncentracja leczenia specjalistycznego) oraz zwiększenie dostępności udzielanych świadczeń,
– prowadzenie spójnej polityki w zakresie zabezpieczenia świadczeń medycznych – optymalnego zabezpieczenia potrzeb zdrowotnych obywateli, zgodnego z mapami potrzeb zdrowotnych i planami transformacji,
– utworzenie profesjonalnego, scentralizowanego systemu nadzoru poprzez powołanie Agencji Rozwoju Szpitali, której zasadniczym celem będzie zapewnienie rozwoju sektora szpitalnego oraz wspieranie procesów restrukturyzacyjnych szpitali,
– wsparcie inwestycji – skoordynowanie działań na rzecz rozwoju szpitalnictwa, skierowanie dodatkowych pieniędzy z różnych źródeł: budżetu państwa, funduszy unijnych, funduszy celowych zarządzanych przez ministra zdrowia,
– wdrożenie skutecznych mechanizmów restrukturyzacyjnych poprawiających rentowność szpitali i ich stabilność finansową,
– restrukturyzacja zobowiązań szpitali,
– koordynacja i optymalizacja wykorzystania bazy materialnej systemu, uporządkowanie struktury świadczeniodawców oraz wprowadzenie mechanizmów stymulujących integrację i koordynację świadczeń, a co za tym idzie – brak dublowania oferowanych świadczeń i eliminacja konieczności utrzymywania w części szpitali wykwalifikowanego personelu medycznego,
– uniknięcie konkurowania pomiędzy szpitalami o tych samych pacjentów i kontrakty z Narodowym Funduszem Zdrowia,
– wykorzystanie efektu skali, interwencje obejmujące wszystkie podmioty, np. wymiana sprzętu, zakupy wspólne, stworzenie centrum usług dla szpitali,
– efektywniejsze wykorzystanie dostępnych zasobów kadrowych (koncentracja) i nowoczesnej infrastruktury medycznej.
Zgodnie z omawianym dokumentem w toku prac koncepcyjnych zespołu założono powołanie Agencji Rozwoju Szpitali (ARS), która będzie odpowiedzialna m.in. za pozyskiwanie danych dotyczących funkcjonowania szpitali oraz ich sytuacji ekonomiczno-finansowej. Na podstawie analizy zebranych danych ARS będzie dokonywała oceny szpitali obejmującej sytuację ekonomiczno-finansową, a także działalność operacyjną (np. strukturę i stopień realizacji świadczeń opieki zdrowotnej), zdolność realizacji świadczeń zgodnie z mapami potrzeb zdrowotnych oraz jakość udzielanych świadczeń (we współpracy z NFZ). Agencja będzie przyznawała szpitalowi odpowiednią kategorię odnoszącą się do sytuacji ekonomiczno-finansowej i pozostałych elementów oceny wskazanych powyżej. Będzie monitorowała realizację i efektywność programów restrukturyzacyjnych, a w przypadku ich braku czasowo przejmowała zarządzanie szpitalami.
Analizując szczegółowo dokument, a także rekomendacje zespołu powołanego przez ministra zdrowia, można mieć spore wątpliwości, czy wskazane rozwiązania przyczynią się do osiągnięcia założonych w dokumencie celów i rozwiązania problemów polskiego szpitalnictwa.
Czy za chęcią reformy polskiego szpitalnictwa nie powinny pójść zmiany organizacyjne przyczyniające się do zmniejszenia zadłużenia szpitali?
Dane przedstawione przez Centrum e-Zdrowia w biuletynie statystycznym za lata 2008–2019 w zakresie finansów podmiotów, dla których organem założycielskim jest jednostka samorządu terytorialnego, obejmujące wielkość przychodów, liczbę jednostek (podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego), sumę zobowiązań ogółem i sumę zobowiązań wymagalnych w latach 2008–2019 zawiera tabela 1.
Tabela 1. Wielkość przychodów, zobowiązań ogółem, zobowiązań wymagalnych podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego w latach 2008–2019 (w złotych)
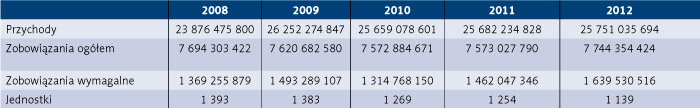
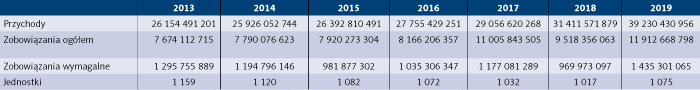
W analizowanym okresie przychody podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, wzrosły o 15 353 955 156 zł, czyli o 164,3 proc., a jednocześnie spadła liczba tych podmiotów z 1393 w 2008 r. do 1075 w 2019 r., przy czym w 2019 r. w stosunku do 2018 r. nastąpił wzrost liczby podmiotów o 58: 13 nowych podmiotów powstało w województwie mazowieckim, 15 w województwie śląskim, natomiast cztery podmioty zostały zlikwidowane w województwie kujawsko-pomorskim i dwa w województwie podlaskim.
W 2008 r. przychody podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, wyniosły 23 876 475 800 zł, natomiast w 2019 r. ukształtowały się na poziomie 39 230 430 956 zł. Jeżeli chodzi o zobowiązania tych podmiotów, to ich wartość w 2008 r. wyniosła 7 694 303 422 zł, natomiast w 2019 r. – 11 912 668 798 zł, co oznacza wzrost w stosunku do 2008 r. o 154,8 proc., czyli o 4 218 365 376 zł. Zobowiązania wymagalne w 2008 r. kształtowały się na poziomie 1 368 255 879 zł, a w 2019 r. – 1 435 301 065 zł, co oznacza wzrost w stosunku do 2008 r. o 104,8 proc., czyli o 66 045 186 zł.
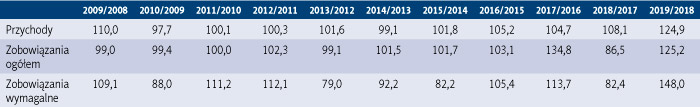
Niestety, dynamika przyrostu przychodów w badanym okresie nie była większa niż dynamika przyrostu zobowiązań i zobowiązań wymagalnych. Można to zauważyć szczególnie w 2019 r., kiedy zobowiązania ogółem wzrosły o 25,2 proc. w stosunku do 2018 r. przy wzroście przychodów o 24,9 proc. i wzroście zobowiązań wymagalnych o 48 proc. Dynamikę tych wielkości w latach 2008–2019 przedstawiono w tabeli 2.
Tabela 2. Dynamika przychodów, zobowiązań ogółem i zobowiązań wymagalnych podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego w latach 2008–2019 (w procentach)
W związku z powyższym warto przeanalizować strukturę zobowiązań ogółem w badanym okresie.
Tabela 3 przedstawia strukturę podmiotową zobowiązań ogółem w latach 2008–2019 placówek, dla których organem założycielskim są jednostki samorządu terytorialnego.
Tabela 3. Struktura podmiotowa zobowiązań ogółem placówek, dla których organem założycielskim są jednostki samorządu terytorialnego w latach 2008–2019
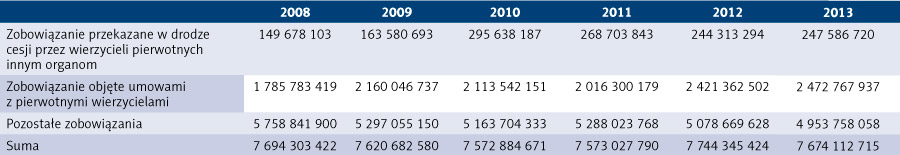
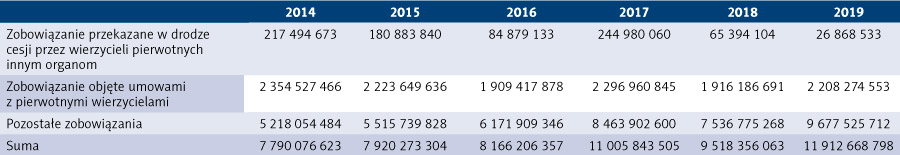
Najmniejszy udział w zobowiązaniach ogółem podmiotów, dla których organami założycielskimi są jednostki samorządu terytorialnego, mają zobowiązania przekazane w drodze cesji przez wierzycieli pierwotnych innym organom – w 2008 r. stanowiły one 1,95 proc. zobowiązań ogółem, czyli 149 678 103 zł, następnie wzrosły do poziomu 3,23 proc. w 2013 r., czyli do kwoty 247 586 720 zł, by następnie spaść do poziomu 0,23 proc. zobowiązań ogółem, czyli 26 868 533 zł, w 2019 r. Zobowiązania objęte umowami z pierwotnymi wierzycielami w 2008 r. stanowiły 23,21 proc. zobowiązań ogółem, czyli w ujęciu kwotowym 1 785 783 419 zł, w 2013 r. ich udział w zobowiązaniach ogółem wzrósł do 32,22 proc., czyli 2 472 767 937 zł, natomiast w 2019 r. wyniósł 18,54 proc., czyli 2 208 274 553 zł.
Największy odsetek zobowiązań ogółem stanowią pozostałe zobowiązania – w 2008 r. było to 74,85 proc., czyli 5 758 841 900 zł, natomiast w 2019 r. 81,24 proc., czyli 9 677 525 712 zł.
Inną strukturę zobowiązań ogółem – w ujęciu przedmiotowym – przedstawia tabela 4.
Tabela 4. Struktura przedmiotowa zobowiązań ogółem podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, w latach 2008–2019
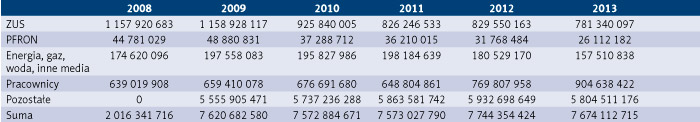
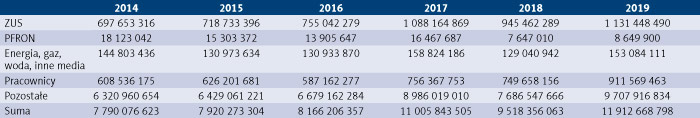
Zobowiązania wobec Zakładu Ubezpieczeń Społecznych (ZUS) w zobowiązaniach ogółem podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, w 2009 r. stanowiły 15,21 proc., co daje kwotę 1 158 928 117 zł. W badanym okresie udział zobowiązań wobec ZUS zmalał i w 2019 r. wyniósł 9,50 proc., co stanowi kwotę 1 131 448 490 zł. Zobowiązania wobec Państwowego Funduszu Rehabilitacji Osób Niepełnosprawnych (PFRON) w 2008 r. stanowiły 2,22 proc. zobowiązań ogółem, co daje kwotę 44 781 029 zł, a w 2019 r. już tylko 0,07 proc., czyli 8 649 900 zł. Opłaty za energię, gaz, wodę i media w 2009 r. stanowiły 2,59 proc. zobowiązań ogółem, co stanowi kwotę 174 620 096 zł, natomiast w 2019 r. 1,29 proc., czyli 53 084 111 zł. Udział zobowiązań wobec pracowników w zobowiązaniach ogółem w 2009 r. wyniósł 8,65 proc., a więc 197 558 083 zł. Najwyższy udział tego zobowiązania w zobowiązaniach ogółem wyniósł 11,79 proc. w 2013 r., czyli 904 638 422 zł, natomiast na koniec 2019 r. było to 7,65 proc. i 911 569 463 zł.
Należy zaznaczyć, że w 2018 r. zobowiązania te wyniosły 749 658 156 zł, czyli ich wzrost w 2019 r. w stosunku do 2018 r. wyniósł 121,60 proc., co było efektem uchwalenia 5 lipca 2018 r. zmiany ustawy o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych oraz niektórych innych ustaw. Na tej podstawie przyznano podwyżki wynagrodzeń lekarzom i lekarzom dentystom, ponieważ zobowiązano podmioty lecznicze do ich wypłaty. Pozostałe zobowiązania w 2019 r. stanowiły 72,91 proc. zobowiązań ogółem, czyli wyniosły 5 555 905 471 zł, natomiast w 2019 r. udział ten wzrósł do 81,49 proc., czyli 9 707 916 834 zł.
Powyższe dane wskazują, że problem zadłużenia podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, ma swoje przyczyny w zwiększających się kosztach polskiego systemu ochrony zdrowia. W celu szczegółowego zbadania przyczyn rosnących kosztów szpitali powyższe dane dotyczące sytuacji finansowej podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, należy uzupełnić o analizę wskaźników dotyczących liczby i rozmieszczenia oddziałów i łóżek szpitalnych, a także analizę obłożenia tych łóżek (by pokazać problem, posłużono się danymi ogólnymi, bez wyodrębniania poszczególnych dziedzin medycyny).
Liczbę oddziałów, liczbę łóżek i średnie obłożenie łóżek w szpitalnictwie z podziałem na poszczególne województwa w latach 2016–2019 przedstawia tabela 5.
Tabela 5. Liczba oddziałów, liczba łóżek i średnie obłożenie łóżek w szpitalnictwie z podziałem na poszczególne województwa w latach 2016–2019
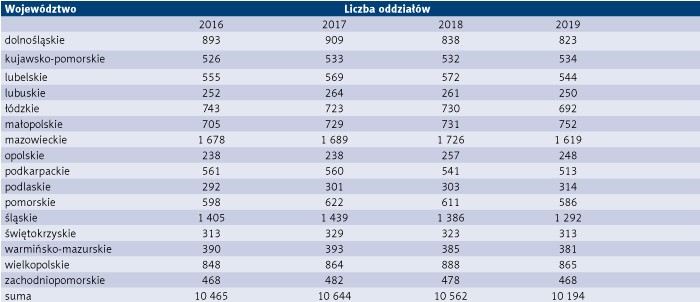
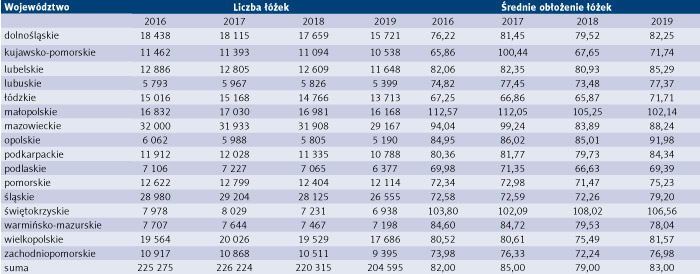
Z powyższych danych wynika, że w 2017 r. w stosunku do 2016 r. nastąpił wzrost liczby oddziałów i liczby łóżek, odpowiednio o 179 i 949, a co za tym idzie – wzrost średniego obłożenia łóżek z 82 proc. do 85 proc.
Rok 2018 w stosunku do 2017 i 2019 w stosunku do 2018 to likwidacja oddziałów (per saldo o 450) i zmniejszenie liczby łóżek (per saldo o 21 629), a w związku z tym spadek w 2018 r. średniego obłożenia łóżek do poziomu 79 proc. i wzrost w 2019 r. do 83 proc. kosztem likwidacji łóżek. Ponadto należy zauważyć, że zgodnie z metodyką taryfikacji świadczeń opieki zdrowotnej określoną przez Agencję Oceny Technologii Medycznych i Taryfikacji (AOTMiT) za poziom obłożenia zakładającego efektywne wykorzystanie zasobów uważa się średnie obłożenie w wysokości 74 proc., co wskazuje, że w analizowanym czasie realizowano efektywne wykorzystanie zasobów. Wyniki analizy średniego obłożenia łóżek na poziomie jednostek samorządu terytorialnego (JST) w każdym województwie przedstawiono w tabeli 6.
Tabela 6. Liczba jednostek samorządu terytorialnego (JST), w których wskaźnik średniego obłożenia łóżek jest równy lub większy 74 proc. z podziałem na poszczególne województwa w latach 2016–2019
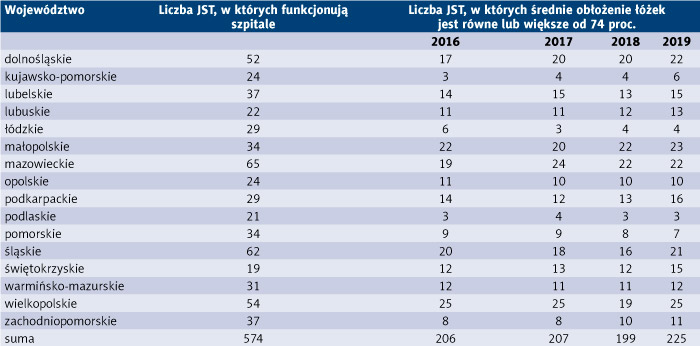
Z danych ujętych w tabeli 6 wynika, że w 2016 r. tylko 36 proc. wszystkich JST posiadających szpitale efektywnie wykorzystywało zasoby, w 2017 r. 36 proc., w 2018 r. 35 proc., natomiast w 2019 r. 40 proc. Wskaźnik ten jest najwyższy w województwie małopolskim – w 2016 r. 65 proc. JST efektywnie wykorzystywało zasoby, w 2017 r. 59 proc., w 2018 r. 65 proc., natomiast w 2019 r. 68 proc., a także w województwie świętokrzyskim – w 2016 r. 64 proc. JST efektywnie wykorzystywało zasoby, w 2017 r. 69 proc., w 2018 r. 64 proc., a w 2019 r. 79 proc. Niski wskaźnik występuje w województwach: kujawsko-pomorskim (w 2016 r. 12 proc., w 2017 r. 16 proc., w 2018 r. 16 proc., w 2019 r. 24 proc.), łódzkim (w 2016 r. 21 proc., w 2017 r. 11 proc., w 2018 r. 14 proc., w 2019 r. 14 proc.) oraz podlaskim (w 2016 r. 15 proc., w 2017 r. 19 proc., w 2018 r. 15 proc., w 2019 r. 15 proc.).
Z powyższych danych można wyciągnąć niepokojący wniosek, że w polskim systemie szpitalnictwa nie ma koordynacji w zakresie udzielanych świadczeń, a co za tym idzie – duża liczba podmiotów założycielskich konkuruje ze sobą zamiast współpracować. Dochodzi również do sytuacji, gdy JST jest organem założycielskim dla dwóch podmiotów leczniczych posiadających w swojej strukturze takie same oddziały szpitalne. Przykładowo starosta radomski jest organem założycielskim dla Samodzielnego Publicznego Zespołu Zakładów Opieki Zdrowotnej w Pionkach im. Lecha i Marii Kaczyńskich – Pary Prezydenckiej. Placówka ta posiada następujące oddziały: chirurgii ogólnej (18 łóżek), chorób wewnętrznych (35 łóżek), ginekologiczno-położniczy (4 łóżka), rehabilitacji (30 łóżek) oraz Zakład Opiekuńczo-Leczniczy (86 łóżek). Ten sam starosta radomski jest organem założycielskim dla Samodzielnego Publicznego Zespołu Zakładów Opieki Zdrowotnej – Szpitala w Iłży, który posiada następujące oddziały: wewnętrzny (42 łóżka), pediatrii (14 łóżek), anestezjologii i intensywnej terapii (3 łóżka), ginekologii i położnictwa z opieką nad noworodkiem (26 łóżek), chirurgii ogólnej (17 łóżek) oraz Zakład Opiekuńczo-Leczniczy (40 łóżek).
Odległość pomiędzy tymi szpitalami to ok. 50 km, czyli 45–50 minut jazdy samochodem. Można sądzić, że w tych dwóch szpitalach pracuje przeważnie ta sama kadra medyczna, a obłożenie łóżek na większości oddziałów wynosi mniej niż 74 proc.
Oddzielną kwestią jest niska wycena świadczeń szpitalnych, na co zwróciła uwagę Najwyższa Izba Kontroli w ostatnim raporcie z 24 sierpnia 2021 r. pod nazwą „Wycena świadczeń opieki zdrowotnej finansowanych ze środków publicznych”.
Podsumowując – powołanie ARS bez poprawy funkcjonowania szpitalnictwa w Polsce nie przyniesie zamierzonych efektów. Zadłużenie szpitali jest konsekwencją złej organizacji systemu, która nie zachęca zarządzających ani organów założycielskich do efektywniejszego wydawania środków publicznych, a czasami tylko do realizacji lokalnych ambicji politycznych. Można wręcz stwierdzić, że zadłużenie szpitali nie wynika w większości przypadków ze złego zarządzania nimi, ale raczej ze zbyt dużej liczby podmiotów będących organami założycielskimi, braku współpracy pomiędzy szpitalami i zbyt niskiej wyceny świadczeń szpitalnych.
Tekst opublikowano w „Menedżerze Zdrowia” 7–8/2021. Czasopismo można zamówić na stronie: www.termedia.pl/mz/prenumerata.
Przeczytaj także: „Jesteśmy zbyt szpitalocentryczni” i „Za dużo leczymy w szpitalach”.

– W przedstawionych przez Ministerstwo Zdrowia „Założeniach reformy podmiotów wykonujących działalność leczniczą w rodzaju świadczenia szpitalne” wskazano, że zaprojektowane przez resortowy zespół rozwiązania mają na celu uzyskanie następujących efektów:
– optymalizacja jakości leczenia i poziomu bezpieczeństwa pacjenta – wdrożenie systemowych rozwiązań dotyczących jakości i efektów leczenia (koncentracja leczenia specjalistycznego) oraz zwiększenie dostępności udzielanych świadczeń,
– prowadzenie spójnej polityki w zakresie zabezpieczenia świadczeń medycznych – optymalnego zabezpieczenia potrzeb zdrowotnych obywateli, zgodnego z mapami potrzeb zdrowotnych i planami transformacji,
– utworzenie profesjonalnego, scentralizowanego systemu nadzoru poprzez powołanie Agencji Rozwoju Szpitali, której zasadniczym celem będzie zapewnienie rozwoju sektora szpitalnego oraz wspieranie procesów restrukturyzacyjnych szpitali,
– wsparcie inwestycji – skoordynowanie działań na rzecz rozwoju szpitalnictwa, skierowanie dodatkowych pieniędzy z różnych źródeł: budżetu państwa, funduszy unijnych, funduszy celowych zarządzanych przez ministra zdrowia,
– wdrożenie skutecznych mechanizmów restrukturyzacyjnych poprawiających rentowność szpitali i ich stabilność finansową,
– restrukturyzacja zobowiązań szpitali,
– koordynacja i optymalizacja wykorzystania bazy materialnej systemu, uporządkowanie struktury świadczeniodawców oraz wprowadzenie mechanizmów stymulujących integrację i koordynację świadczeń, a co za tym idzie – brak dublowania oferowanych świadczeń i eliminacja konieczności utrzymywania w części szpitali wykwalifikowanego personelu medycznego,
– uniknięcie konkurowania pomiędzy szpitalami o tych samych pacjentów i kontrakty z Narodowym Funduszem Zdrowia,
– wykorzystanie efektu skali, interwencje obejmujące wszystkie podmioty, np. wymiana sprzętu, zakupy wspólne, stworzenie centrum usług dla szpitali,
– efektywniejsze wykorzystanie dostępnych zasobów kadrowych (koncentracja) i nowoczesnej infrastruktury medycznej.
Zgodnie z omawianym dokumentem w toku prac koncepcyjnych zespołu założono powołanie Agencji Rozwoju Szpitali (ARS), która będzie odpowiedzialna m.in. za pozyskiwanie danych dotyczących funkcjonowania szpitali oraz ich sytuacji ekonomiczno-finansowej. Na podstawie analizy zebranych danych ARS będzie dokonywała oceny szpitali obejmującej sytuację ekonomiczno-finansową, a także działalność operacyjną (np. strukturę i stopień realizacji świadczeń opieki zdrowotnej), zdolność realizacji świadczeń zgodnie z mapami potrzeb zdrowotnych oraz jakość udzielanych świadczeń (we współpracy z NFZ). Agencja będzie przyznawała szpitalowi odpowiednią kategorię odnoszącą się do sytuacji ekonomiczno-finansowej i pozostałych elementów oceny wskazanych powyżej. Będzie monitorowała realizację i efektywność programów restrukturyzacyjnych, a w przypadku ich braku czasowo przejmowała zarządzanie szpitalami.
Analizując szczegółowo dokument, a także rekomendacje zespołu powołanego przez ministra zdrowia, można mieć spore wątpliwości, czy wskazane rozwiązania przyczynią się do osiągnięcia założonych w dokumencie celów i rozwiązania problemów polskiego szpitalnictwa.
Czy za chęcią reformy polskiego szpitalnictwa nie powinny pójść zmiany organizacyjne przyczyniające się do zmniejszenia zadłużenia szpitali?
Dane przedstawione przez Centrum e-Zdrowia w biuletynie statystycznym za lata 2008–2019 w zakresie finansów podmiotów, dla których organem założycielskim jest jednostka samorządu terytorialnego, obejmujące wielkość przychodów, liczbę jednostek (podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego), sumę zobowiązań ogółem i sumę zobowiązań wymagalnych w latach 2008–2019 zawiera tabela 1.
Tabela 1. Wielkość przychodów, zobowiązań ogółem, zobowiązań wymagalnych podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego w latach 2008–2019 (w złotych)


W analizowanym okresie przychody podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, wzrosły o 15 353 955 156 zł, czyli o 164,3 proc., a jednocześnie spadła liczba tych podmiotów z 1393 w 2008 r. do 1075 w 2019 r., przy czym w 2019 r. w stosunku do 2018 r. nastąpił wzrost liczby podmiotów o 58: 13 nowych podmiotów powstało w województwie mazowieckim, 15 w województwie śląskim, natomiast cztery podmioty zostały zlikwidowane w województwie kujawsko-pomorskim i dwa w województwie podlaskim.
W 2008 r. przychody podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, wyniosły 23 876 475 800 zł, natomiast w 2019 r. ukształtowały się na poziomie 39 230 430 956 zł. Jeżeli chodzi o zobowiązania tych podmiotów, to ich wartość w 2008 r. wyniosła 7 694 303 422 zł, natomiast w 2019 r. – 11 912 668 798 zł, co oznacza wzrost w stosunku do 2008 r. o 154,8 proc., czyli o 4 218 365 376 zł. Zobowiązania wymagalne w 2008 r. kształtowały się na poziomie 1 368 255 879 zł, a w 2019 r. – 1 435 301 065 zł, co oznacza wzrost w stosunku do 2008 r. o 104,8 proc., czyli o 66 045 186 zł.
Niestety, dynamika przyrostu przychodów w badanym okresie nie była większa niż dynamika przyrostu zobowiązań i zobowiązań wymagalnych. Można to zauważyć szczególnie w 2019 r., kiedy zobowiązania ogółem wzrosły o 25,2 proc. w stosunku do 2018 r. przy wzroście przychodów o 24,9 proc. i wzroście zobowiązań wymagalnych o 48 proc. Dynamikę tych wielkości w latach 2008–2019 przedstawiono w tabeli 2.
Tabela 2. Dynamika przychodów, zobowiązań ogółem i zobowiązań wymagalnych podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego w latach 2008–2019 (w procentach)

W związku z powyższym warto przeanalizować strukturę zobowiązań ogółem w badanym okresie.
Tabela 3 przedstawia strukturę podmiotową zobowiązań ogółem w latach 2008–2019 placówek, dla których organem założycielskim są jednostki samorządu terytorialnego.
Tabela 3. Struktura podmiotowa zobowiązań ogółem placówek, dla których organem założycielskim są jednostki samorządu terytorialnego w latach 2008–2019


Najmniejszy udział w zobowiązaniach ogółem podmiotów, dla których organami założycielskimi są jednostki samorządu terytorialnego, mają zobowiązania przekazane w drodze cesji przez wierzycieli pierwotnych innym organom – w 2008 r. stanowiły one 1,95 proc. zobowiązań ogółem, czyli 149 678 103 zł, następnie wzrosły do poziomu 3,23 proc. w 2013 r., czyli do kwoty 247 586 720 zł, by następnie spaść do poziomu 0,23 proc. zobowiązań ogółem, czyli 26 868 533 zł, w 2019 r. Zobowiązania objęte umowami z pierwotnymi wierzycielami w 2008 r. stanowiły 23,21 proc. zobowiązań ogółem, czyli w ujęciu kwotowym 1 785 783 419 zł, w 2013 r. ich udział w zobowiązaniach ogółem wzrósł do 32,22 proc., czyli 2 472 767 937 zł, natomiast w 2019 r. wyniósł 18,54 proc., czyli 2 208 274 553 zł.
Największy odsetek zobowiązań ogółem stanowią pozostałe zobowiązania – w 2008 r. było to 74,85 proc., czyli 5 758 841 900 zł, natomiast w 2019 r. 81,24 proc., czyli 9 677 525 712 zł.
Inną strukturę zobowiązań ogółem – w ujęciu przedmiotowym – przedstawia tabela 4.
Tabela 4. Struktura przedmiotowa zobowiązań ogółem podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, w latach 2008–2019


Zobowiązania wobec Zakładu Ubezpieczeń Społecznych (ZUS) w zobowiązaniach ogółem podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, w 2009 r. stanowiły 15,21 proc., co daje kwotę 1 158 928 117 zł. W badanym okresie udział zobowiązań wobec ZUS zmalał i w 2019 r. wyniósł 9,50 proc., co stanowi kwotę 1 131 448 490 zł. Zobowiązania wobec Państwowego Funduszu Rehabilitacji Osób Niepełnosprawnych (PFRON) w 2008 r. stanowiły 2,22 proc. zobowiązań ogółem, co daje kwotę 44 781 029 zł, a w 2019 r. już tylko 0,07 proc., czyli 8 649 900 zł. Opłaty za energię, gaz, wodę i media w 2009 r. stanowiły 2,59 proc. zobowiązań ogółem, co stanowi kwotę 174 620 096 zł, natomiast w 2019 r. 1,29 proc., czyli 53 084 111 zł. Udział zobowiązań wobec pracowników w zobowiązaniach ogółem w 2009 r. wyniósł 8,65 proc., a więc 197 558 083 zł. Najwyższy udział tego zobowiązania w zobowiązaniach ogółem wyniósł 11,79 proc. w 2013 r., czyli 904 638 422 zł, natomiast na koniec 2019 r. było to 7,65 proc. i 911 569 463 zł.
Należy zaznaczyć, że w 2018 r. zobowiązania te wyniosły 749 658 156 zł, czyli ich wzrost w 2019 r. w stosunku do 2018 r. wyniósł 121,60 proc., co było efektem uchwalenia 5 lipca 2018 r. zmiany ustawy o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych oraz niektórych innych ustaw. Na tej podstawie przyznano podwyżki wynagrodzeń lekarzom i lekarzom dentystom, ponieważ zobowiązano podmioty lecznicze do ich wypłaty. Pozostałe zobowiązania w 2019 r. stanowiły 72,91 proc. zobowiązań ogółem, czyli wyniosły 5 555 905 471 zł, natomiast w 2019 r. udział ten wzrósł do 81,49 proc., czyli 9 707 916 834 zł.
Powyższe dane wskazują, że problem zadłużenia podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, ma swoje przyczyny w zwiększających się kosztach polskiego systemu ochrony zdrowia. W celu szczegółowego zbadania przyczyn rosnących kosztów szpitali powyższe dane dotyczące sytuacji finansowej podmiotów, dla których organem założycielskim są jednostki samorządu terytorialnego, należy uzupełnić o analizę wskaźników dotyczących liczby i rozmieszczenia oddziałów i łóżek szpitalnych, a także analizę obłożenia tych łóżek (by pokazać problem, posłużono się danymi ogólnymi, bez wyodrębniania poszczególnych dziedzin medycyny).
Liczbę oddziałów, liczbę łóżek i średnie obłożenie łóżek w szpitalnictwie z podziałem na poszczególne województwa w latach 2016–2019 przedstawia tabela 5.
Tabela 5. Liczba oddziałów, liczba łóżek i średnie obłożenie łóżek w szpitalnictwie z podziałem na poszczególne województwa w latach 2016–2019


Z powyższych danych wynika, że w 2017 r. w stosunku do 2016 r. nastąpił wzrost liczby oddziałów i liczby łóżek, odpowiednio o 179 i 949, a co za tym idzie – wzrost średniego obłożenia łóżek z 82 proc. do 85 proc.
Rok 2018 w stosunku do 2017 i 2019 w stosunku do 2018 to likwidacja oddziałów (per saldo o 450) i zmniejszenie liczby łóżek (per saldo o 21 629), a w związku z tym spadek w 2018 r. średniego obłożenia łóżek do poziomu 79 proc. i wzrost w 2019 r. do 83 proc. kosztem likwidacji łóżek. Ponadto należy zauważyć, że zgodnie z metodyką taryfikacji świadczeń opieki zdrowotnej określoną przez Agencję Oceny Technologii Medycznych i Taryfikacji (AOTMiT) za poziom obłożenia zakładającego efektywne wykorzystanie zasobów uważa się średnie obłożenie w wysokości 74 proc., co wskazuje, że w analizowanym czasie realizowano efektywne wykorzystanie zasobów. Wyniki analizy średniego obłożenia łóżek na poziomie jednostek samorządu terytorialnego (JST) w każdym województwie przedstawiono w tabeli 6.
Tabela 6. Liczba jednostek samorządu terytorialnego (JST), w których wskaźnik średniego obłożenia łóżek jest równy lub większy 74 proc. z podziałem na poszczególne województwa w latach 2016–2019

Z danych ujętych w tabeli 6 wynika, że w 2016 r. tylko 36 proc. wszystkich JST posiadających szpitale efektywnie wykorzystywało zasoby, w 2017 r. 36 proc., w 2018 r. 35 proc., natomiast w 2019 r. 40 proc. Wskaźnik ten jest najwyższy w województwie małopolskim – w 2016 r. 65 proc. JST efektywnie wykorzystywało zasoby, w 2017 r. 59 proc., w 2018 r. 65 proc., natomiast w 2019 r. 68 proc., a także w województwie świętokrzyskim – w 2016 r. 64 proc. JST efektywnie wykorzystywało zasoby, w 2017 r. 69 proc., w 2018 r. 64 proc., a w 2019 r. 79 proc. Niski wskaźnik występuje w województwach: kujawsko-pomorskim (w 2016 r. 12 proc., w 2017 r. 16 proc., w 2018 r. 16 proc., w 2019 r. 24 proc.), łódzkim (w 2016 r. 21 proc., w 2017 r. 11 proc., w 2018 r. 14 proc., w 2019 r. 14 proc.) oraz podlaskim (w 2016 r. 15 proc., w 2017 r. 19 proc., w 2018 r. 15 proc., w 2019 r. 15 proc.).
Z powyższych danych można wyciągnąć niepokojący wniosek, że w polskim systemie szpitalnictwa nie ma koordynacji w zakresie udzielanych świadczeń, a co za tym idzie – duża liczba podmiotów założycielskich konkuruje ze sobą zamiast współpracować. Dochodzi również do sytuacji, gdy JST jest organem założycielskim dla dwóch podmiotów leczniczych posiadających w swojej strukturze takie same oddziały szpitalne. Przykładowo starosta radomski jest organem założycielskim dla Samodzielnego Publicznego Zespołu Zakładów Opieki Zdrowotnej w Pionkach im. Lecha i Marii Kaczyńskich – Pary Prezydenckiej. Placówka ta posiada następujące oddziały: chirurgii ogólnej (18 łóżek), chorób wewnętrznych (35 łóżek), ginekologiczno-położniczy (4 łóżka), rehabilitacji (30 łóżek) oraz Zakład Opiekuńczo-Leczniczy (86 łóżek). Ten sam starosta radomski jest organem założycielskim dla Samodzielnego Publicznego Zespołu Zakładów Opieki Zdrowotnej – Szpitala w Iłży, który posiada następujące oddziały: wewnętrzny (42 łóżka), pediatrii (14 łóżek), anestezjologii i intensywnej terapii (3 łóżka), ginekologii i położnictwa z opieką nad noworodkiem (26 łóżek), chirurgii ogólnej (17 łóżek) oraz Zakład Opiekuńczo-Leczniczy (40 łóżek).
Odległość pomiędzy tymi szpitalami to ok. 50 km, czyli 45–50 minut jazdy samochodem. Można sądzić, że w tych dwóch szpitalach pracuje przeważnie ta sama kadra medyczna, a obłożenie łóżek na większości oddziałów wynosi mniej niż 74 proc.
Oddzielną kwestią jest niska wycena świadczeń szpitalnych, na co zwróciła uwagę Najwyższa Izba Kontroli w ostatnim raporcie z 24 sierpnia 2021 r. pod nazwą „Wycena świadczeń opieki zdrowotnej finansowanych ze środków publicznych”.
Podsumowując – powołanie ARS bez poprawy funkcjonowania szpitalnictwa w Polsce nie przyniesie zamierzonych efektów. Zadłużenie szpitali jest konsekwencją złej organizacji systemu, która nie zachęca zarządzających ani organów założycielskich do efektywniejszego wydawania środków publicznych, a czasami tylko do realizacji lokalnych ambicji politycznych. Można wręcz stwierdzić, że zadłużenie szpitali nie wynika w większości przypadków ze złego zarządzania nimi, ale raczej ze zbyt dużej liczby podmiotów będących organami założycielskimi, braku współpracy pomiędzy szpitalami i zbyt niskiej wyceny świadczeń szpitalnych.
Tekst opublikowano w „Menedżerze Zdrowia” 7–8/2021. Czasopismo można zamówić na stronie: www.termedia.pl/mz/prenumerata.
Przeczytaj także: „Jesteśmy zbyt szpitalocentryczni” i „Za dużo leczymy w szpitalach”.




















