Grodzki: Pacjentów po przeszczepieniach nie stać na leki immunosupresyjne

- Spotkałem się z dwoma sytuacjami, w których chorzy potrzebowali przeszczepienia nerki i zostali zakwalifikowani do zabiegu, ale nie zdecydowali się na operację właśnie z uwagi na ceny leków, które musieliby przyjmować po przeszczepieniu. Ci chorzy wybrali pozostanie przy dializach - mówi prof. Tomasz Grodzki, transplantolog i chirurg klatki piersiowej, a także "minister zdrowia" w Gabinecie Cieni Platformy Obywatelskiej.
Ostatnio ceny niektórych leków stosowanych po przeszczepieniach wzrosły. Jak oceniłaby pan politykę refundacyjną?
- Ta ocena nie może być pozytywna. Po analizie list refundacyjnych, które zmieniają się co dwa miesiące można dojść do wniosku, że większość leków zdecydowanie drożeje, podczas, gdy ceny jedynie niektórych spadają. Ale nawet te, które staniały najpierw zdrożały, więc obniżka realna nie jest. Pacjentom po przeszczepieniach zaczyna sprawiać problem kupowanie leków immunosupresyjnych. Zwyczajnie wielu z nich na nie nie stać. Potwierdzają to lekarze zrzeszeni w towarzystwach naukowych mających bieżący kontakt z chorymi. Spotkałem się z dwoma sytuacjami, w których chorzy potrzebowali przeszczepienia nerki i zostali zakwalifikowani do zabiegu, ale nie zdecydowali się na operację właśnie z uwagi na ceny leków, które musieliby przyjmować po przeszczepieniu. Ci chorzy wybrali pozostanie przy dializach.
Jak kształtują się podwyżki cen leków po przeszczepieniach?
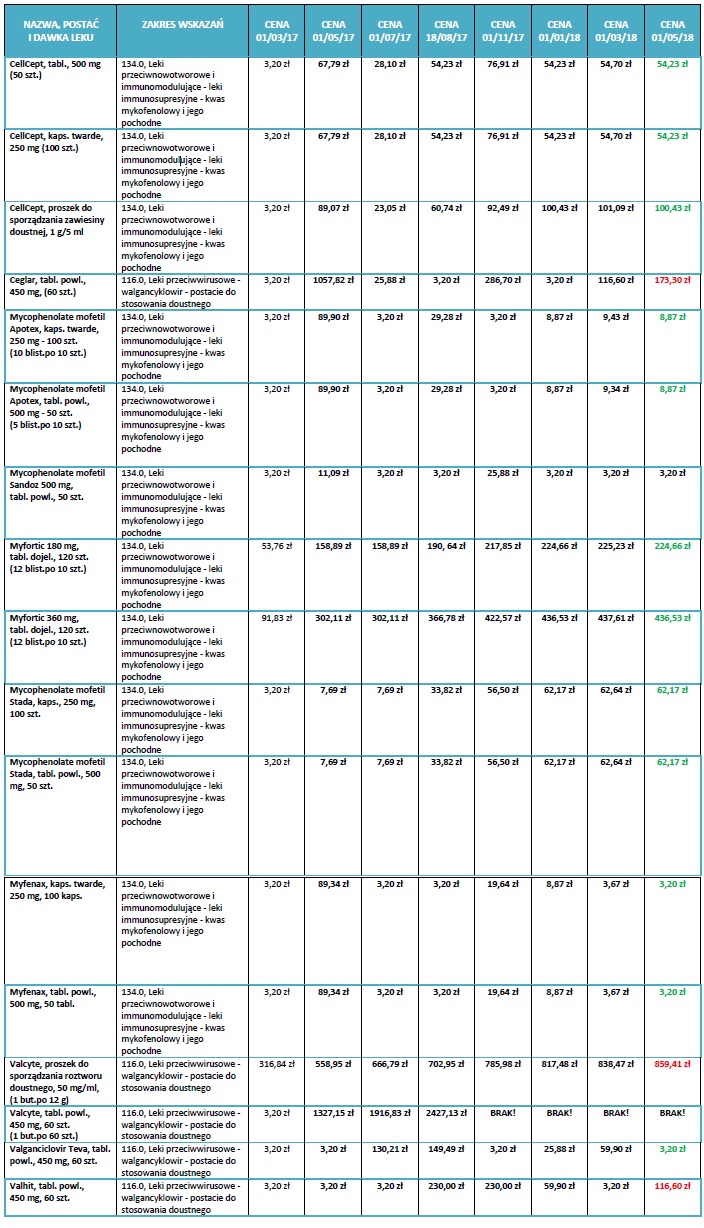
- Są znaczne mówiąc o cenach leków immunosupresyjnych, przeciwwirusowych oraz przeciwgrzybiczych. Najgorzej przedstawia się sytuacja z syropem dla dzieci po przeszczepieniu Valcyte którego cena wzrosła o kilkaset procent. Ten syrop jeszcze kilka miesięcy temu kosztował 3,20 zł za opakowanie, obecnie jego cena to 859 zł. Tymczasem dawki wiążą się z wagą dziecka. Dla jednego wystarczy jedno opakowanie, inne dziecko będzie potrzebowało więcej.
Czyli z jednej strony dostęp do transplantologii w teorii pozostaje nielimitowany, ale w rzeczywistości te limity obowiązują właśnie ze względu na dostępność leczenia po zabiegach?
- Trudno tę sytuację ująć w ten sposób, ale na pewno ludzie chorzy także myślą o tym, co czeka ich po poddaniu się operacji. Decydując się na ciężki zabieg, jakim jest przeszczepienie, słyszą od lekarzy, że do końca życia będą musieli przyjmować leki immunosupresyjne. Zaczynają kalkulować. O ile osoby zakwalifikowane do przeszczepienia serca, czy płuc, czyli operacji bezpośrednio ratujących życie nie mają wyboru, o tyle osoby wymagające przeszczepienia nerki mogą pozostać przy dializach. Oczywiście jakość życia wówczas jest gorsza, ale domowy budżet zostaje uratowany.
Jaki widzi pan powód, dla którego polityka refundacyjna pozostaje nieprzyjazna dla chorych po przeszczepieniach?
- Ona z punktu widzenia medycznego nie ma żadnego uzasadnienia. Jej zmiana również nie skutkowałaby znacznym obciążeniem budżetu państwa, ponieważ obecne decyzje mają nieomal znikome znaczenie ekonomiczne. Ale ta polityka ma ogromne znaczenie dla chorych po przeszczepieniach. Z punktu widzenia politycznego obecna polityka refundacyjna wobec chorych po przeszczepieniach to zwyczajna porażka. Według mojej oceny w szczególności dzieci po przeszczepieniach, które nie ukończyły osiemnastego roku życia powinny uzyskać darmowy dostęp do leków i na pewno budżet każdego państwa na to stać tym bardziej, że te dzieci można dokładnie policzyć i nie jest ich dużo. Oczywiście istnieją zamienniki leków po przeszczepieniach, ale w mojej ocenie, wiedząc w jak uproszczony sposób przeprowadza się próby kliniczne tych preparatów, nie można twierdzić, że są one tożsame z lekami referencyjnymi, bo choćby mogą powodować rozchwianie immunosupresji. Tymczasem argumenty, że zamienniki oraz leki referencyjne działają tak samo próbuje się przedstawiać chorym. Chorzy przyjmują leki i najlepiej wiedzą, że tak nie jest.
Rzeczywiście resort zdrowia przekonuje, że zamienniki są tożsame z lekami referencyjnymi. Pan mówi, że tak nie można powiedzieć. Czy można w takim razie stwierdzić, że one szkodzą chorym po przeszczepieniach?
- Teoretycznie nie powinny szkodzić. Jednak organizm człowieka to delikatna maszyneria a organizm człowieka po przeszczepieniu jest jeszcze delikatniejszy. Twierdzenie, że jeden lek można zastąpić drugim to daleko idące uproszczenie nie zawsze znajdujące odzwierciedlenie w praktyce klinicznej. W teorii lek ma działać tak samo, w praktyce chorzy tolerują go różnie. Nie mogę więc zgodzić się z tezą, że leki generyczne są tożsame z referencyjnymi, bo przeczy temu praktyka kliniczna oraz samopoczucie chorych. Tymczasem to chorzy powinni pozostać ostatecznymi recenzentami działania leków.
Wspominał pan o rozchwianiu immunosupresyjnym. Z jakiego powodu to ważne, aby go nie było?
- Leki immunosupresyjne muszą utrzymywać się w pewnym stężeniu w surowicy krwi, aby mogły działać. To stężenie nie może być ani za duże, bo wtedy powoduje toksyczność, ani za małe, bo wtedy lek nie spełnia swojej roli i może to prowokować odrzucanie przyjętego organu. Za to stężenie odpowiada substancja czynna zawarta w leku, ale oprócz niej znajdują się w nim inne nośniki. Wystarczy więc, że te nośniki są inne w generyku niż leku oryginalnym i okazuje się, że chory, którego wyniki badań były stabilne, nagle, po zmianie leku zaczynają się wahać. I to jest szkodliwe.
Czy taka sytuacja może zwiększać ryzyko odrzucenia przeszczepienia?
- Tak, ale oprócz tego może zwiększać ryzyko powikłań infekcyjnych i generalnie rozchwiania równowagi całego ustroju.
Ceny leków na przestrzeni lat.
- Ta ocena nie może być pozytywna. Po analizie list refundacyjnych, które zmieniają się co dwa miesiące można dojść do wniosku, że większość leków zdecydowanie drożeje, podczas, gdy ceny jedynie niektórych spadają. Ale nawet te, które staniały najpierw zdrożały, więc obniżka realna nie jest. Pacjentom po przeszczepieniach zaczyna sprawiać problem kupowanie leków immunosupresyjnych. Zwyczajnie wielu z nich na nie nie stać. Potwierdzają to lekarze zrzeszeni w towarzystwach naukowych mających bieżący kontakt z chorymi. Spotkałem się z dwoma sytuacjami, w których chorzy potrzebowali przeszczepienia nerki i zostali zakwalifikowani do zabiegu, ale nie zdecydowali się na operację właśnie z uwagi na ceny leków, które musieliby przyjmować po przeszczepieniu. Ci chorzy wybrali pozostanie przy dializach.
Jak kształtują się podwyżki cen leków po przeszczepieniach?
- Są znaczne mówiąc o cenach leków immunosupresyjnych, przeciwwirusowych oraz przeciwgrzybiczych. Najgorzej przedstawia się sytuacja z syropem dla dzieci po przeszczepieniu Valcyte którego cena wzrosła o kilkaset procent. Ten syrop jeszcze kilka miesięcy temu kosztował 3,20 zł za opakowanie, obecnie jego cena to 859 zł. Tymczasem dawki wiążą się z wagą dziecka. Dla jednego wystarczy jedno opakowanie, inne dziecko będzie potrzebowało więcej.
Czyli z jednej strony dostęp do transplantologii w teorii pozostaje nielimitowany, ale w rzeczywistości te limity obowiązują właśnie ze względu na dostępność leczenia po zabiegach?
- Trudno tę sytuację ująć w ten sposób, ale na pewno ludzie chorzy także myślą o tym, co czeka ich po poddaniu się operacji. Decydując się na ciężki zabieg, jakim jest przeszczepienie, słyszą od lekarzy, że do końca życia będą musieli przyjmować leki immunosupresyjne. Zaczynają kalkulować. O ile osoby zakwalifikowane do przeszczepienia serca, czy płuc, czyli operacji bezpośrednio ratujących życie nie mają wyboru, o tyle osoby wymagające przeszczepienia nerki mogą pozostać przy dializach. Oczywiście jakość życia wówczas jest gorsza, ale domowy budżet zostaje uratowany.
Jaki widzi pan powód, dla którego polityka refundacyjna pozostaje nieprzyjazna dla chorych po przeszczepieniach?
- Ona z punktu widzenia medycznego nie ma żadnego uzasadnienia. Jej zmiana również nie skutkowałaby znacznym obciążeniem budżetu państwa, ponieważ obecne decyzje mają nieomal znikome znaczenie ekonomiczne. Ale ta polityka ma ogromne znaczenie dla chorych po przeszczepieniach. Z punktu widzenia politycznego obecna polityka refundacyjna wobec chorych po przeszczepieniach to zwyczajna porażka. Według mojej oceny w szczególności dzieci po przeszczepieniach, które nie ukończyły osiemnastego roku życia powinny uzyskać darmowy dostęp do leków i na pewno budżet każdego państwa na to stać tym bardziej, że te dzieci można dokładnie policzyć i nie jest ich dużo. Oczywiście istnieją zamienniki leków po przeszczepieniach, ale w mojej ocenie, wiedząc w jak uproszczony sposób przeprowadza się próby kliniczne tych preparatów, nie można twierdzić, że są one tożsame z lekami referencyjnymi, bo choćby mogą powodować rozchwianie immunosupresji. Tymczasem argumenty, że zamienniki oraz leki referencyjne działają tak samo próbuje się przedstawiać chorym. Chorzy przyjmują leki i najlepiej wiedzą, że tak nie jest.
Rzeczywiście resort zdrowia przekonuje, że zamienniki są tożsame z lekami referencyjnymi. Pan mówi, że tak nie można powiedzieć. Czy można w takim razie stwierdzić, że one szkodzą chorym po przeszczepieniach?
- Teoretycznie nie powinny szkodzić. Jednak organizm człowieka to delikatna maszyneria a organizm człowieka po przeszczepieniu jest jeszcze delikatniejszy. Twierdzenie, że jeden lek można zastąpić drugim to daleko idące uproszczenie nie zawsze znajdujące odzwierciedlenie w praktyce klinicznej. W teorii lek ma działać tak samo, w praktyce chorzy tolerują go różnie. Nie mogę więc zgodzić się z tezą, że leki generyczne są tożsame z referencyjnymi, bo przeczy temu praktyka kliniczna oraz samopoczucie chorych. Tymczasem to chorzy powinni pozostać ostatecznymi recenzentami działania leków.
Wspominał pan o rozchwianiu immunosupresyjnym. Z jakiego powodu to ważne, aby go nie było?
- Leki immunosupresyjne muszą utrzymywać się w pewnym stężeniu w surowicy krwi, aby mogły działać. To stężenie nie może być ani za duże, bo wtedy powoduje toksyczność, ani za małe, bo wtedy lek nie spełnia swojej roli i może to prowokować odrzucanie przyjętego organu. Za to stężenie odpowiada substancja czynna zawarta w leku, ale oprócz niej znajdują się w nim inne nośniki. Wystarczy więc, że te nośniki są inne w generyku niż leku oryginalnym i okazuje się, że chory, którego wyniki badań były stabilne, nagle, po zmianie leku zaczynają się wahać. I to jest szkodliwe.
Czy taka sytuacja może zwiększać ryzyko odrzucenia przeszczepienia?
- Tak, ale oprócz tego może zwiększać ryzyko powikłań infekcyjnych i generalnie rozchwiania równowagi całego ustroju.
Ceny leków na przestrzeni lat.