Zanim nastanie świetlana przyszłość, trzeba przeżyć rok 2017. Ale jak?

Wszystko wskazuje na to, że będzie to trudny rok zmian, które – aby przyniosły oczekiwany efekt – muszą wiązać się z kosztami. Sieć szpitali, zmiana w zakresie POZ, koordynacja świadczeń – to tylko niektóre z założeń reformy. Co to wszystko razem oznacza? I jak poradzić sobie, kiedy o pieniądzach na sfinansowanie zmian czy choćby przetrwanie nie słychać? Prezentujemy analizę Rafała Janiszewskiego.
Artykuł Rafała Janiszewskiego:
- Wygląda na to, że rząd chce zracjonalizować wydatki na zdrowie poprzez skumulowanie pieniędzy w ograniczonej liczbie świadczeniodawców. Można sobie wyobrazić, że dotychczas wydawane pieniądze na ambulatoryjną opiekę specjalistyczną przekaże się zespołom lekarzy podstawowej opieki zdrowotnej, którzy będą racjonalniej angażować specjalistów. Można sobie również wyobrazić, że część szpitali straci kontrakty lub będzie mieć mniejsze, a zaoszczędzone pieniądze przekaże się placówkom włączonym do sieci szpitali, które dzięki temu będą mogły zrealizować więcej świadczeń.
Przejście przez ogień piekielny
Kluczową kwestią jest jednak okres przejściowy – rok 2017. Tak szeroka zmiana organizacyjna wymaga swoistej inwestycji w zapewnienie dostępu do nowo zdefiniowanych zasobów, by zaczęły pracować, a tym samym wypracowywać spodziewane oszczędności. Przebudowa rynku świadczeń finansowanych ze środków publicznych nie dokona się z dnia na dzień. Sytuacja, w jakiej znajduje się obecnie płatnik (Narodowy Fundusz Zdrowia), nie stanowi dobrego startu dla reformy, która ma się odbyć bez zwiększenia nakładów. Już dzisiaj NFZ ma problemy z realizacją zadań, jakie nakłada nań minister zdrowia, a potencjalne kwoty zobowiązań wynikających z nadwykonań i refundacji leków są trudne do oszacowania. Co prawda płatnik odkłada niektóre zobowiązania na później, ale to „później” będzie już w 2017 r.
Przykładem mogą być ostatnie postępowania o zawarcie umów w zakresie programów lekowych, gdzie NFZ podpisał kontrakty na symboliczne kwoty tylko po to, aby umożliwić świadczeniodawcom leczenie pacjentów. Z założenia umowa zawarta np. na leczenie chłoniaków o wartości 8 zł jest skazana na tzw. nadwykonania i wiadomo, że to zobowiązanie płatnik będzie musiał pokryć. Niestety, NFZ jest zmuszony do takiego działania, bowiem zgodnie z ustawą o świadczeniach opieki zdrowotnej może zawierać umowy tyko do wartości posiadanego budżetu. Natomiast złożenie wniosku o pożyczkę w wysokości 2 mld zł jest już desperacką próbą zachowania ciągłości finansowania. Jednak może taki kredyt ma sens? Jeśli przeznaczeniem tych pieniędzy ma być inwestycja w okres przejściowy związany z wdrożeniem reformy, to taka pożyczka może się zwrócić nie tylko w postaci oszczędności w systemie, ale przede wszystkim w postaci poprawy zdrowotności obywateli. W jaką przyszłość ma być zainwestowane 2 mld zł oraz koszt reorganizacji lecznic? A może koszt, który mamy ponieść, wcale nie dotyczy inwestycji, lecz jest ceną, jaką musimy zapłacić za przeszłość – lata wydawania na opiekę zdrowotną więcej, niż mamy, nieefektywnie i nieracjonalnie? Czy inwestujemy w coś, co będzie lepsze?
Zamiana siekierki na… właśnie. Na co?
Najpierw chwila zastanowienia nad podstawowymi pojęciami wiążącymi się z obecną zmianą w systemie. Jak można wyczytać w Słowniku języka polskiego, reforma to „zmiana lub szereg zmian w jakiejś dziedzinie życia, w strukturze organizacji lub sposobie funkcjonowania jakiegoś systemu, mające na celu ulepszenie istniejącego stanu rzeczy”. Natomiast M. Winter definiuje opiekę zdrowotną jako „ogół działań zmierzających do zachowania, ratowania, przywracania i poprawy zdrowia w przypadku urazu, ciąży, porodu i połogu oraz zapobieganie chorobom”.
Do tego można jeszcze dodać kilka haseł: „pieniądze powinny iść za pacjentem”, „pacjent jest najważniejszy”, „poprawa dostępności” i „kompleksowość opieki”. Ale chyba tyle wystarczy, aby zastanowić się nad potencjalnymi skutkami obecnej reformy. U jej podstaw znalazła się nowelizowana wcześniej ustawa o działalności leczniczej, którą nie bez powodu nazwano ustawą dekomercjalizacyjną. Powrót do pełnej odpowiedzialności państwa za opiekę medyczną, łącznie z bezpośrednim nadzorem nad podmiotami leczniczymi, wielu obywatelom wydał się uzasadniony. Wzbudził nadzieję na zwiększenie dostępności świadczeń oraz na równość traktowania pacjentów w lecznicach. Optymalizację wydatkowania środków oraz zapewnienie właściwego poziomu opieki miało zapewnić nowe rozporządzenie w sprawie warunków zawierania umów.
Choć pojawiło się sporo głosów, że niektóre podmioty dotychczas realizujące jakiś zakres leczenia obecnie nie będą mogły spełnić oczekiwań resortu, ogólny odbiór regulacji był pozytywny. Wszak jeśli mają być wydawane nasze pieniądze, to niech zostaną jasno określone zasady, na jakich będziemy leczeni.
Uprzywilejowani
Na kolejnym etapie zmian przedstawiono koncepcję sieci szpitali, gdzie zamiast określenia poziomów zabezpieczenia medycznego opracowano regulację eliminującą z rynku sporą część świadczeniodawców, a wielu uniemożliwiającą dalsze leczenie w niektórych zakresach. Sieć szpitali nie jest bowiem koncepcją mówiącą o tym, że każdy szpital jest w sieci, tylko sposób i wielkość jego finansowania będzie uzależniona od zasobów. Jest algorytmem wskazującym, która placówka będzie miała gwarancję finansowania, a która nie. Dopiero w drugiej kolejności określa, w jakim zakresie lecznica będzie mogła liczyć na finansowanie.
Może się zatem okazać, że pacjent, który od lat leczył się w położonym w jego okolicy szpitalu powiatowym, np. na oddziale neurologii, po wejściu w życie nowych zasad będzie musiał szukać sobie innego świadczeniodawcy. Już obawiają się chorzy, którzy zapisali się na listę oczekujących – chociażby na endoprotezę – w swoim szpitalu powiatowym. Wszak jeśli ten nie otrzyma zapewnienia finansowania, to zakończy działalność w tym zakresie. Zgodnie z obowiązującym przepisem lecznica wyda stosowne zaświadczenie o pozycji na liście oczekujących, a pacjent uda się do wybranej placówki, aby umieściła go w kolejce, zachowując tę samą pozycję. To jednak wydłuży czas oczekiwania osób dotychczas zapisanych, nie mówiąc już o tym, że przecież kolejki z czegoś wynikają i te szpitale, które otrzymają finansowanie, mogą nie mieć fizycznej możliwości udzielenia tak dużej liczby świadczeń w optymalnym dla pacjentów terminie. Taka to może być „poprawa dostępności”.
Na własną rękę
Oczywiście, jeśli pacjent będzie wystarczająco zamożny, to zdecyduje się zapłacić za zabieg z własnej kieszeni u świadczeniodawcy, który stracił finansowanie i od tej pory będzie leczył odpłatnie. Ten zaś, który nie ma pieniędzy, będzie czekał w kolejce, aż jego stan zdrowia pogorszy się na tyle, że zostanie przyjęty jako „nagły” w stanie zagrożenia zdrowotnego. Będzie zatem żył. Jednak czy to będzie „poprawa zdrowotności”, jeśli przy okazji koncentrowania środków publicznych w wybranych ośrodkach zwiększy się czas oczekiwania na świadczenie?
Jakby tego było mało, pojawiają się koncepcje zmian w sposobie finansowania określonych technologii medycznych. Skoro już przywołałem przykład endoprotezoplastyki, to może warto zwrócić uwagę na pomysły dotyczące regulacji refundacji wszczepów. Obecnie są one finansowane w ramach zryczałtowanych grup kosztowych, podzielonych i wycenionych w zależności od rodzaju i w powiązaniu ze skomplikowaniem zabiegu. Pojawiające się propozycje wprowadzenia limitów kosztowych na poszczególne rodzaje endoprotez będą prowadzić do konieczności dopłacania przez pacjentów do technologii niemieszczących się w koszcie przewidzianym przez płatnika. To podzieli pacjentów na zamożniejszych i biedniejszych, a w konsekwencji w przypadku tego rodzaju technologii – na otrzymujących lepsze leczenie i gorsze leczenie. Trzeba sobie jasno powiedzieć, że postęp technologii zmierza do uzyskania możliwie najlepszego dopasowania, najlepszej trwałości i minimalizacji powikłań. Różnych rodzajów endoprotez nie można porównać z różnymi rodzajami pieluchomajtek, gdzie producenci prześcigają się w wymyślaniu ergonomicznego kształtu czy jakości przylepca. O ile może być zrozumiałe określenie limitu dla takich produktów jak te stosowane w unieruchomieniu kończyny (i tu zgadzam się, że „na Fundusz” może być zwykły gips, a za dopłatą można będzie otrzymać specjalny materiał z lekkiego tworzywa), o tyle w przypadku wszczepów powinniśmy umożliwić terapeucie swobodny wybór rodzaju wyrobu, bowiem powinien się on kierować „dobrem pacjenta”. Wszak to terapeuta odpowiada za właściwą diagnozę i leczenie. Jeśli zatem uzna, że dla chorego najlepszą opcją będzie endoproteza, do której będzie musiał dopłacić, to często da takie zalecenie pacjentowi.
Koszt terapii
Rozumiem też ministra, który poszukuje optymalnego kosztu uzyskania optymalnego efektu terapeutycznego. Jednak resort ma w rękach szereg lepszych narzędzi niż tylko ustalanie limitu. Może przecież oceniać pojawiające się nowe technologie i określać ich cenę urzędową (tak jak w przypadku leków). Może również dokonywać swoistych „zakupów centralnych”, negocjując z dostawcami i producentami korzystniejsze warunki. Połączenie narzędzi oceny technologii z ich wyceną jest metodą przyjętą w wielu krajach, a w Polsce także w tym zakresie sporo już poczyniono.
Ręce ministra
Upaństwowienie oznacza dla mnie to, że lecznice nie tylko stają się publiczne, ale też będą rękami ministra zdrowia, który – nadzorując i finansując świadczenia zdrowotne – nieustannie poszukuje optymalizacji kosztów przy jednoczesnej poprawie dostępności i jakości.
Widząc rosnące potrzeby oraz postęp nauki i techniki, zwiększa się wydatki tam, gdzie można uzyskać wyższą jakość za wyższą cenę. Odnoszę wrażenie, że w obecnej reformie nie o to chodzi. Zdając sobie sprawę z niedostatków finansowych oraz wiedząc, że nie można w sposób bezpośredni wyciągnąć pieniędzy z kieszeni obywateli (choć nie wiem, czy odpowiedni pakiet świadczeń gwarantowanych nie przekonałby społeczeństwa do zwiększenia obciążenia składką), minister tworzy system socjalny. Publiczny, powszechny dostęp do podstawowych świadczeń, w którym liczba świadczeniodawców jest odgórnie regulowana i finansowana „budżetowo”. Co to znaczy budżetowo? Wydaje się, że chodzi o przydzielenie określonej kwoty pieniędzy na realizację zadania, jakim jest świadczenie usług. Budżet ten powinien zatem być określony na podstawie faktycznych kosztów finansowania lecznicy. Choć w tym względzie mamy wielką dziurę, bowiem (szczególnie w publicznych placówkach) nie ma jednolitego, szczegółowego rachunku kosztów.
Rachunki
Gdyby cały projekt budżetowego finansowania poprzedzić regulacjami dotyczącymi rachunku kosztów, budżety można by opierać na faktycznych kosztach, które można monitorować i na które można wpływać. Można je obniżać poprzez regulację kosztów składowych tego rachunku, np. ceny urzędowe leków czy regulowane wynagrodzenia, a nawet poprzez preferencyjne warunki dotyczące obciążeń podatkowych. Ustalanie wielkości budżetów lecznic na podstawie wykonania świadczeń z roku 2015 od początku skazane jest na niepowodzenie. Wiadomo, że pieniędzy będzie za mało, aby utrzymać liczbę i jakość świadczeń realizowanych dotychczas.
Rodzaj i jakość świadczeń wiąże się z pojęciem koszyka gwarantowanego, który obecnie jest wielkim workiem niedookreślonych procedur i postępowań, w przypadku jakichkolwiek wątpliwości wskazującym na konieczność udzielenia świadczenia. Kto zatem określi koszyk w systemie „nibybudżetowym”? Wiadomo – świadczeniodawca. To on, mając na względzie wielkość posiadanego budżetu oraz obowiązek zapewnienia optymalnego leczenia, będzie zmniejszał zakres czynności na tyle, aby być w stanie zmieścić się w budżecie. Wszak na koniec każdego roku musi przedstawić szczegółowe sprawozdanie finansowe, wskazując, czy i jaką uzyskał stratę netto. Będzie musiał zaraportować szereg ściśle określonych wskaźników dotyczących rentowności, obsługi płatności i zadłużenia. Nie uda się zatem, jak dotychczas, „rolowanie długu”, powstrzymywanie płatności czy brak obsługi tzw. starych długów, by wykazywać, że działalność bieżąca się bilansuje. Gdzieś przecież trzeba znaleźć środki na pokrycie 11 mld zł zobowiązań, jakie mają lecznice w Polsce. Może zatem dojść do sytuacji, w której lecznica nie zapewni pacjentowi najlepszej opcji terapeutycznej, a terapeuta wskaże ją pacjentowi, skazując go tym samym na usługi komercyjne.
Pieniądze nie pójdą za pacjentem
Można się zastanowić nad szansą zwiększenia możliwości sfinansowania świadczeń w placówkach będących w sieci dzięki ogólnemu zmniejszeniu liczby finansowanych lecznic. Więc pacjent pójdzie za pieniędzmi, ale czy za nimi pójdzie też terapeuta? To kolejne pytanie, na które nie do końca odpowiedziano… Stworzenie w systemie sytuacji, w której wątpliwe jest otrzymanie świadczenia, a tym bardziej świadczenia na możliwie najlepszym poziomie, umocni w społeczeństwie przekonanie, że trzeba je kupić prywatnie.
Siła prywatnych
Warto zwrócić uwagę, że od czasu powstania kas chorych wydatki na prywatne usługi medyczne bardzo wzrastają. Największy wzrost obserwujemy w ostatnich latach. Jest to skutek przede wszystkim długich kolejek, choć również dostępności nowoczesnych technik diagnostyki i leczenia. Czy zatem projektowana reforma jest reformą w myśl przytoczonej wyżej definicji? Czy może jest dalszym zwiększaniem współudziału pacjentów w pokrywaniu kosztów leczenia, jednak z zapewnieniem większego bezpieczeństwa zdrowotnego w podstawowym zakresie? Słowo „podstawowy” od razu budzi pytanie: gdzie jest granica pomiędzy podstawowym a specjalistycznym? Wnioskując po zamierzeniach dotyczących zmian w organizacji i finansowaniu POZ i AOS, granica ta się zaciera, a w zasadzie sprowadza się znów do zakresu podstawowego.
Zwiększenie kompetencji lekarza POZ i zrzucenie na niego odpowiedzialności za diagnostykę i wykorzystanie zasobów specjalistycznej opieki zdrowotnej jest tego przykładem. U podstaw systemu staje lekarz o interdyscyplinarnej wiedzy, który ukończył program specjalizujący w medycynie rodzinnej. Teoretycznie to on ma realizować zadanie w postaci konsultacji specjalistycznych. Tylko dlaczego zmieniono definicję lekarza POZ, zgodnie z którą obecnie funkcję tę może pełnić lekarz, który nie ukończył tego kursu, a tylko go rozpoczął? Czy zrobiono to, aby zapewnić dostęp do lekarza większej liczbie pacjentów, którzy do tej pory korzystali z opieki lekarza specjalisty? To znów przejaw spłaszczenia systemu i sprowadzenia go do zakresu podstawowego, w którym lekarz POZ będzie ważył pomiędzy własną odpowiedzialnością zawodową a budżetem, jaki otrzyma na opiekę nad pacjentem. Jeśli zatem chory koniecznie będzie chciał kontynuować swoje leczenie u specjalisty, a lekarz POZ nie uzna tego za konieczne, to nic nie będzie stało na przeszkodzie, aby chory kupił sobie tę poradę prywatnie. Kupi ją u wielu lekarzy specjalistów, którzy po takiej zmianie zdecydują się na „kontynuowanie swojej ścieżki kariery poza strukturami narodowej służby zdrowia”.
Warto przy tym (może trochę z humorem) przyjrzeć się obrazkowi pochodzącemu z materiałów informacyjnych ministra zdrowia, który przedstawia koncepcję organizacji zespołu lekarza POZ.
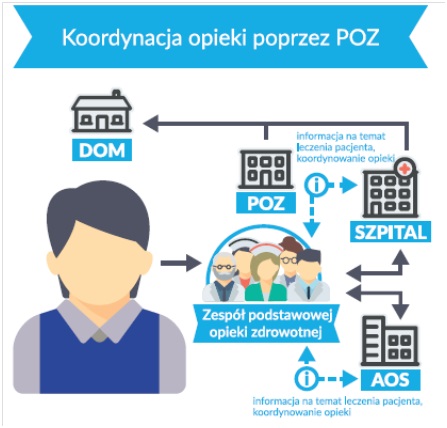
W pierwszej kolejności zwróćmy uwagę na postać pacjenta. Jak widać, „pacjent jest najważniejszy”, co wcale nie oznacza, że ma najwięcej do powiedzenia. Wszak nie ma ust. Całość regulacji wchodzi w życie częściami utkanymi w szereg przepisów pojawiających się co chwilę i wielokrotnie zmienianych, więc pacjent ich już nie widzi – wszak nie ma oczu. Oczy ma za to zespół lekarza POZ. Proszę zwrócić uwagę na strzałki wskazujące, jaki zakres świadczeń jest dostępny dla pacjenta. W zasadzie może się on kontaktować tylko z lekarzem POZ, za pośrednictwem którego może uzyskać konsultację lekarza specjalisty. Wizyta w AOS nie może jednak skutkować skierowaniem do szpitala, bowiem to kompetencja lekarza POZ.
Wszystkim mało, ale równo
Jeśli zatem, nauczeni odpowiedzialności za własne zdrowie, polscy pacjenci (z całą pewnością ich liczba wzrasta) będą chcieli korzystać z finansowania opieki zdrowotnej z pieniędzy publicznych, będą musieli to robić na zasadach określonych przez system. Zasadach opartych na równej dostępności – zorganizowanej, ale ograniczonej. Powszechność systemu albo więcej kosztuje, albo ogranicza koszyk świadczeń. Z całą pewnością daje tyle, aby przeżyć, jednak aby dostać więcej, trzeba mieć pieniądze. Publiczny płatnik ich nie ma, więc mniej jasno, ale bardziej uczciwie mówi, co oferuje, nieśmiało przebąkując o limitach i zbliżającej się konieczności dopłat do tego, co lepsze, nowocześniejsze, szybsze i bardziej przystępne. Ciekawe tylko, czy Ministerstwo Zdrowia nie przeoczyło faktu, że jednak pacjent ma oczy i usta, których może w pewnym momencie użyć.
Rafał Piotr Janiszewski
Autor jest właścicielem Kancelarii Doradczej Rafał Piotr Janiszewski
Artykuł pochodzi z "Menedżera Zdrowia" numer 1/2017.
- Wygląda na to, że rząd chce zracjonalizować wydatki na zdrowie poprzez skumulowanie pieniędzy w ograniczonej liczbie świadczeniodawców. Można sobie wyobrazić, że dotychczas wydawane pieniądze na ambulatoryjną opiekę specjalistyczną przekaże się zespołom lekarzy podstawowej opieki zdrowotnej, którzy będą racjonalniej angażować specjalistów. Można sobie również wyobrazić, że część szpitali straci kontrakty lub będzie mieć mniejsze, a zaoszczędzone pieniądze przekaże się placówkom włączonym do sieci szpitali, które dzięki temu będą mogły zrealizować więcej świadczeń.
Przejście przez ogień piekielny
Kluczową kwestią jest jednak okres przejściowy – rok 2017. Tak szeroka zmiana organizacyjna wymaga swoistej inwestycji w zapewnienie dostępu do nowo zdefiniowanych zasobów, by zaczęły pracować, a tym samym wypracowywać spodziewane oszczędności. Przebudowa rynku świadczeń finansowanych ze środków publicznych nie dokona się z dnia na dzień. Sytuacja, w jakiej znajduje się obecnie płatnik (Narodowy Fundusz Zdrowia), nie stanowi dobrego startu dla reformy, która ma się odbyć bez zwiększenia nakładów. Już dzisiaj NFZ ma problemy z realizacją zadań, jakie nakłada nań minister zdrowia, a potencjalne kwoty zobowiązań wynikających z nadwykonań i refundacji leków są trudne do oszacowania. Co prawda płatnik odkłada niektóre zobowiązania na później, ale to „później” będzie już w 2017 r.
Przykładem mogą być ostatnie postępowania o zawarcie umów w zakresie programów lekowych, gdzie NFZ podpisał kontrakty na symboliczne kwoty tylko po to, aby umożliwić świadczeniodawcom leczenie pacjentów. Z założenia umowa zawarta np. na leczenie chłoniaków o wartości 8 zł jest skazana na tzw. nadwykonania i wiadomo, że to zobowiązanie płatnik będzie musiał pokryć. Niestety, NFZ jest zmuszony do takiego działania, bowiem zgodnie z ustawą o świadczeniach opieki zdrowotnej może zawierać umowy tyko do wartości posiadanego budżetu. Natomiast złożenie wniosku o pożyczkę w wysokości 2 mld zł jest już desperacką próbą zachowania ciągłości finansowania. Jednak może taki kredyt ma sens? Jeśli przeznaczeniem tych pieniędzy ma być inwestycja w okres przejściowy związany z wdrożeniem reformy, to taka pożyczka może się zwrócić nie tylko w postaci oszczędności w systemie, ale przede wszystkim w postaci poprawy zdrowotności obywateli. W jaką przyszłość ma być zainwestowane 2 mld zł oraz koszt reorganizacji lecznic? A może koszt, który mamy ponieść, wcale nie dotyczy inwestycji, lecz jest ceną, jaką musimy zapłacić za przeszłość – lata wydawania na opiekę zdrowotną więcej, niż mamy, nieefektywnie i nieracjonalnie? Czy inwestujemy w coś, co będzie lepsze?
Zamiana siekierki na… właśnie. Na co?
Najpierw chwila zastanowienia nad podstawowymi pojęciami wiążącymi się z obecną zmianą w systemie. Jak można wyczytać w Słowniku języka polskiego, reforma to „zmiana lub szereg zmian w jakiejś dziedzinie życia, w strukturze organizacji lub sposobie funkcjonowania jakiegoś systemu, mające na celu ulepszenie istniejącego stanu rzeczy”. Natomiast M. Winter definiuje opiekę zdrowotną jako „ogół działań zmierzających do zachowania, ratowania, przywracania i poprawy zdrowia w przypadku urazu, ciąży, porodu i połogu oraz zapobieganie chorobom”.
Do tego można jeszcze dodać kilka haseł: „pieniądze powinny iść za pacjentem”, „pacjent jest najważniejszy”, „poprawa dostępności” i „kompleksowość opieki”. Ale chyba tyle wystarczy, aby zastanowić się nad potencjalnymi skutkami obecnej reformy. U jej podstaw znalazła się nowelizowana wcześniej ustawa o działalności leczniczej, którą nie bez powodu nazwano ustawą dekomercjalizacyjną. Powrót do pełnej odpowiedzialności państwa za opiekę medyczną, łącznie z bezpośrednim nadzorem nad podmiotami leczniczymi, wielu obywatelom wydał się uzasadniony. Wzbudził nadzieję na zwiększenie dostępności świadczeń oraz na równość traktowania pacjentów w lecznicach. Optymalizację wydatkowania środków oraz zapewnienie właściwego poziomu opieki miało zapewnić nowe rozporządzenie w sprawie warunków zawierania umów.
Choć pojawiło się sporo głosów, że niektóre podmioty dotychczas realizujące jakiś zakres leczenia obecnie nie będą mogły spełnić oczekiwań resortu, ogólny odbiór regulacji był pozytywny. Wszak jeśli mają być wydawane nasze pieniądze, to niech zostaną jasno określone zasady, na jakich będziemy leczeni.
Uprzywilejowani
Na kolejnym etapie zmian przedstawiono koncepcję sieci szpitali, gdzie zamiast określenia poziomów zabezpieczenia medycznego opracowano regulację eliminującą z rynku sporą część świadczeniodawców, a wielu uniemożliwiającą dalsze leczenie w niektórych zakresach. Sieć szpitali nie jest bowiem koncepcją mówiącą o tym, że każdy szpital jest w sieci, tylko sposób i wielkość jego finansowania będzie uzależniona od zasobów. Jest algorytmem wskazującym, która placówka będzie miała gwarancję finansowania, a która nie. Dopiero w drugiej kolejności określa, w jakim zakresie lecznica będzie mogła liczyć na finansowanie.
Może się zatem okazać, że pacjent, który od lat leczył się w położonym w jego okolicy szpitalu powiatowym, np. na oddziale neurologii, po wejściu w życie nowych zasad będzie musiał szukać sobie innego świadczeniodawcy. Już obawiają się chorzy, którzy zapisali się na listę oczekujących – chociażby na endoprotezę – w swoim szpitalu powiatowym. Wszak jeśli ten nie otrzyma zapewnienia finansowania, to zakończy działalność w tym zakresie. Zgodnie z obowiązującym przepisem lecznica wyda stosowne zaświadczenie o pozycji na liście oczekujących, a pacjent uda się do wybranej placówki, aby umieściła go w kolejce, zachowując tę samą pozycję. To jednak wydłuży czas oczekiwania osób dotychczas zapisanych, nie mówiąc już o tym, że przecież kolejki z czegoś wynikają i te szpitale, które otrzymają finansowanie, mogą nie mieć fizycznej możliwości udzielenia tak dużej liczby świadczeń w optymalnym dla pacjentów terminie. Taka to może być „poprawa dostępności”.
Na własną rękę
Oczywiście, jeśli pacjent będzie wystarczająco zamożny, to zdecyduje się zapłacić za zabieg z własnej kieszeni u świadczeniodawcy, który stracił finansowanie i od tej pory będzie leczył odpłatnie. Ten zaś, który nie ma pieniędzy, będzie czekał w kolejce, aż jego stan zdrowia pogorszy się na tyle, że zostanie przyjęty jako „nagły” w stanie zagrożenia zdrowotnego. Będzie zatem żył. Jednak czy to będzie „poprawa zdrowotności”, jeśli przy okazji koncentrowania środków publicznych w wybranych ośrodkach zwiększy się czas oczekiwania na świadczenie?
Jakby tego było mało, pojawiają się koncepcje zmian w sposobie finansowania określonych technologii medycznych. Skoro już przywołałem przykład endoprotezoplastyki, to może warto zwrócić uwagę na pomysły dotyczące regulacji refundacji wszczepów. Obecnie są one finansowane w ramach zryczałtowanych grup kosztowych, podzielonych i wycenionych w zależności od rodzaju i w powiązaniu ze skomplikowaniem zabiegu. Pojawiające się propozycje wprowadzenia limitów kosztowych na poszczególne rodzaje endoprotez będą prowadzić do konieczności dopłacania przez pacjentów do technologii niemieszczących się w koszcie przewidzianym przez płatnika. To podzieli pacjentów na zamożniejszych i biedniejszych, a w konsekwencji w przypadku tego rodzaju technologii – na otrzymujących lepsze leczenie i gorsze leczenie. Trzeba sobie jasno powiedzieć, że postęp technologii zmierza do uzyskania możliwie najlepszego dopasowania, najlepszej trwałości i minimalizacji powikłań. Różnych rodzajów endoprotez nie można porównać z różnymi rodzajami pieluchomajtek, gdzie producenci prześcigają się w wymyślaniu ergonomicznego kształtu czy jakości przylepca. O ile może być zrozumiałe określenie limitu dla takich produktów jak te stosowane w unieruchomieniu kończyny (i tu zgadzam się, że „na Fundusz” może być zwykły gips, a za dopłatą można będzie otrzymać specjalny materiał z lekkiego tworzywa), o tyle w przypadku wszczepów powinniśmy umożliwić terapeucie swobodny wybór rodzaju wyrobu, bowiem powinien się on kierować „dobrem pacjenta”. Wszak to terapeuta odpowiada za właściwą diagnozę i leczenie. Jeśli zatem uzna, że dla chorego najlepszą opcją będzie endoproteza, do której będzie musiał dopłacić, to często da takie zalecenie pacjentowi.
Koszt terapii
Rozumiem też ministra, który poszukuje optymalnego kosztu uzyskania optymalnego efektu terapeutycznego. Jednak resort ma w rękach szereg lepszych narzędzi niż tylko ustalanie limitu. Może przecież oceniać pojawiające się nowe technologie i określać ich cenę urzędową (tak jak w przypadku leków). Może również dokonywać swoistych „zakupów centralnych”, negocjując z dostawcami i producentami korzystniejsze warunki. Połączenie narzędzi oceny technologii z ich wyceną jest metodą przyjętą w wielu krajach, a w Polsce także w tym zakresie sporo już poczyniono.
Ręce ministra
Upaństwowienie oznacza dla mnie to, że lecznice nie tylko stają się publiczne, ale też będą rękami ministra zdrowia, który – nadzorując i finansując świadczenia zdrowotne – nieustannie poszukuje optymalizacji kosztów przy jednoczesnej poprawie dostępności i jakości.
Widząc rosnące potrzeby oraz postęp nauki i techniki, zwiększa się wydatki tam, gdzie można uzyskać wyższą jakość za wyższą cenę. Odnoszę wrażenie, że w obecnej reformie nie o to chodzi. Zdając sobie sprawę z niedostatków finansowych oraz wiedząc, że nie można w sposób bezpośredni wyciągnąć pieniędzy z kieszeni obywateli (choć nie wiem, czy odpowiedni pakiet świadczeń gwarantowanych nie przekonałby społeczeństwa do zwiększenia obciążenia składką), minister tworzy system socjalny. Publiczny, powszechny dostęp do podstawowych świadczeń, w którym liczba świadczeniodawców jest odgórnie regulowana i finansowana „budżetowo”. Co to znaczy budżetowo? Wydaje się, że chodzi o przydzielenie określonej kwoty pieniędzy na realizację zadania, jakim jest świadczenie usług. Budżet ten powinien zatem być określony na podstawie faktycznych kosztów finansowania lecznicy. Choć w tym względzie mamy wielką dziurę, bowiem (szczególnie w publicznych placówkach) nie ma jednolitego, szczegółowego rachunku kosztów.
Rachunki
Gdyby cały projekt budżetowego finansowania poprzedzić regulacjami dotyczącymi rachunku kosztów, budżety można by opierać na faktycznych kosztach, które można monitorować i na które można wpływać. Można je obniżać poprzez regulację kosztów składowych tego rachunku, np. ceny urzędowe leków czy regulowane wynagrodzenia, a nawet poprzez preferencyjne warunki dotyczące obciążeń podatkowych. Ustalanie wielkości budżetów lecznic na podstawie wykonania świadczeń z roku 2015 od początku skazane jest na niepowodzenie. Wiadomo, że pieniędzy będzie za mało, aby utrzymać liczbę i jakość świadczeń realizowanych dotychczas.
Rodzaj i jakość świadczeń wiąże się z pojęciem koszyka gwarantowanego, który obecnie jest wielkim workiem niedookreślonych procedur i postępowań, w przypadku jakichkolwiek wątpliwości wskazującym na konieczność udzielenia świadczenia. Kto zatem określi koszyk w systemie „nibybudżetowym”? Wiadomo – świadczeniodawca. To on, mając na względzie wielkość posiadanego budżetu oraz obowiązek zapewnienia optymalnego leczenia, będzie zmniejszał zakres czynności na tyle, aby być w stanie zmieścić się w budżecie. Wszak na koniec każdego roku musi przedstawić szczegółowe sprawozdanie finansowe, wskazując, czy i jaką uzyskał stratę netto. Będzie musiał zaraportować szereg ściśle określonych wskaźników dotyczących rentowności, obsługi płatności i zadłużenia. Nie uda się zatem, jak dotychczas, „rolowanie długu”, powstrzymywanie płatności czy brak obsługi tzw. starych długów, by wykazywać, że działalność bieżąca się bilansuje. Gdzieś przecież trzeba znaleźć środki na pokrycie 11 mld zł zobowiązań, jakie mają lecznice w Polsce. Może zatem dojść do sytuacji, w której lecznica nie zapewni pacjentowi najlepszej opcji terapeutycznej, a terapeuta wskaże ją pacjentowi, skazując go tym samym na usługi komercyjne.
Pieniądze nie pójdą za pacjentem
Można się zastanowić nad szansą zwiększenia możliwości sfinansowania świadczeń w placówkach będących w sieci dzięki ogólnemu zmniejszeniu liczby finansowanych lecznic. Więc pacjent pójdzie za pieniędzmi, ale czy za nimi pójdzie też terapeuta? To kolejne pytanie, na które nie do końca odpowiedziano… Stworzenie w systemie sytuacji, w której wątpliwe jest otrzymanie świadczenia, a tym bardziej świadczenia na możliwie najlepszym poziomie, umocni w społeczeństwie przekonanie, że trzeba je kupić prywatnie.
Siła prywatnych
Warto zwrócić uwagę, że od czasu powstania kas chorych wydatki na prywatne usługi medyczne bardzo wzrastają. Największy wzrost obserwujemy w ostatnich latach. Jest to skutek przede wszystkim długich kolejek, choć również dostępności nowoczesnych technik diagnostyki i leczenia. Czy zatem projektowana reforma jest reformą w myśl przytoczonej wyżej definicji? Czy może jest dalszym zwiększaniem współudziału pacjentów w pokrywaniu kosztów leczenia, jednak z zapewnieniem większego bezpieczeństwa zdrowotnego w podstawowym zakresie? Słowo „podstawowy” od razu budzi pytanie: gdzie jest granica pomiędzy podstawowym a specjalistycznym? Wnioskując po zamierzeniach dotyczących zmian w organizacji i finansowaniu POZ i AOS, granica ta się zaciera, a w zasadzie sprowadza się znów do zakresu podstawowego.
Zwiększenie kompetencji lekarza POZ i zrzucenie na niego odpowiedzialności za diagnostykę i wykorzystanie zasobów specjalistycznej opieki zdrowotnej jest tego przykładem. U podstaw systemu staje lekarz o interdyscyplinarnej wiedzy, który ukończył program specjalizujący w medycynie rodzinnej. Teoretycznie to on ma realizować zadanie w postaci konsultacji specjalistycznych. Tylko dlaczego zmieniono definicję lekarza POZ, zgodnie z którą obecnie funkcję tę może pełnić lekarz, który nie ukończył tego kursu, a tylko go rozpoczął? Czy zrobiono to, aby zapewnić dostęp do lekarza większej liczbie pacjentów, którzy do tej pory korzystali z opieki lekarza specjalisty? To znów przejaw spłaszczenia systemu i sprowadzenia go do zakresu podstawowego, w którym lekarz POZ będzie ważył pomiędzy własną odpowiedzialnością zawodową a budżetem, jaki otrzyma na opiekę nad pacjentem. Jeśli zatem chory koniecznie będzie chciał kontynuować swoje leczenie u specjalisty, a lekarz POZ nie uzna tego za konieczne, to nic nie będzie stało na przeszkodzie, aby chory kupił sobie tę poradę prywatnie. Kupi ją u wielu lekarzy specjalistów, którzy po takiej zmianie zdecydują się na „kontynuowanie swojej ścieżki kariery poza strukturami narodowej służby zdrowia”.
Warto przy tym (może trochę z humorem) przyjrzeć się obrazkowi pochodzącemu z materiałów informacyjnych ministra zdrowia, który przedstawia koncepcję organizacji zespołu lekarza POZ.

W pierwszej kolejności zwróćmy uwagę na postać pacjenta. Jak widać, „pacjent jest najważniejszy”, co wcale nie oznacza, że ma najwięcej do powiedzenia. Wszak nie ma ust. Całość regulacji wchodzi w życie częściami utkanymi w szereg przepisów pojawiających się co chwilę i wielokrotnie zmienianych, więc pacjent ich już nie widzi – wszak nie ma oczu. Oczy ma za to zespół lekarza POZ. Proszę zwrócić uwagę na strzałki wskazujące, jaki zakres świadczeń jest dostępny dla pacjenta. W zasadzie może się on kontaktować tylko z lekarzem POZ, za pośrednictwem którego może uzyskać konsultację lekarza specjalisty. Wizyta w AOS nie może jednak skutkować skierowaniem do szpitala, bowiem to kompetencja lekarza POZ.
Wszystkim mało, ale równo
Jeśli zatem, nauczeni odpowiedzialności za własne zdrowie, polscy pacjenci (z całą pewnością ich liczba wzrasta) będą chcieli korzystać z finansowania opieki zdrowotnej z pieniędzy publicznych, będą musieli to robić na zasadach określonych przez system. Zasadach opartych na równej dostępności – zorganizowanej, ale ograniczonej. Powszechność systemu albo więcej kosztuje, albo ogranicza koszyk świadczeń. Z całą pewnością daje tyle, aby przeżyć, jednak aby dostać więcej, trzeba mieć pieniądze. Publiczny płatnik ich nie ma, więc mniej jasno, ale bardziej uczciwie mówi, co oferuje, nieśmiało przebąkując o limitach i zbliżającej się konieczności dopłat do tego, co lepsze, nowocześniejsze, szybsze i bardziej przystępne. Ciekawe tylko, czy Ministerstwo Zdrowia nie przeoczyło faktu, że jednak pacjent ma oczy i usta, których może w pewnym momencie użyć.
Rafał Piotr Janiszewski
Autor jest właścicielem Kancelarii Doradczej Rafał Piotr Janiszewski
Artykuł pochodzi z "Menedżera Zdrowia" numer 1/2017.



















