Zjawisko znamion nawrotowych – seria przypadków

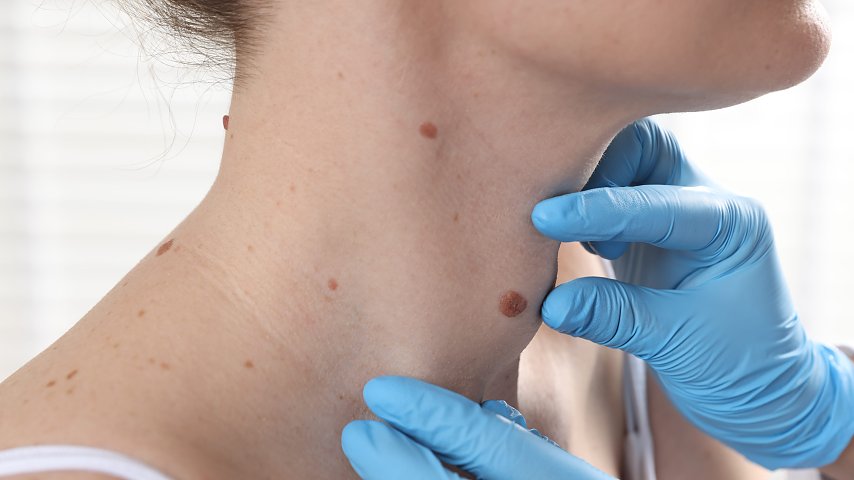
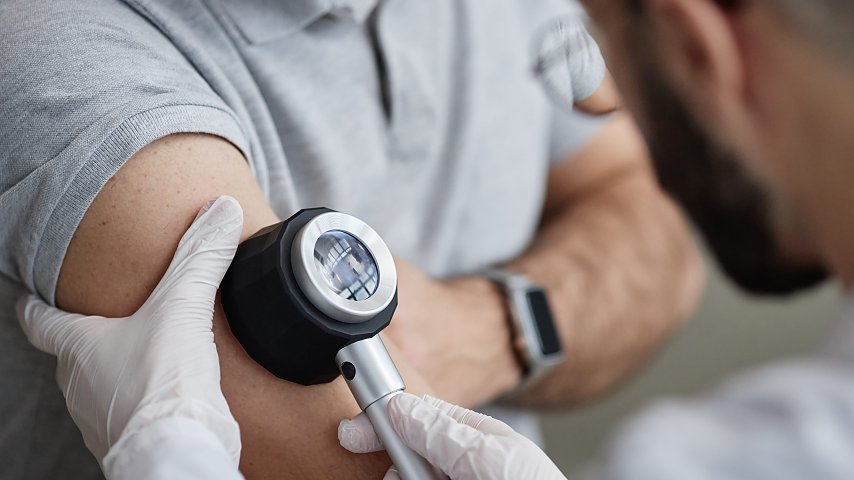
Mimo że znamiona nawrotowe (recurrent nevus – RN) są zmianami łagodnymi, mogą sprawiać trudności diagnostyczne ze względu na podobieństwo obrazu klinicznego, dermoskopowego i histopatologicznego do czerniaka.
Artykuł dostępny wyłącznie dla:
lekarz, lekarz dentysta, lekarz w trakcie specjalizacji .Zaloguj się, aby przeczytać pełną treść artykułu.
Zaloguj się
Nie pamiętasz hasła?
Skorzystaj z opcji przypominania hasła, aby odzyskać dostęp do swojego konta Termedia.
Źródło:
Dermatol Rev/Przegl Dermatol 2022, 109, 244–250
Dermatol Rev/Przegl Dermatol 2022, 109, 244–250