POChP w codziennym życiu pacjenta
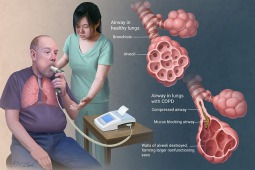
Mała świadomość społeczna POCHP oraz to, że dotyka głównie osób palących powoduje, iż początkowe objawy takie jak kaszel nasilający się w godzinach porannych, odksztuszanie plwociny są ignorowane przez pacjentów, uznawane za niegroźne infekcje lub objawy towarzyszące nałogowi palenia papierosów. To pozwala chorobie niekontrolowanej się rozwijać i przyjmować coraz cięższą jej postać
Przewlekła obturacyjna choroba płuc ( POChP) charakteryzuje się trwałym upośledzeniem drożności oskrzeli (poprzez obniżenie FEV), ze względu na liczbę zachorowań oraz zgonów na świecie POChP stanowi ogromne wyzwanie dla światowej medycyny. Statystycznie POChP stanowi jedną z najczęstszych przyczyn zarówno zachorowalności jak i śmiertelności na świecie. Według WHO (World Health Organization) na całym świecie na to schorzenie cierpi około 80 mln osób, dotyczy około 8-10% populacji powyżej 45 roku życia. W Polsce POChP jest przyczyną prawie 17 tyś. zgonów rocznie, a prawie 2 mln. osób boryka się z tą chorobą. Tak jest dziś, a prognozy są jeszcze bardziej niepokojące i pokazują, ze w roku 2020 POChP będzie trzecią przyczyna zgonów na świecie oraz piątym najczęściej występującym schorzeniem.
To nie tylko płuca…
Głównym czynnikiem ryzyka POChP jest palenie tytoniu, a palacze stanowią aż 90 proc. wszystkich pacjentów z tym schorzeniem. Wśród pozostałych chorych znajdują się osoby, które - np. z powodów zawodowych - były narażone na toksyczne pyły i gazy, w tym również osoby nigdy niepalące. Charakterystyczną cechą schorzenia jest przewlekły proces zapalny toczący się w układzie oddechowym, który z czasem ma wpływ na cały organizm pacjenta powodując zmiany w innych układach i narządach. Na pogłębienie zmian poza układem oddechowym wpływa obniżone FEV₁ oraz postępująca niewydolność oddechowa. Obraz kliniczny zaawansowanej postaci obejmuje z reguły nasiloną duszność, przewlekły kaszel i złą tolerancję wysiłku. Niestety w chorobie tej występuje również szereg zmian poza płucnych takich jak: zaburzenia stanu odżywienia, zmniejszenie masy i osłabienie mięśni szkieletowych, osteoporoza, zmiany w układzie krążenia, niedokrwistość, zaburzenia snu, lęk a nawet depresja.
Mała świadomość społeczna choroby oraz to, że dotyka głównie osób palących powoduje, iż początkowe objawy takie jak kaszel nasilający się w godzinach porannych, odksztuszanie plwociny są ignorowane przez pacjentów, uznawane za niegroźne infekcje lub objawy towarzyszące nałogowi palenia papierosów. To pozwala chorobie niekontrolowanej się rozwijać i przyjmować coraz cięższą jej postać. Przed zdiagnozowaniem, chory bardzo często nie zdaje sobie sprawy, że taka choroba w ogóle istnieje i że może właśnie jego dotyczyć. Na temat POChP nie mówi się głośno i tak wiele jak na temat zawałów i nowotworów. A szkoda, bo to równie groźne schorzenie. Uwzględniając statystyki występowania i ilość aktualnie leczonych chorych na POChP można założyć, że zdiagnozowanych jest w Polsce ok 25-30% osób cierpiących na tą chorobę.
Najważniejsza – szybka i trafna diagnoza
Postępujące objawy, coraz częstsze duszności i uporczywość kaszlu wymusza na chorych wizytę lekarską, a jej następstwem jest przeprowadzenie diagnostyki w kierunku POChP, wykonuje się u pacjenta kilkakrotnie spirometrię, potem szereg kolejnych badań. W momencie, kiedy rozpoznanie POChP jest potwierdzone a chory jest osobą palącą, kluczowe jest zerwanie z nałogiem oraz pojęcie odpowiedniej farmakoterapii. Dla chorych na POChP zaprzestanie palenia tytoniu jest najskuteczniejszą metodą leczenia. Stwierdzono, że jest to jedyna w pełni udowodniona metoda powalająca na zahamowanie progresji choroby. Szalenie istotna w tym obszarze jest współpraca pomiędzy lekarzem i jego pacjentem. Ponieważ jest to choroba, której nie można do końca wyleczyć, szybka diagnostyka i celnie postawione rozpoznanie jest w tym przypadku szczególnie istotne. Odpowiednio wcześnie włączona terapia pozwala spowolnić jej rozwój i pozwolić zapanować nad jej przebiegiem.
U pacjentów z POChP podstawowym sposobem leczenia jest stosowanie leków podawanych drogą wziewną. Pacjenci musza być regularni, muszą pamiętać o zażywaniu leków i wyrobić sobie odpowiednie nawyki. Niestety nie każdy pacjent potrafi właściwie użyć inhalatora, a to przekłada się na skuteczność terapii. Na etapie kwalifikacji do odpowiedniej terapii, lekarz powinien wyedukować swojego pacjenta jak jest to istotne i jak poprawnie stosować inhalator. Różnice wynikające z samych tylko błędów w używaniu inhalatorów, mogą prowadzić do obniżenia skuteczności leczenia. Znaczna część pacjentów nie przyjmuje również leków w sposób regularny, co również należy do istotnych przyczyn zaostrzeń POChP, w tym zaostrzeń wymagających hospitalizacji.
Codzienne życie z POChP
POChP ma bardzo duży wpływ na spadek jakości życia pacjentów. Zdecydowana większość z nich ma problem ze sprostaniem nawet codziennym czynnościom, takim jak: wejście po schodach, podbiegnięcie do autobusu, obowiązki domowe, itp. U znaczącej części chorych występuje depresja i lęk. Aż 62% chorych wchodząc po schodach musi robić przerwy, żeby wejść na górę, 56% musiało porzucić hobby, a 41% musi zajmować miejsca siedzące w komunikacji miejskiej, również nie ma siły stać podczas podróży. Przewlekła obturacyjna choroba płuc utrudnia chorym życie, uniemożliwiając im normalne funkcjonowanie. Obawa pacjentów przed nagłym zaostrzeniem choroby powoduje obawę przed aktywnością fizyczną, rezygnacje nawet z najbardziej ulubionych czynności związanych z wysiłkiem (jazda na nartach, jazda na rowerze, basen, spacery). Osoby chore na POChP unikają aktywności fizycznej w obawie przed bólem, zapominając o tym, że ćwiczenia mięśni oddechowych są najskuteczniejszym lekiem, który poprawia jakość życia. Ciągły strach przed atakiem powoduje znaczne obniżenie samooceny, zamknięcie w sobie, doprowadza do stanów depresyjnych, czego następstwem bywa np. rezygnacje z pracy przez chorego. Ważne jest samo podejście pacjenta do swojej choroby, w badaniach realizowanych w jednym z Polskich szpitali wszyscy chorzy w ocenie wydolności funkcjonalnej w skali Lawtona (IADL) uzyskali umiarkowaną zależność (pacjent wymaga częściowej pomocy innych osób przy wykonywaniu złożonych czynności dnia codziennego) w tym samym badaniu, blisko 2/3 badanych przyznało, że stan swojego zdrowia ocenia źle. Również w tej grupie badanych chorych wyniki badania wykazały, że 54% uczestników badania w skali Becka uzyskało od 11 do 27 pkt, co oznacza depresję umiarkowaną, depresja ciężka (28 oraz więcej pkt) dotyczy 14% uczestników badania. Z kolei w przypadku tylko 32% badanych wyniki skali wskazują na brak depresji lub jedynie obniżenie nastroju o charakterze niedepresyjnym (0–10 pkt). To wszystko powoduje, że POChP należy traktować, jako duży problem społeczny z wymiernymi kosztami dla budżetu.
Najczęstszym skojarzeniem jest zależność - pacjent z POChP, jego lekarz: specjalista Chorób Płuc, ale to nie do końca powinna być prawda. Jeśli z badan wynika, że stan psychiczny chorych pogarsza się wraz z czasem przebiegu choroby a z uzyskanych danych wynika, że większość osób, które na POChP leczą się od 1–5 lat oraz od 6–10 lat, uzyskały mniej punktów wg skali Becka, co oznacza niższy poziom depresji. Z kolei osoby, które leczą się dłużej (11–15 lat oraz 16–20 lat) uzyskały więcej punktów, co świadczy o zdecydowanie gorszej kondycji psychicznej tych osób. Chorym powinien zajmować się skoordynowany interdyscyplinarny zespół różnych specjalności, a także rehabilitant, psycholog, dietetyk i pielęgniarka.
Co pomaga?
Przede wszystkim zalecenie nr 1 w każdych wytycznych dotyczących POChP – rzucenie palenia.
Farmakoterapia w POChP ma na celu poprawę jakości życia pacjenta poprzez kontrolę nad objawami choroby oraz wzrost tolerancji wysiłku. Pozwala także zmniejszyć ryzyko wystąpienia zaostrzeń oraz zahamować rozwój choroby, jeśli dotyczy ona pacjentów w początkowym stadium zaawansowania. Do leków używanych w terapii POChP zalicza się leki rozszerzające oskrzela, zarówno te krótko (SABA/SAMA) jak i długodziałające(LABA/LAMA) oraz glikokortykosteroidy (GKS). Wytyczne GOLD odnosząc się do farmakoterapii mówią, że leki powinny być dobierane biorą pod uwagę ich dostępność, koszt oraz odpowiedz kliniczną indywidualnego pacjenta. Również dobór rodzaju inhalatora powinien zależeć od dostępności, kosztów oraz możliwości pacjenta, jeśli chodzi o jego obsługę. Niezmiernie istotna jest edukacja pacjenta w zakresie używania inhalatora. Wymienione wyżej sposoby leczenia nie wyczerpują wszystkich alternatywnych możliwości, dopuszczanych przez wytyczne GOLD. We wszystkich kategoriach POChP możliwe jest stosowanie teofiliny. Lek ten jest skuteczny, ale obarczony znacznie większym ryzykiem działań niepożądanych niż leki wziewne. Z tego powodu jego stosowanie zalecenie jest zwykle wówczas, gdy leki wziewne są niedostępne lub drogie.
Edukacja na wielu poziomach, świadomość społeczna POChP jest bardzo niska. W przypadku osób zdrowych sama nazwa generuje lęk i strach przed zarażeniem oraz niemal całkowitą niedyspozycją chorego. Musimy o POChP mówić, pisać i zwiększać wiedzę na temat tej choroby wśród całego społeczeństwa. Chorych również należy systematycznie dokształcać o ich chorobie i możliwościach zwiększania sobie jakości życia. POChP jest chorobą przewlekłą i postępującą, dlatego lekarz musi poświęcić choremu więcej czasu, aby przekazać informacje o chorobie i planie leczenia lub wyjaśnić potrzebę zmiany terapii. Ważne jest także, aby te informacje były przekazane pacjentowi w sposób przystępny i dla niego zrozumiały, bez używania skomplikowanego języka medycznego. Nieodłączną częścią porady dla znacznej liczby chorych na POChP jest motywowanie pacjenta do rzucenia palenia. Bardzo istotne dla chorego są informacje dotyczące trybu życia – co powinien pacjent zmienić w swoim stylu życia, aby lepiej radzić sobie z chorobą, jak reagować, kiedy nasila się duszność, co zrobić, aby nie wpaść w panikę, kiedy nagle brakuje tchu.
W wszechobecnym u chorych na POChP strachu przed wysiłkiem fizycznym, należy ich uświadamiać i zachęcać wręcz do niego. Ćwiczenia fizyczne wpływają na wzmocnienie mięśni, w tym głównego mięśnia oddechowego – przepony oraz poprawiają wydolność fizyczną organizmu. Odpowiednio dobrane oraz poprawnie wykonywane ćwiczenia fizyczne mogą poprawić funkcje mięśni oddechowych, zmniejszając przy tym uczucie duszności. Do gimnastyki dla cierpiących na POChP nie potrzeba specjalnie przystosowanych urządzeń, więc każdy może spróbować tego sam. Wytyczne dotyczące globalnej strategii radzenia sobie z POChP (GOLD) podkreślają istotną rolę edukacji w przygotowaniu pacjenta do samoopieki.
To nie tylko płuca…
Głównym czynnikiem ryzyka POChP jest palenie tytoniu, a palacze stanowią aż 90 proc. wszystkich pacjentów z tym schorzeniem. Wśród pozostałych chorych znajdują się osoby, które - np. z powodów zawodowych - były narażone na toksyczne pyły i gazy, w tym również osoby nigdy niepalące. Charakterystyczną cechą schorzenia jest przewlekły proces zapalny toczący się w układzie oddechowym, który z czasem ma wpływ na cały organizm pacjenta powodując zmiany w innych układach i narządach. Na pogłębienie zmian poza układem oddechowym wpływa obniżone FEV₁ oraz postępująca niewydolność oddechowa. Obraz kliniczny zaawansowanej postaci obejmuje z reguły nasiloną duszność, przewlekły kaszel i złą tolerancję wysiłku. Niestety w chorobie tej występuje również szereg zmian poza płucnych takich jak: zaburzenia stanu odżywienia, zmniejszenie masy i osłabienie mięśni szkieletowych, osteoporoza, zmiany w układzie krążenia, niedokrwistość, zaburzenia snu, lęk a nawet depresja.
Mała świadomość społeczna choroby oraz to, że dotyka głównie osób palących powoduje, iż początkowe objawy takie jak kaszel nasilający się w godzinach porannych, odksztuszanie plwociny są ignorowane przez pacjentów, uznawane za niegroźne infekcje lub objawy towarzyszące nałogowi palenia papierosów. To pozwala chorobie niekontrolowanej się rozwijać i przyjmować coraz cięższą jej postać. Przed zdiagnozowaniem, chory bardzo często nie zdaje sobie sprawy, że taka choroba w ogóle istnieje i że może właśnie jego dotyczyć. Na temat POChP nie mówi się głośno i tak wiele jak na temat zawałów i nowotworów. A szkoda, bo to równie groźne schorzenie. Uwzględniając statystyki występowania i ilość aktualnie leczonych chorych na POChP można założyć, że zdiagnozowanych jest w Polsce ok 25-30% osób cierpiących na tą chorobę.
Najważniejsza – szybka i trafna diagnoza
Postępujące objawy, coraz częstsze duszności i uporczywość kaszlu wymusza na chorych wizytę lekarską, a jej następstwem jest przeprowadzenie diagnostyki w kierunku POChP, wykonuje się u pacjenta kilkakrotnie spirometrię, potem szereg kolejnych badań. W momencie, kiedy rozpoznanie POChP jest potwierdzone a chory jest osobą palącą, kluczowe jest zerwanie z nałogiem oraz pojęcie odpowiedniej farmakoterapii. Dla chorych na POChP zaprzestanie palenia tytoniu jest najskuteczniejszą metodą leczenia. Stwierdzono, że jest to jedyna w pełni udowodniona metoda powalająca na zahamowanie progresji choroby. Szalenie istotna w tym obszarze jest współpraca pomiędzy lekarzem i jego pacjentem. Ponieważ jest to choroba, której nie można do końca wyleczyć, szybka diagnostyka i celnie postawione rozpoznanie jest w tym przypadku szczególnie istotne. Odpowiednio wcześnie włączona terapia pozwala spowolnić jej rozwój i pozwolić zapanować nad jej przebiegiem.
U pacjentów z POChP podstawowym sposobem leczenia jest stosowanie leków podawanych drogą wziewną. Pacjenci musza być regularni, muszą pamiętać o zażywaniu leków i wyrobić sobie odpowiednie nawyki. Niestety nie każdy pacjent potrafi właściwie użyć inhalatora, a to przekłada się na skuteczność terapii. Na etapie kwalifikacji do odpowiedniej terapii, lekarz powinien wyedukować swojego pacjenta jak jest to istotne i jak poprawnie stosować inhalator. Różnice wynikające z samych tylko błędów w używaniu inhalatorów, mogą prowadzić do obniżenia skuteczności leczenia. Znaczna część pacjentów nie przyjmuje również leków w sposób regularny, co również należy do istotnych przyczyn zaostrzeń POChP, w tym zaostrzeń wymagających hospitalizacji.
Codzienne życie z POChP
POChP ma bardzo duży wpływ na spadek jakości życia pacjentów. Zdecydowana większość z nich ma problem ze sprostaniem nawet codziennym czynnościom, takim jak: wejście po schodach, podbiegnięcie do autobusu, obowiązki domowe, itp. U znaczącej części chorych występuje depresja i lęk. Aż 62% chorych wchodząc po schodach musi robić przerwy, żeby wejść na górę, 56% musiało porzucić hobby, a 41% musi zajmować miejsca siedzące w komunikacji miejskiej, również nie ma siły stać podczas podróży. Przewlekła obturacyjna choroba płuc utrudnia chorym życie, uniemożliwiając im normalne funkcjonowanie. Obawa pacjentów przed nagłym zaostrzeniem choroby powoduje obawę przed aktywnością fizyczną, rezygnacje nawet z najbardziej ulubionych czynności związanych z wysiłkiem (jazda na nartach, jazda na rowerze, basen, spacery). Osoby chore na POChP unikają aktywności fizycznej w obawie przed bólem, zapominając o tym, że ćwiczenia mięśni oddechowych są najskuteczniejszym lekiem, który poprawia jakość życia. Ciągły strach przed atakiem powoduje znaczne obniżenie samooceny, zamknięcie w sobie, doprowadza do stanów depresyjnych, czego następstwem bywa np. rezygnacje z pracy przez chorego. Ważne jest samo podejście pacjenta do swojej choroby, w badaniach realizowanych w jednym z Polskich szpitali wszyscy chorzy w ocenie wydolności funkcjonalnej w skali Lawtona (IADL) uzyskali umiarkowaną zależność (pacjent wymaga częściowej pomocy innych osób przy wykonywaniu złożonych czynności dnia codziennego) w tym samym badaniu, blisko 2/3 badanych przyznało, że stan swojego zdrowia ocenia źle. Również w tej grupie badanych chorych wyniki badania wykazały, że 54% uczestników badania w skali Becka uzyskało od 11 do 27 pkt, co oznacza depresję umiarkowaną, depresja ciężka (28 oraz więcej pkt) dotyczy 14% uczestników badania. Z kolei w przypadku tylko 32% badanych wyniki skali wskazują na brak depresji lub jedynie obniżenie nastroju o charakterze niedepresyjnym (0–10 pkt). To wszystko powoduje, że POChP należy traktować, jako duży problem społeczny z wymiernymi kosztami dla budżetu.
Najczęstszym skojarzeniem jest zależność - pacjent z POChP, jego lekarz: specjalista Chorób Płuc, ale to nie do końca powinna być prawda. Jeśli z badan wynika, że stan psychiczny chorych pogarsza się wraz z czasem przebiegu choroby a z uzyskanych danych wynika, że większość osób, które na POChP leczą się od 1–5 lat oraz od 6–10 lat, uzyskały mniej punktów wg skali Becka, co oznacza niższy poziom depresji. Z kolei osoby, które leczą się dłużej (11–15 lat oraz 16–20 lat) uzyskały więcej punktów, co świadczy o zdecydowanie gorszej kondycji psychicznej tych osób. Chorym powinien zajmować się skoordynowany interdyscyplinarny zespół różnych specjalności, a także rehabilitant, psycholog, dietetyk i pielęgniarka.
Co pomaga?
Przede wszystkim zalecenie nr 1 w każdych wytycznych dotyczących POChP – rzucenie palenia.
Farmakoterapia w POChP ma na celu poprawę jakości życia pacjenta poprzez kontrolę nad objawami choroby oraz wzrost tolerancji wysiłku. Pozwala także zmniejszyć ryzyko wystąpienia zaostrzeń oraz zahamować rozwój choroby, jeśli dotyczy ona pacjentów w początkowym stadium zaawansowania. Do leków używanych w terapii POChP zalicza się leki rozszerzające oskrzela, zarówno te krótko (SABA/SAMA) jak i długodziałające(LABA/LAMA) oraz glikokortykosteroidy (GKS). Wytyczne GOLD odnosząc się do farmakoterapii mówią, że leki powinny być dobierane biorą pod uwagę ich dostępność, koszt oraz odpowiedz kliniczną indywidualnego pacjenta. Również dobór rodzaju inhalatora powinien zależeć od dostępności, kosztów oraz możliwości pacjenta, jeśli chodzi o jego obsługę. Niezmiernie istotna jest edukacja pacjenta w zakresie używania inhalatora. Wymienione wyżej sposoby leczenia nie wyczerpują wszystkich alternatywnych możliwości, dopuszczanych przez wytyczne GOLD. We wszystkich kategoriach POChP możliwe jest stosowanie teofiliny. Lek ten jest skuteczny, ale obarczony znacznie większym ryzykiem działań niepożądanych niż leki wziewne. Z tego powodu jego stosowanie zalecenie jest zwykle wówczas, gdy leki wziewne są niedostępne lub drogie.
Edukacja na wielu poziomach, świadomość społeczna POChP jest bardzo niska. W przypadku osób zdrowych sama nazwa generuje lęk i strach przed zarażeniem oraz niemal całkowitą niedyspozycją chorego. Musimy o POChP mówić, pisać i zwiększać wiedzę na temat tej choroby wśród całego społeczeństwa. Chorych również należy systematycznie dokształcać o ich chorobie i możliwościach zwiększania sobie jakości życia. POChP jest chorobą przewlekłą i postępującą, dlatego lekarz musi poświęcić choremu więcej czasu, aby przekazać informacje o chorobie i planie leczenia lub wyjaśnić potrzebę zmiany terapii. Ważne jest także, aby te informacje były przekazane pacjentowi w sposób przystępny i dla niego zrozumiały, bez używania skomplikowanego języka medycznego. Nieodłączną częścią porady dla znacznej liczby chorych na POChP jest motywowanie pacjenta do rzucenia palenia. Bardzo istotne dla chorego są informacje dotyczące trybu życia – co powinien pacjent zmienić w swoim stylu życia, aby lepiej radzić sobie z chorobą, jak reagować, kiedy nasila się duszność, co zrobić, aby nie wpaść w panikę, kiedy nagle brakuje tchu.
W wszechobecnym u chorych na POChP strachu przed wysiłkiem fizycznym, należy ich uświadamiać i zachęcać wręcz do niego. Ćwiczenia fizyczne wpływają na wzmocnienie mięśni, w tym głównego mięśnia oddechowego – przepony oraz poprawiają wydolność fizyczną organizmu. Odpowiednio dobrane oraz poprawnie wykonywane ćwiczenia fizyczne mogą poprawić funkcje mięśni oddechowych, zmniejszając przy tym uczucie duszności. Do gimnastyki dla cierpiących na POChP nie potrzeba specjalnie przystosowanych urządzeń, więc każdy może spróbować tego sam. Wytyczne dotyczące globalnej strategii radzenia sobie z POChP (GOLD) podkreślają istotną rolę edukacji w przygotowaniu pacjenta do samoopieki.