O opiece paliatywnej w Polsce

Dostępność do opieki paliatywnej w ostatnich dniach życia jest niewystarczająca. Dlatego potrzebne jest zniesienie limitów świadczeń, zmiana kwalifikacji i zwiększenia liczby łóżek w opiece stacjonarnej, z uwzględnieniem nierówności regionalnych.
Analiza dr. n. med. Tomasza Dzierżanowskiego z Pracowni Medycyny Paliatywnej Zakładu Medycyny Społecznej i Zdrowia Publicznego Warszawskiego Uniwersytetu Medycznego:
– Świadczenia gwarantowane z zakresu opieki paliatywnej dla osób dorosłych określone są w rozporządzeniach ministra zdrowia1, 2 i obejmują następujące formy (w nawiasach synonimy):
– ambulatoryjną (poradnia medycyny paliatywnej),
– domową (domowy zespół opieki paliatywnej, hospicjum domowe),
– stacjonarną (hospicjum stacjonarne, oddział opieki paliatywnej).
Inne formy opieki paliatywnej, takie jak dzienny ośrodek opieki paliatywnej czy szpitalny zespół wspierający, nie są przewidziane w systemie świadczeń finansowanych ze środków publicznych. Świadczenia ze środków publicznych są obecnie limitowane i określone w kontraktach pomiędzy Narodowym Funduszem Zdrowia (NFZ) a jednostkami opieki paliatywnej.
Głównym kryterium kwalifikacji do opieki paliatywnej, zgodnie z wyżej wspomnianymi rozporządzeniami, jest rozpoznanie ograniczone do nowotworów oraz niektórych chorób nienowotworowych1, 2. Taki sposób kwalifikacji jest niezgodny z zaleceniami światowych organizacji opieki paliatywnej, m.in. European Association for Palliative Care (EAPC)3. Wraz ze zwiększaniem się zachorowalności na nowotwory i długości trwania choroby zwiększa się rokrocznie liczba chorych wymagających opieki paliatywnej. Wzrasta również liczba chorych po leczeniu onkologicznym, bez klinicznych i patomorfologicznych cech aktywnej choroby, ale z objawami będącymi następstwem nowotworu lub jego leczenia, którzy wymagają długotrwałej opieki poradni opieki paliatywnej czy poradni leczenia bólu4. Rozszerzanie wskazań do opieki paliatywnej finansowanej ze środków publicznych o choroby nienowotworowe powoduje zwiększenie zapotrzebowania na świadczenia opieki paliatywnej i stopnia wykorzystania zasobów oraz – wobec limitowania świadczeń gwarantowanych przez NFZ – wydłużenie kolejek oczekujących.
Dostępne są dane dotyczące długości pobytów, trybu ich zakończenia oraz wskaźników umieralności, jednak w zakresie ograniczonym do opieki stacjonarnej5. Nieznany jest wskaźnik umieralności w pierwszym dniu opieki, który może świadczyć o zbyt późnym kierowaniu chorych, ale też o zbyt długim oczekiwaniu na objęcie opieką. Z wyjątkiem rejestrów prowadzonych przez niektóre hospicja, brakuje informacji o umieralności pacjentów oczekujących na objęcie opieką paliatywną.
Powodem tworzenia się kolejek są limity kontraktowanych przez NFZ świadczeń, ograniczona w poszczególnych regionach liczba dostępnych łóżek w jednostkach stacjonarnych oraz deficyt kwalifikowanego personelu6. Wpływ mogą mieć także kryteria kwalifikacji na równi traktujące chorych wymagających nagłego przyjęcia oraz chorych bez nasilonych objawów7.
Niniejsze opracowanie miało na celu zbadanie dostępności do opieki paliatywnej, długości sprawowanej opieki w poszczególnych jej formach, oszacowanie zewnętrznych i wewnętrznych przepływów chorych oraz wskaźnika umieralności w trakcie pobytu, w tym w pierwszym dniu opieki, a także w okresie oczekiwania na objęcie opieką.
Źródła danych Informacja publiczna na temat liczby pacjentów objętych opieką paliatywną znajduje się w sprawozdaniu rocznym NFZ8. Zawiera ono m.in. dane dotyczące ilości i wartości udzielonych świadczeń gwarantowanych w zakresie opieki paliatywnej i hospicyjnej. Liczby zawarte w tym sprawozdaniu nie mogą być sumowane, gdyż świadczenia mogły zostać udzielone zarówno w kilku rodzajach komórek organizacyjnych (tab. IV.7.1), jak i różnych warunkach (tab. IV.7.2), a zatem nie mogą być podstawą do wyliczeń ruchu chorych w skali kraju. Z tego względu oraz z powodu braku danych szczegółowych dotyczących ruchu chorych oraz długości hospitalizacji NFZ dostarczył na prośbę autora raport dodatkowy (raport NFZ) [9] zawierający tabelę z rozkładem liczb pacjentów w opiece domowej, stacjonarnej i ambulatoryjnej oraz liczb pacjentów według dni opieki w 2018 r. oraz unikalnych numerów PESEL.
W informacji publicznej oraz w raporcie NFZ brakuje danych o liczbie hospitalizacji zakończonych zgonem lub wypisem oraz o liczbie chorych nieobjętych opieką. Informacja ta jest częściowo dostępna w analizie Departamentu Analiz i Strategii Ministerstwa Zdrowia5. Z tego względu uzyskano je bezpośrednio z jednostek opieki paliatywnej, zarówno domowej, jak i stacjonarnej (raport z jednostek). Ankieta obejmowała m.in. dane dotyczące formy opieki, liczby łóżek kontraktowych (dla jednostek stacjonarnych), całkowitej liczby pacjentów znajdujących się pod opieką w 2018 r., liczby pacjentów nieobjętych opieką, liczby zgonów (w tym zgonów w dniu objęcia opieką), liczby wypisów z opieki paliatywnej (w tym wypisów do szpitala), liczby wypisów z jednostek stacjonarnych do opieki domowej. Część jednostek dostarczyło danych szczegółowych na temat przyczyn nieobjęcia opieką.
Analiza statystyczna
Do wyliczenia długości hospitalizacji przyjęto dane z NFZ. Ze względu na to, że dane te ograniczone są do roku kalendarzowego, wymagały one korekty matematycznej, aby uwzględnić wartości dla pobytów rozpoczętych w roku poprzedzającym lub zakończonych w roku następnym. Dla przykładu, hospitalizacja wykazana w Raporcie NFZ jako trwająca 20 dni mogła być fragmentem hospitalizacji dłuższej, rozpoczętej w roku poprzedzającym lub zakończonej w roku następnym. Korekta matematyczna polegała na zmniejszeniu liczby hospitalizacji o długości n [dni] i dodania do hospitalizacji dłuższych (n + 1 do 365) w proporcji w ich występowania. Bez korekty wartości dla hospitalizacji krótkich byłyby zawyżone, a dla dłuższych – zaniżone. Pobyty o długości 365 dni zawierają także pobyty dłuższe niż rok.
W celu oszacowania wskaźnika umieralności w okresie oczekiwania na objęcie opieką posłużono się danymi z raportu z jednostek. Wyliczenia ruchu chorych oparto na Raporcie NFZ, z uzupełnieniem brakujących danych według danych statystycznych z raportu jednostek. Istotnym założeniem szacunków był brak istotnych zmian liczby świadczeń w latach 2017–2018.
Dla średnich podano w nawiasach wartości 95 proc. przedziału ufności (95 proc. CI), a w przypadku zbyt małej liczby rekordów – zakresy wartości. Dla porównań danych nieparametrycznych zastosowano test U Manna-Whitneya. Jako statystycznie istotną przyjęto wartość p < 0,05. Obliczeń dokonano w programie Statistica 13.3 (TIBCO Software Inc.).
Analiza danych uzyskanych z jednostek opieki paliatywnej
Uzyskano dane z 27 jednostek opieki paliatywnej, w tym z 16 domowej i 11 stacjonarnej. Liczba pacjentów objętych raportem z jednostek wyniosła odpowiednio 7530 i 3815, co stanowi 12,3 proc. wszystkich pacjentów objętych opieką w warunkach domowych oraz 10,6 proc. – stacjonarnych. Korekta matematyczna danych z raportu NFZ skutkowała różnicami, które dla pobytów krótkich były niewielkie, ale istotne (–0,55 proc. dla pobytu jednodniowego do 3,79 proc. dla pobytu 14-dniowego).
Liczba pacjentów objętych opieką paliatywną
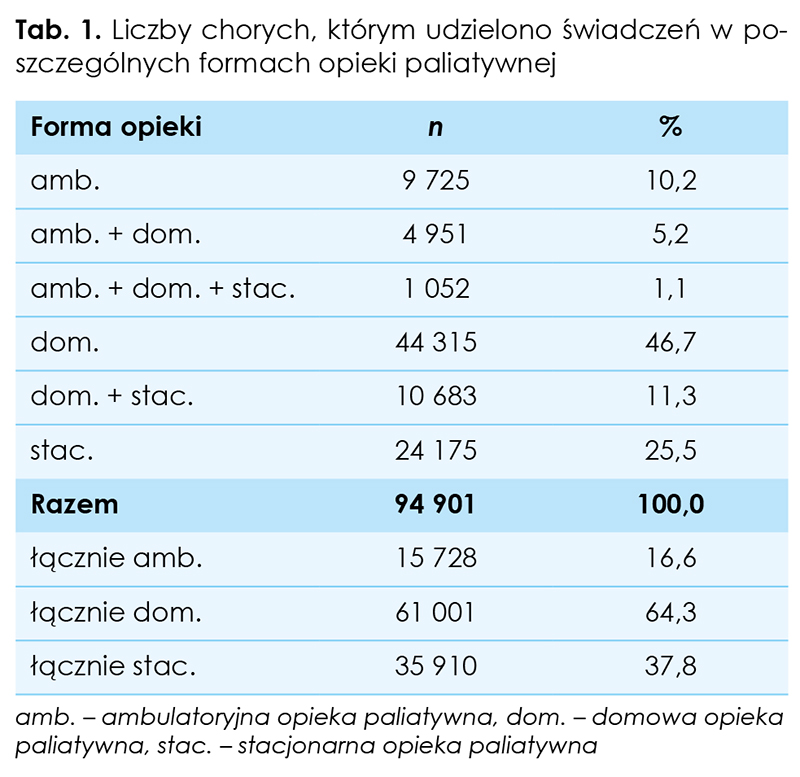
Według raportu NFZ łączna liczba osób objętych opieką w 2018 r. wyniosła 94,9 tys., z czego 61 tys. chorych było leczonych w warunkach domowych, 35,9 tys. – stacjonarnych, a 15,7 tys. – ambulatoryjnych. 17,6 proc. pacjentów było leczonych w więcej niż jednej formie opieki (tab. 1).
Liczba udzielonych świadczeń
Na podstawie raportu NFZ, łącznie w 2018 r. liczba osobodni w domowej opiece paliatywnej wyniosła 5,35 mln, a w warunkach stacjonarnych – 1,01 mln. Średnio codziennie objętych domową opieką paliatywną było 14 658, zaś w hospicjach stacjonarnych i oddziałach medycyny paliatywnej – 2769 pacjentów.
Ambulatoryjna opieka paliatywna
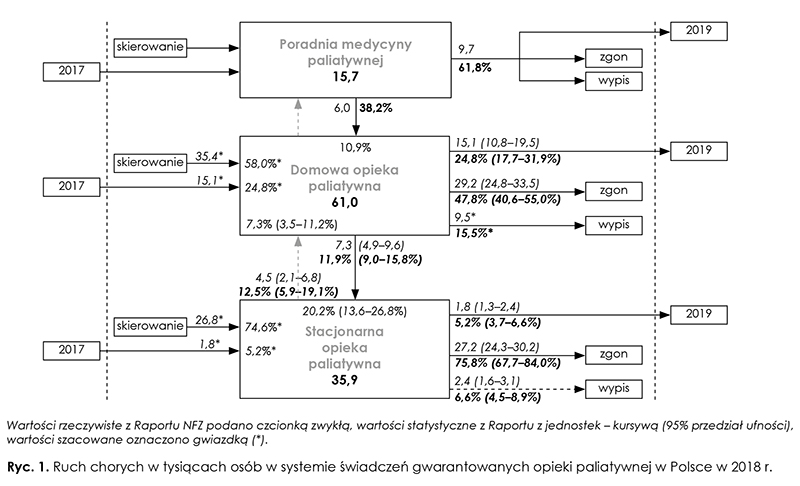
Opieką poradni medycyny paliatywnej obejmowani byli pacjenci na podstawie skierowań spoza systemu opieki paliatywnej oraz z domowej czy stacjonarnej opieki paliatywnej. Spośród pacjentów poradni medycyny paliatywnej 38,2 proc. (6 tys.) skierowano do dalszej opieki w warunkach domowych (6,7 proc. – 1 tys. przeniesiono potem do jednostek stacjonarnych). W przypadku pozostałej części (61,8 proc.) kontynuowano opiekę ambulatoryjną w kolejnym roku albo ją zakończono. Brakuje danych na temat odsetka zgonów w trakcie opieki paliatywnej.
Domowa opieka paliatywna
W 2018 r. do domowej opieki paliatywnej ok. 58 proc. pacjentów zostało skierowanych spoza systemu opieki paliatywnej, ok. 24,8 proc. stanowili chorzy kontynuujący opiekę rozpoczętą w poprzednim roku, a 10,9 proc. pacjenci skierowani z poradni medycyny paliatywnej. Pacjenci przeniesieni ze stacjonarnej opieki paliatywnej stanowili 7,3 proc. (95 proc. CI: 3,5–11,2; 4,5 tys.).
Średnio 11,9 proc. (95 proc. CI: 9,0–15,8 proc.) pacjentów zostało przeniesionych do stacjonarnej opieki paliatywnej, a w przypadku 24,8 proc. (95 proc. CI: 17,1–31,9 proc.) kontynuowano opiekę w kolejnym roku w warunkach domowych. W trakcie opieki domowej zmarło średnio 47,8 proc. (95 proc. CI: 40,6–55,0), czyli 29,2 tys. (95 proc. CI: 24,8–33,5) pacjentów. Pozostałą część chorych wypisano do szpitala, przeniesiono do ambulatoryjnej opieki paliatywnej albo zakończono nad nimi opiekę paliatywną (np. po wyleczeniu owrzodzeń odleżynowych, jeśli były jedynym kryterium kwalifikującym). Według danych z raportu z jednostek średnio 17,2 proc. (95 proc. CI: 7,6–26,7 proc.) chorych została wypisana do szpitala, co jest zbieżne z powyższym odsetkiem.
Stacjonarna opieka paliatywna
Około 74,6 proc. pacjentów objętych stacjonarną opieką paliatywną skierowano spoza systemu opieki paliatywnej, 20,2 proc. przeniesiono z domowej opieki paliatywnej, a ok. 5,2 proc. stanowiły osoby kontynuujące pobyt z roku poprzedniego. Średnio 75,8 proc. (95 proc. CI: 67,6–84,0; 27,2 tys.) pacjentów zmarło, 6,6 proc. (95 proc. CI: 4,5–8,9 proc.) zostało wypisanych, 5,2 proc. (3,7–6,6 proc.) było hospitalizowanych w kolejnym roku, a 6,6 proc. (4,5–8,9 proc.) wypisano do szpitala. Średnio 12,5 proc. (95 proc. CI: 5,9–19,1) chorych zostało wypisanych do opieki domowej, przy czym z oddziałów medycyny paliatywnej 19,2 proc. (95 proc. CI: 9,3–29,0), a z hospicjów stacjonarnych – 5,8 proc. (95 proc. CI: 0,9–10,7). Ze względu na małą liczbę badanych podmiotów różnica ta jest na granicy istotności statystycznej (p = 0,06).
Diagram ruchu chorych
Na podstawie danych z Raportu NFZ oraz danych z jednostek opieki paliatywnej przedstawiono ruch chorych w 2018 r. w formie diagramu (ryc. 1.).
Długość opieki paliatywnej
Na podstawie skorygowanych danych z raportu NFZ mediana długości domowej opieki paliatywnej wyniosła 54 dni, a średnia – 107,1 dnia (95 proc. CI: 106,2–108,0); wartości dolnego i górnego kwartyla wyniosły odpowiednio 17 i 170 dni. Jedna czwarta pacjentów o najkrótszym okresie opieki odpowiadała za 1,7 proc. całości osobodni opieki, podczas gdy 25 proc. pacjentów o najdłuższym czasie opieki stanowiło 67,7 proc. osobodni (ryc. 2A).
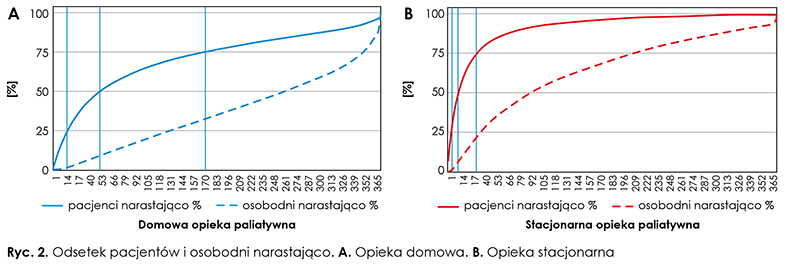
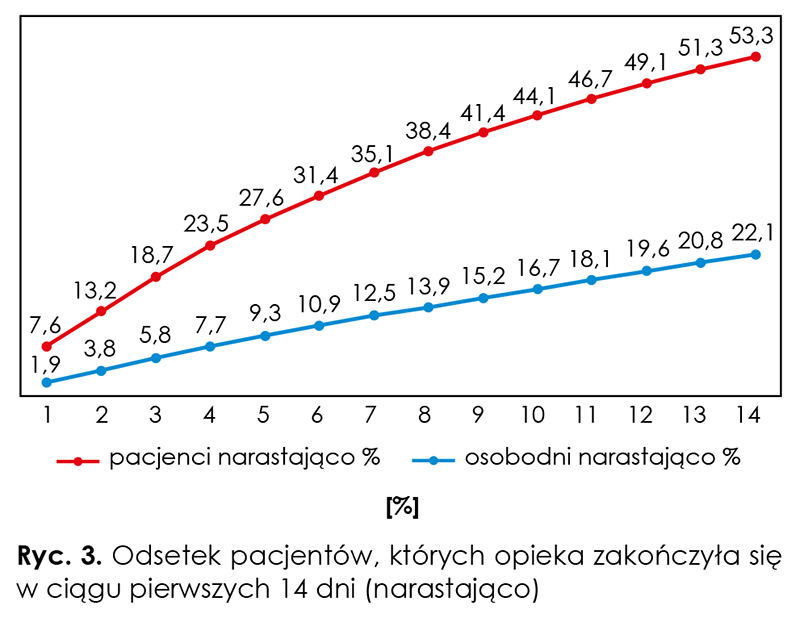
Odsetek pobytów jednodniowych wyniósł 1,9 proc., a do 14 dni – 22,1 proc. chorych (ryc. 3) W warunkach stacjonarnych mediana długości opieki to 13 dni, średnia – 33,2 dnia (95 proc. CI: 32,6– 33,8); dolny i górny kwartyl wyniosły odpowiednio 5 i 34 dni. Liczba świadczeń dla pacjentów z pierwszego kwartyla stanowiła 1,7 proc., a z czwartego kwartyla – 76,5 proc. wszystkich osobodni (ryc. 2B). W ciągu pierwszych 14 dni zmarło lub zostało wypisanych 53,3 proc. pacjentów, przy czym 7,6 proc. w pierwszym dniu opieki (ryc. 3).
Bez korekty danych z Raportu NFZ wartości długości opieki paliatywnej w warunkach domowych byłyby zaniżone: mediana 49 dni, średnia 98,3 dnia, a w warunkach stacjonarnych – mediana 13 dni, a średnia 29,6 dnia.
Umieralność w pierwszym dniu opieki
W badanych jednostkach umieralność w pierwszym dniu opieki domowej wyniosła średnio 1,3 proc. (0,4–2,3 proc.), a stacjonarnej 2,8 proc. (1,6–3,9 proc.).
Rezygnacja z opieki i zgony w trakcie oczekiwania na objęcie opieką
Spośród 16 jednostek opieki domowej uczestniczących w badaniu 3 (19 proc.) obejmowały chorych opieką niezależnie od stopnia przekraczania limitów wynikających z kontraktów z NFZ. Pozostałe jednostki ograniczały przyjęcia, co skutkowało tworzeniem się kolejek chorych. W badanych jednostkach średnio 16,6 proc. (7,8–25,4 proc.) pacjentów zakwalifikowanych do opieki domowej nie zostało nią objętych. U 75,5 proc. (zakres 75–76 proc.) pacjentów przyczyną był zgon.
Wszystkie badane jednostki stacjonarnej opieki paliatywnej prowadziły kolejkę przyjęć. Opieką nie objęto średnio 29,1 proc. (15,2–43,0 proc.) skierowanych pacjentów, a w 58,2 proc. (zakres 54,4–62,0 proc.) przyczyną był zgon pacjenta.
Dane dotyczące umieralności w okresie oczekiwania na objęcie opieką nie są reprezentatywne ze względu na zbyt małą liczbę jednostek, które dostarczyły szczegółowych danych z rejestru kolejki zgłoszeń (N = 4).
Dyskusja
Liczba zachorowań na nowotwory i inne nieuleczalne choroby wzrasta10. W strukturze umieralności nowotwory złośliwe stanowią drugą przyczynę zgonów w Polsce po chorobach układu krążenia10. W 2017 r. z powodu nowotworów złośliwych zmarło 99,6 tys. osób i liczba ta od 2015 r. utrzymuje się mniej więcej na stałym poziomie, z nieznaczną tendencją spadkową10. Zdecydowaną większość objętych opieką paliatywną stanowią chorzy na nowotwór – w jednostkach stacjonarnych ich odsetek sięga 78 proc.9. Biorąc pod uwagę to, że w 2018 r. 54 tys. pobytów domowych i stacjonarnych zostało zakończonych zgonem, prawie połowa pacjentów zmarłych z powodu nowotworu nie została objęta specjalistyczną opieką paliatywną w ostatnich dniach życia. Istotną przyczyną było niedoszacowanie i limitowanie świadczeń przez NFZ, a także znaczna nierównomierność geograficzna kontraktowanych świadczeń opieki paliatywnej i łóżek w jednostkach stacjonarnych6, 9.
Populacja objęta opieką paliatywną w 2018 r. sięgała blisko 95 tys. pacjentów. Każdego dnia w warunkach domowych leczono średnio 14,7 tys. osób. Natomiast w jednostkach stacjonarnych leczonych było średnio 2,8 tys. pacjentów dziennie, a liczba ta jest nieistotnie niższa (–42) od liczby łóżek w stacjonarnych jednostkach opieki paliatywnej wykazanej w Roczniku Statystycznym na koniec 2018 r.11. Oznacza to pełne obłożenie jednostek stacjonarnych przez cały rok.
Dwie trzecie pacjentów objętych opieką paliatywną było leczonych w warunkach domowych, ponad jedna trzecia – w stacjonarnych, a jedna szósta – w poradniach (część z nich korzystało z więcej niż jednej formy opieki). Trajektoria postępującej nieuleczalnej choroby rzadko przebiega z poprawą stanu pacjenta, pozwalającą na mniej intensywny nadzór terapeutyczny. Mała dostępność i opłacalność świadczeń ambulatoryjnych mogła zniechęcać podmioty lecznicze do przenoszenia pacjentów z lepiej finansowanej opieki w warunkach domowych lub stacjonarnych12.
Opieką poradni medycyny paliatywnej obejmowani byli pacjenci głównie spoza systemu opieki paliatywnej oraz prawdopodobnie z domowej lub stacjonarnej opieki paliatywnej. Wraz z pogarszaniem się stanu pacjenta konieczna jest intensyfikacja leczenia, dlatego zazwyczaj trajektoria nieuleczalnej choroby wyznacza ścieżkę: opieka ambulatoryjna → domowa → stacjonarna. Odwrotny ruch chorych jest również możliwy, np. w sytuacji hospitalizacji w jednostkach stacjonarnych w celu ustalenia leczenia objawowego lub ustabilizowania stanu ogólnego. Innym powodem bywa okresowa hospitalizacja w celu opieki wyręczającej. W obu przypadkach chory po zakończeniu hospitalizacji jest przekazywany do dalszej mniej intensywnej opieki domowej lub ambulatoryjnej. Opieką poradni medycyny paliatywnej objęci są pacjenci w lepszym stanie ogólnym, zatem odsetek zgonów jest relatywnie niewielki.
Większość chorych objętych opieką skierowanych było na podstawie skierowania od lekarzy podstawowej opieki paliatywnej oraz specjalistów spoza systemu opieki paliatywnej – 60 proc. w hospicjach domowych i 75 proc. w jednostkach stacjonarnych. Leczenie prowadzone w poprzednim roku kalendarzowym kontynuowało odpowiednio 25 proc. i 5 proc.
Jedna szósta pacjentów została wypisana z opieki domowej do szpitala, skąd nie powróciła do domu. W Polsce, poza nielicznymi wyjątkami, nie istnieje system hospitalizacji stanów nagłych w medycynie paliatywnej, z wydzielonymi do tego celu łóżkami w jednostkach stacjonarnych, a każde przyjęcie nagłe do opieki stacjonarnej zależy od dostępności wolnego łóżka. Dlatego, zdaniem autora, z powodu braku możliwości pilnej hospitalizacji w jednostce stacjonarnej opieki paliatywnej, w przypadku znacznego pogorszenia się stanu pacjenta i konieczności intensyfikacji leczenia objawowego, często jest on przewożony przez zespół ratownictwa medycznego do szpitala, gdzie następuje zgon. Według rekomendacji EAPC, świadczenia opieki paliatywnej powinny być dostępne dla wszystkich pacjentów bezzwłocznie13, a system opieki paliatywnej nie powinien ograniczać się do opieki planowej, ale też powinny istnieć jednostki opieki paliatywnej (na terenie szpitali lub poza nimi) sprawujące opiekę ostrą3.
Opieka paliatywna jest wskazana podczas całej trajektorii nieuleczalnej choroby, w zależności od potrzeb wyznaczonych występowaniem i ciężkością objawów, szczególnie jednak w ostatnich dniach życia, gdyż w sposób holistyczny zabezpiecza potrzeby chorego. Szpital nie jest zwykle przygotowany do zapewnienia optymalnych warunków dla chorego w okresie umierania, lecz do ratowania życia z wykorzystaniem dostępnych technologii. Wskaźniki personelu pielęgniarskiego przypadającego na liczbę łóżek też są znacznie mniejsze od tych w stacjonarnych jednostkach opieki paliatywnej. Dlatego, pomimo zbliżonych kosztów pobytu szpitalnego, dopasowanie warunków oraz jakość opieki nad osobą umierającą jest nieoptymalna. Rozwiązaniem byłoby finansowanie świadczeń w stacjonarnej opiece paliatywnej bez limitów, co zachęciłoby jednostki do zwiększenia liczby łóżek. Niezależnie od tego, zdaniem autora, kluczowe byłoby wyodrębnienie w jednostkach stacjonarnych dodatkowo finansowanych łóżek na przyjęcia interwencyjne. Ponadto, zdaniem autora, nie można wykluczyć, że powodem kierowania do szpitala chorych w ostatnich dniach życia ze słabiej przygotowanych jednostek opieki domowej może być również brak sprawnie działającej opieki po południu, w nocy i w święta, niemożność zwiększonego zaangażowania środków (czasu, kolejnych wizyt) ze względu na zbyt niską wycenę i refundację świadczeń, brak umiejętności prowadzenia chorego w trakcie agonii oraz deficyt komunikacji i przygotowania rodziny na śmierć chorego. Przyjęcia do szpitala chorych z nowotworem w ostatnim miesiącu życia, choć częste także w innych krajach Europy, uważa się jednak za negatywny wskaźnik jakości opieki paliatywnej14.
Aż połowa leczonych w domu oraz trzy czwarte pacjentów objętych opieką stacjonarną umiera, co daje ponad 54 tys. chorych. Wyliczony wskaźnik umieralności w jednostkach stacjonarnych jest niemal identyczny z przedstawionym przez Departament Analiz i Strategii Ministerstwa Zdrowia w analizie za 2016 r. (75,9 proc.)5. Dla porównania, w Australii umieralność pacjentów w jednostkach stacjonarnych wynosi 48,7 proc., więcej jest więc pobytów w celu optymalizacji leczenia z zamiarem kontynuacji w innych formach opieki15.
Biorąc pod uwagę szacunkowe liczby personelu zatrudnionego w opiece paliatywnej, na jednego lekarza czy pielęgniarkę przypada kilkadziesiąt zgonów pacjentów rocznie. Wiąże się to ze znacznym narażeniem psychicznym personelu i zagrożeniem wystąpienia zespołu wypalenia zawodowego. W przypadku pracowników pełnoetatowych jednostek stacjonarnych, zajmujących się wyłącznie opieką paliatywną, wskaźniki te są jeszcze wyższe. Co więcej, w przeciwieństwie do hospitalizacji na przeciętnym oddziale chorób wewnętrznych, gdzie zgon również jest częstą przyczyną zakończenia hospitalizacji, tylko jedna czwarta pobytów w hospicjach nie kończy się zgonem pacjenta. Brak balansu pomiędzy śmiercią chorych a hospitalizacją o „pomyślnym” zakończeniu może pogłębiać frustrację i wypalenie u pracowników opieki paliatywnej. Zjawisko to wymaga dalszych badań.
W dniu zgonu zaangażowanie środków ludzkich i materialnych jest znacznie większe niż w trakcie stabilnej opieki. Nie jest to jednak uwzględnione w wycenie świadczeń, co więcej – NFZ nie refunduje ostatniego dnia opieki. Wartość tych nierozliczonych osobodni wynosi w skali kraju ok. 10 mln zł (1,5 mln zł w opiece domowej i 8,4 mln zł w stacjonarnej).
Uzasadnione jest więc, aby dzień opieki zakończony zgonem nie tylko był finansowany, ale też wyceniony wyżej niż pozostałe osobodni. Zdaniem autora rozwiązaniem byłoby też przyjęcie wskaźnika rozliczeń wyższego dla ostatnich dni życia opieki zakończonej zgonem oraz pobytów krótkotrwałych (do 14 dni), kiedy to zaangażowanie zasobów materialnych i ludzkich jest większe w stosunku do pozostałego okresu opieki paliatywnej.
Średnia długość świadczonej domowej opieki paliatywnej wynosi 107 dni i jest blisko dwukrotnie większa od mediany, która wynosi 54 dni. Oznacza to, że znaczna grupa chorych objętych jest opieką przez wiele miesięcy. I tak, jedna czwarta pacjentów przebywa pod opieką domową 170 dni i dłużej i odpowiada za ponad dwie trzecie wszystkich osobodni opieki. Z kolei jedna czwarta pacjentów pozostaje pod opieką nie dłużej niż 17 dni i ich udział w całości osobodni wynosi jedynie 1,7 proc.
W warunkach stacjonarnych połowa pacjentów zakończyła hospitalizację w ciągu 13 dni, ale średnia wynosi 33 dni, ze względu na długoterminowe pobyty części pacjentów.
Na przykład w Australii średnia wynosi 12,6 dnia, jednak australijski system oferuje różnorodność form opieki paliatywnej15. Aż trzy czwarte wszystkich osobodni generowana jest przez jedną czwartą pacjentów o najdłuższych pobytach (34 dni i dłużej). Statystyki czasu pobytu są bardzo zbliżone do przedstawionych w analizie Departamentu Analiz i Strategii Ministerstwa Zdrowia za 2016 r. (nieuwzględniającej korekty długości pobytów rozpoczętych przed lub zakończonych po danym roku)5.
Zarówno w opiece domowej, jak i stacjonarnej można wyróżnić zatem dwie główne podgrupy pacjentów: o krótkim przebiegu opieki zakończonej zgonem lub wypisem oraz chorych pozostających pod opieką przez wiele miesięcy. Tymczasem cena za osobodzień jest sztywna, niezależna od trwania opieki. Potrzebna wydaje się więc dywersyfikacja finansowania pobytów w zależności od ich długości i sposobu zakończenia (zgon pacjenta). W przypadku opieki w trybie stacjonarnym, zdaniem autora, rozwiązaniem koniecznym w celu urealnienia kosztów opieki, a jednocześnie poprawiającym jakość opieki byłoby dodatkowe finansowanie wykonanych określonych procedur (np. przetoczenia preparatów krwiopochodnych, bisfosfonianów, leczenie odleżyn) oraz wyższe finansowanie hospitalizacji krótkich i nagłych.
Biorąc pod uwagę umieralność na poziomie 75 proc. oraz medianę pobytu 13 dni, jednostki stacjonarne w dużym stopniu obciążone są hospitalizacjami krótkimi zakończonymi zgonem pacjenta. Jedna czwarta to pobyty do 5 dni, a ok. 8 proc. pacjentów umiera w dniu przyjęcia do opieki. Są to niepomyślne wskaźniki, gdyż świadczą o zbyt późnym kierowaniu lub słabej dostępności opieki stacjonarnej. W ciągu kilku dni trudno jest uzyskać optymalne leczenie objawowe poza opanowaniem podstawowych i bardzo nasilonych objawów fizycznych. Trudno jest, pomimo pełnego wsparcia psychologicznego i duchowego, uzyskać adaptację chorego sytuacji umierania. Krótkie pobyty generują też znacznie większe koszty, szczególnie w pierwszym i w ostatnich dniach opieki7.
Dodatkowym problemem jest znacznie zaniżona wycena świadczeń. W badaniu z 2017 r. wykazano, że ceny zakontraktowanych przez NFZ świadczeń opieki stacjonarnej pokrywały koszty jedynie w 53,9 proc.16.
Warto zauważyć, że 3 proc. pacjentów hospicjów domowych jest pod opieką co najmniej 365 dni, co odpowiada 10 proc. osobodni w skali roku. Być może, oprócz poprawy realnej możliwości wypisywania pacjentów do opieki długoterminowej, rozwiązaniem byłaby poprawa zasad kwalifikacji do opieki paliatywnej i lepsze finansowanie świadczeń krótkoterminowych, aby miejsca w hospicjach nie były zajmowane przez pacjentów stabilnych, wymagających działań opiekuńczych, lecz były zwalniane na rzecz pacjentów wymagających pilnej opieki specjalistycznej. Lepsza cena świadczeń ambulatoryjnych również mogłaby skłonić do przeniesienia takich pacjentów do poradni. Wydaje się, że jednakowe ryczałtowe finansowanie osobodni, niezależnie od stanu pacjenta, jego problemów klinicznych oraz stopnia zaangażowania środków, może skłaniać do utrzymywania pod opieką pacjentów stabilnych. Należy przy tym zaznaczyć, że część tych pacjentów nie miałaby alternatywnej opieki w przypadku wypisu choćby z powodu braku możliwości poruszania się czy poradni w miejscu zamieszkania. Nie wymagają oni jednak takiego samego zaangażowania środków jak chorzy umierający w ciągu pierwszych 14 dni opieki.
Podobnie w jednostkach stacjonarnych niewielka liczba chorych (0,6 proc.) przebywa przez co najmniej jeden rok, co stanowi blisko 5 proc. osobodni. Część z tych pacjentów wymaga specjalistycznej opieki paliatywnej, ale innym powodem może być niemożność wypisania pacjenta do zakładu opiekuńczo-leczniczego z uwagi na długi okres oczekiwania albo odmowy z powodu rozpoznania nowotworu. Rozwiązaniem wydaje się dywersyfikacja form opieki paliatywnej, uwzględniając zarówno potrzebę opieki interwencyjnej, jak i przedłużonej. Systemy opieki paliatywnej w innych krajach, oparte na jednorodnych grupach pacjentów, dokonały dywersyfikacji wyceny, wyróżniając grupę pacjentów tak zwaną podostrą17, 18.
W badaniu niemieckim zauważono, że nie rozpoznanie, ale długość pobytu jest zasadniczym czynnikiem kosztotwórczym18.
Należy nadmienić, że wszystkie powyższe postulaty zostały zawarte w podsumowaniu prac zespołu do spraw opieki paliatywnej i hospicyjnej przy Ministrze Zdrowia w dokumencie złożonym w 2012 r.7. Poprawa przedstawionej sytuacji możliwa jest jedynie poprzez kompleksowe uruchomienie wielu mechanizmów, w tym zwiększenia i dywersyfikacji finansowania, zmiany kwalifikacji do opieki, nielimitowania przyjęć oraz nowych inwestycji w zależności od nierównomierności geograficznej.
Ostatni badany aspekt w niniejszym opracowaniu stanowi stopień rezygnacji i umieralność chorych w okresie oczekiwania w kolejce do objęcia opieką paliatywną. Jedna szósta chorych zakwalifikowanych do hospicjum domowego ostatecznie nie została objęta opieką, a 75 proc. z nich zmarło w kolejce. Do jednostek stacjonarnych nie dostało się prawie 30 proc. zakwalifikowanych pacjentów, a 58 proc. z nich umarło, oczekując na przyjęcie. Należy zauważyć, że w rzeczywistości wskaźniki umieralności w kolejce oczekujących mogą być znacznie wyższe, ponieważ pozostali pacjenci, nie mogąc uzyskać przyjęcia do hospicjum, kierowani byli do szpitali, gdzie następował zgon. Gdyby przyłożyć te odsetki do liczb rzeczywistych, to aż ok. 20 tys. chorych zakwalifikowanych do opieki paliatywnej nie zostaje ostatecznie nią objętych, a 14 tys. umiera w czasie oczekiwania. Szacunki te wymagają weryfikacji, niemniej pewne jest, że zjawisko umierania chorych w kolejce do objęcia opieką paliatywną w wielu jednostkach czy regionach przyjmuje znaczne rozmiary. Jako pilne i priorytetowe wydają się: aktualizacja zbyt niskiej wyceny świadczeń, nielimitowanie świadczeń domowych i stacjonarnych, zwiększenie nakładów na tworzenie nowych jednostek stacjonarnych oraz zwiększenie liczby łóżek w celu likwidowania nierówności geograficznych według norm rekomendowanych przez EAPC3, 7, 13.
Zachowanie poszczególnych jednostek opieki paliatywnej w odniesieniu do kolejek jest różne. Część badanych jednostek, które posiadały dochody ze zbiórek charytatywnych oraz nadwyżki zasobów ludzkich i materialnych w stosunku do kwot zakontraktowanych przez NFZ, nie prowadziło kolejki oczekujących lub przyjmowało pacjentów ponad limity kontraktowe. W ten sposób kredytowało świadczenia ponadlimitowe, ponosząc wszystkie koszty, bez gwarancji zapłaty przez NFZ po zakończeniu roku. Inne jednostki nie miały takiej możliwości i przestrzegały limitów określonych umową z NFZ albo je nieznacznie przekraczały. Gdyby jednak wszystkie jednostki przestrzegały kwot wyznaczonych kontraktem z NFZ, to liczba chorych nieobjętych opieką paliatywną byłaby jeszcze większa. Konieczne jest nielimitowanie świadczeń opieki paliatywnej, gdyż jakiekolwiek ich ograniczanie powoduje jedynie przesunięcie chorych do droższej i nieoptymalnej opieki szpitalnej albo zgon w domu bez udzielenia świadczenia gwarantowanego z zakresu opieki paliatywnej16. Konieczna jest również likwidacja nierówności geograficznych w zakontraktowanych świadczeniach oraz liczbie łóżek w jednostkach stacjonarnych7.
Ograniczenia badania
Słabością opracowania jest brak dostępnych danych rzeczywistych z hospitalizacji z okresu dłuższego niż rok i konieczność zastosowania korekty matematycznej, chociaż różnice wyników oparte na danych surowych nie są znaczące. Obliczenia Departamentu Analiz i Strategii Ministerstwa Zdrowia dokonywane są na danych rzeczywistych w obrębie danego roku, pomijając fakt rozpoczęcia pobytu przed lub zakończenia po roku obliczeniowym. Z punktu widzenia zarządzającego jednostką opieki istotne jest planowanie zasobów uwzględniające rzeczywiste przebiegi choroby.
Przydatna byłaby też analiza długości pobytu w podziale na chorych w zależności od rozpoznania choroby podstawowej, ze współistniejącą wielochorobowością, z podziałem na jednostki przyjmujące zgodnie z limitami kontraktu z NFZ oraz przekraczające kwoty limitowe.
Dane dotyczące umieralności w okresie oczekiwania na objęcie opieką uzyskano ze zbyt małej liczby jednostek, aby można było uznać otrzymane wyniki za statystyczny obraz sytuacji w kraju. Do pełnego obrazu potrzeb niezbędne jest także wyliczenie częstości zgonów w kolejnych dniach opieki oraz długości opieki paliatywnej zakończonej zgonem.
Wnioski
Podsumowując, dostępność do opieki paliatywnej w ostatnich dniach życia jest niewystarczająca, a optymalizacja systemu opieki paliatywnej w Polsce wymaga:
– zniesienia limitów świadczeń,
– zmiany kwalifikacji do opieki paliatywnej opartej na ocenie potrzeb i objawów wymagających specjalistycznego leczenia z zakresu medycyny paliatywnej, a nie na samym rozpoznaniu,
– zwiększenia liczby jednostek i łóżek w opiece stacjonarnej, z uwzględnieniem nierówności regionalnych,
– stworzenia odrębnie finansowanych łóżek na hospitalizacje interwencyjne,
– dywersyfikacji stawek za pobyty krótkotrwałe (np. do 14 dni) oraz dłuższe,
– dodatkowego finansowania wybranych procedur,
– zapłaty za ostatni dzień opieki zakończonej zgonem w odpowiednio zwiększonej cenie; alternatywnie – podwyższenia wskaźnika cen za ostatnie trzy dni opieki zakończonej zgonem.
Autor dziękuje następującym osobom oraz ich współpracownikom, którzy przyczynili się do zebrania danych z jednostek opieki paliatywnej (w kolejności przesłanych raportów): dr. n. med. Tomaszowi Grądalskiemu, dr Wiesławie Pokropskiej, dr. n. med. Andrzejowi Stachowiakowi, dr Dorocie Kazimierczak, lic. piel. Marii Szostak, mgr Izabeli Włoch, dr. hab. n. med. Piotrowi Jakubowowi, dr. n. med. Pawłowi Grabowskiemu, mgr Teresie Kocbach, dr. Mariuszowi Sałamachowi, dr. n. med. Zbigniewowi Kaczmarkowi, dr hab. n. med. Aleksandrze Ciałkowskiej-Rysz, dr Magdalenie Kwiatkowskiej, mgr Izabeli Kaptacz, ks. Władysławowi Dudzie, dr. n. med. Michałowi Graczykowi, ks. Dariuszowi Czupryńskiemu, dr n. med. Iwonie Filipczak-Bryniarskiej, prof. dr. hab. n. med. Wojciechowi Leppertowi.
Piśmiennictwo:
1. Rozporządzenie Ministra Zdrowia z dnia 29 października 2013 r. w sprawie świadczeń gwarantowanych z zakresu opieki paliatywnej i hospicyjnej.
2. Rozporządzenie Ministra Zdrowia z dnia 12 czerwca 2018 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych z zakresu opieki paliatywnej i hospicyjnej.
3. Radbruch L, Payne S. White paper on standards and norms for hospice and palliative care in Europe: Part 1. Eur J Palliat Care 2009; 16: 278-89.
4. Glare PA, Davies PS, Finlay E i wsp. Pain in cancer survivors. J Clin Oncol 2014; 32: 1739-47.
5. Departament Analiz i Strategii. Analiza w zakresie opieki paliatywnej i hospicyjnej dla Polski [Internet]. Minist Zdrowia. 2018. Dostępne na: http://www.mpz.mz.gov.pl/wp-content/ uploads/sites/4/2018/06/opiekapaliatywnahospicyjna_polska-1.pdf.
6. Ciałkowska-Rysz A. An appraisal of the situation of palliative care in Poland in 2018. Palliat Med 2019; 11: 163-9.
7. Ciałkowska-Rysz A, Dzierżanowski T, Łuczak J i wsp. Podsumowanie pracy Zespołu do spraw opieki paliatywnej i hospicyjnej (sierpień 2011 r . – czerwiec 2012 r.). Med Paliat/Palliat Med 2014; 6: 177-89.
8. Narodowy Fundusz Zdrowia. Uchwała Nr 3/2019/Iii Rady Narodowego Funduszu Zdrowia z dnia 15 marca 2019 r. w sprawie przyjęcia okresowego sprawozdania z działalności Narodowego Funduszu Zdrowia za IV kwartał 2018 r. [Internet]. 2019. Dostępne na: https://www.nfz.gov.pl/zarzadzenia-prezesa/uchwaly-rady-nfz/uchwala-nr-32019iii,6478.html (dostęp z dnia: 7.03.2020).
9. Narodowy Fundusz Zdrowia. Departament Świadczeń Opieki Zdrowotnej NFZ.
10. Didkowska J, Wojciechowska U, Czaderny K i wsp. Cancer in Poland in 2017. Warszawa, 2019. Dostępne na: http://onkologia.org.pl/wp-content/uploads/Nowotwory_2017.pdf (dostęp z dnia: 20.05.2020).
11. Główny Urząd Statystyczny. Statistical Yearbook of the Republic of Poland. Warsaw: Główny Urząd Statystyczny; 2019. Dostępne na: www.stat.gov.pl.
12. Cialkowska-Rysz AD, Pokropska W, Luczak J i wsp. How much does care in palliative care wards cost in Poland? Arch Med Sci 2016; 12: 457-68.
13. Radbruch L, Payne S. White Paper on standards and norms for hospice and palliative care in Europe: Part 2. Eur J Palliat Care 2010; 17: 22-33.
14. De Roo ML, Francke AL, Van Den Block L i wsp. Hospitalizations of cancer patients in the last month of life: Quality indicator scores reveal large variation between four European countries in a mortality follow-back study. BMC Palliat Care 2014; 13: 54.
15. Australian Institute of Health and Welfare. Palliative care services in Australia 2012. Canberra; 2012. DOI: HWI 128.
16. Gradalski T, Sojka J, Straszak K. Koszty opieki nad chorymi z nowotworem złośliwym u kresu życia na oddziale wewnętrznym szpitala i w hospicjum stacjonarnym for terminal cancer patients. Med Paliat/Palliat Med 2017; 9: 89-97.
17. Gordon R, Eagar K, Currow D, Green J. Current Funding and Financing Issues in the Australian Hospice and Palliative Care Sector. J Pain Symptom Manage 2009; 38: 68-74.
18. Vogl M, Schildmann E, Leidl R, Hodiamont F i wsp. Redefining diagnosis-related groups (DRGs) for palliative care – a crosssectional study in two German centres. BMC Palliat Care 2018; 17: 1-11.
Artykuł opublikowano w „Medycynie Paliatywnej” 2/2020.

– Świadczenia gwarantowane z zakresu opieki paliatywnej dla osób dorosłych określone są w rozporządzeniach ministra zdrowia1, 2 i obejmują następujące formy (w nawiasach synonimy):
– ambulatoryjną (poradnia medycyny paliatywnej),
– domową (domowy zespół opieki paliatywnej, hospicjum domowe),
– stacjonarną (hospicjum stacjonarne, oddział opieki paliatywnej).
Inne formy opieki paliatywnej, takie jak dzienny ośrodek opieki paliatywnej czy szpitalny zespół wspierający, nie są przewidziane w systemie świadczeń finansowanych ze środków publicznych. Świadczenia ze środków publicznych są obecnie limitowane i określone w kontraktach pomiędzy Narodowym Funduszem Zdrowia (NFZ) a jednostkami opieki paliatywnej.
Głównym kryterium kwalifikacji do opieki paliatywnej, zgodnie z wyżej wspomnianymi rozporządzeniami, jest rozpoznanie ograniczone do nowotworów oraz niektórych chorób nienowotworowych1, 2. Taki sposób kwalifikacji jest niezgodny z zaleceniami światowych organizacji opieki paliatywnej, m.in. European Association for Palliative Care (EAPC)3. Wraz ze zwiększaniem się zachorowalności na nowotwory i długości trwania choroby zwiększa się rokrocznie liczba chorych wymagających opieki paliatywnej. Wzrasta również liczba chorych po leczeniu onkologicznym, bez klinicznych i patomorfologicznych cech aktywnej choroby, ale z objawami będącymi następstwem nowotworu lub jego leczenia, którzy wymagają długotrwałej opieki poradni opieki paliatywnej czy poradni leczenia bólu4. Rozszerzanie wskazań do opieki paliatywnej finansowanej ze środków publicznych o choroby nienowotworowe powoduje zwiększenie zapotrzebowania na świadczenia opieki paliatywnej i stopnia wykorzystania zasobów oraz – wobec limitowania świadczeń gwarantowanych przez NFZ – wydłużenie kolejek oczekujących.
Dostępne są dane dotyczące długości pobytów, trybu ich zakończenia oraz wskaźników umieralności, jednak w zakresie ograniczonym do opieki stacjonarnej5. Nieznany jest wskaźnik umieralności w pierwszym dniu opieki, który może świadczyć o zbyt późnym kierowaniu chorych, ale też o zbyt długim oczekiwaniu na objęcie opieką. Z wyjątkiem rejestrów prowadzonych przez niektóre hospicja, brakuje informacji o umieralności pacjentów oczekujących na objęcie opieką paliatywną.
Powodem tworzenia się kolejek są limity kontraktowanych przez NFZ świadczeń, ograniczona w poszczególnych regionach liczba dostępnych łóżek w jednostkach stacjonarnych oraz deficyt kwalifikowanego personelu6. Wpływ mogą mieć także kryteria kwalifikacji na równi traktujące chorych wymagających nagłego przyjęcia oraz chorych bez nasilonych objawów7.
Niniejsze opracowanie miało na celu zbadanie dostępności do opieki paliatywnej, długości sprawowanej opieki w poszczególnych jej formach, oszacowanie zewnętrznych i wewnętrznych przepływów chorych oraz wskaźnika umieralności w trakcie pobytu, w tym w pierwszym dniu opieki, a także w okresie oczekiwania na objęcie opieką.
Źródła danych Informacja publiczna na temat liczby pacjentów objętych opieką paliatywną znajduje się w sprawozdaniu rocznym NFZ8. Zawiera ono m.in. dane dotyczące ilości i wartości udzielonych świadczeń gwarantowanych w zakresie opieki paliatywnej i hospicyjnej. Liczby zawarte w tym sprawozdaniu nie mogą być sumowane, gdyż świadczenia mogły zostać udzielone zarówno w kilku rodzajach komórek organizacyjnych (tab. IV.7.1), jak i różnych warunkach (tab. IV.7.2), a zatem nie mogą być podstawą do wyliczeń ruchu chorych w skali kraju. Z tego względu oraz z powodu braku danych szczegółowych dotyczących ruchu chorych oraz długości hospitalizacji NFZ dostarczył na prośbę autora raport dodatkowy (raport NFZ) [9] zawierający tabelę z rozkładem liczb pacjentów w opiece domowej, stacjonarnej i ambulatoryjnej oraz liczb pacjentów według dni opieki w 2018 r. oraz unikalnych numerów PESEL.
W informacji publicznej oraz w raporcie NFZ brakuje danych o liczbie hospitalizacji zakończonych zgonem lub wypisem oraz o liczbie chorych nieobjętych opieką. Informacja ta jest częściowo dostępna w analizie Departamentu Analiz i Strategii Ministerstwa Zdrowia5. Z tego względu uzyskano je bezpośrednio z jednostek opieki paliatywnej, zarówno domowej, jak i stacjonarnej (raport z jednostek). Ankieta obejmowała m.in. dane dotyczące formy opieki, liczby łóżek kontraktowych (dla jednostek stacjonarnych), całkowitej liczby pacjentów znajdujących się pod opieką w 2018 r., liczby pacjentów nieobjętych opieką, liczby zgonów (w tym zgonów w dniu objęcia opieką), liczby wypisów z opieki paliatywnej (w tym wypisów do szpitala), liczby wypisów z jednostek stacjonarnych do opieki domowej. Część jednostek dostarczyło danych szczegółowych na temat przyczyn nieobjęcia opieką.
Analiza statystyczna
Do wyliczenia długości hospitalizacji przyjęto dane z NFZ. Ze względu na to, że dane te ograniczone są do roku kalendarzowego, wymagały one korekty matematycznej, aby uwzględnić wartości dla pobytów rozpoczętych w roku poprzedzającym lub zakończonych w roku następnym. Dla przykładu, hospitalizacja wykazana w Raporcie NFZ jako trwająca 20 dni mogła być fragmentem hospitalizacji dłuższej, rozpoczętej w roku poprzedzającym lub zakończonej w roku następnym. Korekta matematyczna polegała na zmniejszeniu liczby hospitalizacji o długości n [dni] i dodania do hospitalizacji dłuższych (n + 1 do 365) w proporcji w ich występowania. Bez korekty wartości dla hospitalizacji krótkich byłyby zawyżone, a dla dłuższych – zaniżone. Pobyty o długości 365 dni zawierają także pobyty dłuższe niż rok.
W celu oszacowania wskaźnika umieralności w okresie oczekiwania na objęcie opieką posłużono się danymi z raportu z jednostek. Wyliczenia ruchu chorych oparto na Raporcie NFZ, z uzupełnieniem brakujących danych według danych statystycznych z raportu jednostek. Istotnym założeniem szacunków był brak istotnych zmian liczby świadczeń w latach 2017–2018.
Dla średnich podano w nawiasach wartości 95 proc. przedziału ufności (95 proc. CI), a w przypadku zbyt małej liczby rekordów – zakresy wartości. Dla porównań danych nieparametrycznych zastosowano test U Manna-Whitneya. Jako statystycznie istotną przyjęto wartość p < 0,05. Obliczeń dokonano w programie Statistica 13.3 (TIBCO Software Inc.).
Analiza danych uzyskanych z jednostek opieki paliatywnej
Uzyskano dane z 27 jednostek opieki paliatywnej, w tym z 16 domowej i 11 stacjonarnej. Liczba pacjentów objętych raportem z jednostek wyniosła odpowiednio 7530 i 3815, co stanowi 12,3 proc. wszystkich pacjentów objętych opieką w warunkach domowych oraz 10,6 proc. – stacjonarnych. Korekta matematyczna danych z raportu NFZ skutkowała różnicami, które dla pobytów krótkich były niewielkie, ale istotne (–0,55 proc. dla pobytu jednodniowego do 3,79 proc. dla pobytu 14-dniowego).
Liczba pacjentów objętych opieką paliatywną
Według raportu NFZ łączna liczba osób objętych opieką w 2018 r. wyniosła 94,9 tys., z czego 61 tys. chorych było leczonych w warunkach domowych, 35,9 tys. – stacjonarnych, a 15,7 tys. – ambulatoryjnych. 17,6 proc. pacjentów było leczonych w więcej niż jednej formie opieki (tab. 1).

Liczba udzielonych świadczeń
Na podstawie raportu NFZ, łącznie w 2018 r. liczba osobodni w domowej opiece paliatywnej wyniosła 5,35 mln, a w warunkach stacjonarnych – 1,01 mln. Średnio codziennie objętych domową opieką paliatywną było 14 658, zaś w hospicjach stacjonarnych i oddziałach medycyny paliatywnej – 2769 pacjentów.
Ambulatoryjna opieka paliatywna
Opieką poradni medycyny paliatywnej obejmowani byli pacjenci na podstawie skierowań spoza systemu opieki paliatywnej oraz z domowej czy stacjonarnej opieki paliatywnej. Spośród pacjentów poradni medycyny paliatywnej 38,2 proc. (6 tys.) skierowano do dalszej opieki w warunkach domowych (6,7 proc. – 1 tys. przeniesiono potem do jednostek stacjonarnych). W przypadku pozostałej części (61,8 proc.) kontynuowano opiekę ambulatoryjną w kolejnym roku albo ją zakończono. Brakuje danych na temat odsetka zgonów w trakcie opieki paliatywnej.
Domowa opieka paliatywna
W 2018 r. do domowej opieki paliatywnej ok. 58 proc. pacjentów zostało skierowanych spoza systemu opieki paliatywnej, ok. 24,8 proc. stanowili chorzy kontynuujący opiekę rozpoczętą w poprzednim roku, a 10,9 proc. pacjenci skierowani z poradni medycyny paliatywnej. Pacjenci przeniesieni ze stacjonarnej opieki paliatywnej stanowili 7,3 proc. (95 proc. CI: 3,5–11,2; 4,5 tys.).
Średnio 11,9 proc. (95 proc. CI: 9,0–15,8 proc.) pacjentów zostało przeniesionych do stacjonarnej opieki paliatywnej, a w przypadku 24,8 proc. (95 proc. CI: 17,1–31,9 proc.) kontynuowano opiekę w kolejnym roku w warunkach domowych. W trakcie opieki domowej zmarło średnio 47,8 proc. (95 proc. CI: 40,6–55,0), czyli 29,2 tys. (95 proc. CI: 24,8–33,5) pacjentów. Pozostałą część chorych wypisano do szpitala, przeniesiono do ambulatoryjnej opieki paliatywnej albo zakończono nad nimi opiekę paliatywną (np. po wyleczeniu owrzodzeń odleżynowych, jeśli były jedynym kryterium kwalifikującym). Według danych z raportu z jednostek średnio 17,2 proc. (95 proc. CI: 7,6–26,7 proc.) chorych została wypisana do szpitala, co jest zbieżne z powyższym odsetkiem.
Stacjonarna opieka paliatywna
Około 74,6 proc. pacjentów objętych stacjonarną opieką paliatywną skierowano spoza systemu opieki paliatywnej, 20,2 proc. przeniesiono z domowej opieki paliatywnej, a ok. 5,2 proc. stanowiły osoby kontynuujące pobyt z roku poprzedniego. Średnio 75,8 proc. (95 proc. CI: 67,6–84,0; 27,2 tys.) pacjentów zmarło, 6,6 proc. (95 proc. CI: 4,5–8,9 proc.) zostało wypisanych, 5,2 proc. (3,7–6,6 proc.) było hospitalizowanych w kolejnym roku, a 6,6 proc. (4,5–8,9 proc.) wypisano do szpitala. Średnio 12,5 proc. (95 proc. CI: 5,9–19,1) chorych zostało wypisanych do opieki domowej, przy czym z oddziałów medycyny paliatywnej 19,2 proc. (95 proc. CI: 9,3–29,0), a z hospicjów stacjonarnych – 5,8 proc. (95 proc. CI: 0,9–10,7). Ze względu na małą liczbę badanych podmiotów różnica ta jest na granicy istotności statystycznej (p = 0,06).
Diagram ruchu chorych
Na podstawie danych z Raportu NFZ oraz danych z jednostek opieki paliatywnej przedstawiono ruch chorych w 2018 r. w formie diagramu (ryc. 1.).

Długość opieki paliatywnej
Na podstawie skorygowanych danych z raportu NFZ mediana długości domowej opieki paliatywnej wyniosła 54 dni, a średnia – 107,1 dnia (95 proc. CI: 106,2–108,0); wartości dolnego i górnego kwartyla wyniosły odpowiednio 17 i 170 dni. Jedna czwarta pacjentów o najkrótszym okresie opieki odpowiadała za 1,7 proc. całości osobodni opieki, podczas gdy 25 proc. pacjentów o najdłuższym czasie opieki stanowiło 67,7 proc. osobodni (ryc. 2A).

Odsetek pobytów jednodniowych wyniósł 1,9 proc., a do 14 dni – 22,1 proc. chorych (ryc. 3) W warunkach stacjonarnych mediana długości opieki to 13 dni, średnia – 33,2 dnia (95 proc. CI: 32,6– 33,8); dolny i górny kwartyl wyniosły odpowiednio 5 i 34 dni. Liczba świadczeń dla pacjentów z pierwszego kwartyla stanowiła 1,7 proc., a z czwartego kwartyla – 76,5 proc. wszystkich osobodni (ryc. 2B). W ciągu pierwszych 14 dni zmarło lub zostało wypisanych 53,3 proc. pacjentów, przy czym 7,6 proc. w pierwszym dniu opieki (ryc. 3).

Bez korekty danych z Raportu NFZ wartości długości opieki paliatywnej w warunkach domowych byłyby zaniżone: mediana 49 dni, średnia 98,3 dnia, a w warunkach stacjonarnych – mediana 13 dni, a średnia 29,6 dnia.
Umieralność w pierwszym dniu opieki
W badanych jednostkach umieralność w pierwszym dniu opieki domowej wyniosła średnio 1,3 proc. (0,4–2,3 proc.), a stacjonarnej 2,8 proc. (1,6–3,9 proc.).
Rezygnacja z opieki i zgony w trakcie oczekiwania na objęcie opieką
Spośród 16 jednostek opieki domowej uczestniczących w badaniu 3 (19 proc.) obejmowały chorych opieką niezależnie od stopnia przekraczania limitów wynikających z kontraktów z NFZ. Pozostałe jednostki ograniczały przyjęcia, co skutkowało tworzeniem się kolejek chorych. W badanych jednostkach średnio 16,6 proc. (7,8–25,4 proc.) pacjentów zakwalifikowanych do opieki domowej nie zostało nią objętych. U 75,5 proc. (zakres 75–76 proc.) pacjentów przyczyną był zgon.
Wszystkie badane jednostki stacjonarnej opieki paliatywnej prowadziły kolejkę przyjęć. Opieką nie objęto średnio 29,1 proc. (15,2–43,0 proc.) skierowanych pacjentów, a w 58,2 proc. (zakres 54,4–62,0 proc.) przyczyną był zgon pacjenta.
Dane dotyczące umieralności w okresie oczekiwania na objęcie opieką nie są reprezentatywne ze względu na zbyt małą liczbę jednostek, które dostarczyły szczegółowych danych z rejestru kolejki zgłoszeń (N = 4).
Dyskusja
Liczba zachorowań na nowotwory i inne nieuleczalne choroby wzrasta10. W strukturze umieralności nowotwory złośliwe stanowią drugą przyczynę zgonów w Polsce po chorobach układu krążenia10. W 2017 r. z powodu nowotworów złośliwych zmarło 99,6 tys. osób i liczba ta od 2015 r. utrzymuje się mniej więcej na stałym poziomie, z nieznaczną tendencją spadkową10. Zdecydowaną większość objętych opieką paliatywną stanowią chorzy na nowotwór – w jednostkach stacjonarnych ich odsetek sięga 78 proc.9. Biorąc pod uwagę to, że w 2018 r. 54 tys. pobytów domowych i stacjonarnych zostało zakończonych zgonem, prawie połowa pacjentów zmarłych z powodu nowotworu nie została objęta specjalistyczną opieką paliatywną w ostatnich dniach życia. Istotną przyczyną było niedoszacowanie i limitowanie świadczeń przez NFZ, a także znaczna nierównomierność geograficzna kontraktowanych świadczeń opieki paliatywnej i łóżek w jednostkach stacjonarnych6, 9.
Populacja objęta opieką paliatywną w 2018 r. sięgała blisko 95 tys. pacjentów. Każdego dnia w warunkach domowych leczono średnio 14,7 tys. osób. Natomiast w jednostkach stacjonarnych leczonych było średnio 2,8 tys. pacjentów dziennie, a liczba ta jest nieistotnie niższa (–42) od liczby łóżek w stacjonarnych jednostkach opieki paliatywnej wykazanej w Roczniku Statystycznym na koniec 2018 r.11. Oznacza to pełne obłożenie jednostek stacjonarnych przez cały rok.
Dwie trzecie pacjentów objętych opieką paliatywną było leczonych w warunkach domowych, ponad jedna trzecia – w stacjonarnych, a jedna szósta – w poradniach (część z nich korzystało z więcej niż jednej formy opieki). Trajektoria postępującej nieuleczalnej choroby rzadko przebiega z poprawą stanu pacjenta, pozwalającą na mniej intensywny nadzór terapeutyczny. Mała dostępność i opłacalność świadczeń ambulatoryjnych mogła zniechęcać podmioty lecznicze do przenoszenia pacjentów z lepiej finansowanej opieki w warunkach domowych lub stacjonarnych12.
Opieką poradni medycyny paliatywnej obejmowani byli pacjenci głównie spoza systemu opieki paliatywnej oraz prawdopodobnie z domowej lub stacjonarnej opieki paliatywnej. Wraz z pogarszaniem się stanu pacjenta konieczna jest intensyfikacja leczenia, dlatego zazwyczaj trajektoria nieuleczalnej choroby wyznacza ścieżkę: opieka ambulatoryjna → domowa → stacjonarna. Odwrotny ruch chorych jest również możliwy, np. w sytuacji hospitalizacji w jednostkach stacjonarnych w celu ustalenia leczenia objawowego lub ustabilizowania stanu ogólnego. Innym powodem bywa okresowa hospitalizacja w celu opieki wyręczającej. W obu przypadkach chory po zakończeniu hospitalizacji jest przekazywany do dalszej mniej intensywnej opieki domowej lub ambulatoryjnej. Opieką poradni medycyny paliatywnej objęci są pacjenci w lepszym stanie ogólnym, zatem odsetek zgonów jest relatywnie niewielki.
Większość chorych objętych opieką skierowanych było na podstawie skierowania od lekarzy podstawowej opieki paliatywnej oraz specjalistów spoza systemu opieki paliatywnej – 60 proc. w hospicjach domowych i 75 proc. w jednostkach stacjonarnych. Leczenie prowadzone w poprzednim roku kalendarzowym kontynuowało odpowiednio 25 proc. i 5 proc.
Jedna szósta pacjentów została wypisana z opieki domowej do szpitala, skąd nie powróciła do domu. W Polsce, poza nielicznymi wyjątkami, nie istnieje system hospitalizacji stanów nagłych w medycynie paliatywnej, z wydzielonymi do tego celu łóżkami w jednostkach stacjonarnych, a każde przyjęcie nagłe do opieki stacjonarnej zależy od dostępności wolnego łóżka. Dlatego, zdaniem autora, z powodu braku możliwości pilnej hospitalizacji w jednostce stacjonarnej opieki paliatywnej, w przypadku znacznego pogorszenia się stanu pacjenta i konieczności intensyfikacji leczenia objawowego, często jest on przewożony przez zespół ratownictwa medycznego do szpitala, gdzie następuje zgon. Według rekomendacji EAPC, świadczenia opieki paliatywnej powinny być dostępne dla wszystkich pacjentów bezzwłocznie13, a system opieki paliatywnej nie powinien ograniczać się do opieki planowej, ale też powinny istnieć jednostki opieki paliatywnej (na terenie szpitali lub poza nimi) sprawujące opiekę ostrą3.
Opieka paliatywna jest wskazana podczas całej trajektorii nieuleczalnej choroby, w zależności od potrzeb wyznaczonych występowaniem i ciężkością objawów, szczególnie jednak w ostatnich dniach życia, gdyż w sposób holistyczny zabezpiecza potrzeby chorego. Szpital nie jest zwykle przygotowany do zapewnienia optymalnych warunków dla chorego w okresie umierania, lecz do ratowania życia z wykorzystaniem dostępnych technologii. Wskaźniki personelu pielęgniarskiego przypadającego na liczbę łóżek też są znacznie mniejsze od tych w stacjonarnych jednostkach opieki paliatywnej. Dlatego, pomimo zbliżonych kosztów pobytu szpitalnego, dopasowanie warunków oraz jakość opieki nad osobą umierającą jest nieoptymalna. Rozwiązaniem byłoby finansowanie świadczeń w stacjonarnej opiece paliatywnej bez limitów, co zachęciłoby jednostki do zwiększenia liczby łóżek. Niezależnie od tego, zdaniem autora, kluczowe byłoby wyodrębnienie w jednostkach stacjonarnych dodatkowo finansowanych łóżek na przyjęcia interwencyjne. Ponadto, zdaniem autora, nie można wykluczyć, że powodem kierowania do szpitala chorych w ostatnich dniach życia ze słabiej przygotowanych jednostek opieki domowej może być również brak sprawnie działającej opieki po południu, w nocy i w święta, niemożność zwiększonego zaangażowania środków (czasu, kolejnych wizyt) ze względu na zbyt niską wycenę i refundację świadczeń, brak umiejętności prowadzenia chorego w trakcie agonii oraz deficyt komunikacji i przygotowania rodziny na śmierć chorego. Przyjęcia do szpitala chorych z nowotworem w ostatnim miesiącu życia, choć częste także w innych krajach Europy, uważa się jednak za negatywny wskaźnik jakości opieki paliatywnej14.
Aż połowa leczonych w domu oraz trzy czwarte pacjentów objętych opieką stacjonarną umiera, co daje ponad 54 tys. chorych. Wyliczony wskaźnik umieralności w jednostkach stacjonarnych jest niemal identyczny z przedstawionym przez Departament Analiz i Strategii Ministerstwa Zdrowia w analizie za 2016 r. (75,9 proc.)5. Dla porównania, w Australii umieralność pacjentów w jednostkach stacjonarnych wynosi 48,7 proc., więcej jest więc pobytów w celu optymalizacji leczenia z zamiarem kontynuacji w innych formach opieki15.
Biorąc pod uwagę szacunkowe liczby personelu zatrudnionego w opiece paliatywnej, na jednego lekarza czy pielęgniarkę przypada kilkadziesiąt zgonów pacjentów rocznie. Wiąże się to ze znacznym narażeniem psychicznym personelu i zagrożeniem wystąpienia zespołu wypalenia zawodowego. W przypadku pracowników pełnoetatowych jednostek stacjonarnych, zajmujących się wyłącznie opieką paliatywną, wskaźniki te są jeszcze wyższe. Co więcej, w przeciwieństwie do hospitalizacji na przeciętnym oddziale chorób wewnętrznych, gdzie zgon również jest częstą przyczyną zakończenia hospitalizacji, tylko jedna czwarta pobytów w hospicjach nie kończy się zgonem pacjenta. Brak balansu pomiędzy śmiercią chorych a hospitalizacją o „pomyślnym” zakończeniu może pogłębiać frustrację i wypalenie u pracowników opieki paliatywnej. Zjawisko to wymaga dalszych badań.
W dniu zgonu zaangażowanie środków ludzkich i materialnych jest znacznie większe niż w trakcie stabilnej opieki. Nie jest to jednak uwzględnione w wycenie świadczeń, co więcej – NFZ nie refunduje ostatniego dnia opieki. Wartość tych nierozliczonych osobodni wynosi w skali kraju ok. 10 mln zł (1,5 mln zł w opiece domowej i 8,4 mln zł w stacjonarnej).
Uzasadnione jest więc, aby dzień opieki zakończony zgonem nie tylko był finansowany, ale też wyceniony wyżej niż pozostałe osobodni. Zdaniem autora rozwiązaniem byłoby też przyjęcie wskaźnika rozliczeń wyższego dla ostatnich dni życia opieki zakończonej zgonem oraz pobytów krótkotrwałych (do 14 dni), kiedy to zaangażowanie zasobów materialnych i ludzkich jest większe w stosunku do pozostałego okresu opieki paliatywnej.
Średnia długość świadczonej domowej opieki paliatywnej wynosi 107 dni i jest blisko dwukrotnie większa od mediany, która wynosi 54 dni. Oznacza to, że znaczna grupa chorych objętych jest opieką przez wiele miesięcy. I tak, jedna czwarta pacjentów przebywa pod opieką domową 170 dni i dłużej i odpowiada za ponad dwie trzecie wszystkich osobodni opieki. Z kolei jedna czwarta pacjentów pozostaje pod opieką nie dłużej niż 17 dni i ich udział w całości osobodni wynosi jedynie 1,7 proc.
W warunkach stacjonarnych połowa pacjentów zakończyła hospitalizację w ciągu 13 dni, ale średnia wynosi 33 dni, ze względu na długoterminowe pobyty części pacjentów.
Na przykład w Australii średnia wynosi 12,6 dnia, jednak australijski system oferuje różnorodność form opieki paliatywnej15. Aż trzy czwarte wszystkich osobodni generowana jest przez jedną czwartą pacjentów o najdłuższych pobytach (34 dni i dłużej). Statystyki czasu pobytu są bardzo zbliżone do przedstawionych w analizie Departamentu Analiz i Strategii Ministerstwa Zdrowia za 2016 r. (nieuwzględniającej korekty długości pobytów rozpoczętych przed lub zakończonych po danym roku)5.
Zarówno w opiece domowej, jak i stacjonarnej można wyróżnić zatem dwie główne podgrupy pacjentów: o krótkim przebiegu opieki zakończonej zgonem lub wypisem oraz chorych pozostających pod opieką przez wiele miesięcy. Tymczasem cena za osobodzień jest sztywna, niezależna od trwania opieki. Potrzebna wydaje się więc dywersyfikacja finansowania pobytów w zależności od ich długości i sposobu zakończenia (zgon pacjenta). W przypadku opieki w trybie stacjonarnym, zdaniem autora, rozwiązaniem koniecznym w celu urealnienia kosztów opieki, a jednocześnie poprawiającym jakość opieki byłoby dodatkowe finansowanie wykonanych określonych procedur (np. przetoczenia preparatów krwiopochodnych, bisfosfonianów, leczenie odleżyn) oraz wyższe finansowanie hospitalizacji krótkich i nagłych.
Biorąc pod uwagę umieralność na poziomie 75 proc. oraz medianę pobytu 13 dni, jednostki stacjonarne w dużym stopniu obciążone są hospitalizacjami krótkimi zakończonymi zgonem pacjenta. Jedna czwarta to pobyty do 5 dni, a ok. 8 proc. pacjentów umiera w dniu przyjęcia do opieki. Są to niepomyślne wskaźniki, gdyż świadczą o zbyt późnym kierowaniu lub słabej dostępności opieki stacjonarnej. W ciągu kilku dni trudno jest uzyskać optymalne leczenie objawowe poza opanowaniem podstawowych i bardzo nasilonych objawów fizycznych. Trudno jest, pomimo pełnego wsparcia psychologicznego i duchowego, uzyskać adaptację chorego sytuacji umierania. Krótkie pobyty generują też znacznie większe koszty, szczególnie w pierwszym i w ostatnich dniach opieki7.
Dodatkowym problemem jest znacznie zaniżona wycena świadczeń. W badaniu z 2017 r. wykazano, że ceny zakontraktowanych przez NFZ świadczeń opieki stacjonarnej pokrywały koszty jedynie w 53,9 proc.16.
Warto zauważyć, że 3 proc. pacjentów hospicjów domowych jest pod opieką co najmniej 365 dni, co odpowiada 10 proc. osobodni w skali roku. Być może, oprócz poprawy realnej możliwości wypisywania pacjentów do opieki długoterminowej, rozwiązaniem byłaby poprawa zasad kwalifikacji do opieki paliatywnej i lepsze finansowanie świadczeń krótkoterminowych, aby miejsca w hospicjach nie były zajmowane przez pacjentów stabilnych, wymagających działań opiekuńczych, lecz były zwalniane na rzecz pacjentów wymagających pilnej opieki specjalistycznej. Lepsza cena świadczeń ambulatoryjnych również mogłaby skłonić do przeniesienia takich pacjentów do poradni. Wydaje się, że jednakowe ryczałtowe finansowanie osobodni, niezależnie od stanu pacjenta, jego problemów klinicznych oraz stopnia zaangażowania środków, może skłaniać do utrzymywania pod opieką pacjentów stabilnych. Należy przy tym zaznaczyć, że część tych pacjentów nie miałaby alternatywnej opieki w przypadku wypisu choćby z powodu braku możliwości poruszania się czy poradni w miejscu zamieszkania. Nie wymagają oni jednak takiego samego zaangażowania środków jak chorzy umierający w ciągu pierwszych 14 dni opieki.
Podobnie w jednostkach stacjonarnych niewielka liczba chorych (0,6 proc.) przebywa przez co najmniej jeden rok, co stanowi blisko 5 proc. osobodni. Część z tych pacjentów wymaga specjalistycznej opieki paliatywnej, ale innym powodem może być niemożność wypisania pacjenta do zakładu opiekuńczo-leczniczego z uwagi na długi okres oczekiwania albo odmowy z powodu rozpoznania nowotworu. Rozwiązaniem wydaje się dywersyfikacja form opieki paliatywnej, uwzględniając zarówno potrzebę opieki interwencyjnej, jak i przedłużonej. Systemy opieki paliatywnej w innych krajach, oparte na jednorodnych grupach pacjentów, dokonały dywersyfikacji wyceny, wyróżniając grupę pacjentów tak zwaną podostrą17, 18.
W badaniu niemieckim zauważono, że nie rozpoznanie, ale długość pobytu jest zasadniczym czynnikiem kosztotwórczym18.
Należy nadmienić, że wszystkie powyższe postulaty zostały zawarte w podsumowaniu prac zespołu do spraw opieki paliatywnej i hospicyjnej przy Ministrze Zdrowia w dokumencie złożonym w 2012 r.7. Poprawa przedstawionej sytuacji możliwa jest jedynie poprzez kompleksowe uruchomienie wielu mechanizmów, w tym zwiększenia i dywersyfikacji finansowania, zmiany kwalifikacji do opieki, nielimitowania przyjęć oraz nowych inwestycji w zależności od nierównomierności geograficznej.
Ostatni badany aspekt w niniejszym opracowaniu stanowi stopień rezygnacji i umieralność chorych w okresie oczekiwania w kolejce do objęcia opieką paliatywną. Jedna szósta chorych zakwalifikowanych do hospicjum domowego ostatecznie nie została objęta opieką, a 75 proc. z nich zmarło w kolejce. Do jednostek stacjonarnych nie dostało się prawie 30 proc. zakwalifikowanych pacjentów, a 58 proc. z nich umarło, oczekując na przyjęcie. Należy zauważyć, że w rzeczywistości wskaźniki umieralności w kolejce oczekujących mogą być znacznie wyższe, ponieważ pozostali pacjenci, nie mogąc uzyskać przyjęcia do hospicjum, kierowani byli do szpitali, gdzie następował zgon. Gdyby przyłożyć te odsetki do liczb rzeczywistych, to aż ok. 20 tys. chorych zakwalifikowanych do opieki paliatywnej nie zostaje ostatecznie nią objętych, a 14 tys. umiera w czasie oczekiwania. Szacunki te wymagają weryfikacji, niemniej pewne jest, że zjawisko umierania chorych w kolejce do objęcia opieką paliatywną w wielu jednostkach czy regionach przyjmuje znaczne rozmiary. Jako pilne i priorytetowe wydają się: aktualizacja zbyt niskiej wyceny świadczeń, nielimitowanie świadczeń domowych i stacjonarnych, zwiększenie nakładów na tworzenie nowych jednostek stacjonarnych oraz zwiększenie liczby łóżek w celu likwidowania nierówności geograficznych według norm rekomendowanych przez EAPC3, 7, 13.
Zachowanie poszczególnych jednostek opieki paliatywnej w odniesieniu do kolejek jest różne. Część badanych jednostek, które posiadały dochody ze zbiórek charytatywnych oraz nadwyżki zasobów ludzkich i materialnych w stosunku do kwot zakontraktowanych przez NFZ, nie prowadziło kolejki oczekujących lub przyjmowało pacjentów ponad limity kontraktowe. W ten sposób kredytowało świadczenia ponadlimitowe, ponosząc wszystkie koszty, bez gwarancji zapłaty przez NFZ po zakończeniu roku. Inne jednostki nie miały takiej możliwości i przestrzegały limitów określonych umową z NFZ albo je nieznacznie przekraczały. Gdyby jednak wszystkie jednostki przestrzegały kwot wyznaczonych kontraktem z NFZ, to liczba chorych nieobjętych opieką paliatywną byłaby jeszcze większa. Konieczne jest nielimitowanie świadczeń opieki paliatywnej, gdyż jakiekolwiek ich ograniczanie powoduje jedynie przesunięcie chorych do droższej i nieoptymalnej opieki szpitalnej albo zgon w domu bez udzielenia świadczenia gwarantowanego z zakresu opieki paliatywnej16. Konieczna jest również likwidacja nierówności geograficznych w zakontraktowanych świadczeniach oraz liczbie łóżek w jednostkach stacjonarnych7.
Ograniczenia badania
Słabością opracowania jest brak dostępnych danych rzeczywistych z hospitalizacji z okresu dłuższego niż rok i konieczność zastosowania korekty matematycznej, chociaż różnice wyników oparte na danych surowych nie są znaczące. Obliczenia Departamentu Analiz i Strategii Ministerstwa Zdrowia dokonywane są na danych rzeczywistych w obrębie danego roku, pomijając fakt rozpoczęcia pobytu przed lub zakończenia po roku obliczeniowym. Z punktu widzenia zarządzającego jednostką opieki istotne jest planowanie zasobów uwzględniające rzeczywiste przebiegi choroby.
Przydatna byłaby też analiza długości pobytu w podziale na chorych w zależności od rozpoznania choroby podstawowej, ze współistniejącą wielochorobowością, z podziałem na jednostki przyjmujące zgodnie z limitami kontraktu z NFZ oraz przekraczające kwoty limitowe.
Dane dotyczące umieralności w okresie oczekiwania na objęcie opieką uzyskano ze zbyt małej liczby jednostek, aby można było uznać otrzymane wyniki za statystyczny obraz sytuacji w kraju. Do pełnego obrazu potrzeb niezbędne jest także wyliczenie częstości zgonów w kolejnych dniach opieki oraz długości opieki paliatywnej zakończonej zgonem.
Wnioski
Podsumowując, dostępność do opieki paliatywnej w ostatnich dniach życia jest niewystarczająca, a optymalizacja systemu opieki paliatywnej w Polsce wymaga:
– zniesienia limitów świadczeń,
– zmiany kwalifikacji do opieki paliatywnej opartej na ocenie potrzeb i objawów wymagających specjalistycznego leczenia z zakresu medycyny paliatywnej, a nie na samym rozpoznaniu,
– zwiększenia liczby jednostek i łóżek w opiece stacjonarnej, z uwzględnieniem nierówności regionalnych,
– stworzenia odrębnie finansowanych łóżek na hospitalizacje interwencyjne,
– dywersyfikacji stawek za pobyty krótkotrwałe (np. do 14 dni) oraz dłuższe,
– dodatkowego finansowania wybranych procedur,
– zapłaty za ostatni dzień opieki zakończonej zgonem w odpowiednio zwiększonej cenie; alternatywnie – podwyższenia wskaźnika cen za ostatnie trzy dni opieki zakończonej zgonem.
Autor dziękuje następującym osobom oraz ich współpracownikom, którzy przyczynili się do zebrania danych z jednostek opieki paliatywnej (w kolejności przesłanych raportów): dr. n. med. Tomaszowi Grądalskiemu, dr Wiesławie Pokropskiej, dr. n. med. Andrzejowi Stachowiakowi, dr Dorocie Kazimierczak, lic. piel. Marii Szostak, mgr Izabeli Włoch, dr. hab. n. med. Piotrowi Jakubowowi, dr. n. med. Pawłowi Grabowskiemu, mgr Teresie Kocbach, dr. Mariuszowi Sałamachowi, dr. n. med. Zbigniewowi Kaczmarkowi, dr hab. n. med. Aleksandrze Ciałkowskiej-Rysz, dr Magdalenie Kwiatkowskiej, mgr Izabeli Kaptacz, ks. Władysławowi Dudzie, dr. n. med. Michałowi Graczykowi, ks. Dariuszowi Czupryńskiemu, dr n. med. Iwonie Filipczak-Bryniarskiej, prof. dr. hab. n. med. Wojciechowi Leppertowi.
Piśmiennictwo:
1. Rozporządzenie Ministra Zdrowia z dnia 29 października 2013 r. w sprawie świadczeń gwarantowanych z zakresu opieki paliatywnej i hospicyjnej.
2. Rozporządzenie Ministra Zdrowia z dnia 12 czerwca 2018 r. zmieniające rozporządzenie w sprawie świadczeń gwarantowanych z zakresu opieki paliatywnej i hospicyjnej.
3. Radbruch L, Payne S. White paper on standards and norms for hospice and palliative care in Europe: Part 1. Eur J Palliat Care 2009; 16: 278-89.
4. Glare PA, Davies PS, Finlay E i wsp. Pain in cancer survivors. J Clin Oncol 2014; 32: 1739-47.
5. Departament Analiz i Strategii. Analiza w zakresie opieki paliatywnej i hospicyjnej dla Polski [Internet]. Minist Zdrowia. 2018. Dostępne na: http://www.mpz.mz.gov.pl/wp-content/ uploads/sites/4/2018/06/opiekapaliatywnahospicyjna_polska-1.pdf.
6. Ciałkowska-Rysz A. An appraisal of the situation of palliative care in Poland in 2018. Palliat Med 2019; 11: 163-9.
7. Ciałkowska-Rysz A, Dzierżanowski T, Łuczak J i wsp. Podsumowanie pracy Zespołu do spraw opieki paliatywnej i hospicyjnej (sierpień 2011 r . – czerwiec 2012 r.). Med Paliat/Palliat Med 2014; 6: 177-89.
8. Narodowy Fundusz Zdrowia. Uchwała Nr 3/2019/Iii Rady Narodowego Funduszu Zdrowia z dnia 15 marca 2019 r. w sprawie przyjęcia okresowego sprawozdania z działalności Narodowego Funduszu Zdrowia za IV kwartał 2018 r. [Internet]. 2019. Dostępne na: https://www.nfz.gov.pl/zarzadzenia-prezesa/uchwaly-rady-nfz/uchwala-nr-32019iii,6478.html (dostęp z dnia: 7.03.2020).
9. Narodowy Fundusz Zdrowia. Departament Świadczeń Opieki Zdrowotnej NFZ.
10. Didkowska J, Wojciechowska U, Czaderny K i wsp. Cancer in Poland in 2017. Warszawa, 2019. Dostępne na: http://onkologia.org.pl/wp-content/uploads/Nowotwory_2017.pdf (dostęp z dnia: 20.05.2020).
11. Główny Urząd Statystyczny. Statistical Yearbook of the Republic of Poland. Warsaw: Główny Urząd Statystyczny; 2019. Dostępne na: www.stat.gov.pl.
12. Cialkowska-Rysz AD, Pokropska W, Luczak J i wsp. How much does care in palliative care wards cost in Poland? Arch Med Sci 2016; 12: 457-68.
13. Radbruch L, Payne S. White Paper on standards and norms for hospice and palliative care in Europe: Part 2. Eur J Palliat Care 2010; 17: 22-33.
14. De Roo ML, Francke AL, Van Den Block L i wsp. Hospitalizations of cancer patients in the last month of life: Quality indicator scores reveal large variation between four European countries in a mortality follow-back study. BMC Palliat Care 2014; 13: 54.
15. Australian Institute of Health and Welfare. Palliative care services in Australia 2012. Canberra; 2012. DOI: HWI 128.
16. Gradalski T, Sojka J, Straszak K. Koszty opieki nad chorymi z nowotworem złośliwym u kresu życia na oddziale wewnętrznym szpitala i w hospicjum stacjonarnym for terminal cancer patients. Med Paliat/Palliat Med 2017; 9: 89-97.
17. Gordon R, Eagar K, Currow D, Green J. Current Funding and Financing Issues in the Australian Hospice and Palliative Care Sector. J Pain Symptom Manage 2009; 38: 68-74.
18. Vogl M, Schildmann E, Leidl R, Hodiamont F i wsp. Redefining diagnosis-related groups (DRGs) for palliative care – a crosssectional study in two German centres. BMC Palliat Care 2018; 17: 1-11.
Artykuł opublikowano w „Medycynie Paliatywnej” 2/2020.