25.05.2022
Redaktor:
Monika Stelmach
Źródło: Paweł Wernicki/PAP, Diabetologia: „Human adipose-derived mesenchymal stem cells prevent type 1 diabetes induced by immune checkpoint blockade”
Komórki macierzyste chronią przed skutkami ubocznymi leków przeciwnowotworowych
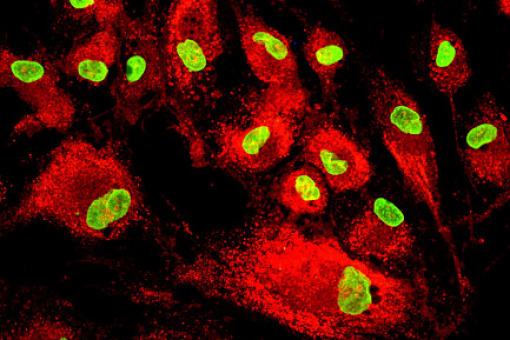
Mezenchymalne komórki macierzyste mogą hamować rozwój cukrzycy typu 1 wywołanej lekami przeciwnowotworowymi – informuje pismo „Diabetologia”.
Artykuł dostępny wyłącznie dla:
lekarz, lekarz dentysta, lekarz w trakcie specjalizacji .Zaloguj się, aby przeczytać pełną treść artykułu.
Zaloguj się
Nie pamiętasz hasła?
Skorzystaj z opcji przypominania hasła, aby odzyskać dostęp do swojego konta Termedia.