Obraz ciała a samoocena kobiet z rakiem piersi

Przeprowadzono badanie na 105 kobietach z rakiem piersi, 99 z nich było po zabiegu mastektomii radykalnej (w tym 19 po zabiegu rekonstrukcji piersi), a 6 po zabiegu oszczędzającym. Wnioski? Kobiety młodsze mają istotnie wyższą samoocenę od kobiet starszych oraz przeżywają istotnie mniejszy dystres dotyczący obrazu ciała.
Artykuł Anny Brandt-Salmeri i Hanny Przybyła-Basisty z Instytutu Psychologii Uniwersytetu Śląskiego w Katowicach:
- Rak piersi jest najczęściej występującym nowotworem złośliwym oraz główną przyczyną umieralności kobiet w Polsce [1] i na świecie [2]. Jak wskazują statystyki zachorowalności, współcześnie obserwuje się stałą tendencję wzrostową, szczególnie w grupie kobiet w okresie okołomenopauzalnym [3]. W młodszym wieku choroba ta występuje rzadziej, jednak ma często dużo bardziej agresywny przebieg i wiąże się z większą umieralnością [4]. Według prognoz do 2025 r. liczba chorych w Polsce zwiększy się we wszystkich grupach wiekowych, choć w różnym stopniu [5].
Zachorowanie na raka piersi zaburza podstawowe poczucie bezpieczeństwa zarówno ze względu na ryzyko śmierci, jak i z uwagi na naruszający integralność ciała sposób leczenia, który wiąże się z odczuwaniem silnego dystresu, gdyż zmienia percepcję własnej osoby, sądy i przekonania na własny temat i niejednokrotnie prowadzi do obniżenia globalnej samooceny [6, 7]. Zmiany w obrazie ciała należą do najistotniejszych przyczyn dystresu w grupie kobiet z rakiem piersi [8]. Tomasiewicz [9] podkreśla, że poczucie braku kontroli nad zmianami, jakie zachodzą w organizmie w wyniku leczenia, powoduje wtórnie utratę zaufania do wizerunku własnego ciała, a walka z chorobą staje się tożsama z walką z własnym ciałem. Choroba w sposób całościowy wpływa zatem na obraz siebie i psychospołeczną tożsamość kobiety, gdyż dotyczy części ciała będącej nośnikiem znaczeń społecznych. W zrozumieniu związku, jaki zachodzi pomiędzy konsekwencjami zachorowania na raka piersi a dyskomfortem spowodowanym zmianami w obrazie ciała, może pomóc koncepcja świadomości uprzedmiotowienia ciała (objectified body consciousness theory) McKinleya i Hyde [10]. Zgodnie z tą koncepcją idealny wygląd kobiety – krągłe kształty kobiecego ciała – jest konstruktem społecznym i ma wpływ na ocenę własnego ciała przez kobiety od wczesnej młodości, gdy dokonuje ona porównań pomiędzy ideałem ciała kobiecego a rzeczywistym obrazem. Im większa jest rozbieżność, tym więcej pojawi się negatywnych ocen i odczuwania wstydu z powodu swojego ciała [7, 10].
Langellier i wsp. (1998, za: [11]) podkreślają, że w kolektywnym wyobrażeniu istnieją cztery poziomy pojmowania znaczenia piersi: 1) ujęcie medyczne (piersi jako część ciała, która może być traktowana w kategoriach zdrowia i choroby), 2) ujęcie funkcjonalne (piersi postrzegane w kontekście karmienia dziecka jako realizacji macierzyńskiej roli kobiety), 3) ujęcie podkreślające aspekt płciowy (piersi jako symbol kobiecości i atrakcyjności), 4) ujęcie seksualne (doświadczenia związane z aspektem estetycznym i przyjemnością seksualną). Rozważając przedstawione powyżej semantyczne bogactwo terminu „pierś”, warto pamiętać, że jej odjęcie zawsze wiąże się z poczuciem straty zarówno na poziomie realnym, jak i symbolicznym [12]. Okaleczające leczenie stygmatyzuje kobietę, stając się częścią jej autonarracji i rozważań o sobie [4, 13], co można by utożsamiać ze zjawiskiem „internalizacji piętna” (self sigma), czyli odniesieniem do siebie negatywnych stereotypów i przeżywanie samej siebie przez pryzmat defektu [14, s. 264]. Marcinkowska i wsp. [15] przytaczają raport CBOS, według którego 90% Polaków uważa wygląd fizyczny za kluczowy w osiąganiu sukcesów osobistych i zawodowych. Badaczki poddały analizie wypowiedzi 140 kobiet z rakiem piersi w przestrzeni wirtualnej – ok. 43% badanej grupy wypowiadało się wyłącznie w kontekście mankamentów swojej urody w związku z brakiem piersi. Autorki zauważają następującą dynamikę w postrzeganiu braku piersi: na początku choroby zmiana nie wydaje się istotna, jednak wraz z upływem czasu brak piersi staje się coraz bardziej dotkliwy. U kobiet można zauważyć reakcje zawstydzenia oraz niechęć do oglądania siebie w lustrze [15]. Świadomość istnienia głębokiej rozbieżności pomiędzy własnym ciałem, postrzeganym jako zniekształcone, a kulturowym kanonem piękna wywołuje odczucie wstydu, lęku i złości, co może prowadzić do odrzucania siebie i autodeprecjacji [16].
Liczne badania wskazują, że zachorowanie na raka piersi wywołuje głębokie zmiany m.in. w obrazie siebie i w przeżywaniu swojej atrakcyjności [17], a także w całościowej koncepcji samej siebie [18], co jest tak silnym przeżyciem, że może zagrozić ogólnie rozumianemu zdrowiu psychicznemu [19]. Z badań prowadzonych przez Wronę-Polańską [20–22] wynika, że subiektywne poczucie zdrowia ma zdecydowanie większą moc regulacyjną w porównaniu z obiektywnymi wskaźnikami zdrowia opartymi na przesłankach naukowych. O poziomie zdrowia decydują m.in. skuteczne sposoby radzenia sobie ze stresem i zasoby podmiotowe, wśród których niezwykle ważną rolę pełni samoocena [20, 22]. Z badań nad psychologicznym mechanizmem funkcjonowania samooceny w grupie chorych na białaczkę wynika, że pozytywna samoocena mobilizująca i organizująca działanie chorego na rzecz zdrowia może być istotnym predyktorem powrotu do zdrowia po transplantacji szpiku kostnego [22]. Samoocena wśród pacjentów onkologicznych, niezależnie od rodzaju choroby, może być zagrożona na skutek całkowitej zmiany dynamiki życiowej i doświadczania ekstremalnego stresu, przy czym w grupie pacjentek z rakiem piersi dodatkowo ważną rolę stresogenną pełni fakt ingerencji w obraz ciała.
Zniekształcenie sylwetki prowokuje pytania o kobiecość i jej wartość, wyznaczaną przez macierzyństwo czy poczucie własnej atrakcyjności [23]. Badania jakościowe, które przeprowadzili Koçan i Gürsoy [24, s. 147–148], wskazują, że utrata piersi przeżywana jest na poziomie tożsamości, czyli w głębszych warstwach struktury „ja”. W cytowanym badaniu kobiety po mastektomii wskazywały na towarzyszące im chronicznie uczucie „wybrakowania”, deklarowały znaczne obniżenie poczucia własnej atrakcyjności i określały siebie jako „brzydkie, zdeformowane, okropne, z bliznami, niepełne, zawstydzone z powodu wyglądu, nienormalne” [24, s. 147–148]. Potwierdzeniem tych wniosków są również inne badania, tym razem nad wpływem lumpektomii, a więc mniej inwazyjnego leczenia operacyjnego, oszczędzającego piersi, niemniej pozostawiającego widoczne blizny, na obniżenie wskaźnika atrakcyjności oraz poczucia wartości kobiet w percepcji społecznej [25]. Co więcej, także chemioterapia czy radioterapia po przeprowadzonym zabiegu chirurgicznym może nasilać u leczonych kobiet dyskomfort i niekorzystne objawy związane z obrazem ciała [7].
Obraz ciała przestaje być znany i bezpieczny, a zmiany przeżywane są w sposób dramatyczny, szczególnie przez młodsze kobiety [11]. Psychologiczne i estetyczne znaczenie piersi może być zatem istotnym predyktorem reakcji na jej utratę, która prowadzi do poczucia niższości, obniżenia samooceny i zwiększenia poczucia zawstydzenia [26]. Badacze podkreślają również trudności w sytuacjach społecznych (zawstydzenie i związane z nim uporczywe dążenie do ukrywania ciała) oraz sytuacjach intymnych (unikanie zbliżeń seksualnych). Pacjentki, które mają mniejsze poczucie zniekształcenia ciała, wykazują wyższą samoocenę [17]. Ocena ciała dotyczy kształtu, rozmiaru, ogólnego wrażenia, percepcji jego atrakcyjności, a zatem jest konstruktem wielowymiarowym. Problematyka cielesności w raku piersi nie sprowadza się bowiem jedynie do poczucia zniekształcenia sylwetki przez zabieg chirurgiczny. Krychowska- -Ćwikła i Jarosz [27] stworzyli listę problemów, z jakimi borykają się kobiety po mastektomii. Należą do nich m.in.: obrzęk limfatyczny, wrażliwa skóra, zmiana diety, ograniczenie aktywności sportowej, brak swobody w sytuacjach towarzyskich. Istotnym problemem staje się też masa ciała, która w wyniku leczenia często drastycznie się zmienia (czasem spada, choć znacznie częściej rośnie i uporczywie się utrzymuje), co również ma silny ujemny wpływ na samoocenę kobiet [28]. Negatywne spostrzeganie własnego ciała wiąże się także z niechęcią do oglądania siebie nago, zawstydzeniem spowodowanym wyglądem blizn oraz wzmożoną czujnością w sytuacjach społecznych [8].
Różnice w przeżywaniu własnego ciała między kobietami z rakiem piersi a kobietami zdrowymi wydają się oczywiste i znajdują potwierdzenie w badaniach: pacjentki, które przeszły zabieg chirurgiczny, istotnie gorzej oceniają obraz swojego ciała [29] i wykazują dużo więcej symptomów dystresu oraz niższą samoocenę zarówno z powodu konsekwencji zabiegu chirurgicznego, jak i przebytej terapii adiuwantowej [30]. Helms i wsp. [31] zwracają uwagę, że kształt ciała, waga i ogólny wygląd są przedmiotem obaw kobiet niezależnie od sytuacji zdrowotnej, a choroba i związane z nią zmiany jedynie pogłębiają lęki, które istniały już wcześniej. Istotna jest zatem retrospektywna znajomość znaczenia, jakie kobieta nadawała swojemu wyglądowi, co w sytuacji utraty piersi może być związane ze specyfiką reakcji na tę stratę i zmianę wyglądu.
Dla dobrostanu kobiet istotne znaczenie ma typ przeprowadzonego zabiegu, który jest ważnym wyznacznikiem samopoczucia, przystosowania pochorobowego i jakości życia seksualnego [6, 7]. Badacze wskazują, że najkorzystniejszym rozwiązaniem pod względem psychologicznym jest zabieg oszczędzający, następnym w kolejności jest zabieg rekonstrukcji piersi (jednoczesnej lub odroczonej, poprzedzonej mastektomią), natomiast zabiegiem stwarzającym najwięcej trudności jest radykalna mastektomia [32]. Kobiety po mastektomii w sposób dojmujący doświadczają uczuć zażenowania i obaw o swoją atrakcyjność seksualną i kobiecość [9]. Olfatbakhsh i wsp. [33] wskazują na bardziej pozytywny obraz ciała i wyższą samoocenę wśród kobiet po terapii oszczędzającej, i to bez względu na wiek czy status związku. Inni badacze doszli do podobnych wniosków: kobiety po zabiegu lumpektomii w porównaniu z tymi, które przeszły mastektomię, cechował bardziej pozytywny obraz własnego ciała, przy czym mężatki miały wyższe wyniki w tym zakresie [6]. Wyniki uzyskane przez Guptę i wsp. [34] nie potwierdzają wyżej wskazanych różnic. Brak spójności w rezultatach nasuwa wniosek, że dane te należy interpretować z pewną ostrożnością. Również odpowiedzi na pytanie, czy i na ile rekonstrukcja piersi zmniejsza dyskomfort związany z obrazem ciała, nie są spójne [7]. W niektórych badaniach uzyskano potwierdzenie pozytywnego wpływu zabiegu rekonstrukcji piersi na obraz ciała w porównaniu z kobietami, które przeszły tylko zabieg mastektomii (badania Nano i wsp. 2005; Nicholson, Leinster i Sassoon 2007; za: [7]). Inne badania nie wykazały znaczących różnic pomiędzy tymi dwoma grupami kobiet (np. Rowland i wsp. 2000; Fung, Lau, Fielding, Or i Yip 2000; za: [7]).
Badacze nie są też zgodni, jak czas od zabiegu wpływa na obraz ciała. W świetle wyników, które uzyskali Hartl i wsp. [35], wraz z upływem czasu ocena ciała ulega pogorszeniu, natomiast Arora i wsp. [36] wskazują, że z czasem następuje poprawa w tym zakresie. Badania longitudinalne Moreira i Canvarro [37] dostarczają dowodów na wzrost poczucia zawstydzenia i obniżenie satysfakcji w zakresie percepcji ciała po upływie 6 miesięcy od zabiegu chirurgicznego. Badaczki twierdzą, że w momencie zmagania się z diagnozą i leczeniem obawy o wygląd nie są dla kobiet najistotniejsze, a zmiany w ciele nabierają psychologicznego znaczenia dopiero po czasie. Również w ich badaniu mastektomia okazała się mniej korzystna pod względem oceny ciała niż zabieg oszczędzający [37]. Warto zauważyć, że negatywna ocena ciała może się utrzymywać przez wiele lat po operacji piersi: ponad jedna czwarta kobiet (27%) w wieku ok. 54 lat odczuwała dyskomfort związany ze zmianą obrazu ciała nawet siedem lat po zabiegu (Falk i wsp. 2010; za: [7]). Wydaje się zatem, że ważniejsze od czasu są subiektywna percepcja ciała, ogólny poziom akceptacji własnej cielesności oraz czynniki związane z globalną oceną samego siebie, dlatego też niniejsze badania koncentrują się na powyższych czynnikach. Przegląd literatury z jednej strony wskazuje na znaczenie obrazu ciała w grupie kobiet z rakiem piersi dla ich samooceny, poczucia własnej wartości i dobrostanu, a z drugiej strony na potrzebę badań w tym zakresie, gdyż rezultaty dotychczasowych analiz nie są jednoznaczne. W niniejszych badaniach postawiono sobie kilka celów: 1) porównanie kobiet starszych i młodszych z rakiem piersi oraz kobiet po zabiegu rekonstrukcji piersi i bez rekonstrukcji pod względem percepcji obrazu ciała i samooceny, 2) ocenę wybranych czynników (tj. obrazu ciała i akceptacji ciała) jako predyktorów samooceny kobiet z rakiem piersi, które przeszły zabieg mastektomii bądź zabieg oszczędzający, 3) analizę roli akceptacji ciała jako mediatora związku pomiędzy obrazem ciała a samooceną kobiet.
Materiał i metody
Skala oceny poczucia atrakcyjności własnej w związku Chybickiej i Karasiewicza [38] liczy 16 itemów, które są oceniane w 4-stopniowej skali. Służy do diagnozy poczucia własnej atrakcyjności w związku, własnej cielesności i wyglądu fizycznego, składa się z czterech podskal. W niniejszym badaniu wykorzystano jedną podskalę – akceptacji własnego ciała, która jest tu rozumiana jako zadowolenie z wyglądu fizycznego, nieodczuwanie nadmiernego wstydu związanego z cielesnością. Rzetelność tej skali wynosi 0,674. W niniejszym badaniu wyniosła 0,84.
Skala samooceny Rosenberga (SES) w polskiej adaptacji Dzwonkowskiej, Lachowicz-Tabaczek i Łaguny [39] jest jednowymiarowym narzędziem pozwalającym na określenie jawnej oceny własnej osoby, czyli względnie stałej dyspozycji polegającej na pozytywnej lub negatywnej postawie wobec własnego „ja”. Skala zawiera przekonania osób badanych na temat własnej wartości i jest metodą pomiaru globalnej samooceny. Kwestionariusz składa się z 10 twierdzeń ocenianych w 4-stopniowej skali. Narzędzie charakteryzuje wysoka rzetelność (α-Cronbacha waha się od 0,81 do 0,83 w zależności od badanej grupy) oraz trafność teoretyczna [40]. W tymże badaniu rzetelność wyniosła 0,79.
Skala obrazu ciała Hopwood i wsp. (BIS) [8] w polskiej adaptacji Brandt-Salmeri i Przybyły-Basisty jest narzędziem jednowymiarowym i służy do pomiaru dystresu związanego z obrazem ciała. Umożliwia pomiar komponentu emocjonalnego (uczuć zawstydzenia, niezadowolenia z wyglądu), poznawczego (przekonania o obniżonej atrakcyjności własnej) i behawioralnego (zachowania unikowe). Składa się z 10 twierdzeń ocenianych w 4-stopniowej skali Likerta (0–3). Wyniki wahają się od 0 (brak dystresu) do 30 (bardzo wysoki dystres). Skalę charakteryzuje wysoka zgodność wewnętrzna oraz wysoka rzetelność (w niniejszym badaniu α-Cronbacha = 0,94).
Charakterystyka badanej grupy
Badania prowadzono osobiście w klubach „Amazonki” na terenie Śląska (Gliwice, Katowice, Sosnowiec, Siemianowice Śląskie, Ruda Śląska). Udział w nich był w pełni dobrowolny, badane kobiety poinformowano o celu badania i zastosowano procedury gwarantujące im anonimowość. Rozdano 149 egzemplarzy, zwrócono łącznie 119, a ostatecznie do grupy badanej zakwalifikowano 105 kobiet z rakiem piersi: 99 kobiet po mastektomii (w tym 19 kobiet przeszło dodatkowo zabieg rekonstrukcji piersi) i 6 kobiet po zabiegu oszczędzającym. Średnia wieku wyniosła 62,51 roku (SD = 7,02), najmłodsza badana miała 47 lat, najstarsza 90 lat. Większość badanych kobiet miała stałego partnera (n = 95), a średnia stażu związku wyniosła 35,98 roku (SD = 10,34). Badane kobiety w większości (n = 95) miały dzieci. Przeważały kobiety ze średnich i dużych miast (75,3%). Wśród badanych najliczniejszą grupę stanowiły kobiety z wykształceniem średnim (70,5%) i zawodowym (24,8%).
Analizy statystyczne przeprowadzono z zastosowaniem oprogramowania komputerowego IMAGO 5 SPSS.
Wyniki
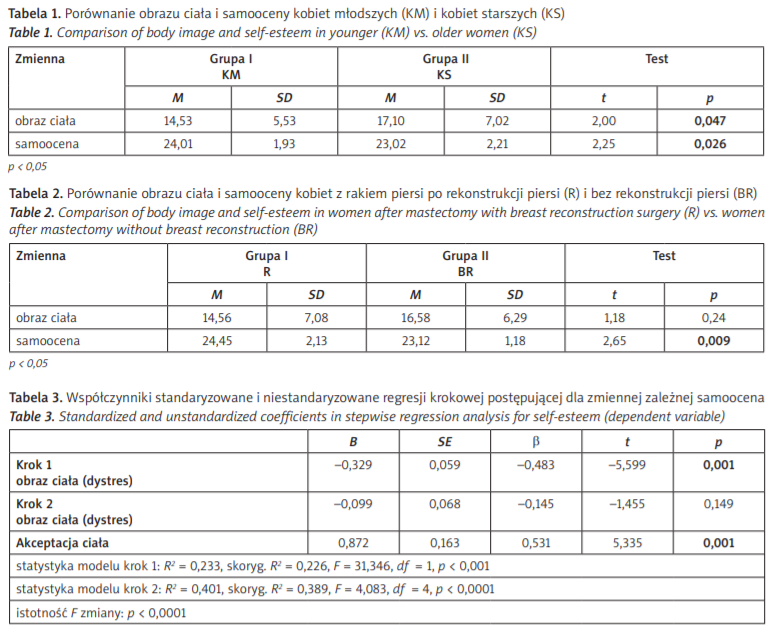
W celu odpowiedzi na pytanie, czy kobiety z rakiem piersi, które przeszły leczenie operacyjne (zabieg mastektomii lub zabieg oszczędzający), różnią się pod względem samooceny i obrazu ciała w zależności od wieku, przeprowadzono analizy porównawcze testem t-Studenta (tab. 1). Okazało się, że kobiety młodsze mają istotnie wyższą samoocenę od kobiet starszych oraz przeżywają istotnie mniejszy dystres dotyczący obrazu ciała. Podział w grupie na młodsze i starsze miał charakter statystyczny i został dokonany z wykorzystaniem mediany – kobiety w przedziale wiekowym 47–62 lat zostały zakwalifikowane do grupy kobiet młodszych, a pozostałe (w wieku 63–90 lat) do grupy kobiet starszych. Podział ma zatem charakter umowny i powinien być interpretowany z uwzględnieniem perspektywy rozwojowej specyficznej dla danego okresu.
Kolejne pytanie dotyczyło tego, czy rekonstrukcja piersi różnicuje kobiety pod względem wyżej przedstawionych zmiennych. Porównanie przeprowadzono testem t-Studenta (tab. 2). Jak wskazują wyniki, kobiety po rekonstrukcji i bez rekonstrukcji nie różnią się pod względem obrazu ciała (a raczej dystresu z nim związanego). Jednakże występują między nimi istotne różnice statystyczne w zakresie samooceny: kobiety po rekonstrukcji mają istotnie wyższą samoocenę. Z uwagi na dysproporcję liczebności podgrup (kobiet po rekonstrukcji było mniej) należy traktować te wyniki z ostrożnością i rozumieć je raczej jako trend, który wymaga prześledzenia w kolejnych badaniach, niż jako prawidłowość.
Regresja krokowa postępująca
W celu odpowiedzi na pytanie dotyczące predyktorów samooceny kobiet z rakiem piersi przeprowadzono analizę regresji krokowej postępującej (tab. 3). W pierwszym kroku uwzględniono zmienną o charakterze dystresu – obraz ciała. Zmienna ta okazała się istotna statystycznie (β = –0,483, p < 0,001), a założony model pozwalał na wyjaśnienie 22,6% wariancji zmiennej samoocena. W drugim kroku regresji do równania włączono akceptację ciała, która okazała się zdecydowanie silniejszym predyktorem samooceny badanych kobiet (β = 0,531, p < 0,001); można było również zaobserwować wzrost wyjaśnianej wariancji do 38,9%. Warto zauważyć, że po wprowadzeniu do modelu zmiennej akceptacja ciała, obraz ciała traci swoją istotność statystyczną, a zyskuje ją akceptacja ciała, co może wskazywać na występowanie pośrednich, mediacyjnych zależności pomiędzy zmiennymi. Opierając się na powyższej sugestii, postanowiono przeprowadzić analizę mediacji.
Model mediacyjny
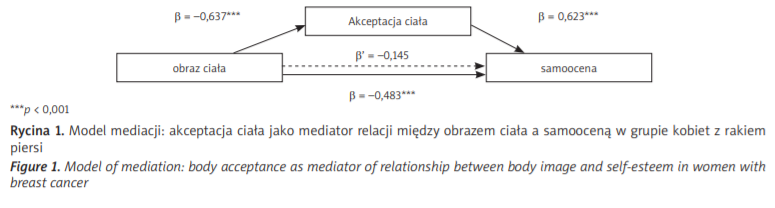
Efekty pośrednie, jakie mogą wystąpić między zmiennymi (na co wskazywała analiza równania regresji krokowej postępującej), analizowano z zastosowaniem testu modelu mediacji. Analiza została przeprowadzona w trzech krokach [41]: w pierwszym potwierdzono bezpośrednią zależność między obrazem ciała (dystresem) a samooceną. Model regresji okazał się dobrze dopasowany do danych i wskazywał, że im wyższy jest poziom zaburzeń obrazu ciała, tym niższa samoocena badanych kobiet (β = –0,483, p < 0,001). W drugim kroku sprawdzano relację między zmienną główną (samooceną) a potencjalnym mediatorem – akceptacją ciała. Zależność ta okazała się istotna (β = 0,623, p < 0,001). W modelu mediacyjnym obejmującym zarówno zmienną wyjaśniającą, jak i mediator można zauważyć zniesienie istotności statystycznej dla zależności pomiędzy obrazem ciała (dystresem) a samooceną. Mediator jest dość silnie negatywnie związany również ze zmienną wyjaśniającą (β = –0,637, p < 0,001). Akceptacji ciała można zatem nadać status mediatora całkowitego, co zostało potwierdzone testem Sobela (Z = –3,413, p = 0,001) (ryc. 1).
Dyskusja
Niniejsze badania zdają się potwierdzać znaczenie cielesności dla samooceny kobiet z doświadczeniem raka piersi. W świetle uzyskanych rezultatów obraz zmienionego ciała okazuje się silnym negatywnym predyktorem samooceny. Wniosek ten odnosi się przede wszystkim do kobiet, które przeszły zabieg radykalnej mastektomii, gdyż one stanowiły dominującą większość badanej próby. Podobną zależność można odnaleźć m.in. w badaniach Pintado [17], która wskazuje, że zmiany w emocjonalnym dobrostanie kobiet z rakiem piersi są bezpośrednio związane ze zmienionym obrazem ciała. Negatywna ocena ciała obniża bowiem poczucie własnej wartości, pogłębia wrażenie okaleczenia i utraty atrakcyjności, a tym samym powoduje zachwianie pewności siebie, szczególnie w relacjach intymnych czy sytuacjach towarzyskich. Jest głównym czynnikiem obniżającym jakość życia i najsilniej odczuwaną obawą przez kobiety w okresie po terapii [42]. Kobiety po radykalnej mastektomii szczególnie boleśnie przeżywają utratę symetrii ciała, mają największy problem z odzyskaniem poczucia samoakceptacji i podejmują wobec tego więcej zachowań unikających w sytuacjach społecznych [43]. Dostrzegają one również pewne zawężenie możliwości autoprezentacji w sytuacjach społecznych, szczególnie gdy zmagają się z obrzękiem limfatycznym, którego charakterystycznym symptomem jest znaczna dysproporcja w wyglądzie kończyn górnych [44].
Z przeprowadzonych analiz mediacyjnych wynika jeszcze jedna ciekawa obserwacja. Otóż dyskomfort odczuwany wobec ciała i jego negatywny wpływ na samoocenę może być modyfikowany przez akceptację ciała. Okazało się, że akceptacja ciała pełni rolę znaczącego mediatora dla zależności pomiędzy obrazem ciała a samooceną. Uzyskano efekt mediacji całkowitej, który oznacza wystąpienie na tyle silnego efektu pośredniego, że umożliwia on niwelowanie negatywnego związku pomiędzy obrazem ciała a globalną samooceną i akceptacją siebie. Rolę tego czynnika mediującego można zatem uznać za w pełni ochronną. Akceptacja ciała jest więc buforem stanowiącym pewnego rodzaju remedium na dostrzegane mankamenty w swoim wyglądzie. Wyniki uzyskane przez innych badaczy również wskazują na istotną rolę akceptacji własnego ciała i wyglądu jako czynnika chroniącego przed dystresem związanym z obrazem ciała w grupie kobiet leczonych z powodu raka piersi [12].
Badacze, poszukując czynników sprzyjających konstruktywnemu i pozytywnemu przystosowaniu, wskazują na pozytywne konotacje adaptacyjne wysokiej samooceny [45]. Z tego względu z jednej strony prowadzone są analizy dotyczące zależności pomiędzy obrazem własnego ciała i dystresem z tym związanym a samooceną globalną pacjentek z rakiem piersi poddanych leczeniu różnymi metodami (mastektomia całkowita, zabiegi oszczędzające pierś, zróżnicowana terapia adiuwantowa: chemioterapia, radioterapia czy hormonoterapia) z uwzględnieniem różnych etapów leczenia [6, 12, 30, 46]. Z drugiej strony w badaniach psychologicznych poszukuje się regulatorów afektywnego funkcjonowania ludzi – może nim być zdrowa, pozytywna postawa wobec samego siebie, a w szczególności współczujące ustosunkowanie się do siebie (self-compassion). Konstrukt ten został zaproponowany przez Kristin Neff (2003, por. [45]) i oznacza bycie otwartym, ale też wrażliwym na własne cierpienie przy jednoczesnym doświadczaniu życzliwości wobec samego siebie, swoich niedoskonałości, a także wyrozumiałości wobec siebie w połączeniu ze świadomością faktu, że nie zawsze jest się zdolnym do realizowania własnych ideałów (Neff 2003; za: [45]). Współczucie wobec samego siebie jest pojęciem stosunkowo nowym w psychologii, a badań w tym zakresie nie jest zbyt wiele. Z badań Przezdzieckiego i wsp. [46] wynika, że współczucie wobec samej siebie w grupie kobiet z rakiem piersi ma szczególne znaczenie, odgrywa rolę mediatora dla zależności pomiędzy zaburzeniami obrazu ciała a odczuwanym dystresem. Zaburzenia obrazu własnego ciała wiązały się z dystresem przy niskim poziomie współczucia dla samej siebie. Badania te sugerują zatem, że wyższy poziom współczucia wobec samej siebie może oddziaływać ochronnie, zmniejszając ryzyko budowania zaburzonego obrazu własnego ciała i dystresu [46]. Współczucie wobec samego siebie może w sposób znaczący ułatwiać radzenie sobie z negatywnymi zdarzeniami, osłabiając reakcje na te zdarzenia [45].
Zaprezentowany powyżej konstrukt współczucia wobec samego siebie można z dużą ostrożnością i tylko w pewnym zakresie, dużo węższym, odnieść do pojęcia akceptacji własnego ciała, którym posłużyłyśmy się w naszych badaniach, rozumiejąc je za Chybicką i Karasiewiczem [38] jako zadowolenie z własnego wyglądu fizycznego, ale także nieodczuwanie nadmiernego wstydu związanego z cielesnością. Wydaje się, że kierunek dalszych dociekań badawczych oparty na poszukiwaniu zmiennych pełniących rolę czynników ochronnych w procesie przystosowania się kobiet z rakiem piersi do zmian w obrazie ciała będących efektem zastosowania trudnej pod względem psychologicznym procedury leczenia jest podejściem wartościowym. Ten kierunek poszukiwań jest tym bardziej obiecujący, że badacze coraz bardziej są krytyczni wobec założenia, że wysoka samoocena jest podstawowym regulatorem warunkującym dobre przystosowanie psychologiczne i zdrowie psychiczne (Baumeister i wsp. 2003; za [45]). W badaniach Sebastian i wsp. [12] nad zmianami w obrazie ciała i samoocenie zachodzącymi pod wpływem uczestniczenia w psychospołecznym programie interwencyjnym w grupie kobiet leczonych z powodu raka piersi okazało się, że efektywne jest oddziaływanie zarówno na obraz własnego ciała, jak i na globalną samoocenę. Kobiety uczestniczące w programie interwencyjnym cechował lepszy, bardziej pozytywny obraz ciała w porównaniu z kobietami nieuczestniczącymi w zajęciach. Znacząco wyższy był również poziom globalnej samooceny kobiet z grupy interwencyjnej po 6 miesiącach od zakończenia programu (i mniej więcej 9 miesiącach od zabiegu) [12]. Znając dodatkowe czynniki ochronne, takie jak analizowana w naszych badaniach akceptacja własnego ciała czy wspomniane wcześniej współczucie wobec samej siebie, można by celowo wprowadzić je do programów interwencyjno-profilaktycznych i kontrolować ich znaczenie w procesie przystosowania do zmian.
Warto jeszcze wspomnieć o dwóch interesujących wynikach uzyskanych na podstawie analiz porównawczych: kobiet młodszych i starszych oraz kobiet po zabiegu rekonstrukcji piersi i kobiet tylko po mastektomii. Dyskusyjnym wynikiem uzyskanym w niniejszych badaniach może się wydawać odwrotna zależność między wiekiem a samooceną i obrazem ciała. Większość badań wskazuje bowiem, że kobiety młodsze leczące się z powodu raka piersi wykazują więcej oznak dystresu związanych z obrazem własnego ciała [47, 28]. Są jednak również wyniki wskazujące odwrotną zależność, tj. mniejszą satysfakcję kobiet starszych z własnego ciała. Nasze badania są zgodne z tymi doniesieniami, które mówią, że kobiety starsze mogą silniej, boleśniej dostrzegać zmiany w obrazie ciała i swojego statusu (w kontekście biologicznym i społecznym) w związku z przekonaniem, że są mniej atrakcyjne [34].
Utrata piersi często zbiega się z fizjologiczną lub farmakologiczną menopauzą, co dodatkowo może zakłócać spostrzeganie własnego ciała, osłabiać poczucie kobiecości, m.in. poprzez utratę zdolności reprodukcyjnych i pojawienie się dolegliwości typowych dla okresu klimakterium [12]. Objawy menopauzy przyczyniają się do wahań w ocenie własnego ciała i doświadczania negatywnych emocji związanych z wyglądem. Z badań Włodarczyk i Dolińskiej-Zygmunt [48] wynika, że kobiety doświadczające objawów menopauzy o dużej intensywności charakteryzują się gorszym funkcjonowaniem „ja” cielesnego oraz niższą samooceną. Cumming i wsp. [49] na podstawie analizy dostępnej literatury stwierdzili, że wiek kobiet należy rozpatrywać raczej w kontekście linii życiowej i zadań rozwojowych. W związku z tym u kobiet młodszych choroba może powikłać historię macierzyństwa lub sytuację zawodową, natomiast u kobiet starszych może się wiązać z brakiem dostępnych źródeł wsparcia, np. z powodu wdowieństwa. Choć nasilenie dystresu kobiet może być podobne, to jest on uwarunkowany przez inne czynniki. Różnica dotyczy też ocenianych obszarów: kobiety młodsze oceniają ciało raczej przez pryzmat atrakcyjności, a kobiety starsze przywiązują większą wagę do jego sprawności.
Ostatnia grupa wniosków dotyczy porównań przeprowadzonych w grupach kobiet, które przeszły zabieg rekonstrukcji piersi i tych, które przeszły tylko zabieg mastektomii. Nasze badania pokazały, że kobiety po rekonstrukcji piersi charakteryzuje istotnie wyższa samoocena, nie odnotowano natomiast różnic w zakresie obrazu ciała w porównywanych grupach. Zauważona tendencja dotycząca bardziej pozytywnego obrazu siebie po przejściu zabiegu rekonstrukcji piersi jest szeroko dyskutowana we współczesnej literaturze [50]. Między innymi badania Gomes i da Silvy [51] potwierdzają pozytywny związek między samooceną a przejściem zabiegu rekonstrukcji. Utrata piersi prawdopodobnie dotyka bowiem głębszych warstw struktury „ja” związanych z obrazem siebie, prowokując niepewność w obszarze tożsamości i poczucia kobiecości. Anagnostopoulos i Spanea [52] twierdzą, że w przeżywaniu kobiet obecne jest poczucie bezpowrotnej straty jakiejś części kobiecości i permanentne podawanie jej w wątpliwość. Przejście zabiegu rekonstrukcji piersi może zatem stanowić pewnego rodzaju pozytywne rozwiązanie powyższych dylematów [53]. Podjęcie decyzji o zabiegu rekonstrukcji można też traktować jako strategię aktywną podejmowaną przez kobiety, zwiększającą szanse na wzrost akceptacji siebie i poprawę dobrostanu psychicznego [53]. Zmiany dotyczące obrazu siebie są niezwykle istotnym zagadnieniem w przypadku raka piersi, gdyż obraz siebie kobiet poddanych leczeniu operacyjnemu ulega zubożeniu i zjawisko to wiąże się z występowaniem zespołów lękowo-depresyjnych [54]. Najbardziej zagrożone poczuciem dyssatysfakcji z ciała są kobiety po mastektomii, które czują się najmniej atrakcyjne seksualnie i najbardziej zawstydzone z powodu swojego wyglądu [54].
Wnioski z naszych badań należy traktować z pewną ostrożnością w odniesieniu do analiz porównawczych kobiet z rakiem piersi starszych i młodszych. Podział na kobiety młodsze i starsze w analizowanej grupie miał charakter bardziej statystyczny (został przeprowadzony na podstawie mediany, wiek kobiet młodszych mieścił się w przedziale 47–62 lata, a starszych – 63–90 lat), aniżeli rozwojowy, a zatem terminy odnoszące się do wieku („młodsze” vs „starsze”) są raczej umowne. W grupie kobiet młodszych znalazły się bowiem zarówno kobiety w wieku premenopauzalnym, jak i te przechodzące pełne klimakterium. W przyszłych badaniach należałoby zastosować z większą uważnością kryterium wiekowe doboru do grupy badanej. Także wnioski z analiz porównawczych kobiet po zabiegu mastektomii i kobiet po dodatkowym zabiegu rekonstrukcji piersi należy interpretować ostrożnie z uwagi na dysproporcję liczebności porównywanych grup. Ponadto w kolejnych etapach przyszłych badań warto uwzględnić perspektywę temporalną i kontrolować ocenę obrazu ciała w zależności od czasu, jaki upłynął od podjęcia oraz zakończenia leczenia, gdyż wyniki badań w tym obszarze są niejednoznaczne. Niewątpliwie obraz byłby bogatszy, gdyby dysponowano danymi na temat poczucia własnej atrakcyjności i obrazu ciała w okresie przedoperacyjnym, na co wskazują też inni badacze [7]. I jeszcze ostatnia refleksja, która nasuwa się po przeprowadzeniu analizowanych tu badań własnych. Chodzi o kontrolowanie skutków terapii adiuwantowych, które w świetle badań również zmieniają postrzeganie własnego ciała i jego atrakcyjności. Warto podkreślić, że prezentowane badania stanowią wstępny i eksploracyjny etap szerszego projektu dotyczącego cielesności kobiet z rakiem piersi i jej związków z samooceną i dystresem. Przeprowadzone analizy i sformułowane wnioski mają na celu rozeznanie trendów i nadanie kierunku dalszym krokom badawczym. Można je zatem traktować jako nową przestrzeń do tworzenia kolejnych hipotez poszerzających i pogłębiających obraz interesujących zmiennych. Pomimo że w interpretowaniu wyników badań własnych wskazana jest ostrożność z wymienionych powodów, dostarczają one szereg interesujących danych pomocnych w budowaniu dalszych projektów badawczych i sugestii dla praktyki psychologicznej.
Podsumowując, nasze badania przynoszą wartościowe obserwacje dotyczące związku pomiędzy obrazem ciała a samooceną kobiet leczonych operacyjnie, w przeważającej większości metodą mastektomii radykalnej. Co ciekawe, akceptację własnego ciała można uznać za czynnik ochronny, gdyż jest całkowitym mediatorem analizowanej zależności, polegającej na negatywnym wpływie obrazu ciała na samoocenę kobiet. Wyniki tych analiz mogą stanowić wartościową wskazówkę dla klinicystów dotyczącą włączenia do programów interwencyjnych oddziaływań pomocnych w akceptacji ciała przez kobiety leczone z powodu raka piersi. Kolejnym wnioskiem istotnym dla praktyki klinicznej jest zwrócenie uwagi na potrzebę udzielania profesjonalnego wsparcia kobietom starszym, a nawet objęcia ich szczególną opieką terapeutyczną, i opracowania interwencji psychologicznych ukierunkowanych na pozytywne postrzeganie siebie.
Piśmiennictwo
1. Jassem J, Krzakowski M, Pieńkowski T, Rak piersi. Zalecenia
diagnostyczne i terapeutyczne Polskiej Unii Onkologicznej.
Nowotwory 2003; 53: 300-324.
2. Ng Z, Ong M, Jegadeesan T i wsp. Breast Cancer: Exploring
the Facts and Holistic Needs during and beyond Treatment.
Healthcare 2017; 5: 26-37.
3. Torre L, Siegel R, Ward EM, Jemal A. Global Cancer Incidence
and Mortality Rates and Trends – An Update. Cancer Epidemiol
Biomarkers Prev 2016; 25: 16-27.
4. Almeida TG, Comassetto I, Alves KMC i wsp. Experience of
young women with breast cancer and mastectomized. Escola
Anna Nery 2015; 19: 432-438.
5. Didkowska J, Wojciechowska U. Nowotwory piersi w Polsce
i Europie – populacyjny punkt widzenia. Nowotwory. Journal of
Oncology 2013; 2: 111-118.
6. Manos D, Sebastian J, Bueno MJ i wsp. Body image in relation
to self-esteem in a sample of Spanish women with early-stage
breast cancer. Psicoonkologia 2005; 2: 103-116.
7. Fang SY, Chang HT, Shu BC. Objectified body consciousness,
body image discomfort, and depressive symptoms among breast cancer survivors in Taiwan. Psychol Women Q 2014; 38:
563-574.
8. Hopwood P, Fletcher I, Lee A, Al Ghazal S. A body image scale
for use with cancer patients. Eur J Cancer 2001; 37: 189-197.
9. Tomasiewicz AK. Obraz ciała i samoocena osób z chorobą nowotworową krwi po chemioterapii. Psychoterapia 2015; 172:
73-84.
10. McKinley NM, Hyde JS. The Objectified Body Consciousness
Scale: Development and validation. Psychol Women Q 1996;
20: 181-215.
11. Hungr C, Sanchez-Varela V, Bober S. Self-Image and Sexuality
Issues among Young Women with Breast Cancer: Practical Recommendations. Rev Invest Clin 2017; 69: 114-122.
12. Sebastián J, Manos D, Bueno M, Mateos N. Body image and
self-esteem in women with breast cancer participating in
a psychosocial intervention program. Psychol Spain 2008; 12:
13-25.
13. Henriksen N, Hansen HP. Marked Bodies and Selves: A Literary-Semiotic Perspective on Breast Cancer and Identity. Commun Med 2009; 6: 143-152.
14. Dyduch A, Grzywa A. Stygmatyzacja i czynniki ją warunkujące
na przykładzie stygmatyzacji związanej z chorobą psychiczną.
Pol Merkuriusz Lek 2009; 26: 263-267.
15. Marcinkowska U, Babińska A, Flak B i wsp. Estetyka ciała kobiet chorych na raka piersi wyrażona w opiniach użytkowniczek forów internetowych. Onkologia Polska 2012; 15: 49-53.
16. Rybicka-Klimczyk A, Brytek-Matera A. Wizerunek ciała i jego
wymiary a aspekty behawioralne zaburzeń odżywiania u zdrowych kobiet w różnych fazach rozwojowych. Endokrynologia,
Otyłość i Zaburzenia Przemiany Materii 2008; 4: 143-151.
17. Pintado S. Self-concept and emotional well-being in patients
with breast cancer. Revista Iberoamericana de Psicología y Salud 2017; 8: 76-84.
18. Al-Ghazal S, Fallowfield L, Blamey R. Comparison of psychological aspects and patient satisfaction following breast conserving surgery, simple mastectomy and breast reconstruction.
Eur J Cancer 2000; 36: 1938-1943.
19. Heidari M, Shahbazi S, Ghodusi M. Evaluation of body esteem
and mental health in patients with breast cancer after mastectomy. J Midlife Health 2015; 6: 173-177.
20.Wrona-Polańska H. Twórcze zmaganie się ze stresem szansą
na zdrowie. Funkcjonalny Model Zdrowia osób po transplantacji szpiku kostnego. Wydawnictwo Uniwersytetu Jagiellońskiego, Kraków 2011.
21. Wrona-Polańska H, Skotnicki A, Piątkowska-Jakubas B. Zdrowie pacjentów leczonych metodą transplantacji szpiku kostnego a radzenie sobie ze stresem – perspektywa psychologiczna
i medyczna. Przegląd Lekarski 2013; 70: 715-718.
22. Wrona-Polańska H, Skotnicki A, Piątkowska-Jakubas B. Psychologiczne predyktory zdrowia pacjentów po transplantacji
szpiku kostnego 40 psychologicznych lat badań chorych z nowotworami krwi. Przegląd Lekarski 2016; 73: 305-309.
23. Barthakur MS, Sharma MP, Chaturvedi SK, Manjunath SK. Body
image and sexuality in women survivors of breast cancer in India: Qualitative findings. Indian J Palliat Care 2017; 23: 13-17.
24. Koçan S, Gürsoy A. Body image of women with breast cancer
after mastectomy: a qualitative research. J Breast Health 2016;
12: 145-150.
25. Ogden J, Lindridge L. The impact of breast scarring on perceptions of attractiveness: an experimental study. J Health Psychol
2008; 13: 303-310.
26. Enache R. The relationship between anxiety, depression and
self-esteem in women with breast cancer after surgery. Procedia Social Behavioral Sciences 2012; 33: 124-127.
27. Krychowska-Ćwikła A, Jarosz DA. Życie po mastektomii. Położna. Nauka i Praktyka 2009; 8: 24-30.
28. Fobair P, Stewart SL, Chang S i wsp. Body image and sexual
problems in young women with breast cancer. Psychooncology
2006; 15: 579-594.
29. Bagheri M, Mazaheri M. Body Image and Quality of Life in Female Patients with Breast. J Midwifery Reprod Health 2015; 3:
285-292.
30. Prates A, Freitas-Junior R, Prates M i wsp. Influence of body
image in women undergoing treatment for breast cancer. Rev
Bras Ginecol Obstet 2017; 39: 175–183.
31. Helms R, O’Hea E, Corso M. Body image issues in women with
breast cancer. Psychol Health Med 2008; 13: 313-325.
32. Markopoulus C, Tsaroucha A, Kouskos D i wsp. Impact of breast cancer surgery on the self-esteem and sexual life of female
patients. J Int Med Res 2009; 37: 182 – 188.
33. Olfatbakhsh A, Mehrda N, Ebrahimi M i wsp. Evaluation of
factors impacting cosmetic outcome of breast conservative
surgery – a study in Iran. Asian Pac J Cancer Prev 2015; 16:
2203-2207.
34. Gupta BA, Yaduvanshi R, Trivedi JK, Nischal A. A comparative
study of body image and coping style in breast cancer patients
Department of Psychiatry. Delhi Psychiatr J 2012; 15: 178-182.
35. Hartl K, Janni W, Kastner R i wsp. Impact of medical and demographic factor on long-term quality of life and body image of
breast cancer patients. Ann Oncol 2003; 14: 1064-1071.
36. Arora N, Gustafson D, Hawkins R i wsp. Impact of surgery and
chemotherapy on the quality of life of younger women with
breast carcinoma: a prospective study. Cancer 2001; 92: 1288-
1298.
37. Moreira H, Canavarro MC. A longitudinal study about the body
image and psychosocial adjustment of breast cancer patients
during the course of the disease. Eur J Oncol Nursing 2010;
14: 263-270.
38. Chybicka A, Karasiewicz K. Scale of assessment of self-attractiveness in a relationship – validation research. Polish J Soc Sci
2008; 3: 159-171.
39.Dzwonkowska I, Lachowicz-Tabaczek K, Łaguna M. Samoocena
i jej pomiar. Polska adaptacja skali SES M. Rosenberga. Podręcznik. Pracownia Testów Psychologicznych, Warszawa 2008.
40. Łaguna M, Lachowicz-Tabaczek K, Dzwonkowska I. Skala samooceny SES Morrisa Rosenberga – polska adaptacja metody.
Psychologia Społeczna 2007; 2: 164-176.
41. Bedyńska S, Książek M. Statystyczny drogowskaz: Praktyczne
wykorzystanie modeli regresji i modelowania strukturalnego
2012. Wydawnictwo Akademickie Sedno SWPS, Warszawa
2012.
42. Zhou K, Xiaole H, Huo L i wsp. Development of the body image
self-rating questionnaire for breast cancer (BISQ-BC) for Chinese mainland patients. BMC Cancer 2018; 18: 19.
43. Anagnostopoulos F, Myrgianni S. Body image of Greek breast
cancer patients treated with mastectomy or breast conserving
surgery. J Clin Psychol Med Settings 2009; 16: 311-321.
44. Rhoten BA, Radina ME, Adair M i wsp. Hide and seek: Body
Image-related issues for breast cancer survivors with lymphedema. J Women’s Health 2017; 4: 114-122.
45. Dzwonkowska I. Współczucie wobec samego siebie (self-compassion) jako moderator wpływu samooceny globalnej na
afektywne funkcjonowanie ludzi. Psychologia Społeczna 2011;
16: 67-80.
46. Przezdziecki A, Sherman KA, Gaillie A i wsp. My changed body:
breast cancer, body image, distress and self-compassion. Psychooncology 2012; 22: 1872-1879.
47. Mehdi I, Monem EA, Al Bahrani BJ i wsp. Age at diagnosis of
female breast cancer in Oman: Issues and implications. South
Asian J Cancer 2014; 3: 101-106.
48.Włodarczyk M, Dolińska-Zygmunt G. Rola Ja cielesnego (body-
-self) i samooceny w doświadczaniu intensywności objawów
menopauzy. Psychiatria Polska 2017; 51: 909-921.
49.Cumming C, Kieren D, Cumming D. Body image in breast cancer. J Obstet Gynaecol Can 2000; 22: 57-62.
50.Haekens CM, Enajat M, Keymeulen K i wsp. Self-esteem and
patients’ satisfaction after deep inferior epigastric perforator
flap breast reconstruction. Plast Surg Nurs 2011; 31: 160-166.
51. Gomes S, da Silva S. Evaluation of the self-esteem of women
who had undergone breast cancer surgery. Text Context Nursing, Florianópolis 2013; 22: 509-516.
52. Anagnostopoulos F, Spanea E. Assessing illness representations of breast cancer: A comparison of patients with healthy
and benign controls. J Psychosom Res 2005; 58: 327-334.
53. Brandt A, Przybyła-Basista H. Decyzja o rekonstrukcji piersi
u kobiet po mastektomii – motywy, obawy, percepcja efektów.
Psychoonkologia 2016; 20: 17-26.
54. Malik AA, Kiran T. Psychological problems in breast cancer patients: A review. Chemotherapy 2013; 2: 115.
- Rak piersi jest najczęściej występującym nowotworem złośliwym oraz główną przyczyną umieralności kobiet w Polsce [1] i na świecie [2]. Jak wskazują statystyki zachorowalności, współcześnie obserwuje się stałą tendencję wzrostową, szczególnie w grupie kobiet w okresie okołomenopauzalnym [3]. W młodszym wieku choroba ta występuje rzadziej, jednak ma często dużo bardziej agresywny przebieg i wiąże się z większą umieralnością [4]. Według prognoz do 2025 r. liczba chorych w Polsce zwiększy się we wszystkich grupach wiekowych, choć w różnym stopniu [5].
Zachorowanie na raka piersi zaburza podstawowe poczucie bezpieczeństwa zarówno ze względu na ryzyko śmierci, jak i z uwagi na naruszający integralność ciała sposób leczenia, który wiąże się z odczuwaniem silnego dystresu, gdyż zmienia percepcję własnej osoby, sądy i przekonania na własny temat i niejednokrotnie prowadzi do obniżenia globalnej samooceny [6, 7]. Zmiany w obrazie ciała należą do najistotniejszych przyczyn dystresu w grupie kobiet z rakiem piersi [8]. Tomasiewicz [9] podkreśla, że poczucie braku kontroli nad zmianami, jakie zachodzą w organizmie w wyniku leczenia, powoduje wtórnie utratę zaufania do wizerunku własnego ciała, a walka z chorobą staje się tożsama z walką z własnym ciałem. Choroba w sposób całościowy wpływa zatem na obraz siebie i psychospołeczną tożsamość kobiety, gdyż dotyczy części ciała będącej nośnikiem znaczeń społecznych. W zrozumieniu związku, jaki zachodzi pomiędzy konsekwencjami zachorowania na raka piersi a dyskomfortem spowodowanym zmianami w obrazie ciała, może pomóc koncepcja świadomości uprzedmiotowienia ciała (objectified body consciousness theory) McKinleya i Hyde [10]. Zgodnie z tą koncepcją idealny wygląd kobiety – krągłe kształty kobiecego ciała – jest konstruktem społecznym i ma wpływ na ocenę własnego ciała przez kobiety od wczesnej młodości, gdy dokonuje ona porównań pomiędzy ideałem ciała kobiecego a rzeczywistym obrazem. Im większa jest rozbieżność, tym więcej pojawi się negatywnych ocen i odczuwania wstydu z powodu swojego ciała [7, 10].
Langellier i wsp. (1998, za: [11]) podkreślają, że w kolektywnym wyobrażeniu istnieją cztery poziomy pojmowania znaczenia piersi: 1) ujęcie medyczne (piersi jako część ciała, która może być traktowana w kategoriach zdrowia i choroby), 2) ujęcie funkcjonalne (piersi postrzegane w kontekście karmienia dziecka jako realizacji macierzyńskiej roli kobiety), 3) ujęcie podkreślające aspekt płciowy (piersi jako symbol kobiecości i atrakcyjności), 4) ujęcie seksualne (doświadczenia związane z aspektem estetycznym i przyjemnością seksualną). Rozważając przedstawione powyżej semantyczne bogactwo terminu „pierś”, warto pamiętać, że jej odjęcie zawsze wiąże się z poczuciem straty zarówno na poziomie realnym, jak i symbolicznym [12]. Okaleczające leczenie stygmatyzuje kobietę, stając się częścią jej autonarracji i rozważań o sobie [4, 13], co można by utożsamiać ze zjawiskiem „internalizacji piętna” (self sigma), czyli odniesieniem do siebie negatywnych stereotypów i przeżywanie samej siebie przez pryzmat defektu [14, s. 264]. Marcinkowska i wsp. [15] przytaczają raport CBOS, według którego 90% Polaków uważa wygląd fizyczny za kluczowy w osiąganiu sukcesów osobistych i zawodowych. Badaczki poddały analizie wypowiedzi 140 kobiet z rakiem piersi w przestrzeni wirtualnej – ok. 43% badanej grupy wypowiadało się wyłącznie w kontekście mankamentów swojej urody w związku z brakiem piersi. Autorki zauważają następującą dynamikę w postrzeganiu braku piersi: na początku choroby zmiana nie wydaje się istotna, jednak wraz z upływem czasu brak piersi staje się coraz bardziej dotkliwy. U kobiet można zauważyć reakcje zawstydzenia oraz niechęć do oglądania siebie w lustrze [15]. Świadomość istnienia głębokiej rozbieżności pomiędzy własnym ciałem, postrzeganym jako zniekształcone, a kulturowym kanonem piękna wywołuje odczucie wstydu, lęku i złości, co może prowadzić do odrzucania siebie i autodeprecjacji [16].
Liczne badania wskazują, że zachorowanie na raka piersi wywołuje głębokie zmiany m.in. w obrazie siebie i w przeżywaniu swojej atrakcyjności [17], a także w całościowej koncepcji samej siebie [18], co jest tak silnym przeżyciem, że może zagrozić ogólnie rozumianemu zdrowiu psychicznemu [19]. Z badań prowadzonych przez Wronę-Polańską [20–22] wynika, że subiektywne poczucie zdrowia ma zdecydowanie większą moc regulacyjną w porównaniu z obiektywnymi wskaźnikami zdrowia opartymi na przesłankach naukowych. O poziomie zdrowia decydują m.in. skuteczne sposoby radzenia sobie ze stresem i zasoby podmiotowe, wśród których niezwykle ważną rolę pełni samoocena [20, 22]. Z badań nad psychologicznym mechanizmem funkcjonowania samooceny w grupie chorych na białaczkę wynika, że pozytywna samoocena mobilizująca i organizująca działanie chorego na rzecz zdrowia może być istotnym predyktorem powrotu do zdrowia po transplantacji szpiku kostnego [22]. Samoocena wśród pacjentów onkologicznych, niezależnie od rodzaju choroby, może być zagrożona na skutek całkowitej zmiany dynamiki życiowej i doświadczania ekstremalnego stresu, przy czym w grupie pacjentek z rakiem piersi dodatkowo ważną rolę stresogenną pełni fakt ingerencji w obraz ciała.
Zniekształcenie sylwetki prowokuje pytania o kobiecość i jej wartość, wyznaczaną przez macierzyństwo czy poczucie własnej atrakcyjności [23]. Badania jakościowe, które przeprowadzili Koçan i Gürsoy [24, s. 147–148], wskazują, że utrata piersi przeżywana jest na poziomie tożsamości, czyli w głębszych warstwach struktury „ja”. W cytowanym badaniu kobiety po mastektomii wskazywały na towarzyszące im chronicznie uczucie „wybrakowania”, deklarowały znaczne obniżenie poczucia własnej atrakcyjności i określały siebie jako „brzydkie, zdeformowane, okropne, z bliznami, niepełne, zawstydzone z powodu wyglądu, nienormalne” [24, s. 147–148]. Potwierdzeniem tych wniosków są również inne badania, tym razem nad wpływem lumpektomii, a więc mniej inwazyjnego leczenia operacyjnego, oszczędzającego piersi, niemniej pozostawiającego widoczne blizny, na obniżenie wskaźnika atrakcyjności oraz poczucia wartości kobiet w percepcji społecznej [25]. Co więcej, także chemioterapia czy radioterapia po przeprowadzonym zabiegu chirurgicznym może nasilać u leczonych kobiet dyskomfort i niekorzystne objawy związane z obrazem ciała [7].
Obraz ciała przestaje być znany i bezpieczny, a zmiany przeżywane są w sposób dramatyczny, szczególnie przez młodsze kobiety [11]. Psychologiczne i estetyczne znaczenie piersi może być zatem istotnym predyktorem reakcji na jej utratę, która prowadzi do poczucia niższości, obniżenia samooceny i zwiększenia poczucia zawstydzenia [26]. Badacze podkreślają również trudności w sytuacjach społecznych (zawstydzenie i związane z nim uporczywe dążenie do ukrywania ciała) oraz sytuacjach intymnych (unikanie zbliżeń seksualnych). Pacjentki, które mają mniejsze poczucie zniekształcenia ciała, wykazują wyższą samoocenę [17]. Ocena ciała dotyczy kształtu, rozmiaru, ogólnego wrażenia, percepcji jego atrakcyjności, a zatem jest konstruktem wielowymiarowym. Problematyka cielesności w raku piersi nie sprowadza się bowiem jedynie do poczucia zniekształcenia sylwetki przez zabieg chirurgiczny. Krychowska- -Ćwikła i Jarosz [27] stworzyli listę problemów, z jakimi borykają się kobiety po mastektomii. Należą do nich m.in.: obrzęk limfatyczny, wrażliwa skóra, zmiana diety, ograniczenie aktywności sportowej, brak swobody w sytuacjach towarzyskich. Istotnym problemem staje się też masa ciała, która w wyniku leczenia często drastycznie się zmienia (czasem spada, choć znacznie częściej rośnie i uporczywie się utrzymuje), co również ma silny ujemny wpływ na samoocenę kobiet [28]. Negatywne spostrzeganie własnego ciała wiąże się także z niechęcią do oglądania siebie nago, zawstydzeniem spowodowanym wyglądem blizn oraz wzmożoną czujnością w sytuacjach społecznych [8].
Różnice w przeżywaniu własnego ciała między kobietami z rakiem piersi a kobietami zdrowymi wydają się oczywiste i znajdują potwierdzenie w badaniach: pacjentki, które przeszły zabieg chirurgiczny, istotnie gorzej oceniają obraz swojego ciała [29] i wykazują dużo więcej symptomów dystresu oraz niższą samoocenę zarówno z powodu konsekwencji zabiegu chirurgicznego, jak i przebytej terapii adiuwantowej [30]. Helms i wsp. [31] zwracają uwagę, że kształt ciała, waga i ogólny wygląd są przedmiotem obaw kobiet niezależnie od sytuacji zdrowotnej, a choroba i związane z nią zmiany jedynie pogłębiają lęki, które istniały już wcześniej. Istotna jest zatem retrospektywna znajomość znaczenia, jakie kobieta nadawała swojemu wyglądowi, co w sytuacji utraty piersi może być związane ze specyfiką reakcji na tę stratę i zmianę wyglądu.
Dla dobrostanu kobiet istotne znaczenie ma typ przeprowadzonego zabiegu, który jest ważnym wyznacznikiem samopoczucia, przystosowania pochorobowego i jakości życia seksualnego [6, 7]. Badacze wskazują, że najkorzystniejszym rozwiązaniem pod względem psychologicznym jest zabieg oszczędzający, następnym w kolejności jest zabieg rekonstrukcji piersi (jednoczesnej lub odroczonej, poprzedzonej mastektomią), natomiast zabiegiem stwarzającym najwięcej trudności jest radykalna mastektomia [32]. Kobiety po mastektomii w sposób dojmujący doświadczają uczuć zażenowania i obaw o swoją atrakcyjność seksualną i kobiecość [9]. Olfatbakhsh i wsp. [33] wskazują na bardziej pozytywny obraz ciała i wyższą samoocenę wśród kobiet po terapii oszczędzającej, i to bez względu na wiek czy status związku. Inni badacze doszli do podobnych wniosków: kobiety po zabiegu lumpektomii w porównaniu z tymi, które przeszły mastektomię, cechował bardziej pozytywny obraz własnego ciała, przy czym mężatki miały wyższe wyniki w tym zakresie [6]. Wyniki uzyskane przez Guptę i wsp. [34] nie potwierdzają wyżej wskazanych różnic. Brak spójności w rezultatach nasuwa wniosek, że dane te należy interpretować z pewną ostrożnością. Również odpowiedzi na pytanie, czy i na ile rekonstrukcja piersi zmniejsza dyskomfort związany z obrazem ciała, nie są spójne [7]. W niektórych badaniach uzyskano potwierdzenie pozytywnego wpływu zabiegu rekonstrukcji piersi na obraz ciała w porównaniu z kobietami, które przeszły tylko zabieg mastektomii (badania Nano i wsp. 2005; Nicholson, Leinster i Sassoon 2007; za: [7]). Inne badania nie wykazały znaczących różnic pomiędzy tymi dwoma grupami kobiet (np. Rowland i wsp. 2000; Fung, Lau, Fielding, Or i Yip 2000; za: [7]).
Badacze nie są też zgodni, jak czas od zabiegu wpływa na obraz ciała. W świetle wyników, które uzyskali Hartl i wsp. [35], wraz z upływem czasu ocena ciała ulega pogorszeniu, natomiast Arora i wsp. [36] wskazują, że z czasem następuje poprawa w tym zakresie. Badania longitudinalne Moreira i Canvarro [37] dostarczają dowodów na wzrost poczucia zawstydzenia i obniżenie satysfakcji w zakresie percepcji ciała po upływie 6 miesięcy od zabiegu chirurgicznego. Badaczki twierdzą, że w momencie zmagania się z diagnozą i leczeniem obawy o wygląd nie są dla kobiet najistotniejsze, a zmiany w ciele nabierają psychologicznego znaczenia dopiero po czasie. Również w ich badaniu mastektomia okazała się mniej korzystna pod względem oceny ciała niż zabieg oszczędzający [37]. Warto zauważyć, że negatywna ocena ciała może się utrzymywać przez wiele lat po operacji piersi: ponad jedna czwarta kobiet (27%) w wieku ok. 54 lat odczuwała dyskomfort związany ze zmianą obrazu ciała nawet siedem lat po zabiegu (Falk i wsp. 2010; za: [7]). Wydaje się zatem, że ważniejsze od czasu są subiektywna percepcja ciała, ogólny poziom akceptacji własnej cielesności oraz czynniki związane z globalną oceną samego siebie, dlatego też niniejsze badania koncentrują się na powyższych czynnikach. Przegląd literatury z jednej strony wskazuje na znaczenie obrazu ciała w grupie kobiet z rakiem piersi dla ich samooceny, poczucia własnej wartości i dobrostanu, a z drugiej strony na potrzebę badań w tym zakresie, gdyż rezultaty dotychczasowych analiz nie są jednoznaczne. W niniejszych badaniach postawiono sobie kilka celów: 1) porównanie kobiet starszych i młodszych z rakiem piersi oraz kobiet po zabiegu rekonstrukcji piersi i bez rekonstrukcji pod względem percepcji obrazu ciała i samooceny, 2) ocenę wybranych czynników (tj. obrazu ciała i akceptacji ciała) jako predyktorów samooceny kobiet z rakiem piersi, które przeszły zabieg mastektomii bądź zabieg oszczędzający, 3) analizę roli akceptacji ciała jako mediatora związku pomiędzy obrazem ciała a samooceną kobiet.
Materiał i metody
Skala oceny poczucia atrakcyjności własnej w związku Chybickiej i Karasiewicza [38] liczy 16 itemów, które są oceniane w 4-stopniowej skali. Służy do diagnozy poczucia własnej atrakcyjności w związku, własnej cielesności i wyglądu fizycznego, składa się z czterech podskal. W niniejszym badaniu wykorzystano jedną podskalę – akceptacji własnego ciała, która jest tu rozumiana jako zadowolenie z wyglądu fizycznego, nieodczuwanie nadmiernego wstydu związanego z cielesnością. Rzetelność tej skali wynosi 0,674. W niniejszym badaniu wyniosła 0,84.
Skala samooceny Rosenberga (SES) w polskiej adaptacji Dzwonkowskiej, Lachowicz-Tabaczek i Łaguny [39] jest jednowymiarowym narzędziem pozwalającym na określenie jawnej oceny własnej osoby, czyli względnie stałej dyspozycji polegającej na pozytywnej lub negatywnej postawie wobec własnego „ja”. Skala zawiera przekonania osób badanych na temat własnej wartości i jest metodą pomiaru globalnej samooceny. Kwestionariusz składa się z 10 twierdzeń ocenianych w 4-stopniowej skali. Narzędzie charakteryzuje wysoka rzetelność (α-Cronbacha waha się od 0,81 do 0,83 w zależności od badanej grupy) oraz trafność teoretyczna [40]. W tymże badaniu rzetelność wyniosła 0,79.
Skala obrazu ciała Hopwood i wsp. (BIS) [8] w polskiej adaptacji Brandt-Salmeri i Przybyły-Basisty jest narzędziem jednowymiarowym i służy do pomiaru dystresu związanego z obrazem ciała. Umożliwia pomiar komponentu emocjonalnego (uczuć zawstydzenia, niezadowolenia z wyglądu), poznawczego (przekonania o obniżonej atrakcyjności własnej) i behawioralnego (zachowania unikowe). Składa się z 10 twierdzeń ocenianych w 4-stopniowej skali Likerta (0–3). Wyniki wahają się od 0 (brak dystresu) do 30 (bardzo wysoki dystres). Skalę charakteryzuje wysoka zgodność wewnętrzna oraz wysoka rzetelność (w niniejszym badaniu α-Cronbacha = 0,94).
Charakterystyka badanej grupy
Badania prowadzono osobiście w klubach „Amazonki” na terenie Śląska (Gliwice, Katowice, Sosnowiec, Siemianowice Śląskie, Ruda Śląska). Udział w nich był w pełni dobrowolny, badane kobiety poinformowano o celu badania i zastosowano procedury gwarantujące im anonimowość. Rozdano 149 egzemplarzy, zwrócono łącznie 119, a ostatecznie do grupy badanej zakwalifikowano 105 kobiet z rakiem piersi: 99 kobiet po mastektomii (w tym 19 kobiet przeszło dodatkowo zabieg rekonstrukcji piersi) i 6 kobiet po zabiegu oszczędzającym. Średnia wieku wyniosła 62,51 roku (SD = 7,02), najmłodsza badana miała 47 lat, najstarsza 90 lat. Większość badanych kobiet miała stałego partnera (n = 95), a średnia stażu związku wyniosła 35,98 roku (SD = 10,34). Badane kobiety w większości (n = 95) miały dzieci. Przeważały kobiety ze średnich i dużych miast (75,3%). Wśród badanych najliczniejszą grupę stanowiły kobiety z wykształceniem średnim (70,5%) i zawodowym (24,8%).
Analizy statystyczne przeprowadzono z zastosowaniem oprogramowania komputerowego IMAGO 5 SPSS.
Wyniki
W celu odpowiedzi na pytanie, czy kobiety z rakiem piersi, które przeszły leczenie operacyjne (zabieg mastektomii lub zabieg oszczędzający), różnią się pod względem samooceny i obrazu ciała w zależności od wieku, przeprowadzono analizy porównawcze testem t-Studenta (tab. 1). Okazało się, że kobiety młodsze mają istotnie wyższą samoocenę od kobiet starszych oraz przeżywają istotnie mniejszy dystres dotyczący obrazu ciała. Podział w grupie na młodsze i starsze miał charakter statystyczny i został dokonany z wykorzystaniem mediany – kobiety w przedziale wiekowym 47–62 lat zostały zakwalifikowane do grupy kobiet młodszych, a pozostałe (w wieku 63–90 lat) do grupy kobiet starszych. Podział ma zatem charakter umowny i powinien być interpretowany z uwzględnieniem perspektywy rozwojowej specyficznej dla danego okresu.
Kolejne pytanie dotyczyło tego, czy rekonstrukcja piersi różnicuje kobiety pod względem wyżej przedstawionych zmiennych. Porównanie przeprowadzono testem t-Studenta (tab. 2). Jak wskazują wyniki, kobiety po rekonstrukcji i bez rekonstrukcji nie różnią się pod względem obrazu ciała (a raczej dystresu z nim związanego). Jednakże występują między nimi istotne różnice statystyczne w zakresie samooceny: kobiety po rekonstrukcji mają istotnie wyższą samoocenę. Z uwagi na dysproporcję liczebności podgrup (kobiet po rekonstrukcji było mniej) należy traktować te wyniki z ostrożnością i rozumieć je raczej jako trend, który wymaga prześledzenia w kolejnych badaniach, niż jako prawidłowość.
Regresja krokowa postępująca
W celu odpowiedzi na pytanie dotyczące predyktorów samooceny kobiet z rakiem piersi przeprowadzono analizę regresji krokowej postępującej (tab. 3). W pierwszym kroku uwzględniono zmienną o charakterze dystresu – obraz ciała. Zmienna ta okazała się istotna statystycznie (β = –0,483, p < 0,001), a założony model pozwalał na wyjaśnienie 22,6% wariancji zmiennej samoocena. W drugim kroku regresji do równania włączono akceptację ciała, która okazała się zdecydowanie silniejszym predyktorem samooceny badanych kobiet (β = 0,531, p < 0,001); można było również zaobserwować wzrost wyjaśnianej wariancji do 38,9%. Warto zauważyć, że po wprowadzeniu do modelu zmiennej akceptacja ciała, obraz ciała traci swoją istotność statystyczną, a zyskuje ją akceptacja ciała, co może wskazywać na występowanie pośrednich, mediacyjnych zależności pomiędzy zmiennymi. Opierając się na powyższej sugestii, postanowiono przeprowadzić analizę mediacji.

Model mediacyjny
Efekty pośrednie, jakie mogą wystąpić między zmiennymi (na co wskazywała analiza równania regresji krokowej postępującej), analizowano z zastosowaniem testu modelu mediacji. Analiza została przeprowadzona w trzech krokach [41]: w pierwszym potwierdzono bezpośrednią zależność między obrazem ciała (dystresem) a samooceną. Model regresji okazał się dobrze dopasowany do danych i wskazywał, że im wyższy jest poziom zaburzeń obrazu ciała, tym niższa samoocena badanych kobiet (β = –0,483, p < 0,001). W drugim kroku sprawdzano relację między zmienną główną (samooceną) a potencjalnym mediatorem – akceptacją ciała. Zależność ta okazała się istotna (β = 0,623, p < 0,001). W modelu mediacyjnym obejmującym zarówno zmienną wyjaśniającą, jak i mediator można zauważyć zniesienie istotności statystycznej dla zależności pomiędzy obrazem ciała (dystresem) a samooceną. Mediator jest dość silnie negatywnie związany również ze zmienną wyjaśniającą (β = –0,637, p < 0,001). Akceptacji ciała można zatem nadać status mediatora całkowitego, co zostało potwierdzone testem Sobela (Z = –3,413, p = 0,001) (ryc. 1).

Dyskusja
Niniejsze badania zdają się potwierdzać znaczenie cielesności dla samooceny kobiet z doświadczeniem raka piersi. W świetle uzyskanych rezultatów obraz zmienionego ciała okazuje się silnym negatywnym predyktorem samooceny. Wniosek ten odnosi się przede wszystkim do kobiet, które przeszły zabieg radykalnej mastektomii, gdyż one stanowiły dominującą większość badanej próby. Podobną zależność można odnaleźć m.in. w badaniach Pintado [17], która wskazuje, że zmiany w emocjonalnym dobrostanie kobiet z rakiem piersi są bezpośrednio związane ze zmienionym obrazem ciała. Negatywna ocena ciała obniża bowiem poczucie własnej wartości, pogłębia wrażenie okaleczenia i utraty atrakcyjności, a tym samym powoduje zachwianie pewności siebie, szczególnie w relacjach intymnych czy sytuacjach towarzyskich. Jest głównym czynnikiem obniżającym jakość życia i najsilniej odczuwaną obawą przez kobiety w okresie po terapii [42]. Kobiety po radykalnej mastektomii szczególnie boleśnie przeżywają utratę symetrii ciała, mają największy problem z odzyskaniem poczucia samoakceptacji i podejmują wobec tego więcej zachowań unikających w sytuacjach społecznych [43]. Dostrzegają one również pewne zawężenie możliwości autoprezentacji w sytuacjach społecznych, szczególnie gdy zmagają się z obrzękiem limfatycznym, którego charakterystycznym symptomem jest znaczna dysproporcja w wyglądzie kończyn górnych [44].
Z przeprowadzonych analiz mediacyjnych wynika jeszcze jedna ciekawa obserwacja. Otóż dyskomfort odczuwany wobec ciała i jego negatywny wpływ na samoocenę może być modyfikowany przez akceptację ciała. Okazało się, że akceptacja ciała pełni rolę znaczącego mediatora dla zależności pomiędzy obrazem ciała a samooceną. Uzyskano efekt mediacji całkowitej, który oznacza wystąpienie na tyle silnego efektu pośredniego, że umożliwia on niwelowanie negatywnego związku pomiędzy obrazem ciała a globalną samooceną i akceptacją siebie. Rolę tego czynnika mediującego można zatem uznać za w pełni ochronną. Akceptacja ciała jest więc buforem stanowiącym pewnego rodzaju remedium na dostrzegane mankamenty w swoim wyglądzie. Wyniki uzyskane przez innych badaczy również wskazują na istotną rolę akceptacji własnego ciała i wyglądu jako czynnika chroniącego przed dystresem związanym z obrazem ciała w grupie kobiet leczonych z powodu raka piersi [12].
Badacze, poszukując czynników sprzyjających konstruktywnemu i pozytywnemu przystosowaniu, wskazują na pozytywne konotacje adaptacyjne wysokiej samooceny [45]. Z tego względu z jednej strony prowadzone są analizy dotyczące zależności pomiędzy obrazem własnego ciała i dystresem z tym związanym a samooceną globalną pacjentek z rakiem piersi poddanych leczeniu różnymi metodami (mastektomia całkowita, zabiegi oszczędzające pierś, zróżnicowana terapia adiuwantowa: chemioterapia, radioterapia czy hormonoterapia) z uwzględnieniem różnych etapów leczenia [6, 12, 30, 46]. Z drugiej strony w badaniach psychologicznych poszukuje się regulatorów afektywnego funkcjonowania ludzi – może nim być zdrowa, pozytywna postawa wobec samego siebie, a w szczególności współczujące ustosunkowanie się do siebie (self-compassion). Konstrukt ten został zaproponowany przez Kristin Neff (2003, por. [45]) i oznacza bycie otwartym, ale też wrażliwym na własne cierpienie przy jednoczesnym doświadczaniu życzliwości wobec samego siebie, swoich niedoskonałości, a także wyrozumiałości wobec siebie w połączeniu ze świadomością faktu, że nie zawsze jest się zdolnym do realizowania własnych ideałów (Neff 2003; za: [45]). Współczucie wobec samego siebie jest pojęciem stosunkowo nowym w psychologii, a badań w tym zakresie nie jest zbyt wiele. Z badań Przezdzieckiego i wsp. [46] wynika, że współczucie wobec samej siebie w grupie kobiet z rakiem piersi ma szczególne znaczenie, odgrywa rolę mediatora dla zależności pomiędzy zaburzeniami obrazu ciała a odczuwanym dystresem. Zaburzenia obrazu własnego ciała wiązały się z dystresem przy niskim poziomie współczucia dla samej siebie. Badania te sugerują zatem, że wyższy poziom współczucia wobec samej siebie może oddziaływać ochronnie, zmniejszając ryzyko budowania zaburzonego obrazu własnego ciała i dystresu [46]. Współczucie wobec samego siebie może w sposób znaczący ułatwiać radzenie sobie z negatywnymi zdarzeniami, osłabiając reakcje na te zdarzenia [45].
Zaprezentowany powyżej konstrukt współczucia wobec samego siebie można z dużą ostrożnością i tylko w pewnym zakresie, dużo węższym, odnieść do pojęcia akceptacji własnego ciała, którym posłużyłyśmy się w naszych badaniach, rozumiejąc je za Chybicką i Karasiewiczem [38] jako zadowolenie z własnego wyglądu fizycznego, ale także nieodczuwanie nadmiernego wstydu związanego z cielesnością. Wydaje się, że kierunek dalszych dociekań badawczych oparty na poszukiwaniu zmiennych pełniących rolę czynników ochronnych w procesie przystosowania się kobiet z rakiem piersi do zmian w obrazie ciała będących efektem zastosowania trudnej pod względem psychologicznym procedury leczenia jest podejściem wartościowym. Ten kierunek poszukiwań jest tym bardziej obiecujący, że badacze coraz bardziej są krytyczni wobec założenia, że wysoka samoocena jest podstawowym regulatorem warunkującym dobre przystosowanie psychologiczne i zdrowie psychiczne (Baumeister i wsp. 2003; za [45]). W badaniach Sebastian i wsp. [12] nad zmianami w obrazie ciała i samoocenie zachodzącymi pod wpływem uczestniczenia w psychospołecznym programie interwencyjnym w grupie kobiet leczonych z powodu raka piersi okazało się, że efektywne jest oddziaływanie zarówno na obraz własnego ciała, jak i na globalną samoocenę. Kobiety uczestniczące w programie interwencyjnym cechował lepszy, bardziej pozytywny obraz ciała w porównaniu z kobietami nieuczestniczącymi w zajęciach. Znacząco wyższy był również poziom globalnej samooceny kobiet z grupy interwencyjnej po 6 miesiącach od zakończenia programu (i mniej więcej 9 miesiącach od zabiegu) [12]. Znając dodatkowe czynniki ochronne, takie jak analizowana w naszych badaniach akceptacja własnego ciała czy wspomniane wcześniej współczucie wobec samej siebie, można by celowo wprowadzić je do programów interwencyjno-profilaktycznych i kontrolować ich znaczenie w procesie przystosowania do zmian.
Warto jeszcze wspomnieć o dwóch interesujących wynikach uzyskanych na podstawie analiz porównawczych: kobiet młodszych i starszych oraz kobiet po zabiegu rekonstrukcji piersi i kobiet tylko po mastektomii. Dyskusyjnym wynikiem uzyskanym w niniejszych badaniach może się wydawać odwrotna zależność między wiekiem a samooceną i obrazem ciała. Większość badań wskazuje bowiem, że kobiety młodsze leczące się z powodu raka piersi wykazują więcej oznak dystresu związanych z obrazem własnego ciała [47, 28]. Są jednak również wyniki wskazujące odwrotną zależność, tj. mniejszą satysfakcję kobiet starszych z własnego ciała. Nasze badania są zgodne z tymi doniesieniami, które mówią, że kobiety starsze mogą silniej, boleśniej dostrzegać zmiany w obrazie ciała i swojego statusu (w kontekście biologicznym i społecznym) w związku z przekonaniem, że są mniej atrakcyjne [34].
Utrata piersi często zbiega się z fizjologiczną lub farmakologiczną menopauzą, co dodatkowo może zakłócać spostrzeganie własnego ciała, osłabiać poczucie kobiecości, m.in. poprzez utratę zdolności reprodukcyjnych i pojawienie się dolegliwości typowych dla okresu klimakterium [12]. Objawy menopauzy przyczyniają się do wahań w ocenie własnego ciała i doświadczania negatywnych emocji związanych z wyglądem. Z badań Włodarczyk i Dolińskiej-Zygmunt [48] wynika, że kobiety doświadczające objawów menopauzy o dużej intensywności charakteryzują się gorszym funkcjonowaniem „ja” cielesnego oraz niższą samooceną. Cumming i wsp. [49] na podstawie analizy dostępnej literatury stwierdzili, że wiek kobiet należy rozpatrywać raczej w kontekście linii życiowej i zadań rozwojowych. W związku z tym u kobiet młodszych choroba może powikłać historię macierzyństwa lub sytuację zawodową, natomiast u kobiet starszych może się wiązać z brakiem dostępnych źródeł wsparcia, np. z powodu wdowieństwa. Choć nasilenie dystresu kobiet może być podobne, to jest on uwarunkowany przez inne czynniki. Różnica dotyczy też ocenianych obszarów: kobiety młodsze oceniają ciało raczej przez pryzmat atrakcyjności, a kobiety starsze przywiązują większą wagę do jego sprawności.
Ostatnia grupa wniosków dotyczy porównań przeprowadzonych w grupach kobiet, które przeszły zabieg rekonstrukcji piersi i tych, które przeszły tylko zabieg mastektomii. Nasze badania pokazały, że kobiety po rekonstrukcji piersi charakteryzuje istotnie wyższa samoocena, nie odnotowano natomiast różnic w zakresie obrazu ciała w porównywanych grupach. Zauważona tendencja dotycząca bardziej pozytywnego obrazu siebie po przejściu zabiegu rekonstrukcji piersi jest szeroko dyskutowana we współczesnej literaturze [50]. Między innymi badania Gomes i da Silvy [51] potwierdzają pozytywny związek między samooceną a przejściem zabiegu rekonstrukcji. Utrata piersi prawdopodobnie dotyka bowiem głębszych warstw struktury „ja” związanych z obrazem siebie, prowokując niepewność w obszarze tożsamości i poczucia kobiecości. Anagnostopoulos i Spanea [52] twierdzą, że w przeżywaniu kobiet obecne jest poczucie bezpowrotnej straty jakiejś części kobiecości i permanentne podawanie jej w wątpliwość. Przejście zabiegu rekonstrukcji piersi może zatem stanowić pewnego rodzaju pozytywne rozwiązanie powyższych dylematów [53]. Podjęcie decyzji o zabiegu rekonstrukcji można też traktować jako strategię aktywną podejmowaną przez kobiety, zwiększającą szanse na wzrost akceptacji siebie i poprawę dobrostanu psychicznego [53]. Zmiany dotyczące obrazu siebie są niezwykle istotnym zagadnieniem w przypadku raka piersi, gdyż obraz siebie kobiet poddanych leczeniu operacyjnemu ulega zubożeniu i zjawisko to wiąże się z występowaniem zespołów lękowo-depresyjnych [54]. Najbardziej zagrożone poczuciem dyssatysfakcji z ciała są kobiety po mastektomii, które czują się najmniej atrakcyjne seksualnie i najbardziej zawstydzone z powodu swojego wyglądu [54].
Wnioski z naszych badań należy traktować z pewną ostrożnością w odniesieniu do analiz porównawczych kobiet z rakiem piersi starszych i młodszych. Podział na kobiety młodsze i starsze w analizowanej grupie miał charakter bardziej statystyczny (został przeprowadzony na podstawie mediany, wiek kobiet młodszych mieścił się w przedziale 47–62 lata, a starszych – 63–90 lat), aniżeli rozwojowy, a zatem terminy odnoszące się do wieku („młodsze” vs „starsze”) są raczej umowne. W grupie kobiet młodszych znalazły się bowiem zarówno kobiety w wieku premenopauzalnym, jak i te przechodzące pełne klimakterium. W przyszłych badaniach należałoby zastosować z większą uważnością kryterium wiekowe doboru do grupy badanej. Także wnioski z analiz porównawczych kobiet po zabiegu mastektomii i kobiet po dodatkowym zabiegu rekonstrukcji piersi należy interpretować ostrożnie z uwagi na dysproporcję liczebności porównywanych grup. Ponadto w kolejnych etapach przyszłych badań warto uwzględnić perspektywę temporalną i kontrolować ocenę obrazu ciała w zależności od czasu, jaki upłynął od podjęcia oraz zakończenia leczenia, gdyż wyniki badań w tym obszarze są niejednoznaczne. Niewątpliwie obraz byłby bogatszy, gdyby dysponowano danymi na temat poczucia własnej atrakcyjności i obrazu ciała w okresie przedoperacyjnym, na co wskazują też inni badacze [7]. I jeszcze ostatnia refleksja, która nasuwa się po przeprowadzeniu analizowanych tu badań własnych. Chodzi o kontrolowanie skutków terapii adiuwantowych, które w świetle badań również zmieniają postrzeganie własnego ciała i jego atrakcyjności. Warto podkreślić, że prezentowane badania stanowią wstępny i eksploracyjny etap szerszego projektu dotyczącego cielesności kobiet z rakiem piersi i jej związków z samooceną i dystresem. Przeprowadzone analizy i sformułowane wnioski mają na celu rozeznanie trendów i nadanie kierunku dalszym krokom badawczym. Można je zatem traktować jako nową przestrzeń do tworzenia kolejnych hipotez poszerzających i pogłębiających obraz interesujących zmiennych. Pomimo że w interpretowaniu wyników badań własnych wskazana jest ostrożność z wymienionych powodów, dostarczają one szereg interesujących danych pomocnych w budowaniu dalszych projektów badawczych i sugestii dla praktyki psychologicznej.
Podsumowując, nasze badania przynoszą wartościowe obserwacje dotyczące związku pomiędzy obrazem ciała a samooceną kobiet leczonych operacyjnie, w przeważającej większości metodą mastektomii radykalnej. Co ciekawe, akceptację własnego ciała można uznać za czynnik ochronny, gdyż jest całkowitym mediatorem analizowanej zależności, polegającej na negatywnym wpływie obrazu ciała na samoocenę kobiet. Wyniki tych analiz mogą stanowić wartościową wskazówkę dla klinicystów dotyczącą włączenia do programów interwencyjnych oddziaływań pomocnych w akceptacji ciała przez kobiety leczone z powodu raka piersi. Kolejnym wnioskiem istotnym dla praktyki klinicznej jest zwrócenie uwagi na potrzebę udzielania profesjonalnego wsparcia kobietom starszym, a nawet objęcia ich szczególną opieką terapeutyczną, i opracowania interwencji psychologicznych ukierunkowanych na pozytywne postrzeganie siebie.
Piśmiennictwo
1. Jassem J, Krzakowski M, Pieńkowski T, Rak piersi. Zalecenia
diagnostyczne i terapeutyczne Polskiej Unii Onkologicznej.
Nowotwory 2003; 53: 300-324.
2. Ng Z, Ong M, Jegadeesan T i wsp. Breast Cancer: Exploring
the Facts and Holistic Needs during and beyond Treatment.
Healthcare 2017; 5: 26-37.
3. Torre L, Siegel R, Ward EM, Jemal A. Global Cancer Incidence
and Mortality Rates and Trends – An Update. Cancer Epidemiol
Biomarkers Prev 2016; 25: 16-27.
4. Almeida TG, Comassetto I, Alves KMC i wsp. Experience of
young women with breast cancer and mastectomized. Escola
Anna Nery 2015; 19: 432-438.
5. Didkowska J, Wojciechowska U. Nowotwory piersi w Polsce
i Europie – populacyjny punkt widzenia. Nowotwory. Journal of
Oncology 2013; 2: 111-118.
6. Manos D, Sebastian J, Bueno MJ i wsp. Body image in relation
to self-esteem in a sample of Spanish women with early-stage
breast cancer. Psicoonkologia 2005; 2: 103-116.
7. Fang SY, Chang HT, Shu BC. Objectified body consciousness,
body image discomfort, and depressive symptoms among breast cancer survivors in Taiwan. Psychol Women Q 2014; 38:
563-574.
8. Hopwood P, Fletcher I, Lee A, Al Ghazal S. A body image scale
for use with cancer patients. Eur J Cancer 2001; 37: 189-197.
9. Tomasiewicz AK. Obraz ciała i samoocena osób z chorobą nowotworową krwi po chemioterapii. Psychoterapia 2015; 172:
73-84.
10. McKinley NM, Hyde JS. The Objectified Body Consciousness
Scale: Development and validation. Psychol Women Q 1996;
20: 181-215.
11. Hungr C, Sanchez-Varela V, Bober S. Self-Image and Sexuality
Issues among Young Women with Breast Cancer: Practical Recommendations. Rev Invest Clin 2017; 69: 114-122.
12. Sebastián J, Manos D, Bueno M, Mateos N. Body image and
self-esteem in women with breast cancer participating in
a psychosocial intervention program. Psychol Spain 2008; 12:
13-25.
13. Henriksen N, Hansen HP. Marked Bodies and Selves: A Literary-Semiotic Perspective on Breast Cancer and Identity. Commun Med 2009; 6: 143-152.
14. Dyduch A, Grzywa A. Stygmatyzacja i czynniki ją warunkujące
na przykładzie stygmatyzacji związanej z chorobą psychiczną.
Pol Merkuriusz Lek 2009; 26: 263-267.
15. Marcinkowska U, Babińska A, Flak B i wsp. Estetyka ciała kobiet chorych na raka piersi wyrażona w opiniach użytkowniczek forów internetowych. Onkologia Polska 2012; 15: 49-53.
16. Rybicka-Klimczyk A, Brytek-Matera A. Wizerunek ciała i jego
wymiary a aspekty behawioralne zaburzeń odżywiania u zdrowych kobiet w różnych fazach rozwojowych. Endokrynologia,
Otyłość i Zaburzenia Przemiany Materii 2008; 4: 143-151.
17. Pintado S. Self-concept and emotional well-being in patients
with breast cancer. Revista Iberoamericana de Psicología y Salud 2017; 8: 76-84.
18. Al-Ghazal S, Fallowfield L, Blamey R. Comparison of psychological aspects and patient satisfaction following breast conserving surgery, simple mastectomy and breast reconstruction.
Eur J Cancer 2000; 36: 1938-1943.
19. Heidari M, Shahbazi S, Ghodusi M. Evaluation of body esteem
and mental health in patients with breast cancer after mastectomy. J Midlife Health 2015; 6: 173-177.
20.Wrona-Polańska H. Twórcze zmaganie się ze stresem szansą
na zdrowie. Funkcjonalny Model Zdrowia osób po transplantacji szpiku kostnego. Wydawnictwo Uniwersytetu Jagiellońskiego, Kraków 2011.
21. Wrona-Polańska H, Skotnicki A, Piątkowska-Jakubas B. Zdrowie pacjentów leczonych metodą transplantacji szpiku kostnego a radzenie sobie ze stresem – perspektywa psychologiczna
i medyczna. Przegląd Lekarski 2013; 70: 715-718.
22. Wrona-Polańska H, Skotnicki A, Piątkowska-Jakubas B. Psychologiczne predyktory zdrowia pacjentów po transplantacji
szpiku kostnego 40 psychologicznych lat badań chorych z nowotworami krwi. Przegląd Lekarski 2016; 73: 305-309.
23. Barthakur MS, Sharma MP, Chaturvedi SK, Manjunath SK. Body
image and sexuality in women survivors of breast cancer in India: Qualitative findings. Indian J Palliat Care 2017; 23: 13-17.
24. Koçan S, Gürsoy A. Body image of women with breast cancer
after mastectomy: a qualitative research. J Breast Health 2016;
12: 145-150.
25. Ogden J, Lindridge L. The impact of breast scarring on perceptions of attractiveness: an experimental study. J Health Psychol
2008; 13: 303-310.
26. Enache R. The relationship between anxiety, depression and
self-esteem in women with breast cancer after surgery. Procedia Social Behavioral Sciences 2012; 33: 124-127.
27. Krychowska-Ćwikła A, Jarosz DA. Życie po mastektomii. Położna. Nauka i Praktyka 2009; 8: 24-30.
28. Fobair P, Stewart SL, Chang S i wsp. Body image and sexual
problems in young women with breast cancer. Psychooncology
2006; 15: 579-594.
29. Bagheri M, Mazaheri M. Body Image and Quality of Life in Female Patients with Breast. J Midwifery Reprod Health 2015; 3:
285-292.
30. Prates A, Freitas-Junior R, Prates M i wsp. Influence of body
image in women undergoing treatment for breast cancer. Rev
Bras Ginecol Obstet 2017; 39: 175–183.
31. Helms R, O’Hea E, Corso M. Body image issues in women with
breast cancer. Psychol Health Med 2008; 13: 313-325.
32. Markopoulus C, Tsaroucha A, Kouskos D i wsp. Impact of breast cancer surgery on the self-esteem and sexual life of female
patients. J Int Med Res 2009; 37: 182 – 188.
33. Olfatbakhsh A, Mehrda N, Ebrahimi M i wsp. Evaluation of
factors impacting cosmetic outcome of breast conservative
surgery – a study in Iran. Asian Pac J Cancer Prev 2015; 16:
2203-2207.
34. Gupta BA, Yaduvanshi R, Trivedi JK, Nischal A. A comparative
study of body image and coping style in breast cancer patients
Department of Psychiatry. Delhi Psychiatr J 2012; 15: 178-182.
35. Hartl K, Janni W, Kastner R i wsp. Impact of medical and demographic factor on long-term quality of life and body image of
breast cancer patients. Ann Oncol 2003; 14: 1064-1071.
36. Arora N, Gustafson D, Hawkins R i wsp. Impact of surgery and
chemotherapy on the quality of life of younger women with
breast carcinoma: a prospective study. Cancer 2001; 92: 1288-
1298.
37. Moreira H, Canavarro MC. A longitudinal study about the body
image and psychosocial adjustment of breast cancer patients
during the course of the disease. Eur J Oncol Nursing 2010;
14: 263-270.
38. Chybicka A, Karasiewicz K. Scale of assessment of self-attractiveness in a relationship – validation research. Polish J Soc Sci
2008; 3: 159-171.
39.Dzwonkowska I, Lachowicz-Tabaczek K, Łaguna M. Samoocena
i jej pomiar. Polska adaptacja skali SES M. Rosenberga. Podręcznik. Pracownia Testów Psychologicznych, Warszawa 2008.
40. Łaguna M, Lachowicz-Tabaczek K, Dzwonkowska I. Skala samooceny SES Morrisa Rosenberga – polska adaptacja metody.
Psychologia Społeczna 2007; 2: 164-176.
41. Bedyńska S, Książek M. Statystyczny drogowskaz: Praktyczne
wykorzystanie modeli regresji i modelowania strukturalnego
2012. Wydawnictwo Akademickie Sedno SWPS, Warszawa
2012.
42. Zhou K, Xiaole H, Huo L i wsp. Development of the body image
self-rating questionnaire for breast cancer (BISQ-BC) for Chinese mainland patients. BMC Cancer 2018; 18: 19.
43. Anagnostopoulos F, Myrgianni S. Body image of Greek breast
cancer patients treated with mastectomy or breast conserving
surgery. J Clin Psychol Med Settings 2009; 16: 311-321.
44. Rhoten BA, Radina ME, Adair M i wsp. Hide and seek: Body
Image-related issues for breast cancer survivors with lymphedema. J Women’s Health 2017; 4: 114-122.
45. Dzwonkowska I. Współczucie wobec samego siebie (self-compassion) jako moderator wpływu samooceny globalnej na
afektywne funkcjonowanie ludzi. Psychologia Społeczna 2011;
16: 67-80.
46. Przezdziecki A, Sherman KA, Gaillie A i wsp. My changed body:
breast cancer, body image, distress and self-compassion. Psychooncology 2012; 22: 1872-1879.
47. Mehdi I, Monem EA, Al Bahrani BJ i wsp. Age at diagnosis of
female breast cancer in Oman: Issues and implications. South
Asian J Cancer 2014; 3: 101-106.
48.Włodarczyk M, Dolińska-Zygmunt G. Rola Ja cielesnego (body-
-self) i samooceny w doświadczaniu intensywności objawów
menopauzy. Psychiatria Polska 2017; 51: 909-921.
49.Cumming C, Kieren D, Cumming D. Body image in breast cancer. J Obstet Gynaecol Can 2000; 22: 57-62.
50.Haekens CM, Enajat M, Keymeulen K i wsp. Self-esteem and
patients’ satisfaction after deep inferior epigastric perforator
flap breast reconstruction. Plast Surg Nurs 2011; 31: 160-166.
51. Gomes S, da Silva S. Evaluation of the self-esteem of women
who had undergone breast cancer surgery. Text Context Nursing, Florianópolis 2013; 22: 509-516.
52. Anagnostopoulos F, Spanea E. Assessing illness representations of breast cancer: A comparison of patients with healthy
and benign controls. J Psychosom Res 2005; 58: 327-334.
53. Brandt A, Przybyła-Basista H. Decyzja o rekonstrukcji piersi
u kobiet po mastektomii – motywy, obawy, percepcja efektów.
Psychoonkologia 2016; 20: 17-26.
54. Malik AA, Kiran T. Psychological problems in breast cancer patients: A review. Chemotherapy 2013; 2: 115.
Źródło:
Psychoonkologia 1/2018
Psychoonkologia 1/2018