Praktyczny przewodnik diagnozowania i leczenia zespołu depresyjnego dla lekarzy podstawowej opieki zdrowotnej 2016

Various mental problems are present in at least every one of three primary care patients. Depression is the most common condition in this respect. The paper presents psychological obstacles that may account for not disclosing depression in primary care and for initializing pharmacological treatment of this disorder in such clinical setting . An attempt to develop the tool for guiding the contact with patient during a visit for primary care professionals is proposed with the aim to help them in their professional skills in treatmentof depression.
Słowa kluczowe: depresja, leczenie, podstawowa opieka zdrowotna, przewodnik postępowania
Keywords: depression, treatment, primary care, guidance
Wstęp
Zmiana która zachodzi aktualnie w psychiatrii w rozumieniu samych podstaw zaburzeń psychicznych ma fundamentalne znaczenie dla lekarzy wszystkich specjalności, a być może przede wszystkim lekarzy podstawowej opieki zdrowotnej. Ta zmiana polega na zmianie samego rozumienia zaburzeń psychicznych i powiązania mózgu z ciałem i chorobami somatycznymi. W tradycyjnym rozumieniu takie zaburzenia jak depresja lub zaburzenia lękowe (nerwice) dotyczyły psychiki i mózgu i współwystępowały, z pewną zwiększoną częstością, z chorobami somatycznymi. Tak jakby te dwa zagadnienia były obok siebie, niezależnie. W aktualnym rozumieniu depresja i zaburzenia lękowe, to zaburzenia ogólnoustrojowe, w których patogenezę z założenia jest włączona biologia nie tylko mózgu ale i ciała osoby z tymi problemami. Obejmują osobę jako całość, a w szczególności w ich powstawianiewłączony jest układ immunologiczny i aktywacja różnych procesów prozapalnych. Jeśli tak, to zrozumiałe staje się kolejne założenie tego nowego sposobumyślenia. Choroby somatyczne, jak na przykład dotyczące układu sercowo naczyniowego, cukrzyca, przewlekły ból, otyłości, reumatoidalne zapalenie stawów itd. nie współwystępują z depresją – lecz ich powstawanie i rozwój sąwynikami tych samych procesów chorobowych, które równolegle prowadzą do powstania depresji na poziomie psychiki i mózgu i chorób somatycznych na poziomie ciała. [1]
Z jednej strony taki sposób rozumienia może nie być uważany za całkiem nowy, ze względu na fakt, że jest obecny w myśleniu holistycznym w medycynie prawdopodobnie od wieków. Mam tu na myśli traktowanie osoby pacjenta jako całości, we wszystkich jej wymiarach. Z drugiej strony zmiana polega na tym, że dowody na taki sposób myślenia są od dekady w najlepszych naukowych czasopismach psychiatrycznych. Sposób myślenia traktowany niekiedy jako wyłącznie idealistyczne założenie staje się udowodnioną naukowo wiedzą.
W tym aktualnym rozumieniu:
-zaburzenia depresyjne mogą rozpoczynać się „od strony” psychicznej, jako reakcja na stres, utratę, negatywne zdarzenia życiowe a nawet „tylko” subiektywne spostrzeganie sygnałów i relacji z innymi ludźmi [1] i następnie indukować powstawanie zmian somatycznych (np. poprzez uruchomienie procesów zapalnych, wzrost przepuszczalności nabłonka jelitowego i inne mechanizmy)
- zaburzenia depresyjne mogą być indukowane przez procesy zapoczątkowane w ciele, które następnie przenoszą swój wpływ na mózg i psychikę. Klasyczną, dobrze znaną taką sytuacją jest występowanie depresji u osób, którym podawany jest interferon α, spośród których nawet do 45% rozwija objawy depresyjne. Tu ścieżka biegnie od substancji zaangażowanej w procesy zapalne do powstawania depresji. [2,3]
- istnieje ewolucyjnie uwarunkowane powiązanie pomiędzy stresem psychologicznym, depresją, aktywacją układu immunologicznego i powstawaniem insulinooporności, co z kolej ma wpływ na powstawanie zaburzeń w wielu narządach i całości systemu biologicznego jakim jest człowiek [4]
W związku z tym staje się jasne i oczywiste, że prawidłowe leczenie, a niekiedy nawet jakiekolwiek leczenie zaburzeń somatycznych w przypadku gdy jednocześnie u tego samego pacjenta występuje depresja (i/lub zaburzenia lękowe) nie będzie mogło być w pełni skuteczne i będzie powikłanewiększąilością negatywnych zdarzeń, jeśli w leczeniu nie uwzględni się skutecznej terapii w sferze psychicznej.
W związku z tym w sytuacjach nie podejmowania leczenia depresji w sytuacji jednoczesnego prezentowania przez pacjenta objawów depresji i chorób somatycznych prowadzi do [5,6,7,8,9]:
- przewlekłości lub nawrotów chorób somatycznych
- większej ilości zużywanych środków(ponawiane wizyty, badania diagnostyczne, większe zużycie leków)
- większej ilości powikłań chorób somatycznych
- zwiększonej śmiertelności chorych
Aktualna praca powstała na podstawie przewodnika opublikowanego w 2014 roku [10], dostępnego zarówno w oryginalnej publikacji jak i w formie reprintu.
Zagadnienia
Rozmowa z osobą ciepiącą na depresję (i inne zaburzenia z kręgu depresyjno lękowego) powinna przebiegać według pewnych specyficznych zasad – musi być z jednej strony jasna i wiarygodna (oraz zgodna z wiedzą medyczna) a z drugiej musi uwzględniać pewien specyficzny tym wrażliwości i typowe, prawdopodobne odpowiedzi emocjonalne tych osób.
Toteż prowadzenie skutecznego leczenia jest zarówno pochodną wiedzy na temat chorób jak i różnorodnych umiejętności i kompetencji lekarza, zarówno tych związanych z praktycznym zastosowaniem posiadanej wiedzy (wdrażaniem ich w konkretnej sytuacji klinicznej) jak i tych, których istotą jest nawiązanie przymierza terapeutycznego z pacjentem, okazanie zainteresowania, zrozumienia, zindywidualizowanego potraktowania, czasami empatii, a czasami przedstawienia stanowczych zaleceń co do dalszego postępowania.
W związku z tym w rozmowie z pacjentem warto myśleć o tym co się mówi i jak będzie to odebrane przez rozmówcę i próbować przewidywać możliwe warianty odpowiedzi oraz dające się przewidzieć skutki takiej interakcji. Po zyskaniu pewnego doświadczenia zawodowego lekarz zadając pytanie diagnostyczne lub proponując leczenie jest w stanie przewidywać pewną pulę możliwych odpowiedzi i reakcji pacjenta. To przewidywania wynikające z doświadczenia (uczenia się) pozwala z kolej na to aby próbować uzyskać pożądane z punktu widzenia skuteczności leczenia postawy, nastawiania i zachowania pacjenta odpowiednim prowadzeniem rozmowy przez lekarza. Jeśli lekarz w trakcie kontaktu osiąga pewne dostrojenie w kontakcie z pacjentem, wtedy szansa na uzyskanie dobrej współpracy w leczeniu i przestrzeganie przez pacjenta zaproponowanych mu zaleceń jest większa. W efekcie rośnie efektywność lekarza zarówno subiektywne w ocenie pacjenta jak i obiektywne w znaczeniu skuteczności prowadzonego przez niego leczenia.
Te możliwości przewidywania sytuacji oraz dostrajania się w kontakcie z pacjentem nie są czymś równomiernie rozłożonym w całym przekroju wiedzy medycznej. W jednej sytuacji klinicznej mogą być większe, w innej mniejsze. Są pola na których lekarz czuje się pewniej, są takie, gdzie subiektywne poczucie posiadanych kompetencji jest niższe. Są takie obszary wiedzy medycznej w której myślenie lekarza jest bardzo klarowne i racjonalne, są takie w których czynniki emocjonalne, takie jak niepewność, obawa, czasami złość, a czasami poczucie bezradności wpływają zakłócająco na jasność myślenia, osądu i podejmowania decyzji. Takimi problemowymi dla każdego lekarza polami mogą być te obszary medycyny, które wykraczają poza podstawowy kierunek jego specjalizacji oraz te obszary w których nasycenie trudnymi emocjami jest większe, a sfera „czysto medyczna” jest spychana na bok przez stany emocjonalne i afekty z którymi sam lekarz może mieć trudność tak w swoim własnym życiu jak i w radzeniu sobie z ich pojawianiem się u pacjentów. Taką sferą potencjalnych zakłóceń dla lekarzy podstawowej opieki zdrowotnej może być leczenie osób przejawiających problemy z kręgu psychiatrycznego, mających trudność w regulacji własnych emocji, osób z depresją, lękiem lub innymi zaburzeniami psychicznymi.
Problemy w rozpoznawaniu i leczeniu depresji
Co najmniej jeden na trzech pacjentów zgłaszających się do lekarzy podstawowej opieki zdrowotnej to osoba cierpiąca z powodu zaburzeń dotyczących sfery psychicznej [11]. Ta grupa pacjentów stanowi poważny problem ze względu na uporczywość i niespecyficzność objawów orazich nawrotowość, zwiększoną częstość wizyt, badań diagnostycznych i konsultacji specjalistycznych. Działania te często przynoszą ograniczone w swojej skuteczności i czasie trwania rezultaty, ponieważ nie są adresowane w kierunku podstawowego problemu pacjenta. Prowadzi to do poważnego zużywania finansowych i organizacyjnych zasobów systemu ochrony zdrowia. Może prowadzić do poczucia bezradności lekarza prowadzącego leczenie. Wielu pacjentów z problemami natury psychiatrycznej nie zgłosi się do psychiatry, bądź to z obawy przed stygmatyzacją („nie dam z siebie zrobić wariata”) lub ze względu na brak dostępności ewentualnie długie terminy oczekiwania na konsultację. Jeśli tak, pozostaną oni pozbawieni pomocy, pomimo poważnego cierpienia i dysfunkcji.
Dane z Wielkiej Brytanii przytaczane przez Barley’a i wsp. [12] mówią, że w tym kraju 90-95% pacjentów z depresją jest leczonych wyłącznie w ramach podstawowej opieki zdrowotnej. Badanie Roca i wsp. [11] wykonane w Hiszpanii wskazuje, że 53,6% osób zgłaszających się do lekarzy podstawowej opieki zdrowotnej ujawniało zaburzenia psychiczne, takie jak depresja (35.8%), lęk (25.6%) i zaburzenia pod postacią somatyczną (28,8%). W innych badaniach wykonanych z zastosowaniem tej samej metody (PrimaryCare Evaluation of MentalDisorders, PRIME-MD) wskazują, że w Belgii dotyczyło to 42.5% pacjentów (w tym 31% depresja, 19% zaburzenia lękowe, 18% zaburzenia pod postacią somatyczną a 10,1% problemy związane z nadużywaniem alkoholu).
Jednak pomimo tak wysokiego rozpowszechnienia depresji w praktyce lekarzy podstawowej opieki zdrowotnej, jej leczenie może nastręczać poważnych trudności. [13] Te trudności mogą leżeć po obu stronach, zarówno pacjentów jak i lekarzy.
Po stronie pacjenta może być obecne oczekiwanie szybkiej i skutecznej pomocy w leczeniu konkretnego problemy somatycznego. W wielu wypadkach pacjent może bać się przyznać do problemów emocjonalnych lub może ich u siebie po prostu nie rozpoznawać uważając że wszystkie jego objawy wynikają z choroby somatycznej, może nie chcieć uzyskać etykietki „psychicznego”. Jeśli objawy występujące u pacjenta wynikają z dającego się zdiagnozować zaburzenia stanu fizycznego (choroby, dysfunkcji), taką pomoc najczęściejon uzyskuje. Jeśli jednak ichpodłoże jej bardziej natury psychicznej, emocjonalnej, wynikającej z problemów życiowychi nie zostanie to adekwatnie nazwane i nie zostaną podjęte odpowiednie działania, może dojść do rozszczepienia się sytuacji na dwa nurty. Z jednej strony pacjent cierpi, z drugiej badania nie przynoszą adekwatnej diagnozy a leczenie odpowiedniej pomocy.Lekarz dostrzega, że problemy zgłaszane przez osobę leczoną wynikają z innego zakresu przyczyn niż te ściśle somatyczne.Może jednak obawiać się, nie umieć lub mieć innego rodzaju trudności w zakomunikowaniu tego pacjentowi, może więc próbować kontynuować dotychczasowe postępowanie nawet będąc świadomym jego ograniczonej skuteczności.
W innych sytuacjachpacjent może bać się przyjmowania leków psychotropowych, tego że dokumentacja medyczna dotycząca zaburzeń psychicznych może zostać ujawniona i zaszkodzić mu np. w pracy, może nie chciećbyć skierowanym do psychologa lub psychiatry. Może takżeuważać za niewłaściwe przekazywanie lekarzowi informacji o charakterze osobistym i prywatnym ( a wtedy lekarz nie wie co tak naprawdę jest przyczyną problemów pacjenta), lub mieć obawy przed odsłonięciem się emocjonalnym w trakcie wizyty, np. przed rozpłakaniem się, utratą kontroli emocjonalnej, nie umieć wprowadzić treści dotyczących samopoczucia psychicznego w trakcie wizyty („nie umiem o tym mówić”). Niekiedy przyczyna może być obawa, że lekarz zajmie się sprawami psychicznymi i poprzez to zmniejszy swoją uwagę co do choroby fizycznej oraz obawa przed byciem gorszym w oczach lekarza jeśli oceni on, że dolegliwości mają charakter psychiczny.W przypadku osób w wieku podeszłym ważną kwestią jest spostrzeganie wszystkich dolegliwości, także psychicznych, w kontekście chorób somatycznych i wyjaśnianie każdej skargi wyłącznie na poziomie istniejących chorób i działania leków. [14]
Lekarz możesugerować skierowanie do psychologa lub psychiatry, ale otrzymywać negatywnąodpowiedź pacjenta na te sugestie, albo kontynuować leczenie somatycznezdając sobie sprawę że nie jest ono w pełni adekwatne, ale czując się bezradny lub zastraszony.
Depresja może być spostrzegana przez lekarzy rodzinnych w dwóch kontekstach.[13]
• Po pierwsze jako normalna odpowiedź na wydarzenia życiowe takie jak: doznanie poważnych utrat w różnych sferach, izolacja społeczna, samotność, utrata rodziny, stres w pracy lub jej strata, bezrobocie i problemy finansowe, choroba somatyczna. Ten sposób widzenia depresji odnoszony jest często do osób w wielu podeszłym. Wiąże się on w wielu wypadkach z trudnościami w rozróżnieniu pomiędzy stresowymi wydarzeniami, a depresją, a poprzez to z trudnościami w postawieniu diagnozy i zainicjalizowaniu leczenia.
• Drugi sposób widzenia depresji, w kontekście biomedycznym, widzi depresję jako stan chorobowy odmienny od prawidłowych reakcji na wydarzenia życiowe i wiążący się z nierównowagą na poziomie mózgowym. Taki sposób konceptualizowania depresji może być łatwiej powiązany z inicjowaniem leczenia, także w grupie osób w wielu podeszłym.
Lekarze rodzinni mogą wykazywać trudności w rozpoznawaniu depresji (często nie w pełni świadome) zwłaszcza w sytuacji, gdy żywią poczucie, że nie mają nic do zaoferowania pacjentowi gdyby postawili diagnozę depresji. Osobiste nastawienia lekarzy mogą mieć tu także znaczenie, zwłaszcza gdy sami mają tendencje do oddzielania się od swoich problemów emocjonalnych lub czują się wobec nich bezradni.
Celem tej pracy jest wskazanie, że depresja ważnym problemem jest dla lekarzy podstawowej opieki zdrowotnejoraz dostarczenie narzędzia które może pozwolić na efektywne podejście do jej leczenia. Stąd artykuł ten jest próbą stworzenia praktycznego przewodnika postepowania z pacjentem z depresją.
Przewodnik:
PIERWSZA WIZYTA
Leczenie pacjenta zaczyna się jeszcze zanim pacjent wejdzie do gabinetu, w postaci nastawienia lekarza do określonych pacjentów i określonej problematyki. [15] Z pewna grupą pacjentów lekarz może czuć się pewnie i może ona wywoływać pozytywne emocje, z inną mniej pewnie i mogą pojawiać się emocje negatywne. Obie sytuacje mogą być problematyczne. Ważne jest aby zdawać sobie sprawę z własnych nastawień, emocji, reakcji, zwłaszcza typu odrzucenie, lek, złość. Samo zdawanie sobie sprawy ze stanu własnego umysłu i emocji, już ma wartość terapeutyczna wobec pacjenta. Pozwala wziąć te nastawienia i emocje pod uwagę i nie rozgrywać ich w relacji z pacjentem
1. Wskazówki wstępne:
• Jeśli nie czujesz się zbyt pewnie myśląc o rozpoczęciu leczenia osoby z depresją – po prostu uświadom to sobie, samo zdawanie sobie sprawy z faktu, że podejmowane działanie jest związane z poczuciem niepewności lub innymi emocjami może przywrócić kontrolę nad tymi emocjami. Wtedy będziesz miał(a) większą kontrolę nad swoimi słowami i zrachowaniami.
• Diagnozuj depresję tak jak diagnozujesz inne choroby przewlekłe, nadciśnienie, cukrzycę, chorobę niedokrwienną serca – uważnie, ale zdecydowanie. Ogólne zasady diagnozowania są takie same ja w innych dziedzinach medycyny. Są określone i jasne kryteria depresji, które sprawdzają się w praktyce klinicznej.
• Nie ma powszechnie stosowanych badan laboratoryjnych potwierdzających rozpoznanie depresji, mimo to postawienie takiej diagnozy jest możliwe w oparciu o jej objawy kliniczne
• Możesz posłużyć się w trakcie wizyty listą objawów depresji, widoczną dla Ciebie
• Zarówno pacjent, jak i lekarz w trakcie wizyty u specjalisty nie-psychiatry wiedzą, że leczenie depresji jest pewną cenną dodatkową umiejętnością lekarza podstawowej opieki zdrowotnej. Pozwala touznać istnienie potencjalnych problemów i złożoność sytuacji, które są nieodłącznym składnikiem leczenia osoby z depresja i ewentualnym występowaniem innych problemów zdrowotnych.
Tabela 1. Na możliwość wystąpienia depresji powinieneś zwrócić uwagę, jeśli w trakcie wizyty pacjent mówi:
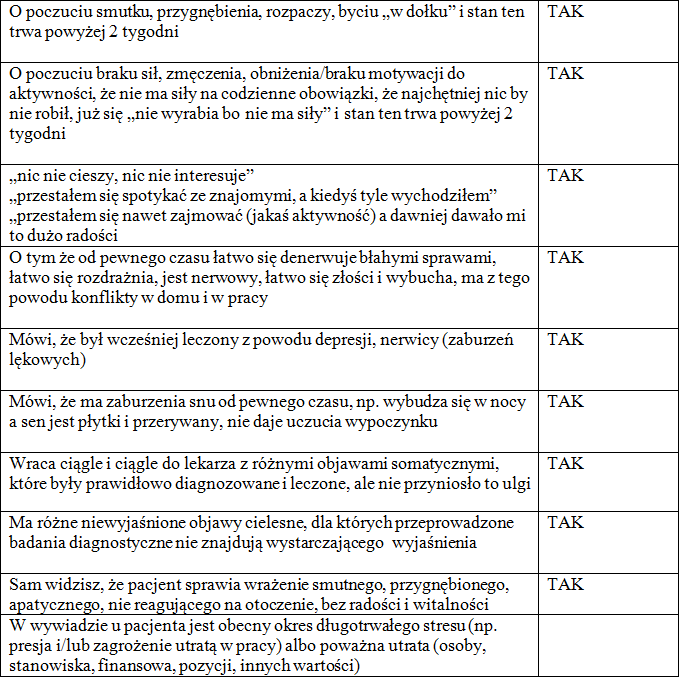
Wskazówki:
• Pacjent który przychodzi do lekarza rodzinnego będzie raczej mówił o objawach cielesnych (somatycznych) ponieważ może uważać, że u lekarza takiej specjalności tak należy postępować.Dopiero zapytany może mówić o swoim samopoczuciu psychicznym. Nie zawsze będzie umiał nazwać treść swoich przeżyć psychicznych.
• Lekarz może obawiać się pytać o takie zagadnienia, np. z obawy, że taka wizyta zajmie więcej czasu. Jeśli jednak tego nie zrobi to i tak pacjent zajmie mu więcej czasu – w trakcie kolejnych wizyt i ponownych konsultacji.
• Nie można rozpoznawać depresji, zaburzeń lękowych i zaburzeń pod postacią somatyczną („somatyzacji”) jeśli skargi somatyczne pacjenta nie były najpierw prawidłowo zdiagnozowane. Jest to warunek bezpieczeństwa pacjenta.
• Jeśli pacjent jest apatyczny z powodu niedoczynności tarczycy, to najpierw trzeba zbadać i wyrównać czynność tarczycy, a potem dokonać ponownej oceny, czy jeszcze zostały jakieś niepokojące objawy dotyczące jego aktywności. Analogicznie nie można uważać skarg na „kłucia serca” za wynikających z nerwicy, jeśli nie przeprowadzono diagnostyki układu krążenia.
• Niekiedy pogorszenia samopoczucia psychicznego następują po infekcji, innych problemach zdrowotnych, przyjmowaniu niektórych leków, sytuacjach które naruszają równowagę immunologiczna pacjenta i indukują stan zapalny
• Na zwiększenia ryzyka depresji wpływają stany ogólnoustrojowe i związane z trybem życia. Może to być obniżenie poziomu witaminy D [16,17], niska dostępność czynników antyoksydacyjnych i wielonienasyconych kwasów tłuszczowych omega-3 w diecie, stany zapalne i inne problemy dotyczące przewodu pokarmowego [18], nieprawidłowa dieta, brak aktywności fizycznej. Te czynniki mogą wskazywać na większe ryzyko depresji i wymagać interwencji lekarza.
2. Jeśli pacjent mówi o którymś ze zjawisk opisanych w Tabeli 1, to zapytaj:
Tabela 2 Dodatkowe czynniki istotne dla postawienia diagnozy depresji

Po uzyskaniu tych informacji możemy zapytać o objawy zespołu depresyjnego.
Tabela 3. Objawy zespołu depresyjnego. Odpowiedzi Tak potwierdzają rozpoznanie depresji
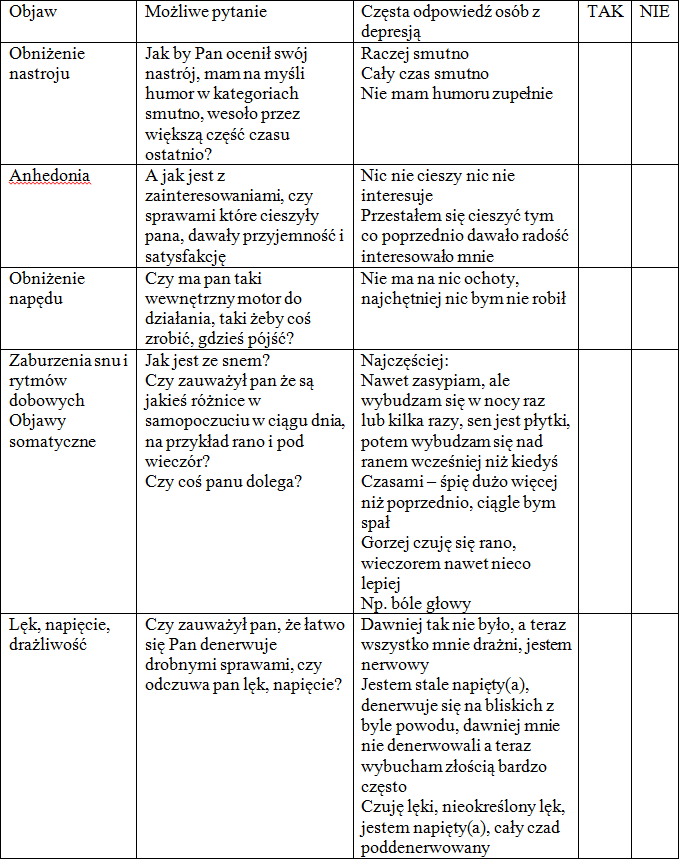
Tabela 4. Ocena funkcji poznawczych, spożywania alkoholu, występowania myśli samobójczych, apetytu i masy ciała
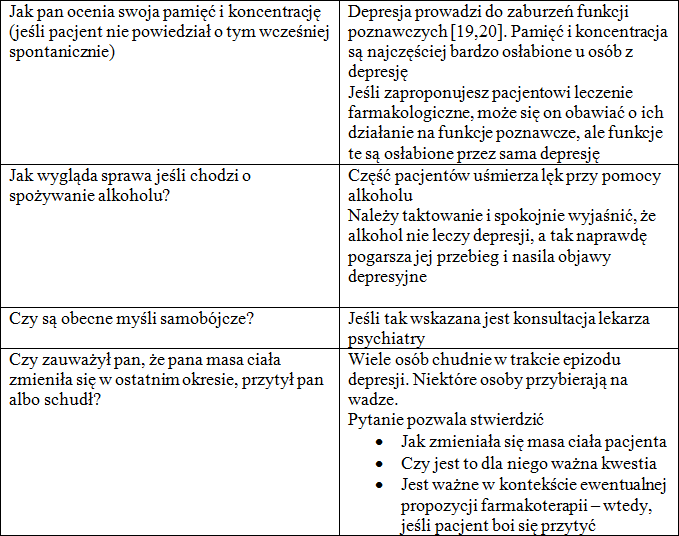
Podsumowując odpowiedzi pacjenta na pytania zawarte w wyżej przedstawionych tabelach uzyskujemy w ten sposób bardzo wiele informacji:
- Czy pacjent spontanicznie zgłasza jakieś problemy TAK NIE
- Czy spełnia kryteria rozpoznania depresji TAK NIE
- Czy występują czynniki stresowe w życiu pacjenta? TAK NIE
- Czy są obecne myśli o dokonaniu samobójstwa? TAK NIE
- Czy pogarsza swój stan spożywaniem alkoholu? TAK NIE
Tabela 5 Przejawy pogorszenia funkcji poznawczych w depresji [20]:

1. Dokumentacja medyczna
Zagadnienia wymagające uwzględnienia w dokumentacji:
• Czy pacjent był leczony psychiatrycznie? Możliwe odpowiedzi:
„Pacjent dotychczas nie leczony psychiatrycznie.”
„Pacjent był leczony przed 2-ma laty przez psychiatrę z rozpoznaniem epizodu depresyjnego, przyjmował, lek przeciwdepresyjny z dobrym skutkiem.”
• Wywiad - skargi zgłaszane spontanicznie przez pacjenta
„Zgłasza smutek, przygnębienie, utratę zainteresowań i odczuwania satysfakcji, brak siły do działania, poczucie zmęczenia, zaburzenia snu, kilkakrotnie wybudza się w nocy, gorsze samopoczucie poranne, nerwowość, drażliwość, schudł 5kg w ciągu miesiąca”
• Stan psychiczny – wynik badania
„Nastrój obniżony. Napęd obniżony. Anhedonia. Sen płytki przerywany, wybudza się wcześniej niż poprzednio, gorsze samopoczucie poranne. Lęk, napięcie, drażliwość. Zaburzenia apetytu, utrata wagi. Bez myśli i tendencji samobójczych.”
• Diagnoza
Epizod depresji łagodny F32.0, umiarkowany F32.1, ciężki bez objawów psychotycznych F32.2
(jeśli jest to pierwsze rozpoznanie depresji w życiu pacjenta)
Zaburzenia depresyjne nawracające, epizod depresji łagodny F33.0, umiarkowany F33.1, ciężki bez objawów psychotycznych F33.2 (jeśli pacjent przybył już poprzednio depresję)
• Cała przykładowa notatka
Pacjent był leczony przed 2-ma laty przez psychiatrę z rozpoznaniem epizodu depresyjnego, przyjmował, lek przeciwdepresyjny z dobrym skutkiem. Zgłasza smutek, przygnębienie, utratę zainteresowań i odczuwania satysfakcji, brak siły do działania, poczucie zmęczenia, zaburzenia snu, kilkakrotnie wybudza się w nocy, gorsze samopoczucie poranne, nerwowość, drażliwość, schudł 5kg w ciągu miesiąca.
W badaniu nastrój obniżony, napęd obniżony, anhedonia. Sen płytki przerywany, wybudza się wcześniej niż poprzednio, gorsze samopoczucie poranne. Lęk, napięcie, drażliwość. Zaburzenia apetytu, utrata wagi. Bez myśli i tendencji samobójczych.
Zaburzenie depresyjne nawracające, epizod depresji umiarkowany F33.1
Sytuacje w których wskazane jest zaproponowanie pacjentowi konsultację psychiatry i należy stanowczo nalegać na nią:
• Objawy są bardzo nasilone, trwają bardzo długo, pacjent jest w bardzo trudnej sytuacji życiowej – a więc kiedy depresja ma charakter ciężki lub jest wiele czynników pogarszających stan psychiczny i sytuację chorego. Depresja o nasileniu ciężkim powinna być leczona przez psychiatrę. Natomiast jeśli jest dużo aktualnych czynników stresowych samo leczenie farmakologiczne może nie być wystarczające, pacjent może wymagać różnorodnych oddziaływań terapeutycznych wielu specjalistów
• Jeśli pacjent mówi o myślach samobójczych, albo spontanicznie, albo możemy o nie zapytać.Występowanie myśli i tendencji samobójczych stwarza zagrożenie dla pacjenta, powinno być ocenione przez specjalistę psychiatrę.
• Jeśli pacjent pije dużo alkoholu i podejrzewasz, że oprócz depresji może być uzależniony od alkoholuPacjent powinien być leczony w ramach leczenia odwykowego, lub przez specjalny zespół specjalistów dla osób z „podwójną diagnozą” (depresja plus alkohol = podwójna diagnoza)
• Jeśli pacjent mówi, że były w jego życiu okresy kiedy czuł się super, był nadmiernie aktywny, łatwo kontaktował się z ludźmi, miał tysiące pomysłów i nadmiar energiiMożemy w takiej sytuacji podejrzewać że cierpi on na chorobę afektywną dwubiegunową („psychozę maniakalno-depresyjną”)
2. Po postawieniu diagnozy druga część rozmowy poświęcona jest zaproponowaniu leczenia. Ta część wizyty także ma swoje etapy.
UWAGA
3. Jeśli chodzi o proponowanie i wdrążenie leczenia lekami przeciwdepresyjnymi, nie należy prowadzić rozmowy pospiesznie i pod presję. Pacjent musi mieć czas aby oswic się zmyśla o takim leczeniu i porozmawiać o tym z lekarzem.
• Najczęściej nie sprawdza się postępowanie polegające na natychmiastowym zaproponowaniu pacjentowi leczenia farmakologicznego w postaci sformułowania „to ja Panu/Pani dam lek na depresję”. Dzieje się tak ponieważ pacjent musi przemyśleć i ewentualnie zaakceptować decyzję o przyjmowaniu leku i musi mieć na to czas i przestrzeń psychiczną.
• Jeśli lekarz dysponuje czasem w trakcie wizyty to w niektórych sytuacjach, jeśli widzi że pacjent ma wątpliwościmoże powtórzyć listę objawów depresji, mówiąc:
„Typowe książkowe objawy depresji to:smutek, przygnębienie, brak odczuwania przyjemności i satysfakcji, brak motoru, napędu do działania, zaburzenia snu, najczęściej sen przerywany, wybudzanie się w ciągu nocy i wczesne budzenie, złe samopoczucie poranne, lęk napięcie i drażliwość. Które z tych objawów występują u pana? Czy to się zgadza z pana własnym doświadczeniem?”
• Jeśli pacjent potwierdza większość objawów, i sam skonfrontuje się z tą listą, to jego pewność co do postawionej diagnozy będzie większa i może korzystnie wpłynąć nadalszą współpracę w leczeniu
• Celem tej części rozmowy jest uzyskanie wewnętrznego przekonania pacjenta, co do prawidłowości postawionej u niego diagnozy i konieczności podjęcia leczenia
W takiej sytuacji należy poinformować pacjenta o postawionej diagnozie, w sposób jednoznaczny, ale umiejętny. Przykładowo:
„Większość objawów wskazuje na to, że ma pan depresję”
lub
„Tak jak o tym rozmawiamy, wygląda na to, że ma pan wiele objawów depresji, że to jest depresja”
Zaproponowanie postepowania terapeutycznego powinno być poprzedzone zapytaniem pacjenta o preferowane przez niego sposoby leczenia. Pytanie o leczenie:
„Są dwa sposoby leczenia depresji, leki i psychoterapia. Sposoby te nie wykluczają się nawzajem, a najczęściej wspomagają swoje działanie. Czy ma pan jakieś preferencje co do sposobu leczenia?”
Jeśli pacjent poinformuje, że nie zgadza się na przyjmowanie leków, i może myśleć tylko o psychoterapii, wizycie u psychologa, że „nie wierzy w leki”, że „leki to szkodliwa chemia”– skieruj go do poradni zdrowia psychicznego, gabinetu psychologicznego, a jeśli nie znasz konkretnego miejsca poproś, aby poszukał pomocy z użyciem wyszukiwarki internetowej
można polecić następujące hasła:
- psychoterapia poznawczo-behawioralna CBT
- psychoterapia psychodynamiczna
- psychoterapia integracyjna (integratwna)
- psychoterapia depresji
- psychoterapia
Warto polecić stronę Stowarzyszenia Aktywnie Przeciwko Depresji: http://www.depresja.org/
Niekiedy może być pomocne, aby pacjent poszukał w Internecie i sam wypełnił w domu skalę depresji Becka (wystarczy że użyje wyszukiwarki internetowej – „skala depresji Becka”)
Takie postepowanie jest wskazane, ponieważ w wielu przypadkach w których pacjent boi się leków, nie akceptuje ich przyjmowania - to odrzuci je, nie wykupi recepty lub będzie miał nasilone „działania niepożądane” lub nie będzie współpracował w leczeniu.
Jeśli Pacjent akceptuje możliwość leczenia farmakologicznego (leki), to kolejnym pytaniem które powinno być zadane jest: „Czy zetknął się z lekami stosowanymi w depresji, coś o nich słyszał, brał je ktoś ze znajomych?
Takie pytanie pozwala uniknąć sytuacji w której proponujemy pacjentowi jakiś lek przeciwdepresyjny, a następnie okazuje się, że już go kiedyś przyjmował, ale nie był on skuteczny, lub zetknął się z danym lekiem, ale ma negatywne skojarzenia z nim związane.Jeśli pacjent odpowie że zetknął się z „tymi lekami” i np. znajomy „bardzo utył”, albo „leki mu nie pomogły”, „albo ktoś z rodziny to brał i popełnił samobójstwo” – to jest problem, który trzeba z pacjentem omówić (np. że nie po wszystkich lekach przeciwdepresyjnych występuje przyrost masy ciała, lub że jeśli jednej osobie nie pomogły leki, to nie znaczy, że nie będą skuteczne u innej osoby). Jeśli u pacjenta występują skojarzenia danego leku z samobójstwem kogoś znajomego lub członka rodziny, leku raczej nie powinno się stosować u tej osoby.
Należy zapytać pacjentki w wieku rozrodczym: „Czy istnieje taka możliwość, że jest pani aktualnie w ciąży.” Jeśli pacjentka jest w ciąży a wymaga leczenia depresji – powinna być skonsultowana przez psychiatrę
Należy wziąć pod uwagę schorzenia somatyczne pacjenta i aktualnie przyjmowane leki – w tym kontekście wiedza lekarza rodzinnego jest pełniejsza od wiedzy psychiatry.
Należy zwrócić uwagę na wymienione już wyżej czynniki: ewentualny niedobór witaminy D, pierwiastków (magnez), czynników antyoksydacyjnych i wielonienasyconych kwasów tłuszczowych w diecie oraz znaczenie ruchu fizycznego.
Zaproponowanie pacjentowi leku
Przykładowe sformułowanie; „Chciałbym panu zaproponować leczenie przeciwdepresyjne, proponuje taki lek….To jest lek stosowany w leczeniu depresji.”
W niektórych sytuacjach klinicznych można zaproponować na pewien okres także drugi lek, na przykład nasenny, jeśli lek przeciwdepresyjny nie ma takiego działania
Pozwoli to pacjentowi szybko odnieść korzyść z leczenia, zanim lek przeciwdepresyjny rozpocznie swoje działanie
Tym dodatkowym lekiem wcale nie musi być benzodiazepina, może to być na przykład niska dawka leku przeciwdepresyjnego o profilu działania nasennego
Należy poinformować pacjenta, że dodatkowy lek ten powinien być przyjmowany tylko w pierwszym okresie leczenia, a następnie powinien być odstawiony
Jeśli pacjent przyjmował już poprzednio lek przeciwdepresyjny, i lek ten okazał się skuteczny, zadanie jeśli chodzi o zaproponowanie leku jest znacznie ułatwione. Jeśli lek okazał się poprzednio skuteczny, szansa że także obecnie przyniesie pacjentowi korzyść jest wysoka. Można wtedy zaproponować leczenie tym samym lekiem, który okazał się skuteczny poprzednio
Natomiast jeśli pacjent przyjmował już poprzednio lek przeciwdepresyjny, i lek ten okazał się nie skuteczny, masz utrudnione zadanie – wskazana może być konsultacja psychiatry
Zaproponowanie leczenia tak aby pacjent chciał go przyjmować jest częścią pewnego procesu. To żadna sztuka powiedzieć: „niech Pan/Pani bierze ten lek”. Ale:
• trzeba też w pacjencie wzbudzić pozytywną motywację do leczenia i przekonanie co do jego słuszności
• trzeba zadbać o współprace w leczeniu – aby pacjent stosował się do zaleceń – nie wykupiona recepta i nie połknięte leki nie pomogą w leczeniu
Tabela 6. Informacje niezbędne do przekazania pacjentowi przy inicjowaniu leczenia przeciwdepresyjnego:

Należy zapytać, czy osoba której proponujemy lek ma obawy związane z proponowanym leczeniem. Takie postepowanie może być właściwe, ponieważ jeśli pacjent wyjdzie z wizyty z przekonaniem, że zaproponowano mu jakąś szkodliwą substancję- szanse na powadzenie leczenia zmniejszają się.
Tabela 7. Najczęstsze obawy i informacje które mogą być przekazane w odpowiedzi na nie
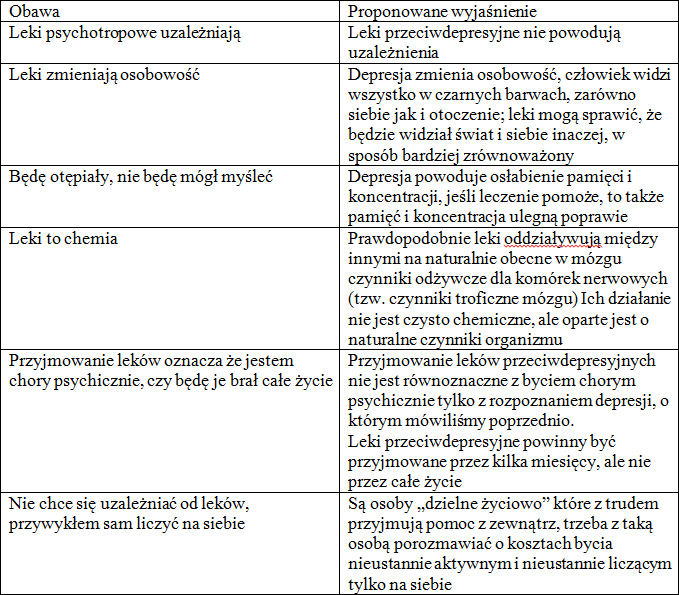
Należy zaproponować wizytę kontrolną w okresie 2-3 tygodni oraz jeśli istnieje taka możliwość poinformować, że jeśli pacjent źle poczuje się po lekach, może przerwać leczenie i zgłosić się ponownie. Sama świadomość takiej możliwości może mieć znaczenie terapeutyczne
Koniecznie należy napisać na kartce nazwę leku, dawkę zawartą w tabletce oraz szczegółowe dawkowanie. Należy wręczyć tą kartkę pacjentowi. Recepta plus kartka, nigdy sama recepta przy włączaniu nowego leczenia.
Jeśli lekarz dysponuje materiałami edukacyjnymi, może przekazać pacjentowi informator na temat depresji
Wybór leku przeciwdepresyjnego
Zasady leczenia depresji precyzują „Standardy leczenia farmakologicznego niektórych zaburzeń psychicznych” [21], które w odniesieniu do epizodu depresji i depresji nawracającej przedstawiają następujące zalecenia:
• „W zaburzeniach depresyjnych o umiarkowanym i głębokim nasileniu leczeniem z wyboru jest farmakoterapia za pomocą leków przeciwdepresyjnych. W łagodnej depresji […] leki przeciwdepresyjne są powszechnie stosowane, jednak niekiedy interwencje psychoterapeutyczne i psychospołeczne mogą być wystarczające. […] Warto zwrócić uwagę, że skuteczność leków przeciwdepresyjnych wzrasta wraz z nasileniem depresji, a u osób z łagodnymi objawami depresji farmakoterapia może być bardzo skuteczna.” [s.67-58]
• „Jak wynika z bardzo dużej liczny badan kontrolowanych i sporządzonych na ich podstawie metaanaliz, leki przeciwdepresyjne bez względu na mechanizm działania charakteryzują się podobnymi odsetkami poprawy, wahającymi się w granicach 50-75%, które są znacząco większe od placebo, oraz z reguły brakiem istotnej przewagi nad innymi lekami użytymi w roli komparatora. W 2009 roku ukazała się metaanaliza badań 12 leków przeciwdepresyjnych wskazująca, że najbardziej skuteczne leki przeciwdepresyjne to: sertralina, escitalopram, wenlafaksyna i mirtazapina – pierwsze dwa charakteryzują się najlepszą tolerancją”. [s.58]
• „Leki przeciwdepresyjne różnią się istotnie pomiędzy sobą pod względem działań niepożądanych. Może to determinować tolerancje leczenia i współpracę oraz przydatność danego leki u pacjentów ze współistniejącymi chorobami somatycznymi”. [s.58]
Tabela 8. Zasady leczenia depresji jednobiegunowej lekami przeciwdepresyjnymi [na podstawie 21]
Wskazówka praktyczna.
Dysponujemy aktualnie wieloma lekami przeciwdepresyjnymi należącymi do kilku grup wyodrębnionych na podstawie mechanizmów działania farmakologicznego. Taka sytuacja pozwala na pewną swobodę wyboru leku i dostosowania jego profilu działania do konkretnego pacjenta, jego objawów, kontekstu życiowego, oczekiwań wobec leczenia. Nie musimy się kierować wyłącznie podstawowym założeniem: zespół depresyjny – leczenie lekiem przeciwdepresyjnym. Mając wybór możemy uwzględnić kilka następujących zagadnień; jak wygląda klinicznie dany zespół depresyjny, jakie są główne dolegliwości subiektywne zgłaszane przez chorego, jakie zadania pacjent realizuje w życiu, i w związku z tym jakie jego funkcje psychiczne powinniśmy wspomóc, tak aby mógł te zajęcia nadal wykonywać lub do nich powrócić. A także jakie cele i oczekiwania wobec leczenia formułuje konkretna osoba, ponieważ jeśli działanie leku będzie z nimi zgodne mamy większą szansę na akceptację przyjmowanego leku i poprzez to na powodzenie terapii.
Jedną z przesłanek na podstawie których można dokonywać wyboru leczenia przeciwdepresyjnego jest ich wpływ na subiektywne przeżywanie osób leczonych wymiarach:
• Drażliwość, denerwowanie się z błahych powodów, nadwrażliwość na bodźce środowiskowe
• Utrata energii, motywacji, przeżywania pozytywnych emocji
Tabela 9. Dominujące skargi osoby z depresją i możliwe opcje leczenia farmakologicznego (na podstawie doświadczenia klinicznego)

Nowe leki przeciwdepresyjne (nie posiadają preparatów generycznych, wyższe ceny):
• Agomelatyna – nie powodujezblednięcia emocjonalnego, spłaszczenia emocji, przewraca także możliwość przeżywania emocji pozytywnych, radości, przyjemności (hedonię) [23]. Wymaga kontroli transaminaz przed rozpoczęciem i w trakcie leczenia
• Wortioksetyna – posiada udowodniony korzystny wpływ wobec pogorszenia funkcji poznawczych w depresji [19]
Leki przeciwdepresyjne o korzystnym działaniu wobec problemów ze snem to: trazodon, mirtazapina, mianseryna, agomelatyna. Leki te w niskich dawkach są stosowane w medycynie snu jako skuteczne leki promujące sen, w pełnych dawkach są lekami o działaniu przeciwdepresyjnym o korzystnym działaniu wobec procesów snu.
Inne zalecenia
Lista czynników które mogą mieć wpływ na samopoczucie psychiczne, w tym na nastrój i objawy lęku jest długa i stale się wydłuża. Na podstawie wiedzy i doświadczenia klinicznego lekarza oraz piśmiennictwa [24] zalecenia mogą obejmować kwestie dotyczące następujących zagadnień (przykładowo):
- witaminy D 3 (jest możliwe zobiektyzowanie poprzez badanie poziomu tej witaminy i suplementacje na podstawie uzyskanych wyników)
- wielonienasyconych kwasów tłuszczowych omega 3
- czynników antyoksydacyjnych jak flawonoidy, witamina E, witamina C
- pierwiastków: magnez, cynk, selen
- kwestii dietetycznych, jak spożywanie większej ilości produktów naturalnie fermentowanych (jogurty, kefiry) prebiotyków i probiotyków
- aktywności fizycznej
Co ważne w kontekście depresji jako stanu aktywacji odpowiedzi zapalnej, leki przeciwdepresyjne maja działanie immunomodulujące. [1,3]
4. Uwagi końcowe:
Zapewne masz mało czasu na pacjenta, ale:
• w miarę możliwości nie spiesz się, pacjent może potrzebować czasu na zaakceptowanie tego, że ma depresje i powinien przyjmować leki przeciwdepresyjne
• jeśli nie jesteś pewny(a)diagnozy, istnieje wiele czynników dodatkowo obciążających pacjenta wobec których nie wiesz jak postępować, nie jesteś pewien(a) jakie zalecenia pownienieneś(aś) zaproponować – postaraj się aby pacjent udał się do psychiatry
• zachowaj zdrowy rozsądek i własną ocenę sytuacji
• jeśli już masz doświadczenie z leczeniem depresji, opieraj się nam. Możesz wybieraćspośród leków, które już znasz, opierając się na podobieństwie obrazu klinicznego pacjentów, którym dany lek pomógł
• jeśli wybierasz lek którego dotychczas nie stosowałeś, powinieneś wiedzieć dlaczego to robisz (jak jest dodatkowa spodziewana korzyść dla pacjenta)
• zawsze weź pod uwagę kontekst sytuacji życiowej osobistej, rodzinnej pacjenta, jego celów życiowych w powiazaniu z celami leczenia. Depresje często można zrozumieć dopiero w tym kontekście – że, pacjent jest w trudnej sytuacji życiowej a leczenie może mu pomóc nie tylko w ustąpieniu objawów depresji, ale także w poradzeniu sobie z tą sytuacją .
• Jeśli jest taka możliwość, zaproponuje podjęcie psychoterapii w odpowiednim ośrodku. To może być bardzo ważna decyzja w całym życiu pacjenta.
• Bądź uważny, ale się nie bój. Pomyśl przede wszystkim co może być dobre dla Twojego pacjenta i w tym kierunku działaj.
Tabela 10. W rozmowie zadawaj pytania i informuj pacjenta z zachowaniem pewnego dystansu w wypowiedziach:

Tabela 11. Unikaj sformułowań:
Druga wizyta
Jest możliwych wiele sytuacji:
• pacjent informuje, o poprawie samopoczucia
• pacjent informuje, że czuję się bez zmian, w stosunku do okresu poprzedniej wizyty
• pacjent informuje, że czuje się gorzej niż w stosunku do okresu poprzedniej wizyty
• pacjent informuje że nie podjął leczenia
• pacjent informuje że podjął leczenie, ale je przerwał z jakichś względów (np. ze względu na objawy niepożądane)
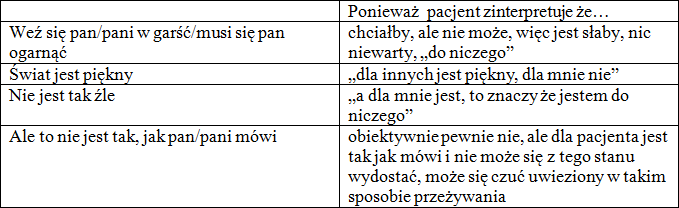
Pacjent nie poinformuje, że odczuwa „poprawę w zakresie ustępowania zespołu depresyjnego”, może natomiast powiedzieć, że:
• mniej płaczę
• nie jest mi już tak smutno
• mam więcej energii do działania
• więcej się kontaktuje z ludźmi
• lepiej śpię
• częściej wychodzę z domu
• nie mam już tych lęków
• mniej się denerwuję, jestem spokojniejszy
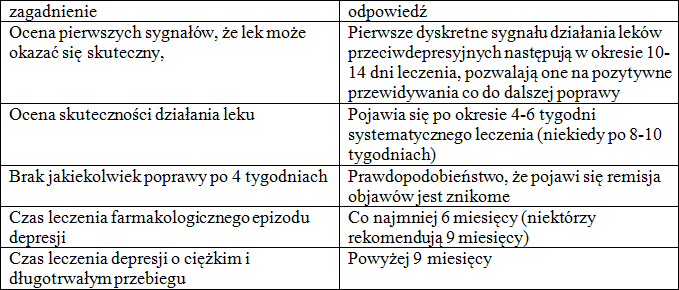
Ważny jest czas leczenia.
Jak już pisano wyżej, jeśli pacjent nie odczuwa żadnych przejawów poprawy samopoczucia i/lub funkcjonowania po okresie 3-4 tygodni regularnego przyjmowania leku, szansa, że lek pomoże jest znikoma
Można to ocenić pod warunkiem, że:
• że stale przyjmował leki
• że nie pił w tym czasie alkoholu
• że nie wydarzyło się w tym czasie coś o dużym nasileniu stresu w życiu pacjenta
• nastawienie pacjenta do leczenia nie jest skrajnie negatywne
Poprawa w tym okresie nie jest pełna, bardziej chodzi o odpowiedź na pytanie, czy cokolwiek zmieniło się w pozytywnym kierunku w samopoczuciu pacjenta
Ważna jest ocena działań niepożądanych leczenia – jeśli są one nasilone, lub uciążliwe dla pacjenta – lek prawdopodobnie trzeba zmienić, ze względu na możliwy brak współpracy w długoterminowym leczeniu
Jeśli czas leczenia jest odpowiedni, ale:
• pacjent informuje, że czuję się bez zmian, w stosunku do okresu poprzedniej wizyty
• pacjent informuje że czuje się gorzej niż w stosunku do okresu poprzedniej wizyty
Lub jeśli
• pacjent informuje, że nie podjął leczenia
• pacjent informuje że podjął leczenie, ale je przerwał z jakichś względów (np. ze względu na objawy niepożądane)
Wskazane jest zaproponowanie pacjentowi konsultację psychiatry
Jeśli pacjent zgłasza poprawę samopoczucia
• należy omówić z nim na czym polega poprawa – ugruntuje to polepszone samopoczucie pacjenta, zwiększy nadzieję co do dalszej poprawy
• należy ustalić, jak duża jest ta poprawa i czy potrzebne jest zwiększenie dawki leku (jeśli lek jest stosowany w różnych dawkach); możesz zapytać: „A jak w procentach mógłby pan ocenić swoją zmianę samopoczucia?”
• należy omówić ewentualnie występujące działania niepożądane i ocenić, czy mogą się one przyczynić do ewentualnego samowolnego odstawienia leku
• pacjent powinien uzyskać informację o konieczności leczenia w dłuższym okresie czasu (kilku miesięcy); odstawienie leku jak tylko pacjent poczuje się lepiej wiąże się z dużym ryzykiem, że objawy depresyjne powrócą
Jeśli leczenie jest kontynuowane:
• zapytaj, czy pacjent ma jakieś dodatkowe pytania lub obawy co do dalszego leczenia
• poinformuj pacjenta, czy ma przyjmować lek w tej samej dawce czy ma ją zwiększyć
• jeśli zalecasz zwiększenie dawki, napisz pacjentowi zalecenia na kartce
• wypisz ilość leku konieczną do kolejnej wizyty
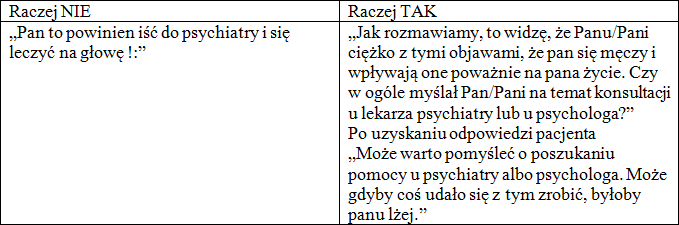
Na koniec, jak w różnych etapach można zaproponować konsultację psychiatry
JAK ZAPROPNOWAĆ wizytę u psychiatry:
Podsumowanie
Przedstawiony powyżej przewodnik prowadzenia rozmowy jest z cała pewnością daleki od doskonałości i nie obejmuje wszystkich możliwych sytuacji klinicznych oraz całego spectrum możliwych zaleceń i sposobów postępowania. Nie jest on także wynikiem pracy grupy ekspertów, która mogłaby być powołana do opracowania takiego narzędzia, lecz jest obdzwierciedlenim osobistych doświadczeń i stylu pracy autora. Może on być pomocny w wielu przypadkach pacjentów z łagodnym i umiarkowanym nasileniem epizodu depresyjnego, będzie natomiast mniej użyteczny w przypadkach depresji o nasileniu ciężkim, u pacjentów z nasilonymi myślami samobójczymi i/lub tendencjami samobójczymi, w przypadku depresji w przebiegu choroby afektywnej dwubiegunowej i zapewne w wielu innych, mniej typowych od opisanych w nim sytuacjach klinicznych. Przy wszystkich jednak tych zastrzeżeniach może stanowić użyteczne narzędzie w jednym podstawowym kontekście – na co zwracać uwagę diagnozując depresję i inicjując jej leczenie. Stanowić może w tym względzie nie tyle schemat rozmowy, lecz przewodnik po tematach, które mają znaczenie w takiej sytuacji klinicznej. Natomiast sama treść konkretnych wypowiedzi pacjentów którymi te zasygnalizowane tematy będą wypełnione może się bardzo różnić. Jak w każdej sytuacji klinicznej żaden przewodnik nie zastąpi własnego myślenia lekarza, doświadczenia życiowego i klinicznego i osądu przez niego danej konkretnej sytuacji w kontekście spotkania z indyuwidualną osobą pacjenta.
Piśmiennictwo:
1. Slavich G.M., Irwin M.R.: From stress to inflammation and major depressive disorder; a social signal transduction theory of depression. Psychol Bull, 2014;140(3): 774-815.
2. Udina M, Castellví P, Moreno-España J, et al: Interferon-induced depression in chronic hepatitis C: a systematic review and metaanalysis. J Clin Psychiatry 2012; 73:1128–1138
3. Kiecolt-Glaser J.K., Derry H.M., Fagundes C.P.: Inflammation: Depression fans the flames and feasts on the heat. Am J Psychiatr, 2015;172:1075-1091.
4. Straub R.H.: Insulin resistance, selfish brain, and selfish immune system: an evolutionarily positively selected program used in chronic inflammatory diseases. Arthritis Research& Therapy, 2014; 16 (suppl 2): 54.
5. Rymaszewska J., Dudek D.: Zaburzenia psychiczne w chorobach somatycznych. Praktyczne wskazówki diagnostyczne i terapeutyczne. Via Medica, Gdańsk, 2009.
6. Dudek D., Siwek M.: Współistnienie chorób somatycznych i depresji. Psychiatria 2007;4: 17-24.
7. Murawiec S., Grochowski M.: Choroby układu krążenia a leczenie przeciwdepresyjne. Family Medicine&PrimaryCareReview2006; 8: 429-434.
8. Murawiec S.: Depresja u osób z chorobą nowotworową. Rozpoznawanie i leczenie – aspekty praktyczne. OncoReview, 2012; 2: 201-208.
9. Murawiec S.: Depresja u pacjentów zakażonych HIV. W: Zaburzenia neuropoznawcze u pacjentów zakażonych HIV. Praktyczny przewodnik dla lekarzy. Materiały edukacyjne. AbbVie, Wydawnictwo MedicalEducation, Warszawa, 2013.
10. Murawiec S.: Praktyczny przewodnik diagnozy i leczenia zespołu depresyjnego dla lekarzy rodzinnych. Terapia, 2014; 2: 17-25.
11. Roca M., Gili M., Garcia-Garcia M., Salva J., Vives M., Campayo J.G., Comas A.: Prevalence and comorbidity of common mental disorders in primary care. J AffectDis, 2009;119:52-58.
12. Barley E.A.; Murray J., Walters P., Tylee A.: Managing depression in primary care: a meta-synthesis of qualitative and quantitative research from UK to identify barriers and facilitators. BMC Family Practice, 2011;12:47-57.
13. Bell R., Franks P., Duberstein P.R., Epstein R.M., Feldman M.D., Garcia E. F., Kravitz R.L.: Suffering in silence: Reasons for not disclosing depression in primary care. Ann Fam Med, 2011;9:439-446.
14. Davidson R.J., Begley S.: Życie emocjonalne mózgu. Wydawnictwo Uniwersytetu Jagiellońskiego, Kraków 2013; s.103-105.
15. Crumlish N., Kelly B.D.: Jak Myslą psychiatrzy. Psychiatr po Dypl, 2011;3: 8-20.
16. Spedding S.: Vitamin D and Depression: A systematic review and meta-Analysis comparing studies with and without biological flaws. Nutritiens 2014; 6: 1501-1518.
17. Anglin R.E.S., Samaan Z., Walter S.D., McDonald S.D.: Vitamin D deficiency and depression in adults: systematic review and meta-analysis. Brit J Psychiatry, 2013; 202: 100-107.
18. Rudzki L., Frank M., Szulc A., Gałęcka M., Szachta P., Barwinek D.: Od jelit do depresji – rola zaburzeń ciągłości bariery jelitowej i następcza aktywacja układu immunologicznego w zapalnej hipotezie depresji. NeuropsychiatrNeuropsychol 2012, 7, 2: 76-84.
19. Jarema M., Dudek D., Czernikiewicz A.: Dysfunkcje poznawcze w depresji – niedoszacowany objaw czy nowy wymiar? Psychiatr Pol, 2014; 48;1105-1116.
20. Murawiec S., Dudek D., Datka W.: depresja i zaburzenia funkcji poznawczych w opinii psychiatrów. Psychiatria, 2015; 12: 142-149.
21. Rybakowski J., Dudek D., Jaracz J.: Choroby afektywne. W: Jarema M.(red.): Standardy leczenia farmakologicznego niektórych zaburzeń psychicznych. ViaMedica, 2015, 55- 133.
22. Krysta K.: Bezpieczne i skuteczne stosowanie benzodiazepin w zaburzeniach psychiatrycznych i towarzyszących im innych schorzeniach. Psychiatria, 2014; 11: 9-14.
23. Harmer C.J., Bodinat de C., Dawson G.R., Dourish C.T., Waldenmaier L., Adams S., Cowen P.J., Goodwin G.M.: Agomelatine facilitates positive versus negative processing in healthy volunteer models. J Psychopharmacol, 2011; 25: 1159-1167.
24. Berk M., Williams L.J., Jacka F. N., O’Neil A.O., Pasco J.A., Moylan S., Allen N. B., Stuart A.L., Hayley A.C., Byrne M. L., Maes M.: So depression is an inflammatory disease, but where does the inflammation come from? BMC Medicine, 2013; 11:200.
Słowa kluczowe: depresja, leczenie, podstawowa opieka zdrowotna, przewodnik postępowania
Keywords: depression, treatment, primary care, guidance
Wstęp
Zmiana która zachodzi aktualnie w psychiatrii w rozumieniu samych podstaw zaburzeń psychicznych ma fundamentalne znaczenie dla lekarzy wszystkich specjalności, a być może przede wszystkim lekarzy podstawowej opieki zdrowotnej. Ta zmiana polega na zmianie samego rozumienia zaburzeń psychicznych i powiązania mózgu z ciałem i chorobami somatycznymi. W tradycyjnym rozumieniu takie zaburzenia jak depresja lub zaburzenia lękowe (nerwice) dotyczyły psychiki i mózgu i współwystępowały, z pewną zwiększoną częstością, z chorobami somatycznymi. Tak jakby te dwa zagadnienia były obok siebie, niezależnie. W aktualnym rozumieniu depresja i zaburzenia lękowe, to zaburzenia ogólnoustrojowe, w których patogenezę z założenia jest włączona biologia nie tylko mózgu ale i ciała osoby z tymi problemami. Obejmują osobę jako całość, a w szczególności w ich powstawianiewłączony jest układ immunologiczny i aktywacja różnych procesów prozapalnych. Jeśli tak, to zrozumiałe staje się kolejne założenie tego nowego sposobumyślenia. Choroby somatyczne, jak na przykład dotyczące układu sercowo naczyniowego, cukrzyca, przewlekły ból, otyłości, reumatoidalne zapalenie stawów itd. nie współwystępują z depresją – lecz ich powstawanie i rozwój sąwynikami tych samych procesów chorobowych, które równolegle prowadzą do powstania depresji na poziomie psychiki i mózgu i chorób somatycznych na poziomie ciała. [1]
Z jednej strony taki sposób rozumienia może nie być uważany za całkiem nowy, ze względu na fakt, że jest obecny w myśleniu holistycznym w medycynie prawdopodobnie od wieków. Mam tu na myśli traktowanie osoby pacjenta jako całości, we wszystkich jej wymiarach. Z drugiej strony zmiana polega na tym, że dowody na taki sposób myślenia są od dekady w najlepszych naukowych czasopismach psychiatrycznych. Sposób myślenia traktowany niekiedy jako wyłącznie idealistyczne założenie staje się udowodnioną naukowo wiedzą.
W tym aktualnym rozumieniu:
-zaburzenia depresyjne mogą rozpoczynać się „od strony” psychicznej, jako reakcja na stres, utratę, negatywne zdarzenia życiowe a nawet „tylko” subiektywne spostrzeganie sygnałów i relacji z innymi ludźmi [1] i następnie indukować powstawanie zmian somatycznych (np. poprzez uruchomienie procesów zapalnych, wzrost przepuszczalności nabłonka jelitowego i inne mechanizmy)
- zaburzenia depresyjne mogą być indukowane przez procesy zapoczątkowane w ciele, które następnie przenoszą swój wpływ na mózg i psychikę. Klasyczną, dobrze znaną taką sytuacją jest występowanie depresji u osób, którym podawany jest interferon α, spośród których nawet do 45% rozwija objawy depresyjne. Tu ścieżka biegnie od substancji zaangażowanej w procesy zapalne do powstawania depresji. [2,3]
- istnieje ewolucyjnie uwarunkowane powiązanie pomiędzy stresem psychologicznym, depresją, aktywacją układu immunologicznego i powstawaniem insulinooporności, co z kolej ma wpływ na powstawanie zaburzeń w wielu narządach i całości systemu biologicznego jakim jest człowiek [4]
W związku z tym staje się jasne i oczywiste, że prawidłowe leczenie, a niekiedy nawet jakiekolwiek leczenie zaburzeń somatycznych w przypadku gdy jednocześnie u tego samego pacjenta występuje depresja (i/lub zaburzenia lękowe) nie będzie mogło być w pełni skuteczne i będzie powikłanewiększąilością negatywnych zdarzeń, jeśli w leczeniu nie uwzględni się skutecznej terapii w sferze psychicznej.
W związku z tym w sytuacjach nie podejmowania leczenia depresji w sytuacji jednoczesnego prezentowania przez pacjenta objawów depresji i chorób somatycznych prowadzi do [5,6,7,8,9]:
- przewlekłości lub nawrotów chorób somatycznych
- większej ilości zużywanych środków(ponawiane wizyty, badania diagnostyczne, większe zużycie leków)
- większej ilości powikłań chorób somatycznych
- zwiększonej śmiertelności chorych
Aktualna praca powstała na podstawie przewodnika opublikowanego w 2014 roku [10], dostępnego zarówno w oryginalnej publikacji jak i w formie reprintu.
Zagadnienia
Rozmowa z osobą ciepiącą na depresję (i inne zaburzenia z kręgu depresyjno lękowego) powinna przebiegać według pewnych specyficznych zasad – musi być z jednej strony jasna i wiarygodna (oraz zgodna z wiedzą medyczna) a z drugiej musi uwzględniać pewien specyficzny tym wrażliwości i typowe, prawdopodobne odpowiedzi emocjonalne tych osób.
Toteż prowadzenie skutecznego leczenia jest zarówno pochodną wiedzy na temat chorób jak i różnorodnych umiejętności i kompetencji lekarza, zarówno tych związanych z praktycznym zastosowaniem posiadanej wiedzy (wdrażaniem ich w konkretnej sytuacji klinicznej) jak i tych, których istotą jest nawiązanie przymierza terapeutycznego z pacjentem, okazanie zainteresowania, zrozumienia, zindywidualizowanego potraktowania, czasami empatii, a czasami przedstawienia stanowczych zaleceń co do dalszego postępowania.
W związku z tym w rozmowie z pacjentem warto myśleć o tym co się mówi i jak będzie to odebrane przez rozmówcę i próbować przewidywać możliwe warianty odpowiedzi oraz dające się przewidzieć skutki takiej interakcji. Po zyskaniu pewnego doświadczenia zawodowego lekarz zadając pytanie diagnostyczne lub proponując leczenie jest w stanie przewidywać pewną pulę możliwych odpowiedzi i reakcji pacjenta. To przewidywania wynikające z doświadczenia (uczenia się) pozwala z kolej na to aby próbować uzyskać pożądane z punktu widzenia skuteczności leczenia postawy, nastawiania i zachowania pacjenta odpowiednim prowadzeniem rozmowy przez lekarza. Jeśli lekarz w trakcie kontaktu osiąga pewne dostrojenie w kontakcie z pacjentem, wtedy szansa na uzyskanie dobrej współpracy w leczeniu i przestrzeganie przez pacjenta zaproponowanych mu zaleceń jest większa. W efekcie rośnie efektywność lekarza zarówno subiektywne w ocenie pacjenta jak i obiektywne w znaczeniu skuteczności prowadzonego przez niego leczenia.
Te możliwości przewidywania sytuacji oraz dostrajania się w kontakcie z pacjentem nie są czymś równomiernie rozłożonym w całym przekroju wiedzy medycznej. W jednej sytuacji klinicznej mogą być większe, w innej mniejsze. Są pola na których lekarz czuje się pewniej, są takie, gdzie subiektywne poczucie posiadanych kompetencji jest niższe. Są takie obszary wiedzy medycznej w której myślenie lekarza jest bardzo klarowne i racjonalne, są takie w których czynniki emocjonalne, takie jak niepewność, obawa, czasami złość, a czasami poczucie bezradności wpływają zakłócająco na jasność myślenia, osądu i podejmowania decyzji. Takimi problemowymi dla każdego lekarza polami mogą być te obszary medycyny, które wykraczają poza podstawowy kierunek jego specjalizacji oraz te obszary w których nasycenie trudnymi emocjami jest większe, a sfera „czysto medyczna” jest spychana na bok przez stany emocjonalne i afekty z którymi sam lekarz może mieć trudność tak w swoim własnym życiu jak i w radzeniu sobie z ich pojawianiem się u pacjentów. Taką sferą potencjalnych zakłóceń dla lekarzy podstawowej opieki zdrowotnej może być leczenie osób przejawiających problemy z kręgu psychiatrycznego, mających trudność w regulacji własnych emocji, osób z depresją, lękiem lub innymi zaburzeniami psychicznymi.
Problemy w rozpoznawaniu i leczeniu depresji
Co najmniej jeden na trzech pacjentów zgłaszających się do lekarzy podstawowej opieki zdrowotnej to osoba cierpiąca z powodu zaburzeń dotyczących sfery psychicznej [11]. Ta grupa pacjentów stanowi poważny problem ze względu na uporczywość i niespecyficzność objawów orazich nawrotowość, zwiększoną częstość wizyt, badań diagnostycznych i konsultacji specjalistycznych. Działania te często przynoszą ograniczone w swojej skuteczności i czasie trwania rezultaty, ponieważ nie są adresowane w kierunku podstawowego problemu pacjenta. Prowadzi to do poważnego zużywania finansowych i organizacyjnych zasobów systemu ochrony zdrowia. Może prowadzić do poczucia bezradności lekarza prowadzącego leczenie. Wielu pacjentów z problemami natury psychiatrycznej nie zgłosi się do psychiatry, bądź to z obawy przed stygmatyzacją („nie dam z siebie zrobić wariata”) lub ze względu na brak dostępności ewentualnie długie terminy oczekiwania na konsultację. Jeśli tak, pozostaną oni pozbawieni pomocy, pomimo poważnego cierpienia i dysfunkcji.
Dane z Wielkiej Brytanii przytaczane przez Barley’a i wsp. [12] mówią, że w tym kraju 90-95% pacjentów z depresją jest leczonych wyłącznie w ramach podstawowej opieki zdrowotnej. Badanie Roca i wsp. [11] wykonane w Hiszpanii wskazuje, że 53,6% osób zgłaszających się do lekarzy podstawowej opieki zdrowotnej ujawniało zaburzenia psychiczne, takie jak depresja (35.8%), lęk (25.6%) i zaburzenia pod postacią somatyczną (28,8%). W innych badaniach wykonanych z zastosowaniem tej samej metody (PrimaryCare Evaluation of MentalDisorders, PRIME-MD) wskazują, że w Belgii dotyczyło to 42.5% pacjentów (w tym 31% depresja, 19% zaburzenia lękowe, 18% zaburzenia pod postacią somatyczną a 10,1% problemy związane z nadużywaniem alkoholu).
Jednak pomimo tak wysokiego rozpowszechnienia depresji w praktyce lekarzy podstawowej opieki zdrowotnej, jej leczenie może nastręczać poważnych trudności. [13] Te trudności mogą leżeć po obu stronach, zarówno pacjentów jak i lekarzy.
Po stronie pacjenta może być obecne oczekiwanie szybkiej i skutecznej pomocy w leczeniu konkretnego problemy somatycznego. W wielu wypadkach pacjent może bać się przyznać do problemów emocjonalnych lub może ich u siebie po prostu nie rozpoznawać uważając że wszystkie jego objawy wynikają z choroby somatycznej, może nie chcieć uzyskać etykietki „psychicznego”. Jeśli objawy występujące u pacjenta wynikają z dającego się zdiagnozować zaburzenia stanu fizycznego (choroby, dysfunkcji), taką pomoc najczęściejon uzyskuje. Jeśli jednak ichpodłoże jej bardziej natury psychicznej, emocjonalnej, wynikającej z problemów życiowychi nie zostanie to adekwatnie nazwane i nie zostaną podjęte odpowiednie działania, może dojść do rozszczepienia się sytuacji na dwa nurty. Z jednej strony pacjent cierpi, z drugiej badania nie przynoszą adekwatnej diagnozy a leczenie odpowiedniej pomocy.Lekarz dostrzega, że problemy zgłaszane przez osobę leczoną wynikają z innego zakresu przyczyn niż te ściśle somatyczne.Może jednak obawiać się, nie umieć lub mieć innego rodzaju trudności w zakomunikowaniu tego pacjentowi, może więc próbować kontynuować dotychczasowe postępowanie nawet będąc świadomym jego ograniczonej skuteczności.
W innych sytuacjachpacjent może bać się przyjmowania leków psychotropowych, tego że dokumentacja medyczna dotycząca zaburzeń psychicznych może zostać ujawniona i zaszkodzić mu np. w pracy, może nie chciećbyć skierowanym do psychologa lub psychiatry. Może takżeuważać za niewłaściwe przekazywanie lekarzowi informacji o charakterze osobistym i prywatnym ( a wtedy lekarz nie wie co tak naprawdę jest przyczyną problemów pacjenta), lub mieć obawy przed odsłonięciem się emocjonalnym w trakcie wizyty, np. przed rozpłakaniem się, utratą kontroli emocjonalnej, nie umieć wprowadzić treści dotyczących samopoczucia psychicznego w trakcie wizyty („nie umiem o tym mówić”). Niekiedy przyczyna może być obawa, że lekarz zajmie się sprawami psychicznymi i poprzez to zmniejszy swoją uwagę co do choroby fizycznej oraz obawa przed byciem gorszym w oczach lekarza jeśli oceni on, że dolegliwości mają charakter psychiczny.W przypadku osób w wieku podeszłym ważną kwestią jest spostrzeganie wszystkich dolegliwości, także psychicznych, w kontekście chorób somatycznych i wyjaśnianie każdej skargi wyłącznie na poziomie istniejących chorób i działania leków. [14]
Lekarz możesugerować skierowanie do psychologa lub psychiatry, ale otrzymywać negatywnąodpowiedź pacjenta na te sugestie, albo kontynuować leczenie somatycznezdając sobie sprawę że nie jest ono w pełni adekwatne, ale czując się bezradny lub zastraszony.
Depresja może być spostrzegana przez lekarzy rodzinnych w dwóch kontekstach.[13]
• Po pierwsze jako normalna odpowiedź na wydarzenia życiowe takie jak: doznanie poważnych utrat w różnych sferach, izolacja społeczna, samotność, utrata rodziny, stres w pracy lub jej strata, bezrobocie i problemy finansowe, choroba somatyczna. Ten sposób widzenia depresji odnoszony jest często do osób w wielu podeszłym. Wiąże się on w wielu wypadkach z trudnościami w rozróżnieniu pomiędzy stresowymi wydarzeniami, a depresją, a poprzez to z trudnościami w postawieniu diagnozy i zainicjalizowaniu leczenia.
• Drugi sposób widzenia depresji, w kontekście biomedycznym, widzi depresję jako stan chorobowy odmienny od prawidłowych reakcji na wydarzenia życiowe i wiążący się z nierównowagą na poziomie mózgowym. Taki sposób konceptualizowania depresji może być łatwiej powiązany z inicjowaniem leczenia, także w grupie osób w wielu podeszłym.
Lekarze rodzinni mogą wykazywać trudności w rozpoznawaniu depresji (często nie w pełni świadome) zwłaszcza w sytuacji, gdy żywią poczucie, że nie mają nic do zaoferowania pacjentowi gdyby postawili diagnozę depresji. Osobiste nastawienia lekarzy mogą mieć tu także znaczenie, zwłaszcza gdy sami mają tendencje do oddzielania się od swoich problemów emocjonalnych lub czują się wobec nich bezradni.
Celem tej pracy jest wskazanie, że depresja ważnym problemem jest dla lekarzy podstawowej opieki zdrowotnejoraz dostarczenie narzędzia które może pozwolić na efektywne podejście do jej leczenia. Stąd artykuł ten jest próbą stworzenia praktycznego przewodnika postepowania z pacjentem z depresją.
Przewodnik:
PIERWSZA WIZYTA
Leczenie pacjenta zaczyna się jeszcze zanim pacjent wejdzie do gabinetu, w postaci nastawienia lekarza do określonych pacjentów i określonej problematyki. [15] Z pewna grupą pacjentów lekarz może czuć się pewnie i może ona wywoływać pozytywne emocje, z inną mniej pewnie i mogą pojawiać się emocje negatywne. Obie sytuacje mogą być problematyczne. Ważne jest aby zdawać sobie sprawę z własnych nastawień, emocji, reakcji, zwłaszcza typu odrzucenie, lek, złość. Samo zdawanie sobie sprawy ze stanu własnego umysłu i emocji, już ma wartość terapeutyczna wobec pacjenta. Pozwala wziąć te nastawienia i emocje pod uwagę i nie rozgrywać ich w relacji z pacjentem
1. Wskazówki wstępne:
• Jeśli nie czujesz się zbyt pewnie myśląc o rozpoczęciu leczenia osoby z depresją – po prostu uświadom to sobie, samo zdawanie sobie sprawy z faktu, że podejmowane działanie jest związane z poczuciem niepewności lub innymi emocjami może przywrócić kontrolę nad tymi emocjami. Wtedy będziesz miał(a) większą kontrolę nad swoimi słowami i zrachowaniami.
• Diagnozuj depresję tak jak diagnozujesz inne choroby przewlekłe, nadciśnienie, cukrzycę, chorobę niedokrwienną serca – uważnie, ale zdecydowanie. Ogólne zasady diagnozowania są takie same ja w innych dziedzinach medycyny. Są określone i jasne kryteria depresji, które sprawdzają się w praktyce klinicznej.
• Nie ma powszechnie stosowanych badan laboratoryjnych potwierdzających rozpoznanie depresji, mimo to postawienie takiej diagnozy jest możliwe w oparciu o jej objawy kliniczne
• Możesz posłużyć się w trakcie wizyty listą objawów depresji, widoczną dla Ciebie
• Zarówno pacjent, jak i lekarz w trakcie wizyty u specjalisty nie-psychiatry wiedzą, że leczenie depresji jest pewną cenną dodatkową umiejętnością lekarza podstawowej opieki zdrowotnej. Pozwala touznać istnienie potencjalnych problemów i złożoność sytuacji, które są nieodłącznym składnikiem leczenia osoby z depresja i ewentualnym występowaniem innych problemów zdrowotnych.
Tabela 1. Na możliwość wystąpienia depresji powinieneś zwrócić uwagę, jeśli w trakcie wizyty pacjent mówi:

Wskazówki:
• Pacjent który przychodzi do lekarza rodzinnego będzie raczej mówił o objawach cielesnych (somatycznych) ponieważ może uważać, że u lekarza takiej specjalności tak należy postępować.Dopiero zapytany może mówić o swoim samopoczuciu psychicznym. Nie zawsze będzie umiał nazwać treść swoich przeżyć psychicznych.
• Lekarz może obawiać się pytać o takie zagadnienia, np. z obawy, że taka wizyta zajmie więcej czasu. Jeśli jednak tego nie zrobi to i tak pacjent zajmie mu więcej czasu – w trakcie kolejnych wizyt i ponownych konsultacji.
• Nie można rozpoznawać depresji, zaburzeń lękowych i zaburzeń pod postacią somatyczną („somatyzacji”) jeśli skargi somatyczne pacjenta nie były najpierw prawidłowo zdiagnozowane. Jest to warunek bezpieczeństwa pacjenta.
• Jeśli pacjent jest apatyczny z powodu niedoczynności tarczycy, to najpierw trzeba zbadać i wyrównać czynność tarczycy, a potem dokonać ponownej oceny, czy jeszcze zostały jakieś niepokojące objawy dotyczące jego aktywności. Analogicznie nie można uważać skarg na „kłucia serca” za wynikających z nerwicy, jeśli nie przeprowadzono diagnostyki układu krążenia.
• Niekiedy pogorszenia samopoczucia psychicznego następują po infekcji, innych problemach zdrowotnych, przyjmowaniu niektórych leków, sytuacjach które naruszają równowagę immunologiczna pacjenta i indukują stan zapalny
• Na zwiększenia ryzyka depresji wpływają stany ogólnoustrojowe i związane z trybem życia. Może to być obniżenie poziomu witaminy D [16,17], niska dostępność czynników antyoksydacyjnych i wielonienasyconych kwasów tłuszczowych omega-3 w diecie, stany zapalne i inne problemy dotyczące przewodu pokarmowego [18], nieprawidłowa dieta, brak aktywności fizycznej. Te czynniki mogą wskazywać na większe ryzyko depresji i wymagać interwencji lekarza.
2. Jeśli pacjent mówi o którymś ze zjawisk opisanych w Tabeli 1, to zapytaj:
Tabela 2 Dodatkowe czynniki istotne dla postawienia diagnozy depresji

Po uzyskaniu tych informacji możemy zapytać o objawy zespołu depresyjnego.
Tabela 3. Objawy zespołu depresyjnego. Odpowiedzi Tak potwierdzają rozpoznanie depresji

Tabela 4. Ocena funkcji poznawczych, spożywania alkoholu, występowania myśli samobójczych, apetytu i masy ciała

Podsumowując odpowiedzi pacjenta na pytania zawarte w wyżej przedstawionych tabelach uzyskujemy w ten sposób bardzo wiele informacji:
- Czy pacjent spontanicznie zgłasza jakieś problemy TAK NIE
- Czy spełnia kryteria rozpoznania depresji TAK NIE
- Czy występują czynniki stresowe w życiu pacjenta? TAK NIE
- Czy są obecne myśli o dokonaniu samobójstwa? TAK NIE
- Czy pogarsza swój stan spożywaniem alkoholu? TAK NIE
Tabela 5 Przejawy pogorszenia funkcji poznawczych w depresji [20]:

1. Dokumentacja medyczna
Zagadnienia wymagające uwzględnienia w dokumentacji:
• Czy pacjent był leczony psychiatrycznie? Możliwe odpowiedzi:
„Pacjent dotychczas nie leczony psychiatrycznie.”
„Pacjent był leczony przed 2-ma laty przez psychiatrę z rozpoznaniem epizodu depresyjnego, przyjmował, lek przeciwdepresyjny z dobrym skutkiem.”
• Wywiad - skargi zgłaszane spontanicznie przez pacjenta
„Zgłasza smutek, przygnębienie, utratę zainteresowań i odczuwania satysfakcji, brak siły do działania, poczucie zmęczenia, zaburzenia snu, kilkakrotnie wybudza się w nocy, gorsze samopoczucie poranne, nerwowość, drażliwość, schudł 5kg w ciągu miesiąca”
• Stan psychiczny – wynik badania
„Nastrój obniżony. Napęd obniżony. Anhedonia. Sen płytki przerywany, wybudza się wcześniej niż poprzednio, gorsze samopoczucie poranne. Lęk, napięcie, drażliwość. Zaburzenia apetytu, utrata wagi. Bez myśli i tendencji samobójczych.”
• Diagnoza
Epizod depresji łagodny F32.0, umiarkowany F32.1, ciężki bez objawów psychotycznych F32.2
(jeśli jest to pierwsze rozpoznanie depresji w życiu pacjenta)
Zaburzenia depresyjne nawracające, epizod depresji łagodny F33.0, umiarkowany F33.1, ciężki bez objawów psychotycznych F33.2 (jeśli pacjent przybył już poprzednio depresję)
• Cała przykładowa notatka
Pacjent był leczony przed 2-ma laty przez psychiatrę z rozpoznaniem epizodu depresyjnego, przyjmował, lek przeciwdepresyjny z dobrym skutkiem. Zgłasza smutek, przygnębienie, utratę zainteresowań i odczuwania satysfakcji, brak siły do działania, poczucie zmęczenia, zaburzenia snu, kilkakrotnie wybudza się w nocy, gorsze samopoczucie poranne, nerwowość, drażliwość, schudł 5kg w ciągu miesiąca.
W badaniu nastrój obniżony, napęd obniżony, anhedonia. Sen płytki przerywany, wybudza się wcześniej niż poprzednio, gorsze samopoczucie poranne. Lęk, napięcie, drażliwość. Zaburzenia apetytu, utrata wagi. Bez myśli i tendencji samobójczych.
Zaburzenie depresyjne nawracające, epizod depresji umiarkowany F33.1
Sytuacje w których wskazane jest zaproponowanie pacjentowi konsultację psychiatry i należy stanowczo nalegać na nią:
• Objawy są bardzo nasilone, trwają bardzo długo, pacjent jest w bardzo trudnej sytuacji życiowej – a więc kiedy depresja ma charakter ciężki lub jest wiele czynników pogarszających stan psychiczny i sytuację chorego. Depresja o nasileniu ciężkim powinna być leczona przez psychiatrę. Natomiast jeśli jest dużo aktualnych czynników stresowych samo leczenie farmakologiczne może nie być wystarczające, pacjent może wymagać różnorodnych oddziaływań terapeutycznych wielu specjalistów
• Jeśli pacjent mówi o myślach samobójczych, albo spontanicznie, albo możemy o nie zapytać.Występowanie myśli i tendencji samobójczych stwarza zagrożenie dla pacjenta, powinno być ocenione przez specjalistę psychiatrę.
• Jeśli pacjent pije dużo alkoholu i podejrzewasz, że oprócz depresji może być uzależniony od alkoholuPacjent powinien być leczony w ramach leczenia odwykowego, lub przez specjalny zespół specjalistów dla osób z „podwójną diagnozą” (depresja plus alkohol = podwójna diagnoza)
• Jeśli pacjent mówi, że były w jego życiu okresy kiedy czuł się super, był nadmiernie aktywny, łatwo kontaktował się z ludźmi, miał tysiące pomysłów i nadmiar energiiMożemy w takiej sytuacji podejrzewać że cierpi on na chorobę afektywną dwubiegunową („psychozę maniakalno-depresyjną”)
2. Po postawieniu diagnozy druga część rozmowy poświęcona jest zaproponowaniu leczenia. Ta część wizyty także ma swoje etapy.
UWAGA
3. Jeśli chodzi o proponowanie i wdrążenie leczenia lekami przeciwdepresyjnymi, nie należy prowadzić rozmowy pospiesznie i pod presję. Pacjent musi mieć czas aby oswic się zmyśla o takim leczeniu i porozmawiać o tym z lekarzem.
• Najczęściej nie sprawdza się postępowanie polegające na natychmiastowym zaproponowaniu pacjentowi leczenia farmakologicznego w postaci sformułowania „to ja Panu/Pani dam lek na depresję”. Dzieje się tak ponieważ pacjent musi przemyśleć i ewentualnie zaakceptować decyzję o przyjmowaniu leku i musi mieć na to czas i przestrzeń psychiczną.
• Jeśli lekarz dysponuje czasem w trakcie wizyty to w niektórych sytuacjach, jeśli widzi że pacjent ma wątpliwościmoże powtórzyć listę objawów depresji, mówiąc:
„Typowe książkowe objawy depresji to:smutek, przygnębienie, brak odczuwania przyjemności i satysfakcji, brak motoru, napędu do działania, zaburzenia snu, najczęściej sen przerywany, wybudzanie się w ciągu nocy i wczesne budzenie, złe samopoczucie poranne, lęk napięcie i drażliwość. Które z tych objawów występują u pana? Czy to się zgadza z pana własnym doświadczeniem?”
• Jeśli pacjent potwierdza większość objawów, i sam skonfrontuje się z tą listą, to jego pewność co do postawionej diagnozy będzie większa i może korzystnie wpłynąć nadalszą współpracę w leczeniu
• Celem tej części rozmowy jest uzyskanie wewnętrznego przekonania pacjenta, co do prawidłowości postawionej u niego diagnozy i konieczności podjęcia leczenia
W takiej sytuacji należy poinformować pacjenta o postawionej diagnozie, w sposób jednoznaczny, ale umiejętny. Przykładowo:
„Większość objawów wskazuje na to, że ma pan depresję”
lub
„Tak jak o tym rozmawiamy, wygląda na to, że ma pan wiele objawów depresji, że to jest depresja”
Zaproponowanie postepowania terapeutycznego powinno być poprzedzone zapytaniem pacjenta o preferowane przez niego sposoby leczenia. Pytanie o leczenie:
„Są dwa sposoby leczenia depresji, leki i psychoterapia. Sposoby te nie wykluczają się nawzajem, a najczęściej wspomagają swoje działanie. Czy ma pan jakieś preferencje co do sposobu leczenia?”
Jeśli pacjent poinformuje, że nie zgadza się na przyjmowanie leków, i może myśleć tylko o psychoterapii, wizycie u psychologa, że „nie wierzy w leki”, że „leki to szkodliwa chemia”– skieruj go do poradni zdrowia psychicznego, gabinetu psychologicznego, a jeśli nie znasz konkretnego miejsca poproś, aby poszukał pomocy z użyciem wyszukiwarki internetowej
można polecić następujące hasła:
- psychoterapia poznawczo-behawioralna CBT
- psychoterapia psychodynamiczna
- psychoterapia integracyjna (integratwna)
- psychoterapia depresji
- psychoterapia
Warto polecić stronę Stowarzyszenia Aktywnie Przeciwko Depresji: http://www.depresja.org/
Niekiedy może być pomocne, aby pacjent poszukał w Internecie i sam wypełnił w domu skalę depresji Becka (wystarczy że użyje wyszukiwarki internetowej – „skala depresji Becka”)
Takie postepowanie jest wskazane, ponieważ w wielu przypadkach w których pacjent boi się leków, nie akceptuje ich przyjmowania - to odrzuci je, nie wykupi recepty lub będzie miał nasilone „działania niepożądane” lub nie będzie współpracował w leczeniu.
Jeśli Pacjent akceptuje możliwość leczenia farmakologicznego (leki), to kolejnym pytaniem które powinno być zadane jest: „Czy zetknął się z lekami stosowanymi w depresji, coś o nich słyszał, brał je ktoś ze znajomych?
Takie pytanie pozwala uniknąć sytuacji w której proponujemy pacjentowi jakiś lek przeciwdepresyjny, a następnie okazuje się, że już go kiedyś przyjmował, ale nie był on skuteczny, lub zetknął się z danym lekiem, ale ma negatywne skojarzenia z nim związane.Jeśli pacjent odpowie że zetknął się z „tymi lekami” i np. znajomy „bardzo utył”, albo „leki mu nie pomogły”, „albo ktoś z rodziny to brał i popełnił samobójstwo” – to jest problem, który trzeba z pacjentem omówić (np. że nie po wszystkich lekach przeciwdepresyjnych występuje przyrost masy ciała, lub że jeśli jednej osobie nie pomogły leki, to nie znaczy, że nie będą skuteczne u innej osoby). Jeśli u pacjenta występują skojarzenia danego leku z samobójstwem kogoś znajomego lub członka rodziny, leku raczej nie powinno się stosować u tej osoby.
Należy zapytać pacjentki w wieku rozrodczym: „Czy istnieje taka możliwość, że jest pani aktualnie w ciąży.” Jeśli pacjentka jest w ciąży a wymaga leczenia depresji – powinna być skonsultowana przez psychiatrę
Należy wziąć pod uwagę schorzenia somatyczne pacjenta i aktualnie przyjmowane leki – w tym kontekście wiedza lekarza rodzinnego jest pełniejsza od wiedzy psychiatry.
Należy zwrócić uwagę na wymienione już wyżej czynniki: ewentualny niedobór witaminy D, pierwiastków (magnez), czynników antyoksydacyjnych i wielonienasyconych kwasów tłuszczowych w diecie oraz znaczenie ruchu fizycznego.
Zaproponowanie pacjentowi leku
Przykładowe sformułowanie; „Chciałbym panu zaproponować leczenie przeciwdepresyjne, proponuje taki lek….To jest lek stosowany w leczeniu depresji.”
W niektórych sytuacjach klinicznych można zaproponować na pewien okres także drugi lek, na przykład nasenny, jeśli lek przeciwdepresyjny nie ma takiego działania
Pozwoli to pacjentowi szybko odnieść korzyść z leczenia, zanim lek przeciwdepresyjny rozpocznie swoje działanie
Tym dodatkowym lekiem wcale nie musi być benzodiazepina, może to być na przykład niska dawka leku przeciwdepresyjnego o profilu działania nasennego
Należy poinformować pacjenta, że dodatkowy lek ten powinien być przyjmowany tylko w pierwszym okresie leczenia, a następnie powinien być odstawiony
Jeśli pacjent przyjmował już poprzednio lek przeciwdepresyjny, i lek ten okazał się skuteczny, zadanie jeśli chodzi o zaproponowanie leku jest znacznie ułatwione. Jeśli lek okazał się poprzednio skuteczny, szansa że także obecnie przyniesie pacjentowi korzyść jest wysoka. Można wtedy zaproponować leczenie tym samym lekiem, który okazał się skuteczny poprzednio
Natomiast jeśli pacjent przyjmował już poprzednio lek przeciwdepresyjny, i lek ten okazał się nie skuteczny, masz utrudnione zadanie – wskazana może być konsultacja psychiatry
Zaproponowanie leczenia tak aby pacjent chciał go przyjmować jest częścią pewnego procesu. To żadna sztuka powiedzieć: „niech Pan/Pani bierze ten lek”. Ale:
• trzeba też w pacjencie wzbudzić pozytywną motywację do leczenia i przekonanie co do jego słuszności
• trzeba zadbać o współprace w leczeniu – aby pacjent stosował się do zaleceń – nie wykupiona recepta i nie połknięte leki nie pomogą w leczeniu
Tabela 6. Informacje niezbędne do przekazania pacjentowi przy inicjowaniu leczenia przeciwdepresyjnego:

Należy zapytać, czy osoba której proponujemy lek ma obawy związane z proponowanym leczeniem. Takie postepowanie może być właściwe, ponieważ jeśli pacjent wyjdzie z wizyty z przekonaniem, że zaproponowano mu jakąś szkodliwą substancję- szanse na powadzenie leczenia zmniejszają się.
Tabela 7. Najczęstsze obawy i informacje które mogą być przekazane w odpowiedzi na nie

Należy zaproponować wizytę kontrolną w okresie 2-3 tygodni oraz jeśli istnieje taka możliwość poinformować, że jeśli pacjent źle poczuje się po lekach, może przerwać leczenie i zgłosić się ponownie. Sama świadomość takiej możliwości może mieć znaczenie terapeutyczne
Koniecznie należy napisać na kartce nazwę leku, dawkę zawartą w tabletce oraz szczegółowe dawkowanie. Należy wręczyć tą kartkę pacjentowi. Recepta plus kartka, nigdy sama recepta przy włączaniu nowego leczenia.
Jeśli lekarz dysponuje materiałami edukacyjnymi, może przekazać pacjentowi informator na temat depresji
Wybór leku przeciwdepresyjnego
Zasady leczenia depresji precyzują „Standardy leczenia farmakologicznego niektórych zaburzeń psychicznych” [21], które w odniesieniu do epizodu depresji i depresji nawracającej przedstawiają następujące zalecenia:
• „W zaburzeniach depresyjnych o umiarkowanym i głębokim nasileniu leczeniem z wyboru jest farmakoterapia za pomocą leków przeciwdepresyjnych. W łagodnej depresji […] leki przeciwdepresyjne są powszechnie stosowane, jednak niekiedy interwencje psychoterapeutyczne i psychospołeczne mogą być wystarczające. […] Warto zwrócić uwagę, że skuteczność leków przeciwdepresyjnych wzrasta wraz z nasileniem depresji, a u osób z łagodnymi objawami depresji farmakoterapia może być bardzo skuteczna.” [s.67-58]
• „Jak wynika z bardzo dużej liczny badan kontrolowanych i sporządzonych na ich podstawie metaanaliz, leki przeciwdepresyjne bez względu na mechanizm działania charakteryzują się podobnymi odsetkami poprawy, wahającymi się w granicach 50-75%, które są znacząco większe od placebo, oraz z reguły brakiem istotnej przewagi nad innymi lekami użytymi w roli komparatora. W 2009 roku ukazała się metaanaliza badań 12 leków przeciwdepresyjnych wskazująca, że najbardziej skuteczne leki przeciwdepresyjne to: sertralina, escitalopram, wenlafaksyna i mirtazapina – pierwsze dwa charakteryzują się najlepszą tolerancją”. [s.58]
• „Leki przeciwdepresyjne różnią się istotnie pomiędzy sobą pod względem działań niepożądanych. Może to determinować tolerancje leczenia i współpracę oraz przydatność danego leki u pacjentów ze współistniejącymi chorobami somatycznymi”. [s.58]
Tabela 8. Zasady leczenia depresji jednobiegunowej lekami przeciwdepresyjnymi [na podstawie 21]

Wskazówka praktyczna.
Dysponujemy aktualnie wieloma lekami przeciwdepresyjnymi należącymi do kilku grup wyodrębnionych na podstawie mechanizmów działania farmakologicznego. Taka sytuacja pozwala na pewną swobodę wyboru leku i dostosowania jego profilu działania do konkretnego pacjenta, jego objawów, kontekstu życiowego, oczekiwań wobec leczenia. Nie musimy się kierować wyłącznie podstawowym założeniem: zespół depresyjny – leczenie lekiem przeciwdepresyjnym. Mając wybór możemy uwzględnić kilka następujących zagadnień; jak wygląda klinicznie dany zespół depresyjny, jakie są główne dolegliwości subiektywne zgłaszane przez chorego, jakie zadania pacjent realizuje w życiu, i w związku z tym jakie jego funkcje psychiczne powinniśmy wspomóc, tak aby mógł te zajęcia nadal wykonywać lub do nich powrócić. A także jakie cele i oczekiwania wobec leczenia formułuje konkretna osoba, ponieważ jeśli działanie leku będzie z nimi zgodne mamy większą szansę na akceptację przyjmowanego leku i poprzez to na powodzenie terapii.
Jedną z przesłanek na podstawie których można dokonywać wyboru leczenia przeciwdepresyjnego jest ich wpływ na subiektywne przeżywanie osób leczonych wymiarach:
• Drażliwość, denerwowanie się z błahych powodów, nadwrażliwość na bodźce środowiskowe
• Utrata energii, motywacji, przeżywania pozytywnych emocji
Tabela 9. Dominujące skargi osoby z depresją i możliwe opcje leczenia farmakologicznego (na podstawie doświadczenia klinicznego)

Nowe leki przeciwdepresyjne (nie posiadają preparatów generycznych, wyższe ceny):
• Agomelatyna – nie powodujezblednięcia emocjonalnego, spłaszczenia emocji, przewraca także możliwość przeżywania emocji pozytywnych, radości, przyjemności (hedonię) [23]. Wymaga kontroli transaminaz przed rozpoczęciem i w trakcie leczenia
• Wortioksetyna – posiada udowodniony korzystny wpływ wobec pogorszenia funkcji poznawczych w depresji [19]
Leki przeciwdepresyjne o korzystnym działaniu wobec problemów ze snem to: trazodon, mirtazapina, mianseryna, agomelatyna. Leki te w niskich dawkach są stosowane w medycynie snu jako skuteczne leki promujące sen, w pełnych dawkach są lekami o działaniu przeciwdepresyjnym o korzystnym działaniu wobec procesów snu.
Inne zalecenia
Lista czynników które mogą mieć wpływ na samopoczucie psychiczne, w tym na nastrój i objawy lęku jest długa i stale się wydłuża. Na podstawie wiedzy i doświadczenia klinicznego lekarza oraz piśmiennictwa [24] zalecenia mogą obejmować kwestie dotyczące następujących zagadnień (przykładowo):
- witaminy D 3 (jest możliwe zobiektyzowanie poprzez badanie poziomu tej witaminy i suplementacje na podstawie uzyskanych wyników)
- wielonienasyconych kwasów tłuszczowych omega 3
- czynników antyoksydacyjnych jak flawonoidy, witamina E, witamina C
- pierwiastków: magnez, cynk, selen
- kwestii dietetycznych, jak spożywanie większej ilości produktów naturalnie fermentowanych (jogurty, kefiry) prebiotyków i probiotyków
- aktywności fizycznej
Co ważne w kontekście depresji jako stanu aktywacji odpowiedzi zapalnej, leki przeciwdepresyjne maja działanie immunomodulujące. [1,3]
4. Uwagi końcowe:
Zapewne masz mało czasu na pacjenta, ale:
• w miarę możliwości nie spiesz się, pacjent może potrzebować czasu na zaakceptowanie tego, że ma depresje i powinien przyjmować leki przeciwdepresyjne
• jeśli nie jesteś pewny(a)diagnozy, istnieje wiele czynników dodatkowo obciążających pacjenta wobec których nie wiesz jak postępować, nie jesteś pewien(a) jakie zalecenia pownienieneś(aś) zaproponować – postaraj się aby pacjent udał się do psychiatry
• zachowaj zdrowy rozsądek i własną ocenę sytuacji
• jeśli już masz doświadczenie z leczeniem depresji, opieraj się nam. Możesz wybieraćspośród leków, które już znasz, opierając się na podobieństwie obrazu klinicznego pacjentów, którym dany lek pomógł
• jeśli wybierasz lek którego dotychczas nie stosowałeś, powinieneś wiedzieć dlaczego to robisz (jak jest dodatkowa spodziewana korzyść dla pacjenta)
• zawsze weź pod uwagę kontekst sytuacji życiowej osobistej, rodzinnej pacjenta, jego celów życiowych w powiazaniu z celami leczenia. Depresje często można zrozumieć dopiero w tym kontekście – że, pacjent jest w trudnej sytuacji życiowej a leczenie może mu pomóc nie tylko w ustąpieniu objawów depresji, ale także w poradzeniu sobie z tą sytuacją .
• Jeśli jest taka możliwość, zaproponuje podjęcie psychoterapii w odpowiednim ośrodku. To może być bardzo ważna decyzja w całym życiu pacjenta.
• Bądź uważny, ale się nie bój. Pomyśl przede wszystkim co może być dobre dla Twojego pacjenta i w tym kierunku działaj.
Tabela 10. W rozmowie zadawaj pytania i informuj pacjenta z zachowaniem pewnego dystansu w wypowiedziach:

Tabela 11. Unikaj sformułowań:

Druga wizyta
Jest możliwych wiele sytuacji:
• pacjent informuje, o poprawie samopoczucia
• pacjent informuje, że czuję się bez zmian, w stosunku do okresu poprzedniej wizyty
• pacjent informuje, że czuje się gorzej niż w stosunku do okresu poprzedniej wizyty
• pacjent informuje że nie podjął leczenia
• pacjent informuje że podjął leczenie, ale je przerwał z jakichś względów (np. ze względu na objawy niepożądane)
Pacjent nie poinformuje, że odczuwa „poprawę w zakresie ustępowania zespołu depresyjnego”, może natomiast powiedzieć, że:
• mniej płaczę
• nie jest mi już tak smutno
• mam więcej energii do działania
• więcej się kontaktuje z ludźmi
• lepiej śpię
• częściej wychodzę z domu
• nie mam już tych lęków
• mniej się denerwuję, jestem spokojniejszy
Ważny jest czas leczenia.
Jak już pisano wyżej, jeśli pacjent nie odczuwa żadnych przejawów poprawy samopoczucia i/lub funkcjonowania po okresie 3-4 tygodni regularnego przyjmowania leku, szansa, że lek pomoże jest znikoma
Można to ocenić pod warunkiem, że:
• że stale przyjmował leki
• że nie pił w tym czasie alkoholu
• że nie wydarzyło się w tym czasie coś o dużym nasileniu stresu w życiu pacjenta
• nastawienie pacjenta do leczenia nie jest skrajnie negatywne
Poprawa w tym okresie nie jest pełna, bardziej chodzi o odpowiedź na pytanie, czy cokolwiek zmieniło się w pozytywnym kierunku w samopoczuciu pacjenta
Ważna jest ocena działań niepożądanych leczenia – jeśli są one nasilone, lub uciążliwe dla pacjenta – lek prawdopodobnie trzeba zmienić, ze względu na możliwy brak współpracy w długoterminowym leczeniu
Jeśli czas leczenia jest odpowiedni, ale:
• pacjent informuje, że czuję się bez zmian, w stosunku do okresu poprzedniej wizyty
• pacjent informuje że czuje się gorzej niż w stosunku do okresu poprzedniej wizyty
Lub jeśli
• pacjent informuje, że nie podjął leczenia
• pacjent informuje że podjął leczenie, ale je przerwał z jakichś względów (np. ze względu na objawy niepożądane)
Wskazane jest zaproponowanie pacjentowi konsultację psychiatry
Jeśli pacjent zgłasza poprawę samopoczucia
• należy omówić z nim na czym polega poprawa – ugruntuje to polepszone samopoczucie pacjenta, zwiększy nadzieję co do dalszej poprawy
• należy ustalić, jak duża jest ta poprawa i czy potrzebne jest zwiększenie dawki leku (jeśli lek jest stosowany w różnych dawkach); możesz zapytać: „A jak w procentach mógłby pan ocenić swoją zmianę samopoczucia?”
• należy omówić ewentualnie występujące działania niepożądane i ocenić, czy mogą się one przyczynić do ewentualnego samowolnego odstawienia leku
• pacjent powinien uzyskać informację o konieczności leczenia w dłuższym okresie czasu (kilku miesięcy); odstawienie leku jak tylko pacjent poczuje się lepiej wiąże się z dużym ryzykiem, że objawy depresyjne powrócą
Jeśli leczenie jest kontynuowane:
• zapytaj, czy pacjent ma jakieś dodatkowe pytania lub obawy co do dalszego leczenia
• poinformuj pacjenta, czy ma przyjmować lek w tej samej dawce czy ma ją zwiększyć
• jeśli zalecasz zwiększenie dawki, napisz pacjentowi zalecenia na kartce
• wypisz ilość leku konieczną do kolejnej wizyty
Na koniec, jak w różnych etapach można zaproponować konsultację psychiatry
JAK ZAPROPNOWAĆ wizytę u psychiatry:

Podsumowanie
Przedstawiony powyżej przewodnik prowadzenia rozmowy jest z cała pewnością daleki od doskonałości i nie obejmuje wszystkich możliwych sytuacji klinicznych oraz całego spectrum możliwych zaleceń i sposobów postępowania. Nie jest on także wynikiem pracy grupy ekspertów, która mogłaby być powołana do opracowania takiego narzędzia, lecz jest obdzwierciedlenim osobistych doświadczeń i stylu pracy autora. Może on być pomocny w wielu przypadkach pacjentów z łagodnym i umiarkowanym nasileniem epizodu depresyjnego, będzie natomiast mniej użyteczny w przypadkach depresji o nasileniu ciężkim, u pacjentów z nasilonymi myślami samobójczymi i/lub tendencjami samobójczymi, w przypadku depresji w przebiegu choroby afektywnej dwubiegunowej i zapewne w wielu innych, mniej typowych od opisanych w nim sytuacjach klinicznych. Przy wszystkich jednak tych zastrzeżeniach może stanowić użyteczne narzędzie w jednym podstawowym kontekście – na co zwracać uwagę diagnozując depresję i inicjując jej leczenie. Stanowić może w tym względzie nie tyle schemat rozmowy, lecz przewodnik po tematach, które mają znaczenie w takiej sytuacji klinicznej. Natomiast sama treść konkretnych wypowiedzi pacjentów którymi te zasygnalizowane tematy będą wypełnione może się bardzo różnić. Jak w każdej sytuacji klinicznej żaden przewodnik nie zastąpi własnego myślenia lekarza, doświadczenia życiowego i klinicznego i osądu przez niego danej konkretnej sytuacji w kontekście spotkania z indyuwidualną osobą pacjenta.
Piśmiennictwo:
1. Slavich G.M., Irwin M.R.: From stress to inflammation and major depressive disorder; a social signal transduction theory of depression. Psychol Bull, 2014;140(3): 774-815.
2. Udina M, Castellví P, Moreno-España J, et al: Interferon-induced depression in chronic hepatitis C: a systematic review and metaanalysis. J Clin Psychiatry 2012; 73:1128–1138
3. Kiecolt-Glaser J.K., Derry H.M., Fagundes C.P.: Inflammation: Depression fans the flames and feasts on the heat. Am J Psychiatr, 2015;172:1075-1091.
4. Straub R.H.: Insulin resistance, selfish brain, and selfish immune system: an evolutionarily positively selected program used in chronic inflammatory diseases. Arthritis Research& Therapy, 2014; 16 (suppl 2): 54.
5. Rymaszewska J., Dudek D.: Zaburzenia psychiczne w chorobach somatycznych. Praktyczne wskazówki diagnostyczne i terapeutyczne. Via Medica, Gdańsk, 2009.
6. Dudek D., Siwek M.: Współistnienie chorób somatycznych i depresji. Psychiatria 2007;4: 17-24.
7. Murawiec S., Grochowski M.: Choroby układu krążenia a leczenie przeciwdepresyjne. Family Medicine&PrimaryCareReview2006; 8: 429-434.
8. Murawiec S.: Depresja u osób z chorobą nowotworową. Rozpoznawanie i leczenie – aspekty praktyczne. OncoReview, 2012; 2: 201-208.
9. Murawiec S.: Depresja u pacjentów zakażonych HIV. W: Zaburzenia neuropoznawcze u pacjentów zakażonych HIV. Praktyczny przewodnik dla lekarzy. Materiały edukacyjne. AbbVie, Wydawnictwo MedicalEducation, Warszawa, 2013.
10. Murawiec S.: Praktyczny przewodnik diagnozy i leczenia zespołu depresyjnego dla lekarzy rodzinnych. Terapia, 2014; 2: 17-25.
11. Roca M., Gili M., Garcia-Garcia M., Salva J., Vives M., Campayo J.G., Comas A.: Prevalence and comorbidity of common mental disorders in primary care. J AffectDis, 2009;119:52-58.
12. Barley E.A.; Murray J., Walters P., Tylee A.: Managing depression in primary care: a meta-synthesis of qualitative and quantitative research from UK to identify barriers and facilitators. BMC Family Practice, 2011;12:47-57.
13. Bell R., Franks P., Duberstein P.R., Epstein R.M., Feldman M.D., Garcia E. F., Kravitz R.L.: Suffering in silence: Reasons for not disclosing depression in primary care. Ann Fam Med, 2011;9:439-446.
14. Davidson R.J., Begley S.: Życie emocjonalne mózgu. Wydawnictwo Uniwersytetu Jagiellońskiego, Kraków 2013; s.103-105.
15. Crumlish N., Kelly B.D.: Jak Myslą psychiatrzy. Psychiatr po Dypl, 2011;3: 8-20.
16. Spedding S.: Vitamin D and Depression: A systematic review and meta-Analysis comparing studies with and without biological flaws. Nutritiens 2014; 6: 1501-1518.
17. Anglin R.E.S., Samaan Z., Walter S.D., McDonald S.D.: Vitamin D deficiency and depression in adults: systematic review and meta-analysis. Brit J Psychiatry, 2013; 202: 100-107.
18. Rudzki L., Frank M., Szulc A., Gałęcka M., Szachta P., Barwinek D.: Od jelit do depresji – rola zaburzeń ciągłości bariery jelitowej i następcza aktywacja układu immunologicznego w zapalnej hipotezie depresji. NeuropsychiatrNeuropsychol 2012, 7, 2: 76-84.
19. Jarema M., Dudek D., Czernikiewicz A.: Dysfunkcje poznawcze w depresji – niedoszacowany objaw czy nowy wymiar? Psychiatr Pol, 2014; 48;1105-1116.
20. Murawiec S., Dudek D., Datka W.: depresja i zaburzenia funkcji poznawczych w opinii psychiatrów. Psychiatria, 2015; 12: 142-149.
21. Rybakowski J., Dudek D., Jaracz J.: Choroby afektywne. W: Jarema M.(red.): Standardy leczenia farmakologicznego niektórych zaburzeń psychicznych. ViaMedica, 2015, 55- 133.
22. Krysta K.: Bezpieczne i skuteczne stosowanie benzodiazepin w zaburzeniach psychiatrycznych i towarzyszących im innych schorzeniach. Psychiatria, 2014; 11: 9-14.
23. Harmer C.J., Bodinat de C., Dawson G.R., Dourish C.T., Waldenmaier L., Adams S., Cowen P.J., Goodwin G.M.: Agomelatine facilitates positive versus negative processing in healthy volunteer models. J Psychopharmacol, 2011; 25: 1159-1167.
24. Berk M., Williams L.J., Jacka F. N., O’Neil A.O., Pasco J.A., Moylan S., Allen N. B., Stuart A.L., Hayley A.C., Byrne M. L., Maes M.: So depression is an inflammatory disease, but where does the inflammation come from? BMC Medicine, 2013; 11:200.
Źródło:
dr n med. Sławomir Murawiec Centrum Terapii Dialog w Warszawie MB
dr n med. Sławomir Murawiec Centrum Terapii Dialog w Warszawie MB
Kategorie:
Zaburzenia psychiczne




