09.05.2021
Redaktor:
Iwona Konarska
Źródło: Neuropsychiatria i Neuropsychologia, 3-4/2020 vol. 15
https://www.termedia.pl/Neuropsychologiczna-interpretacja-zaburzen-wzrokowo-przestrzennych-i-psychomotorycznych-po-udarze-niedokrwiennym-mozdzku,46,42565,1,0.html
Neuropsychologiczna interpretacja zaburzeń wzrokowo-przestrzennych i psychomotorycznych po udarze niedokrwiennym móżdżku

Przeprowadzone badania potwierdzają tezę, że zawał móżdżku stwarza ryzyko wystąpienia zaburzeń funkcjonowania poznawczego w postaci deficytów wzrokowo-przestrzennych i psychomotorycznych, które wymagają uważnej oceny neuropsychologicznej.
Wstęp
Zawały móżdżku (cerebellar infarction) należą do relatywnie rzadko stwierdzanych zdarzeń klinicznych. Częstość ich występowania wynosi ok. 3% wszystkich udarów niedokrwiennych mózgowia. Pod względem etiologicznym przeważają zatory kardiogenne (Rabinstein i Resnick 2013), miażdżyca naczyń układu kręgowo-podstawnego (Calic i wsp. 2017) i zakrzepy tętnicy dolnej tylnej móżdżku (Cano i wsp. 2012; Edlow i wsp. 2008).
Diagnostyka różnicowa udaru niedokrwiennego móżdżku nie jest łatwa, ponieważ objawy często są opisywane jako międzyosobniczo zróżnicowane, niespecyficzne, a nawet klinicznie mylące i łatwe do przeoczenia podczas standardowego badania lekarskiego. Ponadto wielu chorych, bagatelizując lub błędnie interpretując odczuwane objawy, późno zgłasza się do lekarza. Konsekwencje bywają poważne, ponieważ zawałowi móżdżku towarzyszy niekiedy narastający, masywny i potencjalnie śmiertelny jego obrzęk, powodujący efekt masy z uciskiem na pień mózgu, a następnie szybkie wgłobienie (Rabinstein i Resnick 2013). Jak ustalili Calic i wsp. (2017), w przeciwieństwie do obrazu klinicznego udarów mózgu uszkodzenia naczyniopochodne móżdżku, zwłaszcza niewielkie i zlokalizowane w jego płacie tylnym, rzadko powodowały silne nudności, wymioty, zaburzenia chodu, ataksję kończyn czy dyzartrię. Co więcej, stan ogólny chorych po udarze niedokrwiennym poprawiał się szybciej w przypadku zawałów móżdżku niż mózgu. Przemijający charakter miały także zaburzenia funkcjonowania poznawczego po zawale móżdżku (Hokkanen i wsp. 2006). Inne opisy psychologicznych następstw naczyniopochodnych uszkodzeń móżdżku skłaniają jednak do ostrożniejszych prognoz. W pracy Schmahmanna (2019) sprawność psychiczna pacjentów po udarze móżdżku wolno wracała do normy nawet po remisji objawów neurologicznych, np. motorycznych w postaci ataksji, która częściej stanowiła objaw uszkodzenia przedniego niż tylnego płata móżdżku (Schmahmann i wsp. 2009; Stoodley i wsp. 2016). Wielu chorych opisanych przez Schmahmanna (2019), w tym praktycznie wszyscy z uszkodzeniem zlokalizowanym we wspomnianym płacie tylnym móżdżku, nadal zmagało się z rozmaitymi problemami psychicznymi. Ich najczęściej rezydualny przebieg opisali także Neau i wsp. (2000), którzy ponownie zbadali 13 chorych rok po zawale móżdżku z użyciem baterii popularnych testów neuropsychologicznych do pomiaru funkcji pamięciowych, wykonawczych, językowych i wzrokowo-przestrzennych. Profile deficytów poznawczych były przy tym heterogeniczne, czyli zindywidualizowane w sposób praktycznie uniemożliwiający określenie typowych deficytów.
Nieco wcześniej, pod koniec lat 90. XX w., deficyty natury psychicznej towarzyszące zespołom móżdżkowym usystematyzowali Schmahmann i Sherman (za: Schmahmann 2009, 2019), którzy po przebadaniu 20 pacjentów z wybiórczymi i etiologicznie zróżnicowanymi uszkodzeniami móżdżku zaproponowali umowną kategorię diagnostyczną móżdżkowego zespołu zaburzeń poznawczo-emocjonalnych (cerebellar cognitive affective syndrome – CCAS). Zespół mają współtworzyć cztery objawy:
– dysfunkcje wykonawcze, utrudniające planowanie i dokonywanie płynnych przełączeń myślowych;
– zdezorganizowany sposób rozwiązywania zadań wzrokowo-przestrzennych z towarzyszącym deficytem zapamiętywania wzrokowego;
– zaburzenia w sferze emocjonalno-osobowościowej, w tym rozhamowanie bądź spłycenie afektu;
– zaburzenia językowe w postaci anomii, aprozodii i agramatyzmu.
Zdaniem Schmahmanna i Sherman (za: Schmahmann 2009, 2019) powyższe objawy w sensie patopsychologicznym wynikają ze swoistej dysmetrii myślowej, czyli poznawczej, charakterystycznej także dla psychoz schizofrenicznych. Choć termin CCAS zyskuje coraz większą popularność (Ahmadian i wsp. 2019; Koziol i wsp. 2014), to hipoteza dysmetrii wydaje się znaczeniowo niejasna i dyskusyjna choćby dlatego, że psychozy nie są typowym objawem uszkodzenia móżdżku u dorosłych (Jodzio 2020).
Dotychczas scharakteryzowano głównie kliniczne i lokalizacyjne (anatomiczne) cechy CCAS, mniej zaś jego etiologię, trudno zatem ocenić diagnostyczną trafność, a tym samym przydatność omawianego zespołu w rozpoznawaniu i leczeniu udarów niedokrwiennych móżdżku. Pomimo rosnącego zainteresowania rolą móżdżku w regulacji złożonych, wyżej zorganizowanych zachowań człowieka (Buckner 2013; Koziol i wsp. 2014; Starowicz-Filip i wsp. 2013; Timmann i Daum 2007) oraz etiologią ich zaburzeń (Ahmadian i wsp. 2019; Jodzio i wsp. 2007; Jodzio 2020; Schmahmann 2009) w piśmiennictwie polskim jest niewiele prac ściśle poświęconych psychicznym następstwom udarów móżdżku (Bartczak i wsp. 2011), a wyniki badań prowadzonych za granicą są niespójne.
Przykładem mogą być odmienne poglądy na specyfikę i nasilenie zaburzeń funkcjonowania psychicznego oraz ich hipotetyczny związek z rozległością i lokalizacją zawałów móżdżku. Większych wątpliwości nie budzi jedynie sama epidemiologia omawianych zaburzeń, zaliczanych do częstych objawów udaru móżdżku. Zdaniem Hokkanena i wsp. (2006) przeważają łagodne i wybiórcze deficyty poznawcze, których predyktorem jest lateralizacja zawału móżdżku. Uszkodzeniom lewostronnym towarzyszyły bowiem deficyty wzrokowo-przestrzenne, a uszkodzeniom prawostronnym – deficyty pamięci słownej. Ponadto opisano przyczynowy związek zawału prawej półkuli móżdżku z rozwojem uogólnionych dysfunkcji wykonawczych, które utrudniały rozwiązywanie tak popularnych zadań, jak test nazw i kolorów Stroopa, test łączenia punktów i test (kodowania) symboli cyfr. Co więcej, dysfunkcje wykonawcze u niektórych chorych po udarze móżdżku zarówno niedokrwiennym, jak i krwotocznym współwystępowały z zaburzeniami pamięciowymi i wzrokowo-przestrzennymi. Cały obraz zaburzeń wydaje się przez to zindywidualizowany i heterogeniczny (Shin i wsp. 2017), prawdopodobnie ukształtowany także przez wielkość uszkodzenia móżdżku. Ostatnią hipotezę sformułowali Bolceková i wsp. (2017) na podstawie badań chorych z niedokrwieniem lub guzem móżdżku (odpowiednio 15 i 10 osób). Poziom funkcjonowania poznawczego określony neuropsychologicznie odwrotnie korelował z rozległością uszkodzenia móżdżku w obrazowaniu rezonansem magnetycznym (RM). Z kolei wyniki badań Neau i wsp. (2000) wskazały deficyty poznawcze wskutek rozmaitych zawałów móżdżku u ok. 90% chorych.
Kliniczna charakterystyka tych deficytów była relatywnie bogata, jednak niewiele różniła się w przypadku uszkodzenia odrębnych części móżdżku. Niektóre objawy przypominały zespół płata czołowego, inne zaś obraz uszkodzenia płata ciemieniowego mózgu. U nielicznych chorych stwierdzono depresję.
Zróżnicowane i niespójne oceny funkcjonowania psychicznego po udarze niedokrwiennym móżdżku skłaniają do twierdzenia, że współczesna diagnostyka zespołów móżdżkowych wymaga interdyscyplinarnego i kompleksowego podejścia (por. Koziol i wsp. 2014), które ułatwi wykrycie objawów istotnych dla jakości życia, kondycji psychicznej i codziennego funkcjonowania pacjentów. Do takiego ujęcia ściśle nawiązuje problematyka poniżej opisanych badań własnych.
Celem badań była neuropsychologiczna diagnostyka wybranych funkcji poznawczych u osób z wybiórczymi uszkodzeniami móżdżku pochodzenia naczyniowego. Zaplanowano badania procesów wzrokowo-przestrzennych i sprawności psychomotorycznej palców rąk we wczesnym okresie po jednostronnym udarze niedokrwiennym móżdżku (por. „Uczestnicy i procedura”). Zidentyfikowanie hipotetycznych zaburzeń poprzedzało ich wieloaspektową analizę, która koncentrowała się na dwóch hipotezach szczegółowych. Pierwsza dotyczy klinicznej charakterystyki zaburzeń poznawczych, w tym opisu ich rodzaju i nasilenia. Testowano hipotezę, że ocena całego profilu nieharmonijnie zaburzonych funkcji umożliwia identyfikację zarówno dominujących, niejako typowych objawów udaru móżdżku, jak i funkcji psychicznych słabiej zaburzonych oraz pozostających w normie.
Zweryfikowano też drugą hipotezę, zgodnie z którą lokalizacja poudarowych uszkodzeń móżdżku jest istotnym predyktorem klinicznie specyficznych zaburzeń funkcjonowania poznawczego w postaci deficytów wzrokowo-przestrzennych i psychomotorycznych. Innymi słowy, spodziewano się, że neuropsychologiczne następstwa wybiórczego uszkodzenia lewej bądź prawej półkuli móżdżku będą przynajmniej częściowo zróżnicowane. Mocno eksploracyjny charakter badań własnych nie pozwala przy tym na sformułowanie bardziej szczegółowych przewidywań.
Materiał i metody
Uczestnicy i procedura
W badaniach uczestniczyło 14 praworęcznych pacjentów (3 kobiety, 11 mężczyzn) po udarze niedokrwiennym móżdżku, którzy przebywali w Klinice Neurologii Dorosłych Gdańskiego Uniwersytetu Medycznego. Do badań dobierano kolejnych pacjentów przyjętych do kliniki, uwzględniając poniższe kryteria. U wszystkich chorych uszkodzenie miało charakter izolowany, tzn. ogniskowy i ograniczony do jednej półkuli móżdżku. U 7 chorych była to półkula lewa, u 7 prawa. Obecność i lokalizację uszkodzenia potwierdzano za pomocą konwencjonalnego RM i/lub tomografii komputerowej (TK). Do badań kwalifikowano wyłącznie osoby we względnie wczesnej fazie choroby. Badania przeprowadzano do 30. dnia od udaru, jednak nie wcześniej niż trzy doby po zachorowaniu. Jak bowiem wiadomo, uwidocznienie niewielkich ognisk zawałowych w badaniu TK zwykle nie jest możliwe w ciągu 24 godzin od wystąpienia objawów klinicznych. Z badań wykluczono chorych z uszkodzeniem struktur mózgowia innych niż móżdżek, a także pacjentów z wcześniej rozpoznanymi chorobami neurologicznymi i/lub psychicznymi. Średni wiek pacjentów oraz czas nauki szkolnej wynosiły odpowiednio 53,93 roku (SD = 10,63) oraz 12,57 roku (SD = 3,18).
Chorzy zostali poinformowani o celu badania i wyrazili na nie pisemną zgodę. Projekt otrzymał pozytywną opinię Komisji Etyki ds. Projektów Badawczych przy Instytucie Psychologii Uniwersytetu Gdańskiego (29/2020) (tab. 1). Grupę kontrolną stanowiło 28 praworęcznych osób zdrowych (7 kobiet, 21 mężczyzn). Średni wiek i czas nauki szkolnej wynosiły odpowiednio 56,71 roku (SD = 11,90) oraz 14,28 roku (SD = 3,03). Wyniki badania (wartości średnie i odchylenia standardowe) tej grupy posłużyły jedynie do przekształcenia wyników surowych w grupie klinicznej, tzn. ich transformacji na wyniki standaryzowane. Grupy nie różniły się istotnie pod względem płci (χ2 = 0,07, p = 0,79), wieku (t = 0,77, p = 0,45) i wykształcenia (t = 1,67, p = 0,11).
Metody
Procesy wzrokowo-przestrzenne zbadano przy użyciu testu figury złożonej (Complex Figure Test – CFT). Ze względu na dużą popularność testu ograniczono się jedynie do niezbędnego opisu. Skonstruowaną przez André Reya metodę spopularyzował Paul Osterrieth (Spreen i Strauss 1990; Strupczewska 1990). Zastosowanie figury polecane jest do badania percepcji wzrokowej, koordynacji wzrokowo-ruchowej oraz pojemności pamięci. Figurę o skomplikowanej strukturze skonstruowano z 18 elementów tak, że każdy z nich można narysować w sposób izolowany, jednak ułożenie ich w całość nie jest zadaniem łatwym, bo wymaga złożonej organizacji percepcyjnej i zdolności planowania. Każdy badany przerysowywał prezentowaną figurę (kopia) bez ograniczeń czasowych. Następnie, po upływie ok. 3 minut, proszono o przypomnienie figury (reprodukcja). Poprawność wykonania odzwierciedlały osobne wyniki uzyskane za kopię i reprodukcję z pamięci.
Ocenę sprawności, tzn. szybkości i kontroli psychomotorycznej palców rąk, umożliwił test tappingu (Finger Tapping Test – FTT), który zaczerpnięto z baterii neuropsychologicznej Halsteada-Reitana, stanowiącej jedną z najpopularniejszych metod testowej diagnostyki neuropsychologicznej (Christianson i Leathem 2004; Spreen i Strauss 1990). Polską wersję baterii przygotował zespół pod kierunkiem Danuty Kądzielawy (1990). Test tappingu mierzy szybkość izolowanych ruchów wykonywanych palcem wskazującym każdej ręki. Częstość takich ruchów na ogół zmniejsza się w wyniku uszkodzenia mózgu. Wykorzystując przyrząd do pomiaru tappingu, przeprowadzono dla każdej ręki pięć 10-sekundowych prób, przedzielonych 30-sekundową przerwą na odpoczynek. Przed rozpoczęciem testu każdy badany odbył krótkie ćwiczenie. Ręka osoby badanej, oparta na przegubie, spoczywała na przyrządzie do pomiaru tappingu, tak aby kciuk był z jednej strony, palec wskazujący na przycisku, a pozostałe palce z drugiej strony. Zgodnie z instrukcją podręcznikową badanego zachęca się, by stukał jak najszybciej. Wynik testu dla każdej ręki oddzielnie stanowiła średnia z 5 kolejnych ważnych prób, podczas których nie zdarzyły się żadne uchybienia proceduralne (np. palec ześlizgnął się z przycisku).
Analizę statystyczną wyników po ich uprzedniej standaryzacji przeprowadzono z użyciem pakietu IBM SPSS Statistics, wersja 26. Na wstępie podano statystyki opisowe z wartościami średnich i odchyleń standardowych w testach FTT i CFT. Następnie dla prób zależnych wykonano wewnątrzgrupową analizę wariancji (ANOVA) z powtarzanymi pomiarami i analizą wielokrotnych porównań średnich. Na koniec przeprowadzona została analiza wariancji z powtarzanym pomiarem w modelu mieszanym, który uwzględnia czynnik wewnątrzobiektowy i czynnik międzyobiektowy, zdefiniowany jako przynależność do danej podgrupy z jednostronnym uszkodzeniem móżdżku. Przewidziano dwie odrębne analizy dla każdego testu (FTT i CFT). Za poziom istotności statystycznej przyjęto p < 0,05.
Wyniki
Przeanalizowano cztery wcześniej zestandaryzowane wyniki uzyskane przez pacjentów w dwóch testach, tzn. FTT i CFT. Osobno zmierzono tapping w ręce prawej (FTT-P) i lewej (FTT-L). Ocena wykonania CFT uwzględniała kopię (CFT-K) i reprodukcję z pamięci (CFT-R). Wyniki jako zmienne zależne umieszczono na tej samej skali, która umożliwia ich porównanie i określenie całego profilu. Zmienną niezależną była lokalizacja (strona) uszkodzenia móżdżku. Na potrzeby niektórych analiz zdefiniowano czynnik wewnątrzobiektowy w postaci dwóch pomiarów za pomocą danego testu diagnostycznego (FTT, CFT). Wszystkie analizy statystyczne oparto na wynikach zestandaryzowanych (na podstawie wartości średnich i odchyleń w grupie osób zdrowych).
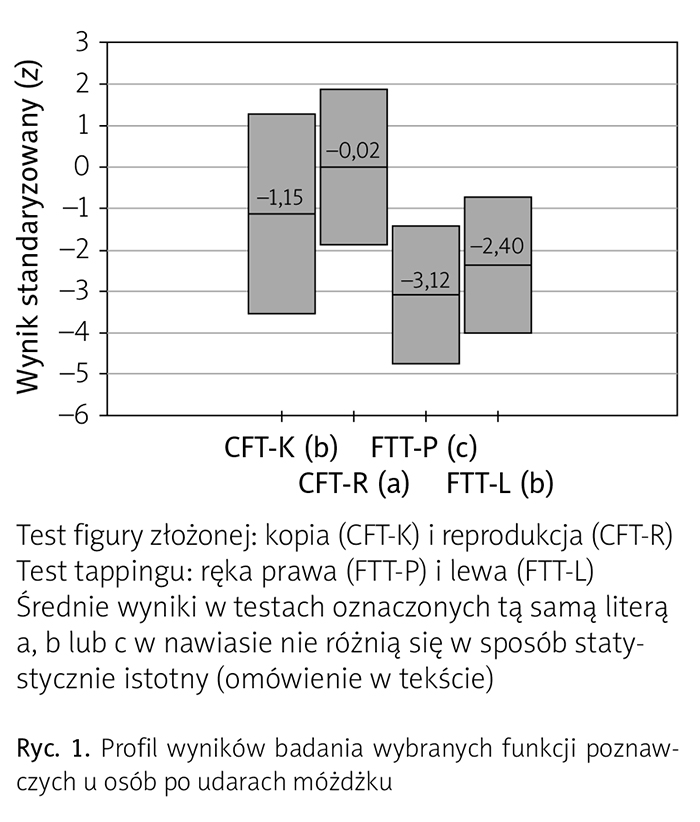
Tylko jeden pacjent uzyskał wszystkie wyniki w normie, ponieważ nie przekraczały one wartości minus jeden, czyli dolnej granicy dopuszczalnego odchylenia od średniej w grupie kontrolnej. Znamienne jest, że chory ten był najmłodszy (36 lat) i miał wykształcenie wyższe. Inny pacjent wadliwie rozwiązał jedynie CFT-R, pozostałe 12 osób uzyskało co najmniej dwa wadliwe wyniki, najczęściej w FTT. Tę prawidłowość w przekroju całej grupy chorych, wyrażającą się przewagą problemów z wykonaniem FTT, potwierdziła statystyczna analiza wyników testowych. Jednoczynnikowa analiza wariancji (ANOVA) z powtarzanym pomiarem (czynnikiem wewnątrzobiektowym na czterech poziomach) wykazała istotny efekt różnic pomiędzy wynikami (F(3,39) = 8,45, p < 0,01, η2 = 0,39). Na podstawie porównań wielokrotnych (analizy post hoc) określono wynik najniższy (FTT-P: M = –3,12, SD = 1,67), wynik najwyższy (CFT-R: M = –0,02, SD = 1,89), który mieścił się w normie, jak również dwa względem siebie statystycznie jednakowe wyniki „pośrednie” uzyskane w FTT-L (M = –2,40, SD = 1,64) i CFT-K (M = –1,15, SD = 2,42), które różniły się od dwóch pozostałych (ryc. 1).
W celu sprawdzenia, czy lokalizacja poudarowych uszkodzeń móżdżku wpływa na wykonanie testów (FTT, CFT) badających wybrane funkcje poznawcze, przeprowadzona została analiza wariancji z powtarzanym pomiarem w modelu mieszanym, który łączy schemat wewnątrz osób (czynnik wewnątrzobiektowy) ze schematem między osobami (czynnik międzyobiektowy). Wyniki w każdym teście przeanalizowano osobno. W przypadku FTT oceniono efekty główne czynnika międzyobiektowego (podgrupy chorych różniących się lokalizacją, czyli stroną uszkodzenia móżdżku), czynnika wewnątrzobiektowego na dwóch poziomach odpowiadających wynikom wykonania testu ręką prawą (FTT-P) bądź lewą (FTT-L), a także hipotetyczną interakcję obydwu czynników. Dwie porównane podgrupy (z uszkodzeniem lewo- bądź prawostronnym) wcześniej zrównoważono pod względem następujących zmiennych ubocznych: wielkości próby (po 7 osób w każdej podgrupie), wieku pacjentów (t = 0,12, p = 0,91) oraz ich formalnego wykształcenia wyrażonego liczbą lat nauki (t = –1,82, p = 0,10). Nie stwierdzono efektów głównych obu czynników (p = 0,091), za to ich istotną interakcję (F(1, 12) = 6,13, p < 0,05, η2 = 0,34).
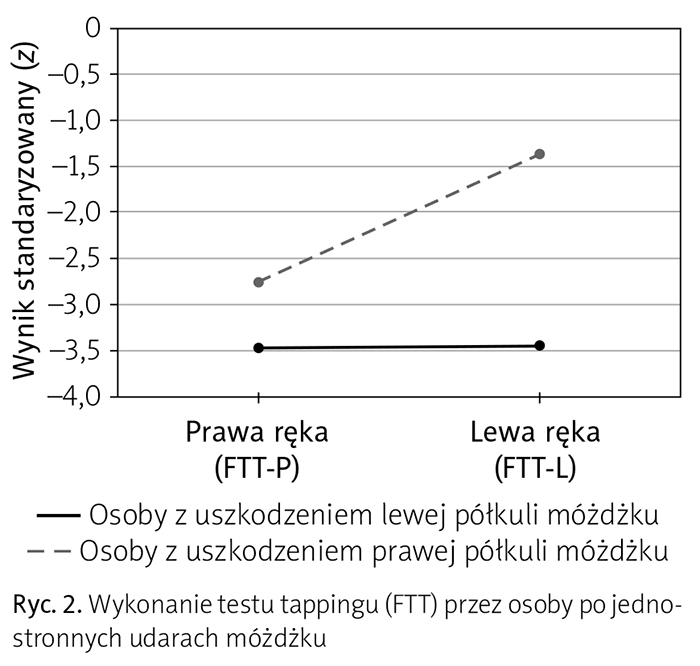
Można sformułować następującą prawidłowość: wpływ lokalizacji uszkodzenia móżdżku na zdolność tappingu okazał się wybiórczy, czyli złożony, ograniczał się bowiem jedynie do ręki lewej (FTT-L). U osób z uszkodzeniem lewej półkuli móżdżku wynik ten (M = –3,44, SD = 0,96) był istotnie niższy od wyniku osób z prawostronnym uszkodzeniem móżdżku (M = –1,36, SD = 1,54). Międzygrupowa różnica wyników badania ręki prawej (FTT-P) nie była statystycznie istotna. Analogicznie, w przeciwieństwie do uszkodzeń móżdżku po stronie prawej chorzy z uszkodzeniem po stronie lewej mieli jednakowe problemy z wykonaniem FTT zarówno lewą, jak i prawą ręką. Średnie wyniki odchylały się od normy o więcej niż 3,4 punktu (ryc. 2).
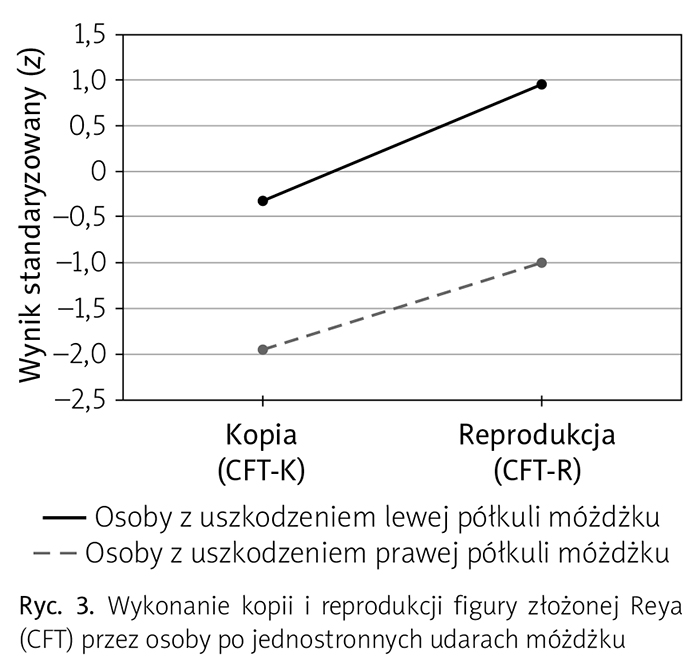
Badanie za pomocą CFT (p = 0,76) nie wykazało interakcji między omówionymi czynnikami. Efekty główne obu czynników osiągnęły poziom trendu zbliżonego do statystycznej istotności (ryc. 3). Zaobserwowane tendencje zasługują na uwagę z powodu relatywnie małej liczby zbadanych pacjentów po izolowanych i jednoznacznie zlokalizowanych udarach móżdżku, które w praktyce klinicznej są rozpoznawane znacznie rzadziej od udarów mózgu. Efekt główny podgrupy (czynnika międzyobiektowego) ilustruje wpływ lokalizacji uszkodzenia móżdżku na oba wyniki wykonania CFT. Z testem tym lepiej poradzili sobie chorzy z uszkodzeniem lewej półkuli móżdżku – uzyskali prawidłowe wyniki za kopię (CFT-K: M = –0,34, SD = 0,80) i przypomnienie (CFT-R: M = 0,95, SD = 1,35), w przeciwieństwie do pacjentów z uszkodzeniem półkuli prawej, których wyniki za CFT-K (M = –1,95, SD = 3,24) i CFT-R (M = –1,00, SD = 1,92) były niższe (F(1, 12) = 3,63, p = 0,08, η2 = 0,230). Z kolei efekt główny czynnika wewnątrzobiektowego na dwóch poziomach w postaci CFT-K i CFT-R oznacza w obu podgrupach większe trudności z kopiowaniem (przerysowywaniem) figury testowej aniżeli jej późniejszym przypominaniem (F(1, 12) = 4,02, p = 0,06, η2 = 0,25).
Dyskusja
U zdecydowanej większości pacjentów (13 z 14), którzy zostali zbadani neuropsychologicznie po izolowanym, niedawno przebytym udarze niedokrwiennym móżdżku, stwierdzono deficyty percepcji wzrokowo-przestrzennej i szybkości motorycznej palców rąk. Typowe były problemy z przerysowaniem skomplikowanej figury (CFT) i wykonywaniem pod presją czasu tzw. tappingu, czyli izolowanych, seryjnie zorganizowanych ruchów palcem wskazującym każdej ręki (FTT). W przeciwieństwie do publikacji opisujących subtelne i słabo zróżnicowane dysfunkcje poznawcze po udarze móżdżku (Hokkanen i wsp. 2006) badania własne wykazały ich specyficzną wybiórczość, a przynajmniej nieharmonijne nasilenie, które opisali także Neau i wsp. (2000). W obrazie klinicznym dominowało manualne spowolnienie (tappingu), szczególnie w ręce preferowanej, przy czym u wszystkich badanych była to ręka prawa. Stopień nasilenia tego objawu należy ocenić jako ciężki, ponieważ zestandaryzowane wyniki pacjentów w FTT odchylały się od normy (ustalonej na podstawie badania osób zdrowych) średnio o 2–3 punkty (ryc. 1), które na skali stenowej, zgodnie z metodologicznymi założeniami psychometrii (Brzeziński 1980), oznaczają najniższy poziom wykonania testu. Pierwotnie zaproponowana charakterystyka CCAS wydaje się zatem niepełna (Ahmadian i wsp. 2019; por. też „Wstęp”) i warto ją uzupełnić o szczegółową ocenę czynności manualnych, przynajmniej w diagnostyce zawałów móżdżku.
Z dokonanego przez Spreena i Strauss (1990) przeglądu badań wynika, że FTT w praktyce neuropsychologicznej należy do chętnie używanych technik wykrywania etiologicznie zróżnicowanej, a nawet klinicznie skąpoobjawowej patologii mózgu, w tym takiej, która zaburza również funkcje poznawcze, nie tylko czysto ruchowe. Spowolnienie sekwencyjnych ruchów palca wskazującego może bowiem wynikać z dezintegracji wyższej zorganizowanych procesów nerwowych, sterujących uwagą dowolną, samokontrolą, dynamiką myślenia czy nabywaniem wprawy podczas uczenia się proceduralno-ruchowego. Jak wiadomo, móżdżek dokonuje komparacji ruchu zaplanowanego, dzięki czemu koryguje ewentualne błędy działania. W sensie psychologicznym kontrola dowolnych ruchów przez móżdżek wymaga wyczucia czasu ich trwania i sekwencyjnie zorganizowanego przebiegu. Dzięki móżdżkowi również bodziec wzrokowy zostaje we właściwym momencie zintegrowany z reakcją ruchową (Jodzio 2011). Co interesujące, objawy wykrywane za pomocą FTT w różnych populacjach pacjentów bywają obustronne nawet przy ogniskowych uszkodzeniach tylko jednej półkuli mózgu. Badania własne poniekąd potwierdziły tę tendencję, przy czym bardziej jednoznacznie w przypadku chorych z lewo- niż prawopółkulowym uszkodzeniem móżdżku. Jedynie chorzy po lewostronnym zawale mieli jednakowo duże problemy z wykonaniem FTT ręką tak prawą, jak lewą (ryc. 2). Niemniej jednak interpretacja podobnych ustaleń nie jest prosta, odkąd wiadomo, że elementarne objawy móżdżkowe w praktyce neurologicznej, takie jak ataksja, drżenie zamiarowe czy obniżenie napięcia mięśniowego, są zwykle ipsilateralne, tzn. występują po stronie uszkodzonej półkuli móżdżku (Mazur i Nyka 1997). W świetle wyników badań Stoodley i wsp. (2016) w przebiegu parcjalnych zawałów móżdżku, ograniczonych do jednego z jego płatów, należy się spodziewać równie selektywnych zaburzeń o charakterze bardziej ruchowym (pogarszającym m.in. tapping) albo stricte poznawczym w zakresie samokontroli procesów przetwarzania informacji językowych i przestrzennych.
Przeprowadzone badania pokazały także inną, nieco bardziej wysublimowaną dysocjację, którą ilustruje zróżnicowana ocena stanu funkcji wzrokowo-przestrzennych zbadanych za pomocą CFT. Mianowicie rysunkowa kopia figury testowej była wadliwa, przy czym jej ocena tylko nieznacznie, tj. na poziomie zaburzeń lekkich, przekroczyła odchylenie standardowe od średniej uzyskanej przez osoby zdrowe (ryc. 1). Choć zaburzenia funkcji wzrokowo-przestrzennych na skutek patologii móżdżkowej zostały wielokrotnie udokumentowane (Jodzio i wsp. 2007; Molinari i wsp. 2004; Schmahmann 2019; Shin i wsp. 2017), to w przekroju analizowanych wyników (FTT-R, FTT-L, CFT-K, CFT-R) uwagę zwraca prawidłowo zreprodukowana (przypomniana) figura testowa (CFT-R). Ponowny rysunek wykonany z pamięci po kilku minutach świadczy o poprawnym przebiegu procesów konsolidacji świeżych śladów pamięciowych, przynajmniej wzrokowych. Konsolidacja zachodzi w hipokampach usytuowanych w płatach skroniowych mózgu, dlatego powszechnym objawem ich uszkodzenia jest zapominanie (Jodzio 2011). Najwięcej projekcji móżdżek wysyła jednak poprzez włókna do kory asocjacyjnej płatów czołowych, zwłaszcza okolicy przedczołowej (Schmahmann 2009), z którą współtworzy rozbudowaną pętlę neuronalną o dwukierunkowym przebiegu. Obejmuje ona drogi wychodzące z móżdżku i kierujące się przez wzgórze do kory mózgu, która z kolei przekazuje informacje do móżdżku za pośrednictwem mostu (Narkiewicz i Moryś 2001). Cały ten obwód, wskutek jego dowolnie zlokalizowanego uszkodzenia i anatomicznej dyskoneksji, łatwo może ulec funkcjonalnej dezorganizacji. Dlatego niektóre objawy uszkodzenia móżdżku, np. dysfunkcje wykonawcze, przypominają objawy uszkodzenia płatów czołowych mózgu (Jodzio 2011; Koziol i wsp. 2014). Warto wspomnieć, że płaty czołowe regulują nie tylko najbardziej złożone procesy psychiczne, lecz także czynności ruchowe człowieka, niezbędne do wykonania m.in. zadań typu FTT.
Całościową interpretację heterogenicznych, nieproporcjonalnie nasilonych zaburzeń wzrokowo-przestrzennych i psychomotorycznych ułatwiła analiza ich przyczynowego związku z lokalizacją poudarowych uszkodzeń móżdżku. Wpływ lokalizacji zawału na jego obraz kliniczny jest istotny i zarazem złożony, nie zachodził bowiem w jednakowy sposób w badaniach za pomocą odrębnych testów, tzn. FTT i CFT. Ocena spowolnienia manualnego uwidoczniła interakcję lokalizacji uszkodzenia móżdżku i ręki, na niekorzyść osób po zawale lewostronnym. Efekt międzygrupowy okazał się ponadto silniejszy w ręce lewej niż prawej (ryc. 2). Inny charakter miał związek lokalizacji (strony) uszkodzenia z wykonaniem CFT. Tym razem to chorzy z uszkodzeniem lewej półkuli móżdżku poradzili sobie lepiej niż osoby z uszkodzeniem po stronie prawej, ponieważ tylko ich wyniki mieściły się w normie (ryc. 3). Na tej podstawie zdezorganizowany sposób rozwiązywania zadań wzrokowo-przestrzennych z towarzyszącym deficytem zapamiętywania wzrokowego trudno uznać za obligatoryjny objaw CCAS. Podobne konkluzje sformułowali Molinari i wsp. (2004) na podstawie badań 39 pacjentów z uszkodzeniem móżdżku o mieszanej etiologii. Chociaż większość chorych miała problemy wzrokowo-przestrzenne w postaci niezdolności dokonywania wyobrażeniowych rotacji, np. podczas rozwiązywania podtestu „klocki” ze skali inteligencji Wechslera (por. Spreen i Strauss 1990), to deficyty przestrzenne były mniej nasilone niż dysfunkcje wykonawcze.
W świetle przeprowadzonych analiz omawiane zaburzenia wzrokowo-przestrzenne były charakterystyczne dla uszkodzeń prawej półkuli móżdżku. Zgodnie z ustaleniami innych badaczy (Bartczak i wsp. 2011; Marien i wsp. 2001) prawostronnym uszkodzeniom móżdżku towarzyszą przede wszystkim zaburzenia werbalne i językowe, przypominające objawy uszkodzenia prawej półkuli mózgu. Ich nieprzypadkowy rozwój ma wynikać z tzw. skrzyżowanej diaschizy móżdżkowo-mózgowej (Bartczak i wsp. 2011; Hokkanen i wsp. 2006; Pietrzykowski i wsp. 1997), powodującej ustanie fizjologicznych procesów wzajemnego pobudzania i hamowania się móżdżku oraz mózgu. Innymi słowy, uszkodzenie móżdżku tłumi aktywność psychologicznie strategicznych ośrodków mózgowych, ale najczęściej po stronie przeciwnej do miejsca uszkodzenia. Ta interpretacja nie wyjaśnia jednak patomechanizmu wszystkich stwierdzonych objawów zawału móżdżku, choćby silnego i w dodatku oburęcznego spowolnienia sekwencyjnych ruchów palca wskazującego po lewostronnym zawale móżdżku. Wyjaśnienie tej kwestii ograniczające się do koncepcji asymetrii funkcjonalnej półkul mózgowych współcześnie należy ocenić jako zbyt uproszczone (Mroziak 1992), szczególnie w obliczu złożonej, niejednoznacznej i czasowo zmiennej symptomatyki, jaką powszechnie przypisuje się udarowi niedokrwiennemu móżdżku (Rabinstein i Resnick 2013). Obok diaschizy i szerzej rozumianych objawów neurodynamicznych w patogenezie objawów móżdżkowych nie można wykluczyć bardziej specyficznych i zróżnicowanych wpływów w wyniku zniszczenia określonych, psychologicznie wyspecjalizowanych struktur móżdżku, które samodzielnie bądź poprzez liczne połączenia z niemal całym mózgowiem (Schmahmann 2009) wybiórczo modulują aktywność psychiczną w jej różnych przejawach. Kwestia ta w przeprowadzonych badaniach nie została wyjaśniona z powodu ograniczonej do 14 chorych grupy klinicznej. Wnioski z wykonanych badań należy zatem ostrożnie ekstrapolować na większą populację pacjentów, która obejmie także chorych po krwotocznych lub mieszanych incydentach naczyniowo-mózgowych.
Wnioski
Przeprowadzone badania potwierdzają tezę, że zawał móżdżku stwarza ryzyko wystąpienia zaburzeń funkcjonowania poznawczego w postaci deficytów wzrokowo-przestrzennych i psychomotorycznych, które wymagają uważnej oceny neuropsychologicznej. Stopień nasilenia tych deficytów był zróżnicowany – od lekkiego do ciężkiego, przy czym najwięcej problemów sprawiał chorym tzw. tapping, czyli szybkie wykonywanie palcem wskazującym serii izolowanych ruchów. Dołączały się na ogół łagodne zaburzenia wzrokowo-przestrzenne obserwowane podczas przerysowywania złożonej figury testowej. Ponowny rysunek wykonywany z pamięci po kilku minutach wykluczał już jednak zaburzenia pamięci świeżej wzrokowej – nie są one zatem typowym objawem tzw. móżdżkowego zespołu zaburzeń poznawczo-emocjonalnych, przynajmniej w przebiegu wybiórczych zawałów móżdżku.
Kliniczną heterogeniczność stwierdzonych objawów odzwierciedlają różnice indywidualne, których predyktorem okazała się lokalizacja zawału móżdżku. Zaburzenia wzrokowo-przestrzenne były charakterystyczne tylko dla uszkodzeń prawej półkuli móżdżku, natomiast oburęczne spowolnienie i dezorganizacja ruchowa palców rąk wystąpiła po zawale zarówno lewej, jak i prawej półkuli móżdżku. Zawałowi lewostronnemu towarzyszyły przy tym najcięższe zaburzenia motoryczne. Patomechanizmu zaburzeń poznawczych w całości nie można interpretować jako skrzyżowanej diaschizy móżdżkowej, czyli wtórnej dysfunkcji mózgu spowodowanej przeciwległym zawałem móżdżku.
W kolejnych badaniach warto się skupić na poszukiwaniu konfiguracji objawów specyficznych dla schorzeń móżdżku danego typu, np. zwyrodnieniowego czy naczyniowego. Diagnostyka neuropsychologiczna dostarczy ważnych wskazówek różnicowych, ułatwiających interpretację indywidualnej zmienności objawów także w przebiegu udaru móżdżku, w tym jego hipotetycznego podobieństwa do etiologicznie pokrewnych zaburzeń, określanych ogólnym mianem naczyniopochodnego osłabienia funkcjonowania poznawczego (vascular cognitive impairment), otępienia naczyniowego (vascular dementia) czy otępienia poudarowego (post-stroke dementia) (Barbay i wsp. 2017; Gorelick i wsp. 2016).
Piśmiennictwo
1. Ahmadian N, van Baarsen K, van Zandvoort M i wsp. The cerebellar cognitive affective syndrome – a meta-analysis. Cerebellum 2019; 18: 941-950.
2. Barbay M, Taillia H, Nedelec-Ciceri C i wsp. Vascular cognitive impairment: advances and trends. Rev Neurol 2017; 173: 473-480.
3. Bartczak E, Marcinowicz E, Kochanowski J. Zaburzenia funkcji poznawczych w udarze móżdżku a skrzyżowana diaschiza – opis przypadku. Aktualn Neurol 2011; 11: 18-22.
4. Bolceková E, Mojzeš M, Van Tran Q i wsp. Cognitive impairment in cerebellar lesions: a logit model based on neuropsychological testing. Cerebellum Atax 2017; 4: 13.
5. Brzeziński J. Elementy metodologii badań psychologicznych. Państwowe Wydawnictwo Naukowe, Warszawa 1980.
6. Buckner RL. The cerebellum and cognitive function: 25 years of insight from anatomy and neuroimaging. Neuron 2013; 80: 807-815.
7. Calic Z, Cappelen-Smith C, Cuganesan R i wsp. Frequency, aetiology, and outcome of small cerebellar infarction. Cerebrovasc Dis Extra 2017; 7: 173-180.
8. Cano LM, Cardona P, Quesada H i wsp. Cerebellar infarction: prognosis and complications of vascular territories. Neurol 2012; 27: 330-335.
9. Christianson MK, Leathem JM. Development and standardisation of the computerised Finger Tapping Test: comparison with other finger tapping instruments. NZ J Psychol 2004; 33: 44-49.
10. Edlow JA, Newman-Toker DE, Savitz SI. Diagnosis and inicial management of cerebellar infarction. Lancet Neurol 2008; 7: 951-964.
11. Gorelick PB, Counts SE, Nyenhuis D. Vascular cognitive impairment and dementia. Biochim Biophys Acta 2016; 1862: 860-868.
12. Hokkanen LSK, Kauranen V, Roine RO i wsp. Subtle cognitive deficits after cerebellar infarcts. Eur J Neurol 2006; 13: 161-170.
13. Jodzio K, Biechowska D, Gąsecki D i wsp. Współczesne problemy diagnostyczne w praktyce neuropsychologicznej na przykładzie uszkodzeń móżdżku. W: Człowiek u progu trzeciego tysiąclecia. Zagrożenia i wyzwania. Tom 2. Plopa M (red.). Wydawnictwo Elbląskiej Uczelni Humanistyczno-Ekonomicznej, Elbląg 2007; 307-317.
14. Jodzio K. Diagnostyka neuropsychologiczna w praktyce klinicznej. Difin, Warszawa 2011.
15. Jodzio K. Przydatność przesiewowej diagnostyki stanu psychicznego osób z izolowanymi uszkodzeniami móżdżku. Aktualn Neurol 2020; 20: 3-8.
16. Kądzielawa D. Podręcznik do Baterii Testów Neuropsychologicznych Halsteada-Reitana. Wydział Psychologii Uniwersytetu Warszawskiego, Warszawa 1990 (maszynopis niepublikowany).
17. Koziol LF, Budding D, Andreasen N i wsp. Consensus paper: the cerebellum’s role in movement and cognition. Cerebellum 2014; 13: 151-177.
18. Marien P, Engelborghs S, Fabbro F i wsp. The lateralized linguistic cerebellum: a review and a new hypothesis. Brain Lang 2001; 79: 580-600.
19. Mazur R, Nyka W. Neurologia – myślenie kliniczne. Wydawnictwo Medyczne MAKmed, Gdańsk 1997.
20. Molinari M, Petrosini L, Misciagna S i wsp. Visuospatial abilities in cerebellar disorders. J Neurol Neurosurg Psychiatry 2004; 75: 235-240.
21. Mroziak J. Równoważność i asymetria funkcjonalna półkul mózgowych. Seria Wydawnicza Wydziału Psychologii Uniwersytetu Warszawskiego, Warszawa 1992.
22. Narkiewicz O, Moryś J. Neuroanatomia czynnościowa i kliniczna. Podręcznik dla studentów i lekarzy. Wydawnictwo Lekarskie PZWL, Warszawa 2001.
23. Neau JP, Arroyo-Anllo E, Bonnaud V i wsp. Neuropsychological disturbances in cerebral infarcts. Acta Neurol Scand 2000; 102: 363-370.
24. Pietrzykowski J, Chmielowski K, Skrzyński S i wsp. Fenomen diaschizy. Skrzyżowana diaschiza móżdżkowo-mózgowa. Neurol Neurochir Pol 1997; 31: 1207-1215.
25. Rabinstein AA, Resnick SJ. Obrazowanie w udarze mózgu. Elsevier Urban & Partner, Wrocław 2013.
26. Schmahmann JD. Rola móżdżku w powstawaniu afektu i niektórych psychoz. W: Neuropsychologia. Współczesne kierunki badań. Jodzio K (red.). Wydawnictwo Naukowe PWN, Warszawa 2009; 135-163.
27. Schmahmann JD, MacMore J, Vangel M. Cerebellar stroke without motor deficyt: clinical evidence and non-motor domains within the human cerebellum. Neuroscience 2009; 162: 852-861.
28. Schmahmann JD. The cerebellum and cognition. Neurosci Lett 2019; 688: 62-75.
29. Shin MA, Park OT, Shin JH. Anatomical correlates of neuropsychological deficits among patients with the cerebellar stroke. Ann Rehabil Med 2017; 41: 924-934.
30. Spreen O, Strauss E. A compendium of neuropsychological tests. Administrations, norms, and commentary. Oxford University Press, New York 1990.
31. Starowicz-Filip A, Milczarek O, Kwiatkowski S i wsp. Rola móżdżku w regulacji funkcji poznawczych – ujęcie neuropsychologiczne. Neuropsychiatria Neuropsychologia 2013; 8: 24-31.
32. Stoodley CJ, MacMore JP, Makris N i wsp. Location of lesion determines motor vs. cognitive consequences in patients with cerebellar stroke. Neuro Image Clin 2016; 12: 765-775.
33. Strupczewska B. Test Figury Złożonej Reya-Osterrieth’a. Centralny Ośrodek Metodyczny Poradnictwa Wychowawczo-Zawodowego MEN, Warszawa 1990.
34. Timmann D, Daum I. Cerebellar contributions to cognitive functions: a progres report after two decades of research. Cerebellum 2007; 6: 159-162.
1. Ahmadian N, van Baarsen K, van Zandvoort M i wsp. The cerebellar cognitive affective syndrome – a meta-analysis. Cerebellum 2019; 18: 941-950.
2. Barbay M, Taillia H, Nedelec-Ciceri C i wsp. Vascular cognitive impairment: advances and trends. Rev Neurol 2017; 173: 473-480.
3. Bartczak E, Marcinowicz E, Kochanowski J. Zaburzenia funkcji poznawczych w udarze móżdżku a skrzyżowana diaschiza – opis przypadku. Aktualn Neurol 2011; 11: 18-22.
4. Bolceková E, Mojzeš M, Van Tran Q i wsp. Cognitive impairment in cerebellar lesions: a logit model based on neuropsychological testing. Cerebellum Atax 2017; 4: 13.
5. Brzeziński J. Elementy metodologii badań psychologicznych. Państwowe Wydawnictwo Naukowe, Warszawa 1980.
6. Buckner RL. The cerebellum and cognitive function: 25 years of insight from anatomy and neuroimaging. Neuron 2013; 80: 807-815.
7. Calic Z, Cappelen-Smith C, Cuganesan R i wsp. Frequency, aetiology, and outcome of small cerebellar infarction. Cerebrovasc Dis Extra 2017; 7: 173-180.
8. Cano LM, Cardona P, Quesada H i wsp. Cerebellar infarction: prognosis and complications of vascular territories. Neurol 2012; 27: 330-335.
9. Christianson MK, Leathem JM. Development and standardisation of the computerised Finger Tapping Test: comparison with other finger tapping instruments. NZ J Psychol 2004; 33: 44-49.
10. Edlow JA, Newman-Toker DE, Savitz SI. Diagnosis and inicial management of cerebellar infarction. Lancet Neurol 2008; 7: 951-964.
11. Gorelick PB, Counts SE, Nyenhuis D. Vascular cognitive impairment and dementia. Biochim Biophys Acta 2016; 1862: 860-868.
12. Hokkanen LSK, Kauranen V, Roine RO i wsp. Subtle cognitive deficits after cerebellar infarcts. Eur J Neurol 2006; 13: 161-170.
13. Jodzio K, Biechowska D, Gąsecki D i wsp. Współczesne problemy diagnostyczne w praktyce neuropsychologicznej na przykładzie uszkodzeń móżdżku. W: Człowiek u progu trzeciego tysiąclecia. Zagrożenia i wyzwania. Tom 2. Plopa M (red.). Wydawnictwo Elbląskiej Uczelni Humanistyczno-Ekonomicznej, Elbląg 2007; 307-317.
14. Jodzio K. Diagnostyka neuropsychologiczna w praktyce klinicznej. Difin, Warszawa 2011.
15. Jodzio K. Przydatność przesiewowej diagnostyki stanu psychicznego osób z izolowanymi uszkodzeniami móżdżku. Aktualn Neurol 2020; 20: 3-8.
16. Kądzielawa D. Podręcznik do Baterii Testów Neuropsychologicznych Halsteada-Reitana. Wydział Psychologii Uniwersytetu Warszawskiego, Warszawa 1990 (maszynopis niepublikowany).
17. Koziol LF, Budding D, Andreasen N i wsp. Consensus paper: the cerebellum’s role in movement and cognition. Cerebellum 2014; 13: 151-177.
18. Marien P, Engelborghs S, Fabbro F i wsp. The lateralized linguistic cerebellum: a review and a new hypothesis. Brain Lang 2001; 79: 580-600.
19. Mazur R, Nyka W. Neurologia – myślenie kliniczne. Wydawnictwo Medyczne MAKmed, Gdańsk 1997.
20. Molinari M, Petrosini L, Misciagna S i wsp. Visuospatial abilities in cerebellar disorders. J Neurol Neurosurg Psychiatry 2004; 75: 235-240.
21. Mroziak J. Równoważność i asymetria funkcjonalna półkul mózgowych. Seria Wydawnicza Wydziału Psychologii Uniwersytetu Warszawskiego, Warszawa 1992.
22. Narkiewicz O, Moryś J. Neuroanatomia czynnościowa i kliniczna. Podręcznik dla studentów i lekarzy. Wydawnictwo Lekarskie PZWL, Warszawa 2001.
23. Neau JP, Arroyo-Anllo E, Bonnaud V i wsp. Neuropsychological disturbances in cerebral infarcts. Acta Neurol Scand 2000; 102: 363-370.
24. Pietrzykowski J, Chmielowski K, Skrzyński S i wsp. Fenomen diaschizy. Skrzyżowana diaschiza móżdżkowo-mózgowa. Neurol Neurochir Pol 1997; 31: 1207-1215.
25. Rabinstein AA, Resnick SJ. Obrazowanie w udarze mózgu. Elsevier Urban & Partner, Wrocław 2013.
26. Schmahmann JD. Rola móżdżku w powstawaniu afektu i niektórych psychoz. W: Neuropsychologia. Współczesne kierunki badań. Jodzio K (red.). Wydawnictwo Naukowe PWN, Warszawa 2009; 135-163.
27. Schmahmann JD, MacMore J, Vangel M. Cerebellar stroke without motor deficyt: clinical evidence and non-motor domains within the human cerebellum. Neuroscience 2009; 162: 852-861.
28. Schmahmann JD. The cerebellum and cognition. Neurosci Lett 2019; 688: 62-75.
29. Shin MA, Park OT, Shin JH. Anatomical correlates of neuropsychological deficits among patients with the cerebellar stroke. Ann Rehabil Med 2017; 41: 924-934.
30. Spreen O, Strauss E. A compendium of neuropsychological tests. Administrations, norms, and commentary. Oxford University Press, New York 1990.
31. Starowicz-Filip A, Milczarek O, Kwiatkowski S i wsp. Rola móżdżku w regulacji funkcji poznawczych – ujęcie neuropsychologiczne. Neuropsychiatria Neuropsychologia 2013; 8: 24-31.
32. Stoodley CJ, MacMore JP, Makris N i wsp. Location of lesion determines motor vs. cognitive consequences in patients with cerebellar stroke. Neuro Image Clin 2016; 12: 765-775.
33. Strupczewska B. Test Figury Złożonej Reya-Osterrieth’a. Centralny Ośrodek Metodyczny Poradnictwa Wychowawczo-Zawodowego MEN, Warszawa 1990.
34. Timmann D, Daum I. Cerebellar contributions to cognitive functions: a progres report after two decades of research. Cerebellum 2007; 6: 159-162.
Zawały móżdżku (cerebellar infarction) należą do relatywnie rzadko stwierdzanych zdarzeń klinicznych. Częstość ich występowania wynosi ok. 3% wszystkich udarów niedokrwiennych mózgowia. Pod względem etiologicznym przeważają zatory kardiogenne (Rabinstein i Resnick 2013), miażdżyca naczyń układu kręgowo-podstawnego (Calic i wsp. 2017) i zakrzepy tętnicy dolnej tylnej móżdżku (Cano i wsp. 2012; Edlow i wsp. 2008).
Diagnostyka różnicowa udaru niedokrwiennego móżdżku nie jest łatwa, ponieważ objawy często są opisywane jako międzyosobniczo zróżnicowane, niespecyficzne, a nawet klinicznie mylące i łatwe do przeoczenia podczas standardowego badania lekarskiego. Ponadto wielu chorych, bagatelizując lub błędnie interpretując odczuwane objawy, późno zgłasza się do lekarza. Konsekwencje bywają poważne, ponieważ zawałowi móżdżku towarzyszy niekiedy narastający, masywny i potencjalnie śmiertelny jego obrzęk, powodujący efekt masy z uciskiem na pień mózgu, a następnie szybkie wgłobienie (Rabinstein i Resnick 2013). Jak ustalili Calic i wsp. (2017), w przeciwieństwie do obrazu klinicznego udarów mózgu uszkodzenia naczyniopochodne móżdżku, zwłaszcza niewielkie i zlokalizowane w jego płacie tylnym, rzadko powodowały silne nudności, wymioty, zaburzenia chodu, ataksję kończyn czy dyzartrię. Co więcej, stan ogólny chorych po udarze niedokrwiennym poprawiał się szybciej w przypadku zawałów móżdżku niż mózgu. Przemijający charakter miały także zaburzenia funkcjonowania poznawczego po zawale móżdżku (Hokkanen i wsp. 2006). Inne opisy psychologicznych następstw naczyniopochodnych uszkodzeń móżdżku skłaniają jednak do ostrożniejszych prognoz. W pracy Schmahmanna (2019) sprawność psychiczna pacjentów po udarze móżdżku wolno wracała do normy nawet po remisji objawów neurologicznych, np. motorycznych w postaci ataksji, która częściej stanowiła objaw uszkodzenia przedniego niż tylnego płata móżdżku (Schmahmann i wsp. 2009; Stoodley i wsp. 2016). Wielu chorych opisanych przez Schmahmanna (2019), w tym praktycznie wszyscy z uszkodzeniem zlokalizowanym we wspomnianym płacie tylnym móżdżku, nadal zmagało się z rozmaitymi problemami psychicznymi. Ich najczęściej rezydualny przebieg opisali także Neau i wsp. (2000), którzy ponownie zbadali 13 chorych rok po zawale móżdżku z użyciem baterii popularnych testów neuropsychologicznych do pomiaru funkcji pamięciowych, wykonawczych, językowych i wzrokowo-przestrzennych. Profile deficytów poznawczych były przy tym heterogeniczne, czyli zindywidualizowane w sposób praktycznie uniemożliwiający określenie typowych deficytów.
Nieco wcześniej, pod koniec lat 90. XX w., deficyty natury psychicznej towarzyszące zespołom móżdżkowym usystematyzowali Schmahmann i Sherman (za: Schmahmann 2009, 2019), którzy po przebadaniu 20 pacjentów z wybiórczymi i etiologicznie zróżnicowanymi uszkodzeniami móżdżku zaproponowali umowną kategorię diagnostyczną móżdżkowego zespołu zaburzeń poznawczo-emocjonalnych (cerebellar cognitive affective syndrome – CCAS). Zespół mają współtworzyć cztery objawy:
– dysfunkcje wykonawcze, utrudniające planowanie i dokonywanie płynnych przełączeń myślowych;
– zdezorganizowany sposób rozwiązywania zadań wzrokowo-przestrzennych z towarzyszącym deficytem zapamiętywania wzrokowego;
– zaburzenia w sferze emocjonalno-osobowościowej, w tym rozhamowanie bądź spłycenie afektu;
– zaburzenia językowe w postaci anomii, aprozodii i agramatyzmu.
Zdaniem Schmahmanna i Sherman (za: Schmahmann 2009, 2019) powyższe objawy w sensie patopsychologicznym wynikają ze swoistej dysmetrii myślowej, czyli poznawczej, charakterystycznej także dla psychoz schizofrenicznych. Choć termin CCAS zyskuje coraz większą popularność (Ahmadian i wsp. 2019; Koziol i wsp. 2014), to hipoteza dysmetrii wydaje się znaczeniowo niejasna i dyskusyjna choćby dlatego, że psychozy nie są typowym objawem uszkodzenia móżdżku u dorosłych (Jodzio 2020).
Dotychczas scharakteryzowano głównie kliniczne i lokalizacyjne (anatomiczne) cechy CCAS, mniej zaś jego etiologię, trudno zatem ocenić diagnostyczną trafność, a tym samym przydatność omawianego zespołu w rozpoznawaniu i leczeniu udarów niedokrwiennych móżdżku. Pomimo rosnącego zainteresowania rolą móżdżku w regulacji złożonych, wyżej zorganizowanych zachowań człowieka (Buckner 2013; Koziol i wsp. 2014; Starowicz-Filip i wsp. 2013; Timmann i Daum 2007) oraz etiologią ich zaburzeń (Ahmadian i wsp. 2019; Jodzio i wsp. 2007; Jodzio 2020; Schmahmann 2009) w piśmiennictwie polskim jest niewiele prac ściśle poświęconych psychicznym następstwom udarów móżdżku (Bartczak i wsp. 2011), a wyniki badań prowadzonych za granicą są niespójne.
Przykładem mogą być odmienne poglądy na specyfikę i nasilenie zaburzeń funkcjonowania psychicznego oraz ich hipotetyczny związek z rozległością i lokalizacją zawałów móżdżku. Większych wątpliwości nie budzi jedynie sama epidemiologia omawianych zaburzeń, zaliczanych do częstych objawów udaru móżdżku. Zdaniem Hokkanena i wsp. (2006) przeważają łagodne i wybiórcze deficyty poznawcze, których predyktorem jest lateralizacja zawału móżdżku. Uszkodzeniom lewostronnym towarzyszyły bowiem deficyty wzrokowo-przestrzenne, a uszkodzeniom prawostronnym – deficyty pamięci słownej. Ponadto opisano przyczynowy związek zawału prawej półkuli móżdżku z rozwojem uogólnionych dysfunkcji wykonawczych, które utrudniały rozwiązywanie tak popularnych zadań, jak test nazw i kolorów Stroopa, test łączenia punktów i test (kodowania) symboli cyfr. Co więcej, dysfunkcje wykonawcze u niektórych chorych po udarze móżdżku zarówno niedokrwiennym, jak i krwotocznym współwystępowały z zaburzeniami pamięciowymi i wzrokowo-przestrzennymi. Cały obraz zaburzeń wydaje się przez to zindywidualizowany i heterogeniczny (Shin i wsp. 2017), prawdopodobnie ukształtowany także przez wielkość uszkodzenia móżdżku. Ostatnią hipotezę sformułowali Bolceková i wsp. (2017) na podstawie badań chorych z niedokrwieniem lub guzem móżdżku (odpowiednio 15 i 10 osób). Poziom funkcjonowania poznawczego określony neuropsychologicznie odwrotnie korelował z rozległością uszkodzenia móżdżku w obrazowaniu rezonansem magnetycznym (RM). Z kolei wyniki badań Neau i wsp. (2000) wskazały deficyty poznawcze wskutek rozmaitych zawałów móżdżku u ok. 90% chorych.
Kliniczna charakterystyka tych deficytów była relatywnie bogata, jednak niewiele różniła się w przypadku uszkodzenia odrębnych części móżdżku. Niektóre objawy przypominały zespół płata czołowego, inne zaś obraz uszkodzenia płata ciemieniowego mózgu. U nielicznych chorych stwierdzono depresję.
Zróżnicowane i niespójne oceny funkcjonowania psychicznego po udarze niedokrwiennym móżdżku skłaniają do twierdzenia, że współczesna diagnostyka zespołów móżdżkowych wymaga interdyscyplinarnego i kompleksowego podejścia (por. Koziol i wsp. 2014), które ułatwi wykrycie objawów istotnych dla jakości życia, kondycji psychicznej i codziennego funkcjonowania pacjentów. Do takiego ujęcia ściśle nawiązuje problematyka poniżej opisanych badań własnych.
Celem badań była neuropsychologiczna diagnostyka wybranych funkcji poznawczych u osób z wybiórczymi uszkodzeniami móżdżku pochodzenia naczyniowego. Zaplanowano badania procesów wzrokowo-przestrzennych i sprawności psychomotorycznej palców rąk we wczesnym okresie po jednostronnym udarze niedokrwiennym móżdżku (por. „Uczestnicy i procedura”). Zidentyfikowanie hipotetycznych zaburzeń poprzedzało ich wieloaspektową analizę, która koncentrowała się na dwóch hipotezach szczegółowych. Pierwsza dotyczy klinicznej charakterystyki zaburzeń poznawczych, w tym opisu ich rodzaju i nasilenia. Testowano hipotezę, że ocena całego profilu nieharmonijnie zaburzonych funkcji umożliwia identyfikację zarówno dominujących, niejako typowych objawów udaru móżdżku, jak i funkcji psychicznych słabiej zaburzonych oraz pozostających w normie.
Zweryfikowano też drugą hipotezę, zgodnie z którą lokalizacja poudarowych uszkodzeń móżdżku jest istotnym predyktorem klinicznie specyficznych zaburzeń funkcjonowania poznawczego w postaci deficytów wzrokowo-przestrzennych i psychomotorycznych. Innymi słowy, spodziewano się, że neuropsychologiczne następstwa wybiórczego uszkodzenia lewej bądź prawej półkuli móżdżku będą przynajmniej częściowo zróżnicowane. Mocno eksploracyjny charakter badań własnych nie pozwala przy tym na sformułowanie bardziej szczegółowych przewidywań.
Materiał i metody
Uczestnicy i procedura
W badaniach uczestniczyło 14 praworęcznych pacjentów (3 kobiety, 11 mężczyzn) po udarze niedokrwiennym móżdżku, którzy przebywali w Klinice Neurologii Dorosłych Gdańskiego Uniwersytetu Medycznego. Do badań dobierano kolejnych pacjentów przyjętych do kliniki, uwzględniając poniższe kryteria. U wszystkich chorych uszkodzenie miało charakter izolowany, tzn. ogniskowy i ograniczony do jednej półkuli móżdżku. U 7 chorych była to półkula lewa, u 7 prawa. Obecność i lokalizację uszkodzenia potwierdzano za pomocą konwencjonalnego RM i/lub tomografii komputerowej (TK). Do badań kwalifikowano wyłącznie osoby we względnie wczesnej fazie choroby. Badania przeprowadzano do 30. dnia od udaru, jednak nie wcześniej niż trzy doby po zachorowaniu. Jak bowiem wiadomo, uwidocznienie niewielkich ognisk zawałowych w badaniu TK zwykle nie jest możliwe w ciągu 24 godzin od wystąpienia objawów klinicznych. Z badań wykluczono chorych z uszkodzeniem struktur mózgowia innych niż móżdżek, a także pacjentów z wcześniej rozpoznanymi chorobami neurologicznymi i/lub psychicznymi. Średni wiek pacjentów oraz czas nauki szkolnej wynosiły odpowiednio 53,93 roku (SD = 10,63) oraz 12,57 roku (SD = 3,18).
Chorzy zostali poinformowani o celu badania i wyrazili na nie pisemną zgodę. Projekt otrzymał pozytywną opinię Komisji Etyki ds. Projektów Badawczych przy Instytucie Psychologii Uniwersytetu Gdańskiego (29/2020) (tab. 1). Grupę kontrolną stanowiło 28 praworęcznych osób zdrowych (7 kobiet, 21 mężczyzn). Średni wiek i czas nauki szkolnej wynosiły odpowiednio 56,71 roku (SD = 11,90) oraz 14,28 roku (SD = 3,03). Wyniki badania (wartości średnie i odchylenia standardowe) tej grupy posłużyły jedynie do przekształcenia wyników surowych w grupie klinicznej, tzn. ich transformacji na wyniki standaryzowane. Grupy nie różniły się istotnie pod względem płci (χ2 = 0,07, p = 0,79), wieku (t = 0,77, p = 0,45) i wykształcenia (t = 1,67, p = 0,11).
Metody
Procesy wzrokowo-przestrzenne zbadano przy użyciu testu figury złożonej (Complex Figure Test – CFT). Ze względu na dużą popularność testu ograniczono się jedynie do niezbędnego opisu. Skonstruowaną przez André Reya metodę spopularyzował Paul Osterrieth (Spreen i Strauss 1990; Strupczewska 1990). Zastosowanie figury polecane jest do badania percepcji wzrokowej, koordynacji wzrokowo-ruchowej oraz pojemności pamięci. Figurę o skomplikowanej strukturze skonstruowano z 18 elementów tak, że każdy z nich można narysować w sposób izolowany, jednak ułożenie ich w całość nie jest zadaniem łatwym, bo wymaga złożonej organizacji percepcyjnej i zdolności planowania. Każdy badany przerysowywał prezentowaną figurę (kopia) bez ograniczeń czasowych. Następnie, po upływie ok. 3 minut, proszono o przypomnienie figury (reprodukcja). Poprawność wykonania odzwierciedlały osobne wyniki uzyskane za kopię i reprodukcję z pamięci.
Ocenę sprawności, tzn. szybkości i kontroli psychomotorycznej palców rąk, umożliwił test tappingu (Finger Tapping Test – FTT), który zaczerpnięto z baterii neuropsychologicznej Halsteada-Reitana, stanowiącej jedną z najpopularniejszych metod testowej diagnostyki neuropsychologicznej (Christianson i Leathem 2004; Spreen i Strauss 1990). Polską wersję baterii przygotował zespół pod kierunkiem Danuty Kądzielawy (1990). Test tappingu mierzy szybkość izolowanych ruchów wykonywanych palcem wskazującym każdej ręki. Częstość takich ruchów na ogół zmniejsza się w wyniku uszkodzenia mózgu. Wykorzystując przyrząd do pomiaru tappingu, przeprowadzono dla każdej ręki pięć 10-sekundowych prób, przedzielonych 30-sekundową przerwą na odpoczynek. Przed rozpoczęciem testu każdy badany odbył krótkie ćwiczenie. Ręka osoby badanej, oparta na przegubie, spoczywała na przyrządzie do pomiaru tappingu, tak aby kciuk był z jednej strony, palec wskazujący na przycisku, a pozostałe palce z drugiej strony. Zgodnie z instrukcją podręcznikową badanego zachęca się, by stukał jak najszybciej. Wynik testu dla każdej ręki oddzielnie stanowiła średnia z 5 kolejnych ważnych prób, podczas których nie zdarzyły się żadne uchybienia proceduralne (np. palec ześlizgnął się z przycisku).
Analizę statystyczną wyników po ich uprzedniej standaryzacji przeprowadzono z użyciem pakietu IBM SPSS Statistics, wersja 26. Na wstępie podano statystyki opisowe z wartościami średnich i odchyleń standardowych w testach FTT i CFT. Następnie dla prób zależnych wykonano wewnątrzgrupową analizę wariancji (ANOVA) z powtarzanymi pomiarami i analizą wielokrotnych porównań średnich. Na koniec przeprowadzona została analiza wariancji z powtarzanym pomiarem w modelu mieszanym, który uwzględnia czynnik wewnątrzobiektowy i czynnik międzyobiektowy, zdefiniowany jako przynależność do danej podgrupy z jednostronnym uszkodzeniem móżdżku. Przewidziano dwie odrębne analizy dla każdego testu (FTT i CFT). Za poziom istotności statystycznej przyjęto p < 0,05.
Wyniki
Przeanalizowano cztery wcześniej zestandaryzowane wyniki uzyskane przez pacjentów w dwóch testach, tzn. FTT i CFT. Osobno zmierzono tapping w ręce prawej (FTT-P) i lewej (FTT-L). Ocena wykonania CFT uwzględniała kopię (CFT-K) i reprodukcję z pamięci (CFT-R). Wyniki jako zmienne zależne umieszczono na tej samej skali, która umożliwia ich porównanie i określenie całego profilu. Zmienną niezależną była lokalizacja (strona) uszkodzenia móżdżku. Na potrzeby niektórych analiz zdefiniowano czynnik wewnątrzobiektowy w postaci dwóch pomiarów za pomocą danego testu diagnostycznego (FTT, CFT). Wszystkie analizy statystyczne oparto na wynikach zestandaryzowanych (na podstawie wartości średnich i odchyleń w grupie osób zdrowych).
Tylko jeden pacjent uzyskał wszystkie wyniki w normie, ponieważ nie przekraczały one wartości minus jeden, czyli dolnej granicy dopuszczalnego odchylenia od średniej w grupie kontrolnej. Znamienne jest, że chory ten był najmłodszy (36 lat) i miał wykształcenie wyższe. Inny pacjent wadliwie rozwiązał jedynie CFT-R, pozostałe 12 osób uzyskało co najmniej dwa wadliwe wyniki, najczęściej w FTT. Tę prawidłowość w przekroju całej grupy chorych, wyrażającą się przewagą problemów z wykonaniem FTT, potwierdziła statystyczna analiza wyników testowych. Jednoczynnikowa analiza wariancji (ANOVA) z powtarzanym pomiarem (czynnikiem wewnątrzobiektowym na czterech poziomach) wykazała istotny efekt różnic pomiędzy wynikami (F(3,39) = 8,45, p < 0,01, η2 = 0,39). Na podstawie porównań wielokrotnych (analizy post hoc) określono wynik najniższy (FTT-P: M = –3,12, SD = 1,67), wynik najwyższy (CFT-R: M = –0,02, SD = 1,89), który mieścił się w normie, jak również dwa względem siebie statystycznie jednakowe wyniki „pośrednie” uzyskane w FTT-L (M = –2,40, SD = 1,64) i CFT-K (M = –1,15, SD = 2,42), które różniły się od dwóch pozostałych (ryc. 1).
W celu sprawdzenia, czy lokalizacja poudarowych uszkodzeń móżdżku wpływa na wykonanie testów (FTT, CFT) badających wybrane funkcje poznawcze, przeprowadzona została analiza wariancji z powtarzanym pomiarem w modelu mieszanym, który łączy schemat wewnątrz osób (czynnik wewnątrzobiektowy) ze schematem między osobami (czynnik międzyobiektowy). Wyniki w każdym teście przeanalizowano osobno. W przypadku FTT oceniono efekty główne czynnika międzyobiektowego (podgrupy chorych różniących się lokalizacją, czyli stroną uszkodzenia móżdżku), czynnika wewnątrzobiektowego na dwóch poziomach odpowiadających wynikom wykonania testu ręką prawą (FTT-P) bądź lewą (FTT-L), a także hipotetyczną interakcję obydwu czynników. Dwie porównane podgrupy (z uszkodzeniem lewo- bądź prawostronnym) wcześniej zrównoważono pod względem następujących zmiennych ubocznych: wielkości próby (po 7 osób w każdej podgrupie), wieku pacjentów (t = 0,12, p = 0,91) oraz ich formalnego wykształcenia wyrażonego liczbą lat nauki (t = –1,82, p = 0,10). Nie stwierdzono efektów głównych obu czynników (p = 0,091), za to ich istotną interakcję (F(1, 12) = 6,13, p < 0,05, η2 = 0,34).
Można sformułować następującą prawidłowość: wpływ lokalizacji uszkodzenia móżdżku na zdolność tappingu okazał się wybiórczy, czyli złożony, ograniczał się bowiem jedynie do ręki lewej (FTT-L). U osób z uszkodzeniem lewej półkuli móżdżku wynik ten (M = –3,44, SD = 0,96) był istotnie niższy od wyniku osób z prawostronnym uszkodzeniem móżdżku (M = –1,36, SD = 1,54). Międzygrupowa różnica wyników badania ręki prawej (FTT-P) nie była statystycznie istotna. Analogicznie, w przeciwieństwie do uszkodzeń móżdżku po stronie prawej chorzy z uszkodzeniem po stronie lewej mieli jednakowe problemy z wykonaniem FTT zarówno lewą, jak i prawą ręką. Średnie wyniki odchylały się od normy o więcej niż 3,4 punktu (ryc. 2).
Badanie za pomocą CFT (p = 0,76) nie wykazało interakcji między omówionymi czynnikami. Efekty główne obu czynników osiągnęły poziom trendu zbliżonego do statystycznej istotności (ryc. 3). Zaobserwowane tendencje zasługują na uwagę z powodu relatywnie małej liczby zbadanych pacjentów po izolowanych i jednoznacznie zlokalizowanych udarach móżdżku, które w praktyce klinicznej są rozpoznawane znacznie rzadziej od udarów mózgu. Efekt główny podgrupy (czynnika międzyobiektowego) ilustruje wpływ lokalizacji uszkodzenia móżdżku na oba wyniki wykonania CFT. Z testem tym lepiej poradzili sobie chorzy z uszkodzeniem lewej półkuli móżdżku – uzyskali prawidłowe wyniki za kopię (CFT-K: M = –0,34, SD = 0,80) i przypomnienie (CFT-R: M = 0,95, SD = 1,35), w przeciwieństwie do pacjentów z uszkodzeniem półkuli prawej, których wyniki za CFT-K (M = –1,95, SD = 3,24) i CFT-R (M = –1,00, SD = 1,92) były niższe (F(1, 12) = 3,63, p = 0,08, η2 = 0,230). Z kolei efekt główny czynnika wewnątrzobiektowego na dwóch poziomach w postaci CFT-K i CFT-R oznacza w obu podgrupach większe trudności z kopiowaniem (przerysowywaniem) figury testowej aniżeli jej późniejszym przypominaniem (F(1, 12) = 4,02, p = 0,06, η2 = 0,25).
Dyskusja
U zdecydowanej większości pacjentów (13 z 14), którzy zostali zbadani neuropsychologicznie po izolowanym, niedawno przebytym udarze niedokrwiennym móżdżku, stwierdzono deficyty percepcji wzrokowo-przestrzennej i szybkości motorycznej palców rąk. Typowe były problemy z przerysowaniem skomplikowanej figury (CFT) i wykonywaniem pod presją czasu tzw. tappingu, czyli izolowanych, seryjnie zorganizowanych ruchów palcem wskazującym każdej ręki (FTT). W przeciwieństwie do publikacji opisujących subtelne i słabo zróżnicowane dysfunkcje poznawcze po udarze móżdżku (Hokkanen i wsp. 2006) badania własne wykazały ich specyficzną wybiórczość, a przynajmniej nieharmonijne nasilenie, które opisali także Neau i wsp. (2000). W obrazie klinicznym dominowało manualne spowolnienie (tappingu), szczególnie w ręce preferowanej, przy czym u wszystkich badanych była to ręka prawa. Stopień nasilenia tego objawu należy ocenić jako ciężki, ponieważ zestandaryzowane wyniki pacjentów w FTT odchylały się od normy (ustalonej na podstawie badania osób zdrowych) średnio o 2–3 punkty (ryc. 1), które na skali stenowej, zgodnie z metodologicznymi założeniami psychometrii (Brzeziński 1980), oznaczają najniższy poziom wykonania testu. Pierwotnie zaproponowana charakterystyka CCAS wydaje się zatem niepełna (Ahmadian i wsp. 2019; por. też „Wstęp”) i warto ją uzupełnić o szczegółową ocenę czynności manualnych, przynajmniej w diagnostyce zawałów móżdżku.

Z dokonanego przez Spreena i Strauss (1990) przeglądu badań wynika, że FTT w praktyce neuropsychologicznej należy do chętnie używanych technik wykrywania etiologicznie zróżnicowanej, a nawet klinicznie skąpoobjawowej patologii mózgu, w tym takiej, która zaburza również funkcje poznawcze, nie tylko czysto ruchowe. Spowolnienie sekwencyjnych ruchów palca wskazującego może bowiem wynikać z dezintegracji wyższej zorganizowanych procesów nerwowych, sterujących uwagą dowolną, samokontrolą, dynamiką myślenia czy nabywaniem wprawy podczas uczenia się proceduralno-ruchowego. Jak wiadomo, móżdżek dokonuje komparacji ruchu zaplanowanego, dzięki czemu koryguje ewentualne błędy działania. W sensie psychologicznym kontrola dowolnych ruchów przez móżdżek wymaga wyczucia czasu ich trwania i sekwencyjnie zorganizowanego przebiegu. Dzięki móżdżkowi również bodziec wzrokowy zostaje we właściwym momencie zintegrowany z reakcją ruchową (Jodzio 2011). Co interesujące, objawy wykrywane za pomocą FTT w różnych populacjach pacjentów bywają obustronne nawet przy ogniskowych uszkodzeniach tylko jednej półkuli mózgu. Badania własne poniekąd potwierdziły tę tendencję, przy czym bardziej jednoznacznie w przypadku chorych z lewo- niż prawopółkulowym uszkodzeniem móżdżku. Jedynie chorzy po lewostronnym zawale mieli jednakowo duże problemy z wykonaniem FTT ręką tak prawą, jak lewą (ryc. 2). Niemniej jednak interpretacja podobnych ustaleń nie jest prosta, odkąd wiadomo, że elementarne objawy móżdżkowe w praktyce neurologicznej, takie jak ataksja, drżenie zamiarowe czy obniżenie napięcia mięśniowego, są zwykle ipsilateralne, tzn. występują po stronie uszkodzonej półkuli móżdżku (Mazur i Nyka 1997). W świetle wyników badań Stoodley i wsp. (2016) w przebiegu parcjalnych zawałów móżdżku, ograniczonych do jednego z jego płatów, należy się spodziewać równie selektywnych zaburzeń o charakterze bardziej ruchowym (pogarszającym m.in. tapping) albo stricte poznawczym w zakresie samokontroli procesów przetwarzania informacji językowych i przestrzennych.

Przeprowadzone badania pokazały także inną, nieco bardziej wysublimowaną dysocjację, którą ilustruje zróżnicowana ocena stanu funkcji wzrokowo-przestrzennych zbadanych za pomocą CFT. Mianowicie rysunkowa kopia figury testowej była wadliwa, przy czym jej ocena tylko nieznacznie, tj. na poziomie zaburzeń lekkich, przekroczyła odchylenie standardowe od średniej uzyskanej przez osoby zdrowe (ryc. 1). Choć zaburzenia funkcji wzrokowo-przestrzennych na skutek patologii móżdżkowej zostały wielokrotnie udokumentowane (Jodzio i wsp. 2007; Molinari i wsp. 2004; Schmahmann 2019; Shin i wsp. 2017), to w przekroju analizowanych wyników (FTT-R, FTT-L, CFT-K, CFT-R) uwagę zwraca prawidłowo zreprodukowana (przypomniana) figura testowa (CFT-R). Ponowny rysunek wykonany z pamięci po kilku minutach świadczy o poprawnym przebiegu procesów konsolidacji świeżych śladów pamięciowych, przynajmniej wzrokowych. Konsolidacja zachodzi w hipokampach usytuowanych w płatach skroniowych mózgu, dlatego powszechnym objawem ich uszkodzenia jest zapominanie (Jodzio 2011). Najwięcej projekcji móżdżek wysyła jednak poprzez włókna do kory asocjacyjnej płatów czołowych, zwłaszcza okolicy przedczołowej (Schmahmann 2009), z którą współtworzy rozbudowaną pętlę neuronalną o dwukierunkowym przebiegu. Obejmuje ona drogi wychodzące z móżdżku i kierujące się przez wzgórze do kory mózgu, która z kolei przekazuje informacje do móżdżku za pośrednictwem mostu (Narkiewicz i Moryś 2001). Cały ten obwód, wskutek jego dowolnie zlokalizowanego uszkodzenia i anatomicznej dyskoneksji, łatwo może ulec funkcjonalnej dezorganizacji. Dlatego niektóre objawy uszkodzenia móżdżku, np. dysfunkcje wykonawcze, przypominają objawy uszkodzenia płatów czołowych mózgu (Jodzio 2011; Koziol i wsp. 2014). Warto wspomnieć, że płaty czołowe regulują nie tylko najbardziej złożone procesy psychiczne, lecz także czynności ruchowe człowieka, niezbędne do wykonania m.in. zadań typu FTT.
Całościową interpretację heterogenicznych, nieproporcjonalnie nasilonych zaburzeń wzrokowo-przestrzennych i psychomotorycznych ułatwiła analiza ich przyczynowego związku z lokalizacją poudarowych uszkodzeń móżdżku. Wpływ lokalizacji zawału na jego obraz kliniczny jest istotny i zarazem złożony, nie zachodził bowiem w jednakowy sposób w badaniach za pomocą odrębnych testów, tzn. FTT i CFT. Ocena spowolnienia manualnego uwidoczniła interakcję lokalizacji uszkodzenia móżdżku i ręki, na niekorzyść osób po zawale lewostronnym. Efekt międzygrupowy okazał się ponadto silniejszy w ręce lewej niż prawej (ryc. 2). Inny charakter miał związek lokalizacji (strony) uszkodzenia z wykonaniem CFT. Tym razem to chorzy z uszkodzeniem lewej półkuli móżdżku poradzili sobie lepiej niż osoby z uszkodzeniem po stronie prawej, ponieważ tylko ich wyniki mieściły się w normie (ryc. 3). Na tej podstawie zdezorganizowany sposób rozwiązywania zadań wzrokowo-przestrzennych z towarzyszącym deficytem zapamiętywania wzrokowego trudno uznać za obligatoryjny objaw CCAS. Podobne konkluzje sformułowali Molinari i wsp. (2004) na podstawie badań 39 pacjentów z uszkodzeniem móżdżku o mieszanej etiologii. Chociaż większość chorych miała problemy wzrokowo-przestrzenne w postaci niezdolności dokonywania wyobrażeniowych rotacji, np. podczas rozwiązywania podtestu „klocki” ze skali inteligencji Wechslera (por. Spreen i Strauss 1990), to deficyty przestrzenne były mniej nasilone niż dysfunkcje wykonawcze.

W świetle przeprowadzonych analiz omawiane zaburzenia wzrokowo-przestrzenne były charakterystyczne dla uszkodzeń prawej półkuli móżdżku. Zgodnie z ustaleniami innych badaczy (Bartczak i wsp. 2011; Marien i wsp. 2001) prawostronnym uszkodzeniom móżdżku towarzyszą przede wszystkim zaburzenia werbalne i językowe, przypominające objawy uszkodzenia prawej półkuli mózgu. Ich nieprzypadkowy rozwój ma wynikać z tzw. skrzyżowanej diaschizy móżdżkowo-mózgowej (Bartczak i wsp. 2011; Hokkanen i wsp. 2006; Pietrzykowski i wsp. 1997), powodującej ustanie fizjologicznych procesów wzajemnego pobudzania i hamowania się móżdżku oraz mózgu. Innymi słowy, uszkodzenie móżdżku tłumi aktywność psychologicznie strategicznych ośrodków mózgowych, ale najczęściej po stronie przeciwnej do miejsca uszkodzenia. Ta interpretacja nie wyjaśnia jednak patomechanizmu wszystkich stwierdzonych objawów zawału móżdżku, choćby silnego i w dodatku oburęcznego spowolnienia sekwencyjnych ruchów palca wskazującego po lewostronnym zawale móżdżku. Wyjaśnienie tej kwestii ograniczające się do koncepcji asymetrii funkcjonalnej półkul mózgowych współcześnie należy ocenić jako zbyt uproszczone (Mroziak 1992), szczególnie w obliczu złożonej, niejednoznacznej i czasowo zmiennej symptomatyki, jaką powszechnie przypisuje się udarowi niedokrwiennemu móżdżku (Rabinstein i Resnick 2013). Obok diaschizy i szerzej rozumianych objawów neurodynamicznych w patogenezie objawów móżdżkowych nie można wykluczyć bardziej specyficznych i zróżnicowanych wpływów w wyniku zniszczenia określonych, psychologicznie wyspecjalizowanych struktur móżdżku, które samodzielnie bądź poprzez liczne połączenia z niemal całym mózgowiem (Schmahmann 2009) wybiórczo modulują aktywność psychiczną w jej różnych przejawach. Kwestia ta w przeprowadzonych badaniach nie została wyjaśniona z powodu ograniczonej do 14 chorych grupy klinicznej. Wnioski z wykonanych badań należy zatem ostrożnie ekstrapolować na większą populację pacjentów, która obejmie także chorych po krwotocznych lub mieszanych incydentach naczyniowo-mózgowych.
Wnioski
Przeprowadzone badania potwierdzają tezę, że zawał móżdżku stwarza ryzyko wystąpienia zaburzeń funkcjonowania poznawczego w postaci deficytów wzrokowo-przestrzennych i psychomotorycznych, które wymagają uważnej oceny neuropsychologicznej. Stopień nasilenia tych deficytów był zróżnicowany – od lekkiego do ciężkiego, przy czym najwięcej problemów sprawiał chorym tzw. tapping, czyli szybkie wykonywanie palcem wskazującym serii izolowanych ruchów. Dołączały się na ogół łagodne zaburzenia wzrokowo-przestrzenne obserwowane podczas przerysowywania złożonej figury testowej. Ponowny rysunek wykonywany z pamięci po kilku minutach wykluczał już jednak zaburzenia pamięci świeżej wzrokowej – nie są one zatem typowym objawem tzw. móżdżkowego zespołu zaburzeń poznawczo-emocjonalnych, przynajmniej w przebiegu wybiórczych zawałów móżdżku.
Kliniczną heterogeniczność stwierdzonych objawów odzwierciedlają różnice indywidualne, których predyktorem okazała się lokalizacja zawału móżdżku. Zaburzenia wzrokowo-przestrzenne były charakterystyczne tylko dla uszkodzeń prawej półkuli móżdżku, natomiast oburęczne spowolnienie i dezorganizacja ruchowa palców rąk wystąpiła po zawale zarówno lewej, jak i prawej półkuli móżdżku. Zawałowi lewostronnemu towarzyszyły przy tym najcięższe zaburzenia motoryczne. Patomechanizmu zaburzeń poznawczych w całości nie można interpretować jako skrzyżowanej diaschizy móżdżkowej, czyli wtórnej dysfunkcji mózgu spowodowanej przeciwległym zawałem móżdżku.

W kolejnych badaniach warto się skupić na poszukiwaniu konfiguracji objawów specyficznych dla schorzeń móżdżku danego typu, np. zwyrodnieniowego czy naczyniowego. Diagnostyka neuropsychologiczna dostarczy ważnych wskazówek różnicowych, ułatwiających interpretację indywidualnej zmienności objawów także w przebiegu udaru móżdżku, w tym jego hipotetycznego podobieństwa do etiologicznie pokrewnych zaburzeń, określanych ogólnym mianem naczyniopochodnego osłabienia funkcjonowania poznawczego (vascular cognitive impairment), otępienia naczyniowego (vascular dementia) czy otępienia poudarowego (post-stroke dementia) (Barbay i wsp. 2017; Gorelick i wsp. 2016).
Piśmiennictwo
1. Ahmadian N, van Baarsen K, van Zandvoort M i wsp. The cerebellar cognitive affective syndrome – a meta-analysis. Cerebellum 2019; 18: 941-950.
2. Barbay M, Taillia H, Nedelec-Ciceri C i wsp. Vascular cognitive impairment: advances and trends. Rev Neurol 2017; 173: 473-480.
3. Bartczak E, Marcinowicz E, Kochanowski J. Zaburzenia funkcji poznawczych w udarze móżdżku a skrzyżowana diaschiza – opis przypadku. Aktualn Neurol 2011; 11: 18-22.
4. Bolceková E, Mojzeš M, Van Tran Q i wsp. Cognitive impairment in cerebellar lesions: a logit model based on neuropsychological testing. Cerebellum Atax 2017; 4: 13.
5. Brzeziński J. Elementy metodologii badań psychologicznych. Państwowe Wydawnictwo Naukowe, Warszawa 1980.
6. Buckner RL. The cerebellum and cognitive function: 25 years of insight from anatomy and neuroimaging. Neuron 2013; 80: 807-815.
7. Calic Z, Cappelen-Smith C, Cuganesan R i wsp. Frequency, aetiology, and outcome of small cerebellar infarction. Cerebrovasc Dis Extra 2017; 7: 173-180.
8. Cano LM, Cardona P, Quesada H i wsp. Cerebellar infarction: prognosis and complications of vascular territories. Neurol 2012; 27: 330-335.
9. Christianson MK, Leathem JM. Development and standardisation of the computerised Finger Tapping Test: comparison with other finger tapping instruments. NZ J Psychol 2004; 33: 44-49.
10. Edlow JA, Newman-Toker DE, Savitz SI. Diagnosis and inicial management of cerebellar infarction. Lancet Neurol 2008; 7: 951-964.
11. Gorelick PB, Counts SE, Nyenhuis D. Vascular cognitive impairment and dementia. Biochim Biophys Acta 2016; 1862: 860-868.
12. Hokkanen LSK, Kauranen V, Roine RO i wsp. Subtle cognitive deficits after cerebellar infarcts. Eur J Neurol 2006; 13: 161-170.
13. Jodzio K, Biechowska D, Gąsecki D i wsp. Współczesne problemy diagnostyczne w praktyce neuropsychologicznej na przykładzie uszkodzeń móżdżku. W: Człowiek u progu trzeciego tysiąclecia. Zagrożenia i wyzwania. Tom 2. Plopa M (red.). Wydawnictwo Elbląskiej Uczelni Humanistyczno-Ekonomicznej, Elbląg 2007; 307-317.
14. Jodzio K. Diagnostyka neuropsychologiczna w praktyce klinicznej. Difin, Warszawa 2011.
15. Jodzio K. Przydatność przesiewowej diagnostyki stanu psychicznego osób z izolowanymi uszkodzeniami móżdżku. Aktualn Neurol 2020; 20: 3-8.
16. Kądzielawa D. Podręcznik do Baterii Testów Neuropsychologicznych Halsteada-Reitana. Wydział Psychologii Uniwersytetu Warszawskiego, Warszawa 1990 (maszynopis niepublikowany).
17. Koziol LF, Budding D, Andreasen N i wsp. Consensus paper: the cerebellum’s role in movement and cognition. Cerebellum 2014; 13: 151-177.
18. Marien P, Engelborghs S, Fabbro F i wsp. The lateralized linguistic cerebellum: a review and a new hypothesis. Brain Lang 2001; 79: 580-600.
19. Mazur R, Nyka W. Neurologia – myślenie kliniczne. Wydawnictwo Medyczne MAKmed, Gdańsk 1997.
20. Molinari M, Petrosini L, Misciagna S i wsp. Visuospatial abilities in cerebellar disorders. J Neurol Neurosurg Psychiatry 2004; 75: 235-240.
21. Mroziak J. Równoważność i asymetria funkcjonalna półkul mózgowych. Seria Wydawnicza Wydziału Psychologii Uniwersytetu Warszawskiego, Warszawa 1992.
22. Narkiewicz O, Moryś J. Neuroanatomia czynnościowa i kliniczna. Podręcznik dla studentów i lekarzy. Wydawnictwo Lekarskie PZWL, Warszawa 2001.
23. Neau JP, Arroyo-Anllo E, Bonnaud V i wsp. Neuropsychological disturbances in cerebral infarcts. Acta Neurol Scand 2000; 102: 363-370.
24. Pietrzykowski J, Chmielowski K, Skrzyński S i wsp. Fenomen diaschizy. Skrzyżowana diaschiza móżdżkowo-mózgowa. Neurol Neurochir Pol 1997; 31: 1207-1215.
25. Rabinstein AA, Resnick SJ. Obrazowanie w udarze mózgu. Elsevier Urban & Partner, Wrocław 2013.
26. Schmahmann JD. Rola móżdżku w powstawaniu afektu i niektórych psychoz. W: Neuropsychologia. Współczesne kierunki badań. Jodzio K (red.). Wydawnictwo Naukowe PWN, Warszawa 2009; 135-163.
27. Schmahmann JD, MacMore J, Vangel M. Cerebellar stroke without motor deficyt: clinical evidence and non-motor domains within the human cerebellum. Neuroscience 2009; 162: 852-861.
28. Schmahmann JD. The cerebellum and cognition. Neurosci Lett 2019; 688: 62-75.
29. Shin MA, Park OT, Shin JH. Anatomical correlates of neuropsychological deficits among patients with the cerebellar stroke. Ann Rehabil Med 2017; 41: 924-934.
30. Spreen O, Strauss E. A compendium of neuropsychological tests. Administrations, norms, and commentary. Oxford University Press, New York 1990.
31. Starowicz-Filip A, Milczarek O, Kwiatkowski S i wsp. Rola móżdżku w regulacji funkcji poznawczych – ujęcie neuropsychologiczne. Neuropsychiatria Neuropsychologia 2013; 8: 24-31.
32. Stoodley CJ, MacMore JP, Makris N i wsp. Location of lesion determines motor vs. cognitive consequences in patients with cerebellar stroke. Neuro Image Clin 2016; 12: 765-775.
33. Strupczewska B. Test Figury Złożonej Reya-Osterrieth’a. Centralny Ośrodek Metodyczny Poradnictwa Wychowawczo-Zawodowego MEN, Warszawa 1990.
34. Timmann D, Daum I. Cerebellar contributions to cognitive functions: a progres report after two decades of research. Cerebellum 2007; 6: 159-162.
1. Ahmadian N, van Baarsen K, van Zandvoort M i wsp. The cerebellar cognitive affective syndrome – a meta-analysis. Cerebellum 2019; 18: 941-950.
2. Barbay M, Taillia H, Nedelec-Ciceri C i wsp. Vascular cognitive impairment: advances and trends. Rev Neurol 2017; 173: 473-480.
3. Bartczak E, Marcinowicz E, Kochanowski J. Zaburzenia funkcji poznawczych w udarze móżdżku a skrzyżowana diaschiza – opis przypadku. Aktualn Neurol 2011; 11: 18-22.
4. Bolceková E, Mojzeš M, Van Tran Q i wsp. Cognitive impairment in cerebellar lesions: a logit model based on neuropsychological testing. Cerebellum Atax 2017; 4: 13.
5. Brzeziński J. Elementy metodologii badań psychologicznych. Państwowe Wydawnictwo Naukowe, Warszawa 1980.
6. Buckner RL. The cerebellum and cognitive function: 25 years of insight from anatomy and neuroimaging. Neuron 2013; 80: 807-815.
7. Calic Z, Cappelen-Smith C, Cuganesan R i wsp. Frequency, aetiology, and outcome of small cerebellar infarction. Cerebrovasc Dis Extra 2017; 7: 173-180.
8. Cano LM, Cardona P, Quesada H i wsp. Cerebellar infarction: prognosis and complications of vascular territories. Neurol 2012; 27: 330-335.
9. Christianson MK, Leathem JM. Development and standardisation of the computerised Finger Tapping Test: comparison with other finger tapping instruments. NZ J Psychol 2004; 33: 44-49.
10. Edlow JA, Newman-Toker DE, Savitz SI. Diagnosis and inicial management of cerebellar infarction. Lancet Neurol 2008; 7: 951-964.
11. Gorelick PB, Counts SE, Nyenhuis D. Vascular cognitive impairment and dementia. Biochim Biophys Acta 2016; 1862: 860-868.
12. Hokkanen LSK, Kauranen V, Roine RO i wsp. Subtle cognitive deficits after cerebellar infarcts. Eur J Neurol 2006; 13: 161-170.
13. Jodzio K, Biechowska D, Gąsecki D i wsp. Współczesne problemy diagnostyczne w praktyce neuropsychologicznej na przykładzie uszkodzeń móżdżku. W: Człowiek u progu trzeciego tysiąclecia. Zagrożenia i wyzwania. Tom 2. Plopa M (red.). Wydawnictwo Elbląskiej Uczelni Humanistyczno-Ekonomicznej, Elbląg 2007; 307-317.
14. Jodzio K. Diagnostyka neuropsychologiczna w praktyce klinicznej. Difin, Warszawa 2011.
15. Jodzio K. Przydatność przesiewowej diagnostyki stanu psychicznego osób z izolowanymi uszkodzeniami móżdżku. Aktualn Neurol 2020; 20: 3-8.
16. Kądzielawa D. Podręcznik do Baterii Testów Neuropsychologicznych Halsteada-Reitana. Wydział Psychologii Uniwersytetu Warszawskiego, Warszawa 1990 (maszynopis niepublikowany).
17. Koziol LF, Budding D, Andreasen N i wsp. Consensus paper: the cerebellum’s role in movement and cognition. Cerebellum 2014; 13: 151-177.
18. Marien P, Engelborghs S, Fabbro F i wsp. The lateralized linguistic cerebellum: a review and a new hypothesis. Brain Lang 2001; 79: 580-600.
19. Mazur R, Nyka W. Neurologia – myślenie kliniczne. Wydawnictwo Medyczne MAKmed, Gdańsk 1997.
20. Molinari M, Petrosini L, Misciagna S i wsp. Visuospatial abilities in cerebellar disorders. J Neurol Neurosurg Psychiatry 2004; 75: 235-240.
21. Mroziak J. Równoważność i asymetria funkcjonalna półkul mózgowych. Seria Wydawnicza Wydziału Psychologii Uniwersytetu Warszawskiego, Warszawa 1992.
22. Narkiewicz O, Moryś J. Neuroanatomia czynnościowa i kliniczna. Podręcznik dla studentów i lekarzy. Wydawnictwo Lekarskie PZWL, Warszawa 2001.
23. Neau JP, Arroyo-Anllo E, Bonnaud V i wsp. Neuropsychological disturbances in cerebral infarcts. Acta Neurol Scand 2000; 102: 363-370.
24. Pietrzykowski J, Chmielowski K, Skrzyński S i wsp. Fenomen diaschizy. Skrzyżowana diaschiza móżdżkowo-mózgowa. Neurol Neurochir Pol 1997; 31: 1207-1215.
25. Rabinstein AA, Resnick SJ. Obrazowanie w udarze mózgu. Elsevier Urban & Partner, Wrocław 2013.
26. Schmahmann JD. Rola móżdżku w powstawaniu afektu i niektórych psychoz. W: Neuropsychologia. Współczesne kierunki badań. Jodzio K (red.). Wydawnictwo Naukowe PWN, Warszawa 2009; 135-163.
27. Schmahmann JD, MacMore J, Vangel M. Cerebellar stroke without motor deficyt: clinical evidence and non-motor domains within the human cerebellum. Neuroscience 2009; 162: 852-861.
28. Schmahmann JD. The cerebellum and cognition. Neurosci Lett 2019; 688: 62-75.
29. Shin MA, Park OT, Shin JH. Anatomical correlates of neuropsychological deficits among patients with the cerebellar stroke. Ann Rehabil Med 2017; 41: 924-934.
30. Spreen O, Strauss E. A compendium of neuropsychological tests. Administrations, norms, and commentary. Oxford University Press, New York 1990.
31. Starowicz-Filip A, Milczarek O, Kwiatkowski S i wsp. Rola móżdżku w regulacji funkcji poznawczych – ujęcie neuropsychologiczne. Neuropsychiatria Neuropsychologia 2013; 8: 24-31.
32. Stoodley CJ, MacMore JP, Makris N i wsp. Location of lesion determines motor vs. cognitive consequences in patients with cerebellar stroke. Neuro Image Clin 2016; 12: 765-775.
33. Strupczewska B. Test Figury Złożonej Reya-Osterrieth’a. Centralny Ośrodek Metodyczny Poradnictwa Wychowawczo-Zawodowego MEN, Warszawa 1990.
34. Timmann D, Daum I. Cerebellar contributions to cognitive functions: a progres report after two decades of research. Cerebellum 2007; 6: 159-162.







