Diagnostyka i leczenie wybranych infekcji oraz stanów zapalnych dróg oddechowych. Wytyczne dla lekarzy POZ

Wytyczne stanowią kompendium wiedzy na temat objawów, diagnostyki i leczenia najczęstszych infekcji dróg oddechowych i towarzyszących im stanów zapalnych. Zostały przygotowane przez ekspertów z zakresu laryngologii, chorób zakaźnych, farmakologii, zdrowia publicznego i medycyny rodzinnej, aby ułatwić lekarzom POZ podejmowanie decyzji w codziennej praktyce.
Autorzy: Andrzej M. Fal, Mateusz Babicki, Eliza Brożek-Mądry, Paweł Dobrzyński, Ewa Jaźwińska-Tarnawska, Piotr Karniej, Ernest Kuchar, Agnieszka Mastalerz-Migas, Piotr Rzymski, Anna Wiela-Hojeńska
Powszechne występowanie infekcji układu oddechowego sprawia, że ich rozpoznawanie i leczenie jest istotnym elementem codziennej praktyki lekarza podstawowej opieki zdrowotnej. W etiologii ostrych zakażeń górnych dróg oddechowych oraz ostrego zapalenia oskrzeli i oskrzelików dominującą rolę odgrywają wirusy. Szacuje się, że stanowią one przyczynę większości (ok. 50–60%) zakażeń pozaszpitalnych. Właściwe rozpoznanie choroby jest warunkiem wdrożenia odpowiedniego leczenia, m.in. podjęcia decyzji o wprowadzeniu lub nie antybiotykoterapii oraz jej racjonalizacji.
Nadużywanie antybiotyków prowadzi do narastania lekooporności drobnoustrojów, a infekcje układu oddechowego są dominującą przyczyną takiego nadużycia, gdyż w zdecydowanej ich większości antybiotykoterapia nie jest wskazana.
Reakcja zapalna, będąca naturalną odpowiedzią obronną organizmu na infekcję, może być nadmierna i zacząć zagrażać własnym komórkom i organom. Z tego powodu, a także dla poprawy jakości życia głównym celem terapii zapalenia jest zmniejszenie obrzęku, przekrwienia błon śluzowych, bólu i gorączki. Składa się na to stosowanie leków przeciwgorączkowych, przeciwzapalnych oraz przeciwbólowych, obkurczających naczynia i zmniejszających sekrecję. Coraz częściej są to preparaty zawierające substancje pochodzenia roślinnego, dobrze przebadane w randomizowanych i kontrolowanych placebo badaniach klinicznych.
Przygotowane wytyczne stanowią kompendium wiedzy na temat objawów, rozpoznawania, diagnostyki oraz leczenia najczęstszych infekcji i towarzyszących im stanów zapalnych dróg oddechowych. Autorzy są ekspertami z dziedziny laryngologii, chorób zakaźnych, farmakologii, zdrowia publicznego i medycyny rodzinnej. Liczymy, że to wielospecjalistyczne opracowanie będzie dla Państwa użyteczne w codziennej praktyce i ułatwi podejmowanie decyzji terapeutycznych.
W imieniu autorów
prof. Andrzej M. Fal
Rozdział I. Przyczyny infekcji oraz patofizjologia towarzyszącej reakcji zapalnej
Podział patogenów wywołujących infekcje
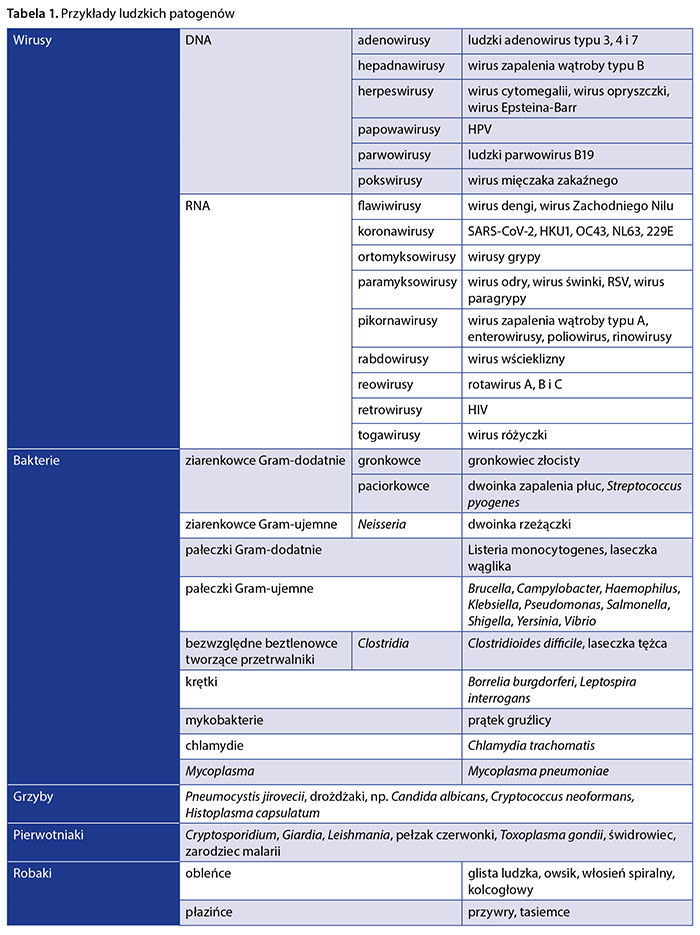
Podstawowe czynniki etiologiczne wywołujące infekcje u człowieka można zaliczyć do pięciu głównych grup: wirusów, bakterii, grzybów, pierwotniaków i robaków (tab. 1). Stanowią je zatem organizmy nie tylko odległe taksonomicznie i zróżnicowane morfologicznie, lecz także różniące się drogą transmisji, mechanizmami replikacji, czasem inkubacji, patogenezą i reakcjami, jakie wywołują u gospodarza.
Układ odpornościowy – struktura i sposób reakcji
Rolą układu odpornościowego jest ochrona przed czynnikami infekcyjnymi, a także kontrola rozrostu nowotworowego. Układ ten pełni zarówno funkcję efektorową, polegającą na rozpoznawaniu i eliminacji patogenów, jak i regulatorową, zapobiegając nadmiernej reaktywności i autoagresji.
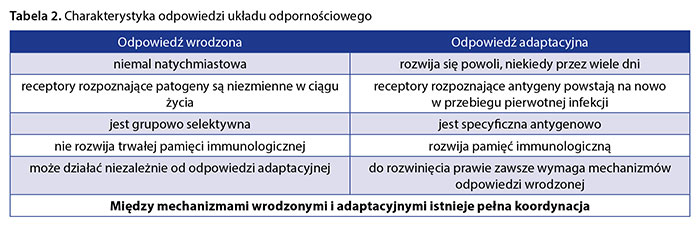
Umownie wyróżnia się dwa główne mechanizmy działania układu odporności: wrodzone (nieswoiste) i adaptacyjne (swoiste, nabyte) (tab. 2).
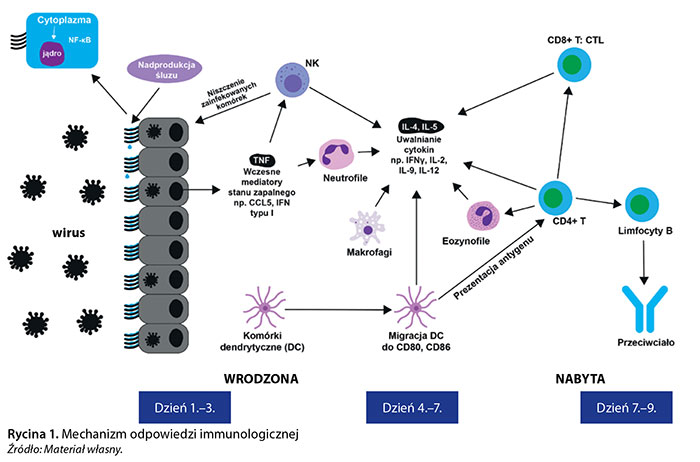
Mechanizmy odpowiedzi wrodzonej są ewolucyjnie starsze, mniej precyzyjne, ale szybsze w inicjacji i działaniu. Ich rolą jest wykrywanie obecności patogenów w organizmie, ich zwalczanie oraz inicjowanie mechanizmów swoistej odpowiedzi immunologicznej. Odpowiedź wrodzona opiera się na rozpoznawaniu przez wybrane receptory (obecne na powierzchni komórek lub wydzielane) wspólnych struktur patogenów, które są strategiczne dla ich przetrwania, a jednocześnie nie podlegają drastycznym zmianom na skutek mutacji. Struktury te określa się jako wzorce molekularne związane z patogenami (PAMP). Należą do nich np.: lipopolisacharyd w ścianie komórkowej bakterii Gram-ujemnych, kwas tejchojowy ścian bakterii Gram-dodatnich, dwuniciowe RNA wirusów czy mannany w ścianie komórkowej drożdżaków. Rozpoznanie cząsteczek PAMP przez poszczególne receptory prowadzi do zainicjowania bądź wzmocnienia odpowiedzi obronnej poprzez cały szereg zdarzeń: aktywację układu dopełniacza, chemotaksję komórek, wytwarzanie bakteriobójczych β-defensyn i fagocytozę. Do komórek uczestniczących w mechanizmach wrodzonej odpowiedzi immunologicznej należą neutrofile, eozynofile, bazofile, monocyty, makrofagi, mastocyty, komórki zdolne do cytotoksyczności spontanicznej (komórki NK). Receptory rozpoznające cząsteczki PAMP znajdują się również na powierzchni komórek niezwiązanych bezpośrednio z układem odporności, dzięki czemu szybkie rozpoznanie patogenu i uruchomienie reakcji obronnych jest możliwe w różnych lokalizacjach, w tym w obrębie wrót zakażenia (ryc. 1).
Mechanizmy adaptacyjnej odpowiedzi immunologicznej są ewolucyjnie młodsze, a ich rozwój wymaga dłuższego czasu (czasami wielu dni). W odróżnieniu od odpowiedzi wrodzonej są one wysoce specyficzne i precyzyjne. Do czynników komórkowych umożliwiających odpowiedź swoistą należą limfocyty T cytotoksyczne, T pomocnicze oraz limfocyty B.
W ramach odpowiedzi adaptacyjnej dochodzi do wybiórczego łączenia swoistych przeciwciał (odpowiedź humoralna – OH) lub receptorów na błonie komórkowej limfocytów (odpowiedź komórkowa – OK) z określonym antygenem.
Odpowiedź humoralna opiera się na działaniu przeciwciał (immunoglobulin) produkowanych przez limfocyty B. Wyróżnia się pięć klas przeciwciał: IgM, IgG, IgA, IgE oraz IgD. Czynniki te neutralizują lub eliminują patogenne organizmy przy wsparciu ze strony komórek układu odporności. Po zetknięciu się z antygenem i związaniu go za pomocą swoich receptorów (BCR) limfocyty B ulegają aktywacji oraz proliferacji i mogą się przekształcać w plazmocyty i komórki pamięci. Te pierwsze aktywnie produkują przeciwciała o tej samej swoistości co receptory BCR, które pierwotnie związały antygen. Komórki pamięci przechowują informacje o antygenie i ulegają szybkiej przemianie w plazmocyty dopiero w sytuacji ponownego kontaktu z antygenem.
Odpowiedź komórkowa natomiast jest mediowana przez limfocyty T pomocnicze (Th) i cytotoksyczne (Tc), na których powierzchni znajdują się receptory TCR zdolne do rozpoznawania i wiązania antygenów. Limfocyty Th1 wytwarzają cytokiny stymulujące cytotoksyczność limfocytów i aktywujące kolejne komórki immunokompetentne oraz fagocytujące – makrofagi. Limfocyty Th2 wytwarzają cytokiny wpływające na aktywność limfocytów B oraz eozynofili.
Patofizjologia reakcji zapalnej
Reakcja zapalna jest jednym z fizjologicznych mechanizmów towarzyszących procesom naprawy uszkodzonych tkanek i naturalną odpowiedzią obronną na działanie niekorzystnych czynników, w tym patogenów. Nadmiarowa lub długotrwała może prowadzić do upośledzenia funkcji tkanek lub narządów, a nawet do stanów zagrażających życiu.
Zawsze kluczową rolę w reakcji zapalnej odgrywa układ immunologiczny, natomiast w zależności od lokalizacji może mieć ona charakter miejscowy lub uogólniony, a w zależności od czasu trwania – ostry lub przewlekły.
Każdy z etapów reakcji zapalnej znajduje się pod kontrolą szeregu mediatorów, których rolą jest przekazanie informacji o istnieniu czynnika zapalnego i jego lokalizacji kompetentnym komórkom i tkankom. Mediatory te umożliwiają m.in. migrację komórek układu odporności do uszkodzonych i zakażonych tkanek, formowanie nacieku zapalnego, indukują zmiany hemodynamiczne (rozszerzenie naczyń włosowatych, zwiększenie przepuszczalności ścian naczyń dla komórek i białek, zmiany przepływu krwi) i przyspieszenie metabolizmu skutkujące wzrostem temperatury ciała.
W komórkach nadzorujących oraz uczestniczących w rozwoju reakcji zapalnej pierwszym etapem odpowiedzi immunologicznej jest produkcja wspomnianych mediatorów. Jednym z czynników regulujących jest NF-κB, odgrywający istotną rolę m.in. w regulacji odpowiedzi na infekcję (szczególnie wirusową) i rozwoju zapalenia. Zaburzenia jego funkcji mogą prowadzić do rozwoju nowotworów czy chorób autoimmunizacyjnych, a w trakcie infekcji do wstrząsu septycznego. Aktywność NF-κB może być stymulowana przez liczne mediatory, m.in. TNF-α, IL-1, reaktywne formy tlenu, bakteryjny lipopolisacharyd (LPS) oraz wniknięcie wirusa. Pod wpływem tych sygnałów wolne dimery NF-κB są transportowane do jądra komórkowego, skąd kontrolują ekspresję m.in. genów związanych z reakcją zapalną, kodujących prozapalne i chemotaktyczne cytokiny, receptory dla tych cytokin oraz cząsteczki zwiększające właściwości adhezyjne komórek.
Do najważniejszych mediatorów reakcji zapalnej należą:
• czynnik martwicy nowotworu alfa (TNF-α) – cytokina produkowana przede wszystkim przez monocyty/makrofagi, a także komórki NK i limfocyty. Należy do pierwotnych cytokin prozapalnych, wykazuje działanie cytotoksyczne i pirogenne;
• interleukiny (IL) – grupa cytokin produkowanych przede wszystkim przez leukocyty o wielokierunkowym działaniu, umożliwiającym komunikację komórek układu odporności. Wyróżnia się IL prozapalne (np. IL-1 będąca jedną z pierwotnych cytokin prozapalnych) oraz przeciwzapalne (np. IL-4 i IL-10);
• interferony (IFN) – grupa cytokin uwalnianych w odpowiedzi na obecność różnych patogenów. Głównym źródłem IFN-α są leukocyty, IFN-β – fibroblasty, a IFN-γ – komórki NK i limfocyty T. IFN są pierwszą linią obrony antywirusowej, prowadząc w różny sposób do hamowania replikacji wirusów. Ponadto nasilają cytotoksyczne działanie komórek NK i limfocytów T cytotoksycznych, aktywują makrofagi, nasilają fagocytozę;
• histamina – hormon tkankowy magazynowany i uwalniany przez bazofile i mastocyty. Powoduje m.in. rozszerzenie naczyń krwionośnych i zwiększenie ich przepuszczalności, skurcz mięśni gładkich w drzewie oskrzelowym, podrażnienie zakończeń nerwów czuciowych, zwiększenie adhezyjnych właściwości śródbłonka i nabłonka dróg oddechowych;
• prostaglandyny – grupa hormonów będących pochodnymi kwasu arachidonowego powstających w wyniku działania cyklooksygenazy. Współuczestniczą w rozszerzaniu naczyń krwionośnych i zwiększaniu ich przepuszczalności, pobudzają receptory bólowe;
• czynnik aktywujący płytki krwi (PAF) – wytwarzany przez monocyty, makrofagi, mastocyty i wybrane leukocyty. Stymuluje produkcję TNF-α. Powoduje skurcz oskrzeli, spadek ciśnienia krwi i zwiększoną przepuszczalność naczyń krwionośnych.
W przypadku zapalenia ostrego, zaczynającego się nagle i trwającego krótko, w wysięku przeważają granulocyty obojętnochłonne (neutrofile) i/lub mastocyty. W fazie przewlekłej w nacieku zapalnym przeważają komórki jednojądrzaste (makrofagi, limfocyty i plazmocyty). W zależności od typu patogenu obraz komórkowy odpowiedzi immunologicznej jest różny:
• zakażenia bakteriami namnażającymi się wewnątrz komórek prowadzą do reakcji makrofagów (produkcji IL-12), pobudzenia komórek NK i limfocytów T;
• w zakażeniach bakteriami wewnątrzkomórkowymi przeważa reakcja neutrofilowa będąca pod kontrolą chemokin, IL-1 i TNF;
• odpowiedź na zakażenia wirusowe jest najczęściej zdominowana przez produkcję IFN oraz IL-12 i IL-15 pobudzających m.in. komórki NK.
Reakcja zapalna obejmuje fazę rozwoju (prozapalną) i wygaszania (przeciwzapalną). Ich równowaga jest konieczna do efektywnego zwalczania infekcji, ale też uniknięcia nadmiarowych „burz cytokinowych” i uszkadzania tkanek własnych.
Jeżeli czynnik wywołujący zapalenie działa miejscowo, mediatory reakcji zapalnej przyczyniają się do jego eliminacji i regeneracji tkanki. W przypadku silnego miejscowego działania czynnika zapalnego bądź działania uogólnionego mediatory będą powodować objęcie procesem zapalnym także zdrowych tkanek i narządów, co wiąże się z dłuższym czasem rekonwalescencji i gorszym rokowaniem. Na rycinie 2 zobrazowano dynamikę reakcji zapalnej w organizmie człowieka.

Wytwarzanie śluzu przez komórki nabłonkowe jest jednym z elementów obronnych organizmu. W przebiegu wywołanego infekcją stanu zapalnego komórki wyściełające drogi oddechowe wydzielają liczne czynniki prosekrecyjne, które prowadzą do hipertrofii i hiperplazji komórek kubkowych w drogach oddechowych z towarzyszącą nadprodukcją śluzu. Nadmierne wydzielanie śluzu w drogach oddechowych może zmniejszać i blokować światło dróg oddechowych, ograniczać przepływ powietrza i w efekcie pogarszać wydolność oddechową. Jednocześnie stan zapalny upośledza usuwanie śluzu przez aparat rzęskowy oraz zaburza działanie surfaktantów w pęcherzykach płuc. Może to prowadzić do nawracających infekcji dróg oddechowych, powodując dalszą obturację. Trwanie tego mechanizmu odgrywa rolę w genezie i przebiegu przewlekłych chorób zapalnych dróg oddechowych.
Rozdział II. Epidemiologia i objawy ostrych infekcji układu oddechowego
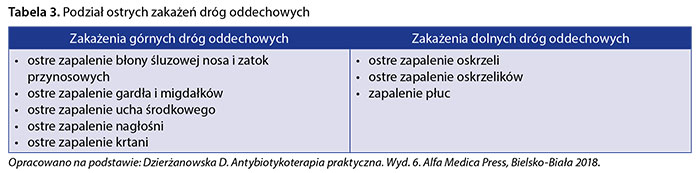
Infekcje układu oddechowego należą do najczęstszych przyczyn porad lekarskich. Szacuje się, że stanowią one większość (ok. 50–60%) zakażeń pozaszpitalnych. Zakażenia dróg oddechowych podzielono na podstawie anatomii na dwie główne kategorie (tab. 3). Przyjęto, że granicą obu obszarów jest krtań na wysokości głośni:
• górne drogi oddechowe (GDO) – jama ustna, nos, zatoki, gardło, krtań;
• dolne drogi oddechowe (DDO) – tchawica, oskrzela i płuca.
Badania wskazują na odrębną i różną odpowiedź immunologiczną na zakażenie w górnych i dolnych drogach oddechowych. Poniżej przedstawiono epidemiologię i typowe objawy najczęstszych chorób infekcyjnych układu oddechowego.
Zakażenia górnych dróg oddechowych
Główną przyczyną zakażeń górnych dróg oddechowych są wirusy oddechowe. Infekcje wirusowe mają zazwyczaj samoograniczający się przebieg i nie wymagają stosowania antybiotyku, leczenie powinno być objawowe. Zakażenia wirusowe charakteryzują się bardzo dużą sezonowością ze zwiększoną liczbą zakażeń wczesną wiosną i jesienią.
Ostre i przewlekłe zapalenie błony śluzowej nosa i zatok przynosowych
Ostre zapalenie błony śluzowej nosa i zatok przynosowych (OZNZ, rhinosinusitis) jest powszechną chorobą, która dotyka rocznie 6–15% populacji. Choroba jest spowodowana nagłym stanem zapalnym obejmującym jedną lub kilka zatok przynosowych oraz jamy nosa. Zazwyczaj przebiega w sposób samoograniczający się, jednak w szczególnych przypadkach może prowadzić do zagrażających życiu powikłań, takich jak zapalenie opon mózgowo-rdzeniowych czy ropień mózgu. Osoby z alergicznym nieżytem nosa oraz anatomicznymi nieprawidłowościami w budowie są narażone na większe ryzyko wystąpienia OZNZ. Ustalenie rozpoznania klinicznego zazwyczaj nie budzi wątpliwości. Wciąż natomiast trwają prace nad udoskonaleniem klasyfikacji zapalenia zatok, co ma zasadnicze znaczenie dla terapii i rokowania.
Ostre zapalenie błony śluzowej nosa i zatok przynosowych rozwija się nagle, dolegliwości i objawy ustępują zupełnie, a łączny całkowity czas trwania dolegliwości jest krótszy niż 12 tygodni, epizody mogą się jednak powtarzać (mamy wtedy do czynienia z nawrotowym zapaleniem).
Utrzymywanie się objawów choroby powyżej 12 tygodni wskazuje na przewlekłe zapalenie błony śluzowej nosa i zatok przynosowych, co dotyczy 5–12% populacji.
Główną rolę w etiologii OZNZ odgrywają infekcje wirusowe powodowane przez rinowirusy, koronawirusy, wirusy RS, wirusy grypy i paragrypy oraz adenowirusy. Jeżeli objawy choroby utrzymują się powyżej 7–10 dni, istnieje duże ryzyko nadkażenia bakteryjnego. Wśród najczęstszych czynników etiologicznych bakteryjnego OZNZ wymieniane są: S. pneumoniae, Haemophilus influenzae, S. aureus i S. pyogenes oraz w rzadszych przypadkach bakterie beztlenowe (zakażenia zębopochodne).
Ostre zapalenie błony śluzowej nosa i zatok przynosowych jest jednym z najczęstszych powodów nadużywania antybiotyków, a właściwe postępowanie, w tym ograniczenie ich stosowania, jest niezwykle istotne w dobie narastającej oporności drobnoustrojów.
Objawy
Początkowe objawy OZNZ są spowodowane przez towarzyszący stan zapalny i obejmują nieżyt nosa i wyciek surowiczy powodujący suchy kaszel. W drugiej fazie infekcji wydzielina z nosa staje się gęsta i przybiera śluzowo-ropny charakter, jednak nie jest to jeszcze objaw infekcji bakteryjnej. O nadkażeniu bakteryjnym może świadczyć utrzymywanie się dolegliwości 10 dni i dłużej oraz dodatkowo niektóre z poniższych objawów: nasilenie produkcji ropnej wydzieliny, gorączka > 38°C, silny ból lub ucisk w części twarzowej głowy (często z przewagą jednej strony), oddychanie przez usta, przykry zapach z ust.
Ostre zapalenie błony śluzowej gardła i migdałków podniebiennych
Ostre zapalenie błony śluzowej gardła i migdałków podniebiennych (OZGM) także w zdecydowanej większości przypadków ma etiologię wirusową – u dzieci powyżej 3. roku życia zakażenia wirusowe odpowiadają za 70–85%, a u dorosłych za 90–95% przypadków tej choroby. Ostre zapalenie błony śluzowej gardła i migdałków podniebiennych jest najczęstszą przyczyną nadużywania antybiotyków w Polsce.
Wirusami najczęściej powodującymi OZGM są: rinowirusy, koronawirusy, adenowirusy, wirus Epsteina-Barr, cytomegalowirus, wirusy Coxsackie, Herpes simplex, wirusy grypy i paragrypy.
Wśród infekcji bakteryjnych dominują zakażenia wywołane przez S. pyogenes (paciorkowiec β-hemolizujący grupy A – PBHA), znacznie rzadziej stwierdza się zakażenia paciorkowcami grup C i G, M. pneumoniae czy C. pneumoniae. Sporadycznie infekcje mogą być spowodowane także przez: N. gonorrhoeae, Corynebacterium diphtheriae, Arcanobacterium haemolyticum, Nocardia oraz bakterie beztlenowe. Stany zapalne migdałków podniebiennych mają tendencję do nawracania, co może prowadzić do przewlekłego zapalenia. Leczenie przewlekłego zapalenia najczęściej stwarza większe problemy m.in. z powodu trudności w eradykacji czynnika etiologicznego.
Według amerykańskich danych OZGM jest przyczyną ok. 20% konsultacji u lekarza rodzinnego. Częstość występowania OZGM zwiększa się w miesiącach wiosennych i jesiennych, natomiast szczyt zachorowań spowodowanych przez koronawirusy i wirusy grypy występuje w zimie. Do zakażenia dochodzi drogą kropelkową oraz przez kontakt z wydzieliną z nosa chorego, a czas inkubacji wynosi 1–6 dni. Bakteryjne OZGM częściej występuje u dzieci (ok. 15% zakażeń) niż u dorosłych (4–10% zakażeń). Szczególnie istotna jest angina spowodowana przez S. pyogenes ze względu na wysoki potencjał epidemiczny tej bakterii oraz możliwość wystąpienia powikłań po przebytej infekcji. Transmisja S. pyogenes najczęściej zachodzi drogą kropelkową, może także dojść do uaktywnienia nosicielstwa. Okres inkubacji zwykle wynosi od 12 godzin do 4 dni.
Objawy
Objawy OZGM obejmują ból, podrażnienie, drapanie w gardle i problemy w połykaniu. Najczęściej towarzyszą im typowe objawy przeziębieniowe: kaszel, gorączka, zatkany nos, katar oraz powiększenie okolicznych węzłów chłonnych. Rzadszymi objawami w przypadku infekcji wirusowych są biegunka i bóle mięśniowe. Objawy wirusowego OZGM stopniowo ustępują po 3–4 dniach, podczas gdy zakażenie bakteryjne może trwać 8–10 dni. Celem diagnostyki różnicowej jest identyfikacja zakażenia bakteryjnego. Podobieństwo objawów w obu etiologiach OZGM może utrudniać prawidłowe rozpoznanie. W różnicowaniu zakażeń wirusowych i bakteryjnych przydatne są skale punktowe oparte na danych z wywiadu oraz badaniu przedmiotowym, spośród których najczęściej stosowana jest skala Centora w modyfikacji McIsaaca oceniająca prawdopodobieństwo zakażenia paciorkowcowego (tab. 4).
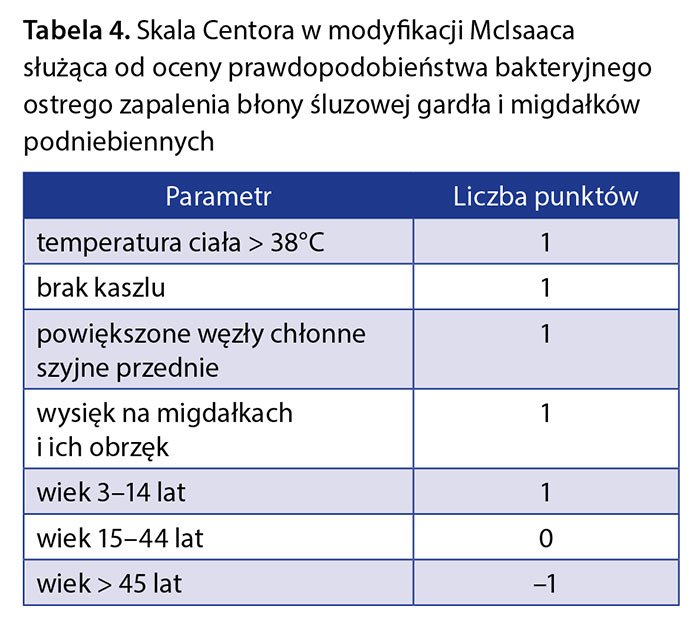
Uzyskanie niskiej punktacji w tej skali (0–1 pkt) uprawdopodabnia rozpoznanie zakażenia wirusowego i kończy diagnostykę. W przypadku uzyskania 2–3 punktów zaleca się uzależnienie decyzji o antybiotykoterapii od wyniku badania bakteriologicznego (wymazu lub szybkiego testu antygenowego). W przypadku uzyskania 4 lub 5 punktów wskazana jest empiryczna antybiotykoterapia z ewentualną równoległą diagnostyką bakteriologiczną, przy czym w przypadku ujemnego wyniku badania bakteriologicznego uzasadnione jest odstawienie antybiotyku. Taka zasada jest przyjęta w większości krajów, na razie w Polsce nie jest jeszcze uwzględniona przez płatnika.
Ostre zapalenie ucha środkowego
Ostre zapalenie ucha środkowego (OZUŚ) jest definiowane jako stan zapalny błony śluzowej przestrzeni ucha środkowego z ogólnymi objawami infekcji górnych dróg oddechowych. Choroba najczęściej jest diagnozowana u dzieci, szacuje się, że ok. 75% dzieci do 3. roku życia doświadcza co najmniej jednego epizodu OZUŚ. Zasadniczą rolę w rozwoju OZUŚ odgrywają infekcje górnych dróg oddechowych prowadzące do zakażenia na drodze wstępującej oraz do obrzęku błony śluzowej części nosowej gardła i związanej z tym dysfunkcji trąbki słuchowej. Rozwojowi OZUŚ sprzyjają zaburzenia czynności trąbki słuchowej związane z odmiennością jej budowy anatomicznej w wieku dziecięcym, a także nieprawidłowości anatomiczne i czynnościowe o charakterze wrodzonym (np. w rozszczepie podniebienia) lub nabyte. Dodatkowo na zakażenie mają wpływ czynniki środowiskowe, takie jak: przebywanie w miejscu opieki zbiorowej, krótki okres karmienia piersią, bierne palenie tytoniu czy długotrwałe stosowanie smoczków.
W etiologii OZUŚ główną rolę odgrywają wirusy grypy, paragrypy, adenowirusy i rinowirusy, jednakże wyłącznie wirusowa etiologia jest stwierdzana rzadko. Infekcja wirusowa prowadzi do powstania zmian ułatwiających kolonizację przez bakterie i rozwój zakażenia wirusowo-bakteryjnego. Wśród patogenów bakteryjnych dominują: S. pneumoniae i H. influenzae, rzadszy jest M. catarrhalis.
Należy podkreślić istotny udział bakterii lekoopornych w patogenezie OZUŚ. W Polsce odsetek szczepów S. pneumoniae niewrażliwych na penicylinę wynosi ok. 20%, na amoksycylinę ok. 5%, na cefuroksym ponad 20%, na cefalosporyny III generacji (cefotaksym, ceftriakson) 15%, na makrolidy ok. 30%. Oporność H. influenzae i M. catarrhalis najczęściej wynika z wytwarzania β-laktamaz przez ok. 90% szczepów M. catarrhalis oraz ok. 6% szczepów H. influenzae.
Objawy
Objawy OZUŚ występują nagle i są związane z infekcją wirusową (katar, kaszel, gorączka). U młodszych dzieci częściej występują objawy ogólne: niepokój, płacz, zaburzenia snu, biegunka, wymioty oraz wyciek wydzieliny z ucha. U starszych dzieci i dorosłych dominują: silny ból ucha, który często nasila się w nocy i w pozycji leżącej, szum w uszach oraz niedosłuch. Przekrwienie, uwypuklenie i upośledzenie ruchomości błony bębenkowej widoczne w badaniu otoskopowym umożliwiają potwierdzenie diagnozy.
Zakażenia dolnych dróg oddechowych
Choroby infekcyjne dolnych dróg oddechowych (DDO) dzieli się de facto anatomicznie na zapalenia płuc oraz zapalenia oskrzeli. U dzieci w dwóch pierwszych latach życia rozpoznaje się ponadto zapalenia oskrzelików.
W przypadku ostrego zapalenia oskrzeli najczęstszą przyczyną są wirusy, czynniki atypowe stanowią znacznie mniejszą grupę (ok. 10–15%), a bakterie powodują na ogół nadkażenia w infekcji wirusowej.
Ostatnio coraz więcej dowodów wskazuje na mieszaną – wirusowo-bakteryjną etiologię zakażeń DDO. W wielu przypadkach wirusy i bakterie działają synergistycznie i razem zwiększają ciężkość przebiegu zakażenia, szczególnie w przypadku zapalenia płuc. Prawdopodobieństwo wywołania zakażenia przez konkretny drobnoustrój zależy od wieku pacjenta, pory roku, przyjętych szczepień, narażenia i położenia geograficznego.
Dominującym objawem zakażeń DDO jest kaszel. W porównaniu z zakażeniami GDO mają one cięższy przebieg z gorszym stanem ogólnym chorego oraz bardziej nasilonymi objawami. Rozpoznanie zapalenia oskrzeli opiera się głównie na obecności objawów (kaszel, odkrztuszanie wydzieliny, dyskomfort w klatce piersiowej, duszność, osłabienie i złe samopoczucie) i przebiegu klinicznym, natomiast w przypadku zapalenia płuc występują charakterystyczne zmiany osłuchowe, możliwe stłumienie wypuku nad polami płucnymi oraz – głównie przy etiologii bakteryjnej – charakterystyczny obraz w badaniach obrazowych.
Ostre zapalenie oskrzeli i oskrzelików
Ostre zapalenie oskrzeli jest szóstym najczęstszym rozpoznaniem podczas wizyt u lekarza rodzinnego. Wirusy są uważane za najczęstszą przyczynę ostrego zapalenia oskrzeli u zdrowych dorosłych. W wyniku obrzęku oskrzeli i tworzenia się śluzu dochodzi do nadmiernego wytwarzania plwociny, kaszlu i objawów obturacji dróg oddechowych. Zakażenie rinowirusem wiąże się z naciekiem limfocytarnym i eozynofilowym błony śluzowej oskrzeli i może być związane ze zmianami reaktywności dróg oddechowych i zaostrzeniami astmy.
Do najczęściej izolowanych wirusów wywołujących ostre zapalenie oskrzeli należą wirusy grypy A i B, paragrypy, koronawirusy, adenowirusy, rinowirusy, metapneumowirus oraz syncytialny wirus oddechowy (RSV). Wśród czynników bakteryjnych dominują: M. pneumoniae, C. pneumoniae, B. pertussis, Legionella, H. influenzae, S. pneumoniae oraz M. catarrhalis. U starszych pacjentów hospitalizowanych z powodu zakażenia dolnych dróg oddechowych niebędącego zapaleniem płuc zakażenia wirusowe także występują częściej niż bakteryjne. Rzeczywisty patogen często bywa niezidentyfikowany, dlatego zawsze terapia empiryczna powinna uwzględniać różne przyczyny w zależności od pory roku, wieku, ewentualnej epidemii.
Objawy
Ostre zapalenie oskrzeli określane jest jako samoograniczające się zakażenie dolnych dróg oddechowych, którego dominującym objawem jest kaszel utrzymujący się powyżej 5 dni (często 14–21 dni). Oprócz ostrego kaszlu mogą wystąpić: zwiększona produkcja wydzieliny (plwociny), duszność, świszczący oddech i łagodny dyskomfort w klatce piersiowej. Mogą również współwystępować objawy towarzyszące infekcji górnych dróg oddechowych, takie jak ból gardła i twarzy, zatkanie nosa, przekrwienie nosa i niewielka gorączka. Objawy zwykle utrzymują się przez 2–3 tygodnie, chociaż kaszel może pozostawać dłużej.
Kaszel ostry: < 3 tygodnie, najczęściej jest związany z infekcją wirusową.
Kaszel podostry: 3–8 tygodni, nadreaktywność oskrzeli po przebytej infekcji.
Kaszel przewlekły: > 8 tygodni, długotrwały wpływ szkodliwych czynników.
Rozpoznanie ostrego zapalenia oskrzeli należy rozważyć u pacjentów z nagłym początkiem kaszlu i wytwarzaniem plwociny, bez klinicznych cech innych częstych schorzeń ostrych, np. zapalenia płuc czy zaostrzenia chorób przewlekłych – astmy lub przewlekłej obturacyjnej choroby płuc (POChP). Większość pacjentów z niepowikłanym ostrym zapaleniem oskrzeli nie wymaga badań obrazowych ani laboratoryjnych. Nie uważa się, aby kolor plwociny pozwalał przewidzieć obecność infekcji bakteryjnej. U pacjentów z ostrym zapaleniem oskrzeli, szczególnie we wczesnych stadiach, może wystąpić nieżyt nosa, zapalenie gardła lub inne objawy nie do odróżnienia od zakażenia górnych dróg oddechowych.
Diagnostyka różnicowa ostrego zapalenia oskrzeli obejmuje wykluczenie innych chorób, najczęściej (w zestawieniu nie ujęto schorzeń o charakterze przewlekłym):
• przeziębienia,
• zapalenia płuc,
• zapalenia błony śluzowej nosa i zatok przynosowych,
• zakażenia M. lub C. pneumoniae (całe drogi oddechowe),
• krztuśca (może być stwierdzony nawet u 10–20% pacjentów z kaszlem trwającym ponad 2–3 tygodnie),
• zespołu kaszlu z górnych dróg oddechowych (post nasal drip syndrome),
• zaostrzenia lub pierwszego ataku astmy.
Zawsze warto pamiętać o niezwiązanych z infekcjami stanach sugerujących zapalenie oskrzeli, objawiających się kaszlem lub świszczącym oddechem. Należą do nich:
• stosowanie inhibitorów konwertazy angiotensyny,
• choroba refluksowa przełyku,
• zespoły aspiracyjne (w tym aspiracyjne zapalenie płuc),
• wdychanie dymu tytoniowego lub innych gazów drażniących,
• guzy dolnych dróg oddechowych.
Zazwyczaj jednak nie towarzyszą im objawy ostrej infekcji (gorączka, nagłe złe samopoczucie, katar).
Zapalenie płuc
Zapalenie płuc jest definiowane jako ostre zakażenie obejmujące miąższ płuc, w tym pęcherzyki jednego lub obu płuc z towarzyszącym zapaleniem i wysiękiem. Jest najczęstszą przyczyną zgonów spośród zakażeń. Przyczyną pozaszpitalnego zapalenia płuc (PZP) są najczęściej bakterie, m.in. S. pneumoniae, M. pneumoniae, H. influenzae, M. catarrhalis, C. pneumoniae, Legionella, S. aureus i pałeczki Gram-ujemne.
Częstość występowania PZP w krajach rozwiniętych szacuje się na ok. 30–40 przypadków na 1000 dzieci w wieku < 5 lat. Według analizy grupy roboczej ds. zapalenia płuc Child Health Epidemiology Reference Group częstość ich występowania wynosi (liczba epizodów na dziecko na rok): 0,27 w Afryce, 0,26 w Azji Południowo-Wschodniej, 0,23 we wschodniej części basenu Morza Śródziemnego, 0,11 w zachodniej części Pacyfiku, 0,08 w obu Amerykach, 0,03 w Europie. Częstość występowania PZP wśród dorosłych waha się od 10,6 do 44,8 przypadku na 1000 osobolat i wzrasta wraz z wiekiem. Szacuje się, że w 2016 r. infekcje dolnych dróg oddechowych były przyczyną 3 mln zgonów na świecie.
Wprowadzenie powszechnych szczepień niemowląt przeciwko pneumokokom spowodowało zmniejszenie częstości występowania pneumokokowego zapalenia płuc. Od czasu wdrożenia w Stanach Zjednoczonych 13-walentnej skoniugowanej szczepionki przeciwko pneumokokom liczba hospitalizacji dzieci z powodu pneumokokowego zapalenia płuc zmniejszyła się o ok. 16% rocznie.
Do czynników ryzyka wystąpienia PZP należą: wiek, palenie tytoniu, przewlekłe choroby współistniejące, takie jak cukrzyca, przewlekłe choroby płuc, nerek, serca lub wątroby, choroby jamy ustnej i przyzębia, leczenie inhibitorami pompy protonowej, przyjmowanie opioidów na receptę oraz duże spożycie alkoholu.
Powikłaniami zapalenia płuc mogą być: wysięk w opłucnej, obrzęk płuc, ropień płuca, sepsa oraz powikłania kardiologiczne, takie jak niewydolność serca, zaburzenia rytmu serca, ostre zespoły wieńcowe. Kluczowe działania profilaktyczne obejmują szczepienia przeciwko grypie, COVID-19 i S. pneumoniae.
W dużej mierze zapalenie płuc powinno być leczone w warunkach szpitalnych. Istnieje szereg prostych skali pomocnych przy podejmowaniu decyzji, czy leczyć pacjenta ambulatoryjnie czy hospitalizować. Jedną z nich jest skala CRB, w której ocenia się cztery parametry od 0 do 1. W przypadku wątpliwości lub szczególnie wielu zachorowań na zapalenie płuc można też użyć dużo bardziej szczegółowej skali pneumonia severity index – PSI.
Zaostrzenie przewlekłej obturacyjnej choroby płuc
Zaostrzenie POChP charakteryzuje się nagłym wzrostem intensywności podstawowych objawów (takich jak kaszel, duszność, ilość i charakter plwociny), wykraczającym poza normalne codzienne wahania do tego stopnia, że wymaga zmiany terapii.
Zaostrzenia są zwykle spowodowane infekcjami wirusowymi lub bakteryjnymi albo czynnikami drażniącymi: zanieczyszczeniem powietrza (np. dymem tytoniowym, ozonem), narażeniem zawodowym. Należy pamiętać o szybkim wdrożeniu leczenia zaostrzeń, gdyż ich progresja skutkująca koniecznością hospitalizacji rokuje źle. Śmiertelność wewnątrzszpitalna pacjentów z zaostrzeniami POChP wynosi ok. 2,5%, a w grupie z częściową niewydolnością oddechową (retencją CO2) nawet 10%.
Objawy
Pacjenci zazwyczaj zgłaszają się z powodu nasilenia objawów. Dodatkowo za zaostrzeniem choroby przemawiają: świszczący oddech, ucisk w klatce piersiowej, zmniejszenie tolerancji wysiłku fizycznego, osłabienie, złe samopoczucie, a w przypadkach bardziej zaawansowanych dezorientacja, senność oraz depresja. W podstawowej ocenie zaostrzenia POChP oprócz badania przedmiotowego i podmiotowego dobrze byłoby uwzględniać pulsoksymetrię.
Ze strony lekarza profilaktyka zaostrzeń powinna obejmować całkowity zakaz palenia tytoniu, szczepienia przeciwko pneumokokom i grypie oraz regularną kontrolę przestrzegania przez pacjenta zaleceń lekarskich (compliance), w tym prawidłowej techniki inhalacji i stosowania ewentualnej tlenoterapii domowej (DLT).
Grypa
Grypa jest ostrą chorobą infekcyjną układu oddechowego wywołaną wirusem o tej samej nazwie. W Polsce sezon grypowy trwa od października do kwietnia ze szczytem zachorowań pomiędzy styczniem a marcem. Okres inkubacji choroby jest krótki, wynosi 1–4 dni, a ryzyko zakażenia w kontakcie domowym waha się w zakresie 20–40%. Chory może zakażać innych już w pierwszej dobie poprzedzającej wystąpienie objawów do 5–10 dni od ich początku, jednakże w trzecim dniu choroby zakaźność wyraźnie spada. Wiek, osłabiony układ immunologiczny oraz niewydolność układu krążenia zwiększają ryzyko zachorowania na grypowe zapalenie płuc.
Objawy
Objawy grypy są niecharakterystyczne i mogą wskazywać na przeziębienie, jednak zwykle charakteryzują się znacznie bardziej gwałtownym przebiegiem. Objawy ogólne grypy obejmują:
• wysoką gorączkę,
• dreszcze,
• ból mięśni i głowy,
• uczucie rozbicia i osłabienia,
• złe ogólne samopoczucie.
Objawy ze strony układu oddechowego:
• suchy kaszel,
• ból gardła,
• katar (zwykle o niedużym nasileniu),
• ból w klatce piersiowej.
Należy pamiętać, że u małych dzieci obraz kliniczny choroby może znacząco odbiegać od tego obserwowanego u dorosłych. Znacznie częściej grypa objawia się u nich zmienionym zachowaniem, nadmierną sennością lub rozdrażnieniem, brakiem apetytu i wymiotami.
Na skuteczną profilaktykę grypy składają się prawidłowa higiena rąk i kaszlu, unikanie kontaktów z zakażonymi, częste wietrzenie pomieszczeń i izolacja chorych. Wciąż najskuteczniejszym sposobem ochrony przed grypą pozostaje szczepienie.
Podsumowanie
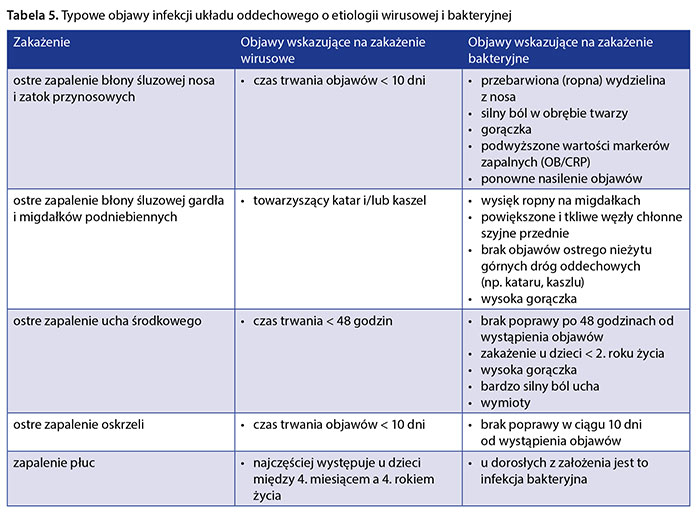
Najczęstsze objawy infekcji układu oddechowego zestawiono w tabeli 5.
Rozdział III. Diagnostyka infekcji układu oddechowego w gabinecie lekarskim
Diagnozowanie infekcji układu oddechowego jest bardzo częste w praktyce lekarza pierwszego kontaktu. Właściwe rozpoznanie jest warunkiem wdrożenia odpowiedniego leczenia, m.in. wprowadzenia lub nie antybiotykoterapii oraz jej racjonalizacji. Infekcję górnego odcinka układu oddechowego można potwierdzić na podstawie wywiadu i badań przedmiotowych. W diagnostyce zakażeń dolnych dróg oddechowych zastosowanie znajduje badanie radiologiczne (RTG) klatki piersiowej. Kluczowe objawy i badania pomocne w diagnostyce infekcji układu oddechowego wymieniono w tabeli 6.

Kryteria rozpoznania infekcji układu oddechowego
Ostre zapalenie błon śluzowych nosa i zatok przynosowych – według European position paper on rhinosinusitis and nasal polyps (EPOS) z 2020 r. OZNZ u dorosłych rozpoznawane jest w przypadku wystąpienia co najmniej dwóch z następujących objawów: niedrożność nosa, wydzielina z nosa (katar przedni lub tylny), ból lub uczucie rozpierania w obrębie twarzy, upośledzenie bądź utrata węchu, przy czym jednym z objawów powinna być niedrożność nosa lub wydzielina z nosa. Z kolei u dzieci OZNZ definiuje się jako nagłe wystąpienie co najmniej dwóch z następujących objawów: niedrożność nosa, wydzielina z nosa, kaszel.
Ostre zapalnie gardła i migdałków podniebiennych – kluczowe znacznie ma określenie czynnika etiologicznego powodującego zapalenie gardła i ocena wskazań do antybiotykoterapii. W oszacowaniu prawdopodobieństwa etiologii PBHA przydatna jest skala Centora w modyfikacji McIsaaca (rozdział II). Złotym standardem diagnostyki bakteryjnego zapalenia gardła i/lub migdałków podniebiennych jest posiew wymazu z gardła i migdałków.
Ostre zapalenie ucha środkowego – rozpoznania klinicznego dokonuje się na podstawie charakterystycznych objawów, a także odchyleń w badaniu otoskopowym.
Ostre zapalenie krtani lub tchawicy – rozpoznanie ustala się na podstawie obrazu klinicznego.
Ostre zapalenie oskrzeli – rozpoznania dokonuje się na podstawie obrazu klinicznego. Nie ustalono jasnych kryteriów diagnostycznych ostrego zapalenia oskrzeli. W praktyce jest to ostre zakażenie dróg oddechowych, w którym oprócz typowych objawów zajęcia górnych dróg oddechowych występują cechy zajęcia dolnych dróg oddechowych, w tym zmiany osłuchowe nad polami płucnymi, kaszel i odksztuszanie plwociny, natomiast stan ogólny chorego pozostaje dobry i wykluczono zapalenie płuc.
Zapalenie płuc – rozpoznanie PZP opiera się na obecności kaszlu oraz co najmniej jednego z następujących objawów: ból opłucnowy, przyspieszony oddech, duszność, krwioplucie. Charakterystyczne są zmiany w badaniu przedmiotowym, które nie były obecne wcześniej, takie jak: trzeszczenia, wzmożony lub przytłumiony odgłos opukowy, wzmożone lub obniżone drżenie głosowe. Należy wykonać badania dodatkowe – RTG klatki piersiowej, CRP, OB i morfologię, przy czym zdjęcie RTG nie jest niezbędne do rozpoznania zapalenia płuc. Należy pamiętać, że u osób w wieku podeszłym zapalenie płuc może mieć przebieg skąpoobjawowy, bez gorączki i dreszczy, a podstawowymi objawami mogą być utrudniony kontakt oraz zaburzenia świadomości.
Wywiad i badanie fizykalne
Nieodzowną częścią diagnostyki, nie tylko infekcji, jest prawidłowo przeprowadzone badanie przedmiotowe oraz podmiotowe. W przypadku podejrzenia infekcji dróg oddechowych przy zbieraniu wywiadu (badanie podmiotowe) należy zwrócić uwagę na kilka zasadniczych elementów:
• ustalenie charakteru objawów wraz z oceną ich nasilenia,
• ustalenie zależności czasowej pomiędzy pierwszymi objawami a ewentualnym kontaktem z osobami chorymi,
• ustalenie zależności czasowej pomiędzy symptomami choroby oraz ich zmienności w czasie,
• okres oraz częstość stosowanych leków zarówno z powodu schorzeń przewlekłych, jak i bieżącej infekcji dróg oddechowych.
Dodatkowo w różnicowaniu pomocny jest wywiad ukierunkowany na:
• uczulenia, szczególnie na leki,
• w przypadku kobiet – ciążę oraz karmienie piersią,
• choroby współistniejące,
• realizację szczepień ochronnych (szczepienia obowiązkowe oraz zalecane z Programu szczepień ochronnych – PSO, szczepienie przeciw COVID-19),
• COVID-19, w tym kontakt z chorym, przechorowanie (kiedy?), szczepienie (kiedy?) lub status ozdrowieńca (od kiedy?).
Po dokładnym zebraniu wywiadu należy przeprowadzić pełne badanie fizykalne (przedmiotowe), w przypadku zakażeń układu oddechowego uwzględniające:
• ocenę stanu ogólnego pacjenta,
• ocenę parametrów życiowych (temperatura ciała, saturacja, częstość oddechów, ciśnienie tętnicze, tętno),
• opukiwanie i osłuchiwanie płuc z oceną wypuku (stłumiony, nadmiernie jawny), długości faz oddechowych, szmeru pęcherzykowego oraz ewentualnych dodatkowych fenomenów oddechowych,
• badanie węzłów chłonnych potylicznych, karkowych, podżuchwowych szyjnych oraz nadobojczykowych,
• wziernikowanie uszu, ocenę bolesności przy ucisku na skrawek oraz wyrostek sutkowaty,
• palpację głowy, ocenę bolesności uciskowej w rzucie zatok czołowych oraz szczękowych,
• ocenę drożności nosa (wziernikowanie nozdrzy),
• badanie gardła (stopień wilgotności błon śluzowych, ocena łuków podniebiennych oraz migdałków podniebiennych).
U pacjentów z wysoką gorączką należy również zbadać objawy oponowe, np. sztywność karku, objaw Brudzińskiego, Kerniga.
Badania pomocnicze
Testy immunologiczne
Zgodnie z zaleceniami Głównego Inspektora Sanitarnego każdy pacjent z objawami infekcji dróg oddechowych powinien mieć wykonaną diagnostykę w kierunku infekcji SARS-CoV-2. Obecnie w Polsce COVID-19 rozpoznaje się na podstawie pozytywnego wyniku zarówno testu RT-PCR, jak i testu antygenowego. W drugim przypadku należy pamiętać, że gdy zachodzi istotne podejrzenie COVID-19, pomimo ujemnego wyniku testu antygenowego należy przeprowadzić test RT-PCR, który uważany jest obecnie za złoty standard w diagnostyce COVID-19. Według zaleceń Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych w diagnostyce COVID-19 powinny być wykorzystywane te testy, których czułość oraz swoistość wynosi ≥ 90%.
Ponadto do badań pomocniczych należy test wykrywający przeciwciała (IgG, ewentualnie IgA) w kierunku B. pertussis.
Testy antygenowe w kierunku PBHA mogą stanowić alternatywę dla złotego standardu diagnostycznego (posiew wymazu z gardła) zarówno u dorosłych, jak i u dzieci.
Łatwym uzupełnieniem diagnostyki są testy antygenowe w kierunku wirusa grypy.
Badania laboratoryjne
W diagnostyce infekcji dróg oddechowych nie należy zapominać o badaniach laboratoryjnych, zwłaszcza o markerach stanu zapalnego.
Spośród wszystkich wskaźników tzw. ostrej fazy (CRP, OB, D-dimery, fibrynogen itp.) w diagnostyce w ramach podstawowej opieki zdrowotnej kluczowe znaczenie mają morfologia oraz CRP. Zwiększa się znaczenie prokalcytoniny, ale badanie to jeszcze nie jest finansowane przez NFZ w zakresie podstawowej opieki zdrowotnej.
Istnieje możliwość wykonania tzw. szybkiego testu CRP (sCRP), do którego wykorzystuje się krew włośniczkową, a wynik uzyskiwany jest w 2–3 minuty. CRP jest białkiem wytwarzanym przez wątrobę w odpowiedzi na toczący się w organizmie proces zapalny. W analizie wyników przyjmuje się za wartość prawidłową < 0,3 mg/dl. W przypadku wartości granicznych oraz niskich (do 10 mg/dl) ryzyko infekcji jest niskie. Wraz ze wzrostem stężenia CRP zwiększa się prawdopodobieństwo infekcji. Powyższe zalecenie powinno zostać także rozważone przy poszerzaniu finansowania przez NFZ.
Badania obrazowe
Spośród wielu dostępnych badań obrazowych w ramach diagnostyki i leczenia infekcji układu oddechowego w podstawowej opiece zdrowotnej najczęściej wykorzystywane są zdjęcia RTG.
Większość infekcji GDO i DDO ma charakter wirusowy lub atypowy i najczęściej nie dają one istotnych zmian w obrazie RTG klatki piersiowej, dlatego nie zaleca się wykonywania tego badania u każdego pacjenta z infekcją bez rozważenia istotnych wskazań.
Wskazania te obejmują:
• podejrzenie bakteryjnego zapalenia płuc,
• asymetrię odgłosu opukowego i szmerów oddechowych bez związku z zapaleniem,
• przedłużającą się lub słabo reagującą na leczenie infekcję DDO,
• podejrzenie powikłań zapalenia płuc,
• przewlekły kaszel (powyżej 8 tygodni).
Diagnostyka różnicowa
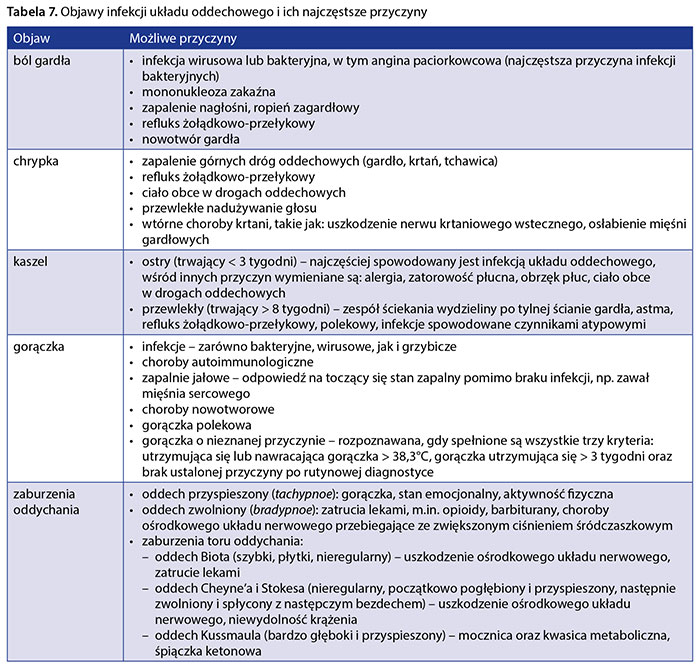
Zasady diagnostyki różnicowej głównych objawów klinicznych mogących wystąpić w przypadku infekcji układu oddechowego zestawiono w tabeli 7.
Wskazania do hospitalizacji
Przy ocenie wskazań do hospitalizacji z powodu trwającej infekcji układu oddechowego za każdym razem należy się opierać na indywidualnym podejściu do pacjenta, kierując się jego bezpieczeństwem, a także możliwościami terapeutycznymi w ramach leczenia ambulatoryjnego.
Jak już wspominano, infekcje górnych dróg oddechowych najczęściej mają charakter samoograniczający się i w zdecydowanej większości leczenie ambulatoryjne jest w pełni wystarczające. Należy jednak zwrócić szczególną uwagę na podgłośniowe zapalenie krtani (krup), które zdecydowanie częściej dotyka dzieci, ale może również wystąpić u dorosłych. Wskazania do hospitalizacji obejmują:
• ciężką postać choroby (według skali Westleya – tab. 8),
• ciężki stan ogólny pacjenta,
• brak odpowiedzi na zastosowane leczenie i/lub nawrót dolegliwości w ciągu 24 godzin,
• wiek dziecka poniżej 6 miesięcy.

Zapalenie błony śluzowej gardła i zatok przynosowych – objawy alarmowe, których wystąpienie wymaga skierowania do szpitala, to: obrzęk lub zaczerwienienie powiek, przemieszczenie gałki ocznej, podwójne widzenie, zaburzenie ruchomości gałki ocznej, pogorszenie ostrości wzroku, silny ból głowy, obrzęk tkanek miękkich okolicy czołowej, objawy zapalenia opon mózgowo-rdzeniowych, ogniskowe objawy neurologiczne, sepsa.
Zapalenie krtani – wskazanie do hospitalizacji stanowi ropne zapalenie nagłośni.
Zapalenie oskrzeli – decyzję o konieczności hospitalizacji należy podjąć na podstawie stanu ogólnego pacjenta ze szczególnym uwzględnieniem stopnia niewydolności oddechowej. W ocenie można się posiłkować parametrami życiowymi, takimi jak: częstość oddechów, saturacja krwi, ciśnienie krwi, tętno oraz tor oddychania (oddech wspomagany dodatkowymi mięśniami oddechowymi).
Zapalenie płuc – przy ocenie wskazań do hospitalizacji z powodu zapalenia płuc należy się kierować stanem ogólnym pacjenta. Do oceny ciężkości PZP można wykorzystać skalę CRB-65 (tab. 9) oceniającą stan świadomości chorego, częstotliwość oddechów, ciśnienie tętnicze oraz wiek, przy czym pacjent uzyskuje 1 punkt za każdy czynnik ryzyka.

Ponadto wskazaniem do hospitalizacji zawsze, niezależnie od przyczyny, są:
• niewydolność oddechowa,
• bradykardia lub oporna na leczenie tachykardia,
• obustronne zapalenie płuc,
• zaostrzenie stanu ogólnego lub zaostrzenie przewlekłej niewydolności nerek, serca,
• powikłania zapalenia płuc, m.in.: ropień płuc, ropień opłucnej, płyn w jamie opłucnej.
Zdecydowana większość chorych na COVID-19 nie wymaga leczenia szpitalnego, jednak u ok. 15% pacjentów choroba może mieć umiarkowany lub ciężki przebieg, z potrzebą hospitalizacji. Należy kierować się zaleceniami dotyczącymi hospitalizacji, trybu i długości trwania izolacji, które są na bieżąco uaktualniane.
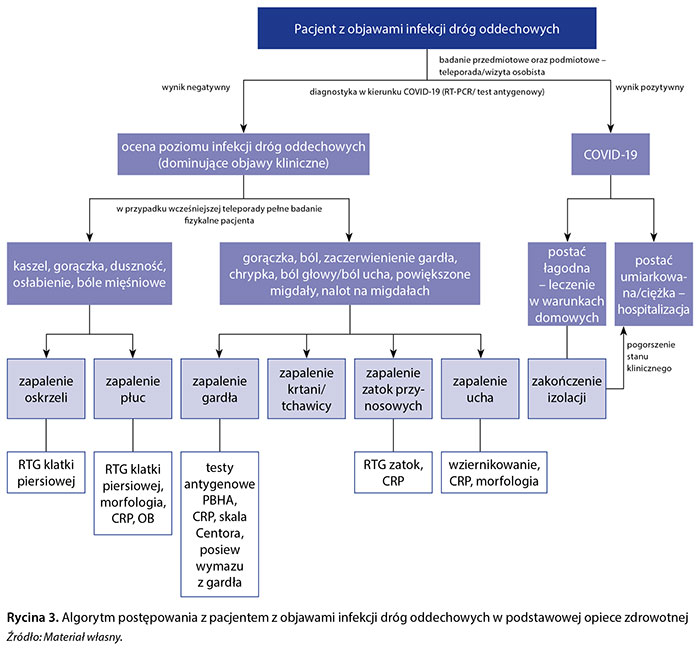
Na rycinie 3 przedstawiono szczegółowy algorytm postępowania z pacjentem z objawami infekcji dróg oddechowych w podstawowej opiece zdrowotnej.
Rozdział IV. Leczenie infekcji układu oddechowego w opiece ambulatoryjnej
W etiologii ostrych zakażeń górnych dróg oddechowych oraz w ostrym zapaleniu oskrzeli i oskrzelików dominującą rolę odgrywają wirusy, dlatego w zdecydowanej większości takich przypadków antybiotykoterapia nie jest wskazana. Właściwa diagnostyka pozwalająca na różnicowanie etiologii bakteryjnej i wirusowej ma zatem kluczowe znaczenie w ograniczaniu niepotrzebnego stosowania antybiotyków, które może prowadzić do selekcji szczepów lekoopornych.
Ostre i przewlekłe zapalenie błony śluzowej nosa i zatok przynosowych
Leczenie objawowe
W związku z wysokim odsetkiem etiologii wirusowych OZNZ powinno być leczone przede wszystkim objawowo.
Celem farmakoterapii pierwszej fazy zapalenia, tzw. naczyniowej lub obrzękowo-wysiękowej, jest zmniejszenie obrzęku, przekrwienia błon śluzowych, bólu i gorączki. Składa się na to stosowanie leków przeciwgorączkowych, przeciwzapalnych oraz przeciwbólowych, obkurczających naczynia i zmniejszających sekrecję. Ponadto należy nawadniać organizm oraz przeprowadzać ewakuację zalegającej wydzieliny.
Do zwalczania bólu i gorączki wykorzystuje się przede wszystkim doustnie podawany paracetamol (10–15 mg/kg m.c.) i ibuprofen (10 mg/kg m.c.). Paracetamol może pomóc złagodzić niedrożność i wyciek z nosa, ale nie wydaje się, aby zmniejszał inne objawy choroby (ból gardła, złe samopoczucie, kichanie i kaszel).
Niesteroidowe leki przeciwzapalne (NLPZ) nie zmniejszają znacząco stopnia nasilenia objawów ani czasu trwania choroby, jednak w odniesieniu do działania przeciwbólowego (ból głowy, ucha oraz mięśni i stawów) ich stosowanie przynosi istotne korzyści.
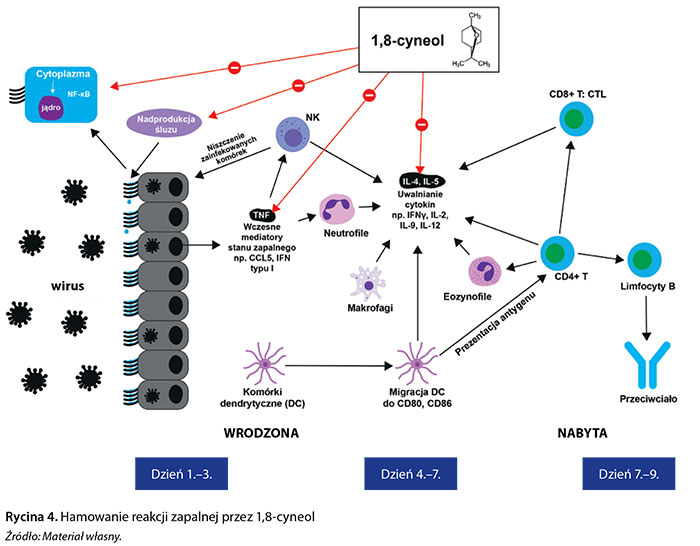
Działanie NLPZ nie obejmuje podrażnienia gardła, którego stopień nasilenia się nie zmniejsza. Długotrwała terapia NLPZ nie jest wskazana. Kompleksowe działanie przeciwzapalne powinno obejmować hamowanie nadmiernej produkcji mediatorów stanu zapalnego, łagodzenie rozwoju miejscowych i ogólnoustrojowych objawów zapalnych (gorączka, bóle mięśniowe), hamowanie nadprodukcji i zalegania zmienionej zapalnie wydzieliny. Tak działa m.in. 1,8-cyneol w dawce 3 razy 200 mg na dobę, stosunkowo nowa substancja hamująca translokację czynnika NF-κB z cytoplazmy do jądra komórkowego (produkcję IL-1β i innych wczesnych mediatorów zapalnych) (ryc. 1). Działanie to sprzyja wyhamowaniu stanu zapalnego i ograniczeniu objawów już na samym początku choroby. Dodatkowo 1,8-cyneol zmniejsza nadprodukcję gęstej wydzieliny i poprawia klirens śluzowo-rzęskowy (ryc. 4).
Miejscowe donosowe stosowanie glikokortykosteroidów nie jest zalecane z powodu braku jednoznacznych korzyści przy możliwości wystąpienia działań niepożądanych, takich jak: ból głowy, swędzenie i krwawienie z nosa. Nie należy również stosować glikokortykosteroidów systemowo.
Leki obkurczające naczynia błony śluzowej nosa wspomagają poprawę drożności nosa, jednak należy je stosować ostrożnie, nie dłużej niż 3–5 dni, z uwagi na możliwość wystąpienia działań niepożądanych, z których najczęstsze to suchość i wtórny obrzęk błony śluzowej nosa.
Na uwagę zasługują aerozole donosowe zawierające chlorowodorek ksylometazoliny i deksopantenol. Wykazano synergizm działania obu substancji w zmniejszaniu wycieku z nosa, zaczerwienienia śluzówki nosa, niedrożności i przerostu śluzówki nosa. Obserwowane działanie jest silniejsze w porównaniu z preparatami zawierającymi tylko ksylometazolinę. Obecny w leku deksopantenol wpływa na procesy regeneracyjne błony śluzowej nosa, nawilża ją oraz zabezpiecza nabłonek przed dalszymi uszkodzeniami wywołanymi przez toczący się proces zapalny. Jednoczesne stosowanie leków na bazie 1,8-cyneolu oraz połączenia ksylometazoliny i deksopantenolu wydaje się wzajemnie uzupełniać, przynosząc korzyści dla chorego. W wyniku zastosowania takiego połączenia dochodzi nie tylko do poprawy komfortu pacjenta przez udrożnienie nosa oraz zmniejszenie obrzęku błony śluzowej i produkcji wydzieliny, ale również do ograniczenia stanu zapalnego będącego podstawą choroby.
Terapia lekami przeciwhistaminowymi jest uzasadniona w przypadku współwystępowania alergii, gdyż z powodu zwiększania lepkości wydzieliny leki te mogą utrudniać jej usuwanie. Leczenie powinno być ograniczone do 1–2 dni, jeżeli ma to miejsce poza czasem ekspozycji sezonowej na alergen. W przeciwnym razie lek powinien być stosowany stale.
Leki doustne zawierające pseudoefedrynę mogą powodować ból głowy, bezsenność, zwiększenie ciśnienia tętniczego krwi i rozszerzenie źrenic. Korzystne jest stosowanie bromku ipratropium do łagodzenia wycieku z nosa.
Nawadnianie organizmu oraz ewakuacja zalegającej wydzieliny są kluczowe podczas leczenia drugiej fazy zapalenia, w której dominuje produkcja gęstej, śluzowej wydzieliny. Miejscowo stosuje się donosowo preparaty izo- i hipertoniczne soli (fizjologicznej, morskiej) ze względu na ich działanie obkurczające naczynia krwionośne, zmniejszające obrzęk błony śluzowej, oczyszczające wydzielinę zalegającą w przewodach nosowych, ponadto zapobiegające jej wysychaniu i usprawniające transport śluzowo-rzęskowy. Roztwory izotoniczne są wskazane w celu nawilżenia dróg oddechowych, natomiast w przypadku zalegania w oskrzelach wydzieliny, której nie można odkaszlnąć, należy wybrać sól hipertoniczną. U chorych na astmę należy przeprowadzać ostrożnie nebulizację solą hipertoniczną, gdyż może dojść do skurczu oskrzeli. Długotrwałe stosowanie soli hipertonicznej może powodować przesuszenie błony śluzowej.
W przypadku przewlekłego zapalenia błony śluzowej nosa i zatok z polipami nosa można rozważyć zastosowanie omalizumabu we wstrzyknięciu podskórnym w dawce 75–600 mg.
Leczenie przyczynowe
Rutynowe stosowanie antybiotykoterapii nie jest właściwe. Powinno być ono zarezerwowane dla pacjentów z zakażeniem bakteryjnym, u których przebieg określony intensywnością bólu twarzoczaszki jest ciężki i występuje gorączka > 39°C.
Dodatkowym wskazaniem do wdrożenia antybiotyku jest brak poprawy klinicznej po 7–10 dniach choroby oraz pogorszenie stanu klinicznego po wstępnej poprawie.
Ze względu na zwykle występującą poprawę kliniczną po upływie 48–72 godzin można zastosować zasadę „obserwacji i czujnego wyczekiwania” (watchfull waiting) bez wprowadzania antybiotyku.
Warunkiem jest możliwość kontynuacji leczenia, jeśli stan pacjenta nie ulegnie poprawie do 7 dni od diagnozy lub w jakimkolwiek czasie dojdzie do jego pogorszenia. Przyczyną braku poprawy może być zakażenie szczepem bakteryjnym opornym na działanie danego antybiotyku lub inne, niebakteryjne źródło dolegliwości, co wymaga przeprowadzenia dodatkowej diagnostyki i zmiany leczenia. Antybiotykiem z wyboru jest amoksycylina. Zalecany czas terapii wynosi średnio 10 dni. Przy braku poprawy po 48 godzinach antybiotykoterapii pierwszego wyboru powinna nastąpić konsultacja i ewentualna korekta leczenia podstawowego. Zasady antybiotykoterapii w zależności od przebiegu choroby opisano w tabeli 10.
Konsensusy i wytyczne oparte na dowodach naukowych dotyczące przewlekłego zapalenia nie są jednoznaczne, a przyczyną może być duża heterogenność choroby oraz stosunkowo niewielka liczba badań klinicznych. Rola leków przeciwbakteryjnych w tym schorzeniu jest kontrowersyjna, ale mogą być one niezbędne w przypadku wystąpienia zaostrzeń. Jeśli w ciągu 3 miesięcy stan się nie poprawia, należy wykonać posiew i rozpocząć długotrwałą terapię makrolidami.
Ostre zapalenie błony śluzowej gardła i migdałków podniebiennych
Leczenie objawowe
Infekcje wirusowe dominują w etiologii OZGM, niestety jest to również główna przyczyna nadużywania antybiotyków w Polsce. Podobnie jak w OZNZ należy się kierować zasadą „obserwacji i czujnego oczekiwania”, pierwotnie bez włączania do terapii antybiotyku, stosując leczenie objawowe.
W celu złagodzenia dolegliwości bólowych i gorączki zaleca się doustne stosowanie ibuprofenu lub paracetamolu. W przypadku braku wystarczającej skuteczności jednego z nich można podawać je naprzemiennie. Do miejscowego stosowania wskazane są tabletki do ssania, aerozole lub płyny do płukania zawierające NLPZ (flurbiprofen, benzydaminę), leki znieczulające miejscowo (lidokainę, benzokainę, mentol, heksylorezorcynol), jak również antyseptyki (chlorheksydynę, chlorchinaldol, amylometakrezol, oktenidynę). Antyseptyki najczęściej występują w formie tabletek do ssania, ich wpływ obejmuje zwalczanie patogenów powodujących infekcję oraz miejscowe działanie przeciwzapalne. Oktenidyna jest antyseptykiem, który nie wykazuje działania cytotoksycznego, jej spektrum obejmuje m.in. MRSA, P. aeruginosa, Actinomyces, Chlamydia, Mycoplasma, a także grzyby i wirusy otoczkowe. Ponadto badania potwierdzają wysoką skuteczność oktenidyny w eradykacji biofilmu, który może mieć istotny udział w leczeniu zapaleń przewlekłych, w tym zapalenia migdałków. Glikokortykosteroidy nie są zalecane ze względu na ich niekorzystny profil bezpieczeństwa. Można dodatkowo płukać gardło wodą z solą oraz stosować inhalacje izotonicznym roztworem soli. Istotne jest prowadzenie oszczędzającego trybu życia.
W kaszlu towarzyszącym zakażeniom górnych dróg oddechowych zastosowanie znajdują: bromek ipratropium, leki antyhistaminowe i pseudoefedryna. Lekiem skutecznym i bezpiecznym u dzieci i dorosłych jest lewodropropizyna.
Leczenie przyczynowe
W celu zastosowania właściwego leczenia niezbędne jest przeprowadzenie oceny różnicującej między bakteryjnym a wirusowym zapaleniem gardła i migdałków, gdyż antybiotykoterapia zalecana jest tylko w schorzeniach o podłożu bakteryjnym. Zgodnie z zaleceniami większości krajów lekiem pierwszego rzutu jest penicylina. W przypadku Polski – fenoksymetylopenicylina, wskazywana też przez Europejskie Towarzystwo Mikrobiologii Klinicznej i Chorób Zakaźnych. Cefalosporyny i makrolidy są zalecane jako antybiotyki drugiego rzutu, np. przy uczuleniu na penicyliny. Wskazywany najczęściej czas terapii to 10 dni. Zasady antybiotykoterapii w zależności od przebiegu choroby opisano w tabeli 11.
Ostre zapalenie ucha środkowego
Leczenie objawowe
Ze względu na ból ucha, który jest dominującym objawem w ostrym zapaleniu ucha środkowego, stosuje się leki przeciwbólowe, takie jak: paracetamol, ibuprofen, a u dorosłych z obciążeniem naczyniowo-kardiologicznym – naproksen. Niezależnie od wieku oraz innych podawanych leków możnam stosować paracetamol w dawce 12–15 mg/kg m.c. co 4–6 godzin do dawki dobowej 90 mg/kg m.c., a u dzieci o masie powyżej 40 kg i u dorosłych w dawce 750–1000 mg co 4–6 godzin, nie przekraczając dawki 4 g na dobę. Jest on lekiem z wyboru przy przeciwwskazaniach do terapii NLPZ. Spośród leków z wymienionej grupy za najbezpieczniejszy uznaje się ibuprofen, stosowany u dzieci w dawce 10 mg/kg m.c. co 4–6 godzin do 40 mg/kg m.c. na dobę, a u starszych dzieci i dorosłych o masie powyżej 40 kg 300–400 mg co 4–6 godzin do 1200–1600 mg na dobę. Przy bardzo silnym bólu można połączyć paracetamol lub NLPZ z tzw. słabym opioidem. U dzieci stosuje się połączenie z tramadolem w dawce 1–2 mg/kg m.c. co 6 godzin (dawka maksymalna 10 mg/kg m.c./dobę podskórnie, dożylnie lub doustnie), u dorosłych 50 mg w dawkach powtarzanych, pilnując, aby nie przekroczyć maksymalnej dawki 600 mg/dobę. Drugim lekiem wykorzystywanym w połączeniu z paracetamolem lub NLPZ jest kodeina, którą można stosować u dzieci w wieku 12 lat i starszych. U dzieci stosuje się ją doustnie w dawce 0,5–1 mg/kg m.c. co 4 godziny (dawka maksymalna 3–6 mg/kg m.c./dobę), a u dorosłych 30–60 mg na dawkę (maksymalnie 300 mg/dobę). W szczególnie nasilonym bólu możliwe jest jednoczesne zastosowanie paracetamolu w dawce 12,5 mg/kg m.c. i ibuprofenu w dawce 10 mg/kg m.c. Takie połączenie wykazuje silniejsze działanie przeciwbólowe i przeciwgorączkowe niż stosowanie wymienionych leków osobno. Może to być alternatywą dla opioidów. Podawanie steroidów, miejscowych leków przeciwbólowych, a także leków obkurczających naczynia i przeciwhistaminowych nie ma potwierdzonej skuteczności klinicznej.
Leczenie przyczynowe
Przy braku cech zapalenia ropnego podobnie jak w OZNZ i OZGM stosuje się zasadę „obserwacji i czujnego oczekiwania” bez wprowadzania antybiotyku, przy systematycznym badaniu i podawaniu leków przeciwbólowych i przeciwgorączkowych. Decydując się na jej wdrożenie u dzieci, trzeba się upewnić, że rodzic (opiekun) jest w stanie odpowiednio obserwować dziecko i w razie pogorszenia się jego stanu niezwłocznie skontaktować się z lekarzem. W takiej sytuacji konieczna jest ponowna wizyta kontrolna w celu przepisania antybiotyku. Inną możliwością jest wydanie recepty na antybiotyk już podczas pierwszej wizyty z informacją, że należy ją zrealizować i rozpocząć leczenie, gdy objawy będą się utrzymywały po 48–72 godzinach leczenia objawowego lub po ponownym kontakcie telefonicznym z lekarzem. Niezwłoczna antybiotykoterapia jest zalecana u dzieci w wieku poniżej 6 miesięcy oraz poniżej 2 lat z obustronnym zapaleniem ucha środkowego. Pozostałe wskazania do antybiotykoterapii to: wysoka gorączka i wymioty, wyciek z ucha, wady twarzoczaszki, zespół Downa, zaburzenia odporności i nawracające zapalenie ucha. Antybiotykiem z wyboru jest amoksycylina w dawce 80 mg/kg m.c./dobę, podawana w dwóch dawkach podzielonych przez 7–10 dni. Zasady antybiotykoterapii w zależności od przebiegu choroby opisano w tabeli 12.
Ostre zapalenie oskrzeli i oskrzelików
Leczenie objawowe
Z uwagi na samoograniczający się przebieg infekcji stosowanie leków przeciwkaszlowych jest uzasadnione tylko w niektórych przypadkach, np. u dzieci po zabiegach chirurgicznych lub z przepukliną. W przypadku kaszlu utrudniającego sen można podać pojedynczą porcję miodu w godzinach wieczornych (dzieci > 1. roku życia) lub zastosować olejki eteryczne. Podrażnienie krtani mogą łagodzić inhalacje solą fizjologiczną.
Leczenie kaszlu powinno być uzależnione od jego charakteru (kaszel suchy lub produktywny). W łagodzeniu kaszlu suchego można zastosować nieopioidowe leki o działaniu ośrodkowym: butamirat (zarejestrowany u pacjentów od 2. miesiąca życia), dekstrometorfan, pentoksywerynę, okseladynę. Spośród opioidowych leków przeciwkaszlowych – kodeinę. Jest to lek zarejestrowany do stosowania u pacjentów > 12. roku życia, jednak według Europejskiej Agencji Leków nie powinien być podawany osobom < 18. roku życia. Lewodropropizyna jest lekiem przeciwkaszlowym o działaniu obwodowym, bezpiecznym i dobrze tolerowanym przez pacjentów.
Kaszel produktywny stanowi podstawę do podania leków mukoaktywnych:
• mukolitycznych, które zmieniają właściwości fizykochemiczne śluzu, powodując zmniejszenie lepkości wydzieliny. W ostrych zakażeniach skuteczne jest podawanie N-acetylocysteiny i erdosteiny;
• mukokinetycznych, np. ambroksolu oraz bromheksyny. Leki z tej grupy działają w obrębie aparatu rzęskowego komórek nabłonka dróg oddechowych, usprawniając transport śluzowo-rzęskowy;
• mukoregulujących, np. karbocysteiny, która hamuje proces przewlekłej hipersekrecji śluzu.
Badania wskazują na wielotorowość działania szeregu leków w hamowaniu nadprodukcji zmienionej zapalnie wydzieliny, wspomaganie klirensu śluzowo-rzęskowego. Dotyczy to m.in. 1,8-cyneolu.
Nie jest zalecane stosowanie glikokortykosteroidów dożylnie, doustnie lub wziewnie oraz leków rozszerzających oskrzela (β2-mimetyków lub cholinolityków) w ostrym zapaleniu oskrzeli i oskrzelików.
Należy rozważyć tlenoterapię u chorych z ostrym zapaleniem oskrzelików, u których poziom wysycenia hemoglobiny tlenem zmniejszył się < 90%.
Leczenie przyczynowe
Wielokrotnie już podkreślana dominująca etiologia wirusowa powoduje, że i w tym przypadku rutynowa antybiotykoterapia nie jest zalecana. Niewłaściwe stosowanie antybiotyków zwiększa ryzyko wystąpienia niepożądanych działań oraz selekcji szczepów opornych na leczenie.
Gdy kaszel przedłuża się powyżej 14 dni, należy rozważyć podawanie makrolidu, zwłaszcza w przypadku podejrzenia krztuśca. U dzieci w wieku poniżej 5 lat z produktywnym, przewlekającym się kaszlem (powyżej 4 tygodni), niewykazującym tendencji malejącej, po wykluczeniu innych przyczyn można rozważyć podawanie przez 10–14 dni amoksycyliny z kwasem klawulanowym lub makrolidu.
Pozaszpitalne zapalenie płuc u dorosłych
Leczenie objawowe
W leczeniu PZP można krótkotrwale zastosować lewodropropizynę (kaszel suchy) lub erdosteinę (kaszel produktywny). W przypadku bólu związanego z zakażeniem układu oddechowego można podać ibuprofen (pierwszy wybór) lub paracetamol, a w bardzo nasilonym bólu kombinację ibuprofenu z paracetamolem lub dodać lek z drugiego szczebla drabiny przeciwbólowej.
Leczenie przyczynowe
Według ekspertów Światowej Organizacji Zdrowia wybór antybiotyku zgodny z zasadami racjonalnej antybiotykoterapii powinien uwzględniać nie tylko wpływ na florę bakteryjną chorego i jego środowisko, ochronne działanie na powstawanie oporności bakteryjnej, zdefiniowanie czynnika etiologicznego zakażenia, ocenę jego wrażliwości na antybiotyki, właściwości farmakokinetyczne antybiotyku, lecz także wiek chorego i choroby współistniejące. Rozpoczęcie antybiotykoterapii bez potwierdzenia rozpoznania w obrazie radiologicznym przyczynia się do narastania lekooporności bakterii oraz naraża pacjenta na wystąpienie działań niepożądanych stosowanych leków. Jeśli pacjent może przyjmować leki doustne, a jego stan kliniczny nie wymaga dożylnych antybiotyków, należy w pierwszej linii stosować doustną antybiotykoterapię. Zawsze powinno się rozważyć zasadność hospitalizacji oraz kwalifikację do intensywnej opieki medycznej przy nasilonych objawach. Zalecane jest ustalenie wskazań do hospitalizacji na podstawie oceny ciężkości zapalenia płuc według skali CRB-65.
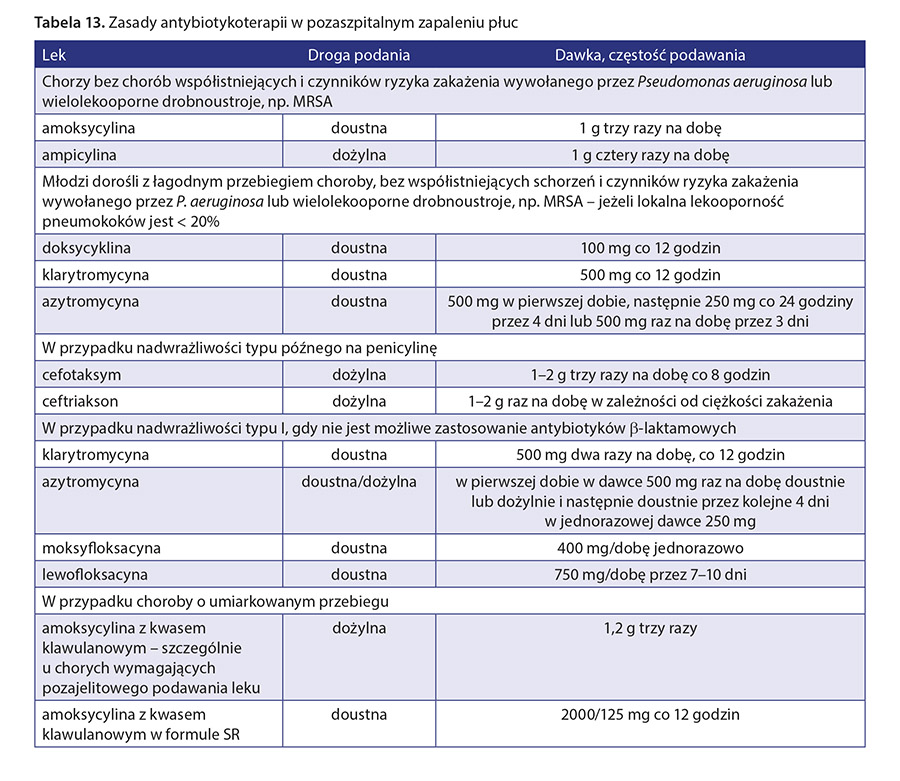
Najczęstszym patogenem odpowiedzialnym za PZP jest S. pneumoniae, dlatego przede wszystkim należy stosować antybiotyki o tym spektrum działania – amoksycylinę lub ampicylinę. Terapia niepowikłanego PZP o lekkim lub umiarkowanie ciężkim przebiegu powinna trwać ok. 7 dni lub do ok. 3 dni od uzyskania stabilizacji klinicznej. Zakażenia powodowane przez drobnoustroje atypowe powinny być leczone przez 7–14 dni. Dłuższego leczenia wymagają również infekcje spowodowane przez S. aureus – 14 dni. Zasady antybiotykoterapii w zależności od przebiegu choroby opisano w tabeli 13.
Pozaszpitalne zapalenie płuc u dzieci
Leczenie objawowe
W łagodnych PZP z podejrzeniem etiologii wirusowej można stosować wyłącznie leczenie objawowe. Istotne jest zapewnienie choremu dostępu świeżego, chłodnego powietrza z jednoczesnym ogrzaniem ciała i zapewnienie odpowiedniego nawodnienia, diety i tlenoterapii w przypadku hipoksemii. Niemowlętom i małym dzieciom od 4. miesiąca do 5. roku życia, u których występują łagodne objawy, należy zapewnić odpowiednią opiekę oraz leczenie objawowe (przeciwgorączkowe i przeciwbólowe). Intensywne zabiegi ochładzające powinny być poprzedzone podaniem leków przeciwgorączkowych. Nie zaleca się stosowania leków przeciwhistaminowych w łagodzeniu kaszlu w pozaszpitalnym zapaleniu płuc u dzieci.
Leczenie przyczynowe
Ze względu na brak skali punktowej umożliwiającej precyzyjną ocenę wskazań do hospitalizacji zaleca się leczenie szpitalne wszystkich młodszych niemowląt oraz dzieci z umiarkowanym lub dużym nasileniem choroby, z towarzyszącą hipoksemią i/lub dusznością. Antybiotykoterapia uzależniona jest od ciężkości zakażenia i wieku dziecka. Jeśli pacjent może przyjmować leki doustnie, a jego stan kliniczny nie wymaga dożylnych antybiotyków, należy w pierwszej linii stosować leczenie doustne.
Według zaleceń NICE z 2021 r. u dzieci i osób poniżej 18. roku życia w leczeniu pozaszpitalnego zapalenia płuc, jeśli objawy zakażenia nie są ciężkie, powinny być stosowane następujące antybiotyki:
• amoksycylina:
» dzieci między 1. a 11. miesiącem życia – 125 mg trzy razy na dobę przez 5 dni,
» dzieci między 1. a 4. rokiem życia – 250 mg trzy razy na dobę przez 5 dni,
» dzieci między 5. a 17. rokiem życia – 500 mg trzy razy na dobę przez 5 dni.
» alternatywnie doustne antybiotyki, jeśli objawy lub oznaki zakażenia nie są ciężkie (na podstawie oceny klinicznej), w przypadku alergii na penicylinę lub jeśli stosowanie amoksycyliny jest nieodpowiednie (na przykład podejrzewa się nietypowe patogeny);
• klarytromycyna
» dzieci między 1. miesiącem a 11. rokiem życia, w zależności od masy ciała:
- poniżej 8 kg – 7,5 mg/kg m.c. dwa razy na dobę przez 5 dni,
- 8–11 kg – 62,5 mg dwa razy na dobę przez 5 dni,
- 12–19 kg – 125 mg dwa razy na dobę przez 5 dni,
- 20–29 kg – 187,5 mg dwa razy na dobę przez 5 dni,
- 30–40 kg – 250 mg dwa razy na dobę przez 5 dni;
» dzieci między 12. a 17. rokiem życia – 500 mg dwa razy na dobę przez 5 dni;
• doksycyklina:
» dzieci między 12. a 17. rokiem życia: 200 mg pierwszego dnia, później 100 mg raz na dobę przez 4 dni (całkowity czas trwania leczenia wynosi 5 dni).
Zalecenia Narodowego Programu Ochrony Antybiotyków 2016 dotyczące szczególnych grup wiekowych:
• dzieci między 3. tygodniem a 3. miesiącem życia powinny być leczone w warunkach ambulatoryjnych;
• dzieci między 4. miesiącem a 5. rokiem życia:
» w przypadku PZP o łagodnym przebiegu i bez wysokiej gorączki (u dzieci zaszczepionych skoniugowaną szczepionką przeciw pneumokokom) można rozważyć rezygnację z podawania antybiotyków,
» w przypadku wskazanej antybiotykoterapii: doustnie amoksycylina w dawce 75–90 mg/kg m.c./dobę w trzech dawkach co 8 godzin;
• dzieci między 5. a 15. rokiem życia o masie ciała powyżej 40 kg:
» doustnie amoksycylina w dawce 75–90 mg/dobę w trzech dawkach podzielonych (tj. co 8 godzin),
» doustnie ceftriakson 1000–2000 mg w jednej dawce dobowej (maksymalna dawka 4000 mg/dobę),
» cefotaksym w dawce 500–1000 mg co 8 godzin;
• dzieci o masie ciała poniżej 40 kg:
» doustnie amoksycylina w dawce 75–90 mg/kg m.c./dobę w trzech dawkach podzielonych (tj. co 8 godzin),
» doustnie ceftriakson 50–100 mg/kg m.c. w jednej dawce dobowej,
» cefotaksym w dawce 50–180 mg/kg m.c. co 6–8 godzin.
Czas leczenia powinien wynosić 7–10 dni. Wybór antybiotyku drugiego rzutu zależy od wieku dziecka, dotychczas stosowanej antybiotykoterapii oraz stwierdzonych powikłań.
Grypa
Leczenie objawowe
Istotne jest prawidłowe nawodnienie pacjenta, dlatego zaleca się obfite doustne podawanie płynów. Stosuje się leki przeciwgorączkowe i przeciwbólowe (ibuprofen, paracetamol), co zmniejsza częstość występowania dreszczy, bólów mięśniowych i tachykardii towarzyszących grypie. Wskazany jest wypoczynek i pozostanie w domu do 24 godzin od ustąpienia gorączki – ma to szczególne znaczenie w zmniejszaniu powikłań grypy oraz przenoszenia i rozprzestrzeniania wirusa. Przy nasilonym, męczącym, suchym kaszlu można zastosować leki przeciwkaszlowe. Wykorzystuje się też środki zmniejszające obrzęk błony śluzowej nosa – leki obkurczające oraz roztwory soli fizjologicznej.
Leczenie przyczynowe
Leczenie należy rozpocząć jak najszybciej u wszystkich pacjentów z udokumentowaną grypą lub podejrzeniem zakażenia wirusem grypy, niezwłocznie po wysunięciu podejrzenia zakażenia, nie oczekując na wynik badania potwierdzającego grypę, niezależnie od statusu zaszczepienia przeciwko grypie. Zaleca się także, aby leczeniem objąć pacjentów w ciężkim stanie z wywiadem mocno sugerującym grypę mimo ujemnego wyniku badania. W Polsce z zalecanych w terapii grypy inhibitorów neuraminidazy dostępne są oseltamiwir (stosowany doustnie) oraz wykorzystywany w lecznictwie zamkniętym peramiwir (stosowany dożylnie). Leki te zmniejszają nasilenie objawów grypy, skracają czas trwania gorączki i innych objawów oraz zmniejszają ryzyko powikłań (w tym konieczności użycia antybiotyków) i hospitalizacji zarówno u dorosłych, jak i u dzieci. Lekiem pierwszego wyboru jest oseltamiwir, stosowany u dorosłych z grupy ryzyka ciężkiego przebiegu choroby oraz u pacjentów (dzieci i dorosłych) z jej ciężkim przebiegiem. Leczenie należy rozpocząć w ciągu 48 godzin od wystąpienia pierwszych objawów (do 96 godzin u pacjentów z ciężkim przebiegiem). Z powodu możliwych koinfekcji z wirusem SARS-CoV-2 u pacjentów z grup ryzyka należy rozpocząć leczenie empiryczne oseltamiwirem i kontynuować je do czasu wykluczenia grypy, niezależnie od rozpoznania COVID-19. Oseltamiwir stosuje się dwa razy na dobę (dawka 75 mg), w równych, 12-godzinnych odstępach, przez 5 dni. Kurację należy dokończyć w całości. Nie powinno się jej przerywać nawet w przypadku ustąpienia objawów grypy. Należy pamiętać, że leki przeciwwirusowe nie są substytutem szczepień przeciwko grypie.
Rozdział V. Infekcje dróg oddechowych – koszty społeczne
Choroby układu oddechowego jako epidemiologiczny problem zdrowia publicznego
Choroby układu oddechowego należą do najważniejszych schorzeń współczesnego świata. Wiąże się to z rosnącą ekspozycją na liczne mikroorganizmy, czynniki toksyczne i alergeny. Już dziś za sprawą POChP, nowotworów, gruźlicy i zakażeń choroby te stały się drugą przyczyną zgonów, ustępując jedynie chorobom układu sercowo-naczyniowego. W przeciwieństwie jednak do chorób układu krążenia zapadalność na choroby układu oddechowego systematycznie wzrasta. Wiele schorzeń uwarunkowanych jest długotrwałym narażeniem na szkodliwe czynniki środowiskowe (zwłaszcza dym nikotynowy) i dlatego są one rzadziej spotykane w wieku rozwojowym. Profil chorób układu oddechowego bardzo się różni u dzieci i dorosłych. W pierwszych latach życia nie stwierdza się wielu ważnych schorzeń pojawiających się później u dorosłych, takich jak POChP, rak płuca, choroby zawodowe układu oddechowego. Częste występowanie wielu innych chorób, np. astmy, zakażeń czy mukowiscydozy, powoduje jednak, że schorzenia oddechowe są również istotnym problemem zdrowotnym populacji wieku rozwojowego. Szczególnie ważna u dzieci staje się astma, która jest najczęstszą chorobą przewlekłą wieku rozwojowego. Znacznie większe znaczenie u dzieci mają wszelkiego rodzaju wady rozwojowe i choroby genetyczne związane z układem oddechowym. W praktyce jednak najczęściej pediatrzy mają do czynienia z zakażeniami układu oddechowego, które są najważniejszą przyczyną wizyt u lekarzy.
U dzieci rozwojowi chorób układu oddechowego (górnych i dolnych dróg oddechowych) sprzyja nasilone zjawisko oddawania coraz częściej do żłobków i przedszkoli coraz młodszych dzieci (z niewykształconym jeszcze układem immunologicznym), a skupiska dzieci zwiększają zachorowalność, szczególnie na infekcje wirusowe układu oddechowego.
W 2010 r. współczynnik umieralności z powodu chorób układu oddechowego (J00-J99) obniżył się w stosunku do wcześniejszych lat i choroby te były przyczyną 19 333 zgonów (11 487 mężczyzn i 7846 kobiet), tzn. na każde 100 tys. ludności umarło z ich powodu 51 osób (62 w przypadku mężczyzn i 40 w przypadku kobiet). W latach 2017–2018 współczynniki te wzrosły i wyniosły: w 2017 r. 80,9 (122,1 dla mężczyzn i 57,6 dla kobiet), a w 2018 r. 82,9 (125,3 dla mężczyzn i 58,4 dla kobiet). Wśród przyczyn zgonu zanotowano w latach 2017–2018 współczynnik ogółem 49,6 dla zapalenia płuc (J12-J18) oraz 22,4 dla przewlekłych chorób dolnych dróg oddechowych (J40-J47).
Choroby układu oddechowego są dużo większym zagrożeniem życia mężczyzn niż kobiet i po wyeliminowaniu różnic w strukturze wieku natężenie zgonów z ich powodu wśród mężczyzn jest 2,6 razy wyższe niż wśród kobiet. W wieku powyżej 65 lat choroby układu oddechowego są większym niż przyczyny zewnętrzne zagrożeniem życia zarówno mężczyzn, jak i kobiet. Wśród chorób układu oddechowego najważniejszymi przyczynami zgonów są zapalenia płuc, z powodu których w 2010 r. zmarło 9549 osób (5115 mężczyzn i 4434 kobiety), oraz przewlekłe choroby dolnych dróg oddechowych, z powodu których zmarło 7161 osób (4825 mężczyzn i 2336 kobiet). Natężenie zgonów z powodu zapalenia płuc po 2005 r. wykazuje trend spadkowy w przypadku kobiet i jest dosyć ustabilizowane w przypadku mężczyzn. Poziom umieralności z powodu chorób dolnych dróg oddechowych był natomiast w miarę ustabilizowany w 2000 r., ale w 2010 r. wyraźnie się obniżył, zwłaszcza w przypadku mężczyzn. Choroby układu oddechowego ogółem są większym zagrożeniem życia mężczyzn mieszkających na wsi niż w miastach (o 24%), podczas gdy poziom umieralności mieszkanek miast jest o 9% wyższy niż mieszkanek wsi. Umieralność z powodu zapalenia płuc jest większa wśród mieszkańców miast niż wsi, i to zarówno mężczyzn, jak i kobiet, podczas gdy przewlekłe choroby dolnych dróg oddechowych w znacznie większym stopniu zagrażają życiu mężczyzn mieszkających na wsi niż w miastach (różnica poziomów umieralności aż o 79%), a u kobiet poziom umieralności w miastach jest o 12% wyższy niż na wsi.
Grypa stanowi również ważny z epidemiologicznego punktu widzenia czynnik chorobowy, wpływający na sytuację zdrowotną ludności. Od 2014 r. według danych Narodowego Instytutu Zdrowia Publicznego – Państwowego Zakładu Higieny liczba zachorowań z tego powodu systematycznie rośnie, w 2018 r. osiągnęła wartość 5 239 293 przypadków. Województwami o największej zapadalności były mazowieckie (1 008 288), pomorskie (876 257) i wielkopolskie (725 897). Rok 2019 był wyraźnie różny od poprzednich, ponieważ w tym czasie zanotowano mniejszą zapadalność na grypę, w Polsce współczynnik ten osiągnął wartość 4 790 253 przypadków. Dane z sezonu 2019/2020 wskazują na jeszcze większy spadek, aż do 1 780 854 przypadków. Wynika to zdaniem ekspertów z trwającej w tym czasie pandemii COVID-19, rygorystycznych obostrzeń dotyczących noszenia masek twarzowych, które w znaczący sposób wpływają na zmniejszenie rozprzestrzeniania się patogenów oddechowych w skupiskach ludzi.
Koszty pośrednie i bezpośrednie, systemu i chorego
W systemie ochrony zdrowia kosztami najczęściej nazywamy te wydatki na leczenie chorób i zapobieganie ich pojawieniu się, które wymagają wydania określonych kwot (np. z budżetu państwa, instytucji odpowiedzialnych za finansowanie świadczeń zdrowotnych czy z kieszeni samych pacjentów). Koszty te, zwane kosztami bezpośrednimi, związane z pojawieniem się konkretnej przyczyny zdrowotnej, są dla każdego pacjenta ważne, bo z jednej strony da się je skalkulować, ocenić, czy są wysokie czy niskie, a z drugiej można je porównywać pomiędzy systemami zdrowotnymi, krajami czy nawet budżetami domowymi. W analizie wydatków publicznych na ochronę zdrowia w Unii Europejskiej zwraca uwagę duża dysproporcja pomiędzy krajami. Średnio w Unii Europejskiej wydatki na opiekę zdrowotną wyniosły w 2018 r. 9,87% PKB. Wśród państw członkowskich największy udział odnotowano w Niemczech – 11,47% PKB, we Francji – 11,26% i w Szwecji – 10,90%. Najniższy udział wydatków na opiekę zdrowotną w PKB odnotowano w Luksemburgu – 5,29%, w Rumunii – 5,56%, na Łotwie – 6,21% i w Polsce – 6,33%. W 2013 r. w Polsce wydatki na ochronę zdrowia stanowiły 6,38% PKB, a w 2016 r. – 6,51%. Jeszcze większa jest przepaść między krajami przy porównaniu wydatków na opiekę zdrowotną na jednego mieszkańca. W 2018 r. najwyższe wydatki na opiekę zdrowotną na mieszkańca były w Danii – 5260 euro, w Luksemburgu – 5220 i w Szwecji – 5040, a najniższe w Rumunii – 580 euro, w Bułgarii – 590 i w Polsce – 830. Polska znajduje się również na dole stawki pod względem wydatków na publiczną ochronę zdrowia. W 2018 r. Polska wydała ze środków publicznych na ochronę zdrowia 4,8% PKB. Średnia dla całej Unii Europejskiej wyniosła 7,1% PKB. Największe publiczne wydatki na ochronę zdrowia były w Danii – 8,3%, Austrii – 8,2% i Francji – 8,1%, a najniższe na Cyprze – 2,7% i na Łotwie – 4,0%. Koszty bezpośrednie stanowią więc jasne odwzorowanie tego, kto w istocie utrzymuje obywateli w zdrowiu i finansuje ich leczenie w razie ewentualnej choroby.
Nie mniej ważnym składnikiem kosztów w ochronie zdrowia są koszty pośrednie, a więc takie, których nie widać na pierwszy rzut oka, nie dają się one jasno wyodrębnić, a ich analiza wymaga większego wysiłku. Koszty pośrednie choroby z perspektywy społecznej możemy zdefiniować jako zmniejszenie produktywności w wyniku danej choroby. Koszty pośrednie obrazują finansowe konsekwencje choroby osoby aktywnej zawodowo, obejmują zmniejszoną produktywność w wyniku nieobecności pacjenta w pracy (czasowa lub trwała niezdolność do pracy), zmniejszoną wydajność pracy z powodu choroby, a także utraconą produktywność z powodu przedwczesnej śmiertelności osób w wieku produkcyjnym. Zapobieganie chorobom, w tym chorobom układu oddechowego, ma zatem wymiar systemowy – ograniczający wydatki ponoszone przez instytucje publiczne na leczenie pacjentów i samych pacjentów z własnych budżetów domowych, ale też racjonalizujący koszty długofalowe, wynikające z niesprawności, absencji chorobowej czy wreszcie z przedwczesnego zgonu.
Efekt systemowy – obciążenie ochrony zdrowia, uszczerbek jakości życia etc.
Choroby układu oddechowego w całej swojej różnorodności stanowią jedną z najczęstszych przyczyn kontaktu pacjenta z lekarzem i/lub pielęgniarką, są częstym powodem hospitalizacji i ważnym z epidemiologicznego punktu widzenia czynnikiem ryzyka zgonu. Statystyki dowodzą, że infekcyjne choroby układu oddechowego (m.in. zapalenie górnych lub dolnych dróg oddechowych, grypa, zachorowania grypopodobne) są częstą przyczyną absencji zawodowej w Polsce w okresie jesienno-zimowym, a w przypadku chorób nieinfekcyjnych nie obserwuje się zależności sezonowej. Trzeba zwrócić uwagę, że praktycznie w każdym przypadku zachorowania dochodzi do zaangażowania systemu ochrony zdrowia, zgłoszenia się pacjenta do lekarza podstawowej opieki zdrowotnej, potrzeby refundacji leków, czasami także do konsultacji specjalistycznej, hospitalizacji, badań diagnostycznych. Wszystkie te działania, niezbędne z punktu widzenia pacjenta, są dla systemu obciążeniem finansowym. Z drugiej strony pacjent odczuwa chorobę jako zmniejszenie wynagrodzenia (przysługujące mu wynagrodzenie w wartości 80% w stosunku do normalnej podstawy wynagrodzenia za pierwsze 30 dni choroby), brak możliwości uzyskania dodatkowego dochodu, premii i innych składników płacowych uzależnionych od efektywności pracy.
Istotne koszty (analizowane w ujęciu długoterminowym) wiążą się także z powikłaniami choroby, które mogą doprowadzić do spadku efektywności pracy, braku możliwości kontynuowania dotychczasowego zatrudnienia czy potrzeby dalszego leczenia przewlekłego.
Z tego punktu widzenia choroby stanowią zagrożenie nie tylko bezpośrednie, lecz także pośrednie, a zapobieganie im i walka z ewentualnymi powikłaniami powinny stanowić wspólny wysiłek zarówno pacjenta, jak i systemu ochrony zdrowia.
Piśmiennictwo
Rozdział I
1. Furman D, Campisi J, Verdin E i wsp. Chronic inflammation in the etiology of disease across the life span. Nat Med 2019; 25: 1822-1832.
2. Kany S, Vollrath JT, Relja B. Cytokines in inflammatory disease. Int J Mol Sci 2019; 20: 6008.
3. Liu T, Zhang L, Joo D i wsp. NF-κB signaling in inflammation. Signal Transduct Target Ther 2017; 2: 17023.
4. Mahmudpour M, Roozbeh J, Keshavarz M i wsp. COVID-19 cytokine storm: the anger of inflammation. Cytokine 2020; 133: 155151.
5. Murphy K, Weave C. Janeway’s immunobiology. Garland Science, New York 2016.
6. Shen Y, Huang S, Kang J i wsp. Management of airway mucus hypersecretion in chronic airway inflammatory disease: Chinese expert consensus (English edition). Int J Chron Obstruct Pulmon Dis 2018; 13: 399-407.
7. Turner MD, Nedjai B, Hurst T i wsp. Cytokines and chemokines: at the crossroads of cell signalling and inflammatory disease. Biochim Biophys Acta 2014; 1843: 2563-2582.
Rozdział II
1. American Academy of Pediatrics Subcommittee on Management of Acute Otitis Media. Diagnosis and management of acute otitis media. Pediatrics 2004; 113: 1451-1465.
2. American Academy of Pediatrics. Committee on Infectious Diseases. Policy statement – recommendations for prevention and control of influenza in children, 2010–2011. Pediatrics 2011; 126: 816-826.
3. Cherry JD. Croup. N Engl J Med 2008; 358: 384-391.
4. Chlabicz S, Ołtarzewska AM, Sawicka-Powierza J. Management of sore throat by family physicians in northeastern Poland: possible benefits of applying clinical algorithm. Chemotherapy 2005; 5: 381-383.
5. Danishyar A, Ashurst JV. Acute otitis media. W: StatPearls. StatPearls Publishing, Treasure Island (FL) 2021.
6. Definicja przypadku COVID‐19 na potrzeby nadzoru epidemiologicznego nad zakażeniami wirusem SARS-CoV-2 (definicja z dnia 31.10.2020 ) – Główny Inspektorat Sanitarny. Portal Gov.pl. https://www.gov.pl/web/gis/definicja-przypadku-covid19-na-potrzeby-nadzoru-epidemiologicznego-nad-zakazeniami-wirusem-sars-cov-2-definicja-z-dnia-31102020.
7. Dzierżanowska-Fangrat K (red.). Przewodnik antybiotykoterapii 2021. Alfa Medica Press, Bielsko-Biała 2021.
8. Ebell MH. Outpatient vs. inpatient treatment of community-acquired pneumonia. Am Fam Physician 2006;73:1425–1428.
9. ESCMID Sore Throat Guideline Group, Pelucchi C, Grigoryan L, Galeone C i wsp. Guideline for the management of acute sore throat. Clin Microbiol Infect 2012; 1: 1-28.
10. Flisiak R, Horban A, Jaroszewicz J i wsp. Management of SARS-CoV-2 infection: recommendations of the Polish Association of Epidemiologists and Infectiologists as of April 26, 2021. Pol Arch Intern Med 2021; 131: 487-496.
11. Fokkens WJ, Lund VJ, Hopkins C i wsp. European position paper on rhinosinusitis and nasal polyps 2020. Rhinology 2020; 58: 1-464.
12. Gajewski P (red. prow.). Interna Szczeklika 2020, wyd. 11. Wydawnictwo Medycyna Praktyczna, Kraków 2020.
13. Gładysz A, Sawiec P. Wybrane choroby wirusowe. Choroba przeziębieniowa (przeziębienie). W: Gajewski P (red. prow.). Interna Szczeklika 2020. Wydawnictwo Medycyna Praktyczna, Kraków 2020; 2430-2431.
14. Gupta G, Mahajan K. Acute laryngitis. W: StatPearls. StatPearls Publishing, Treasure Island (FL) 2021.
15. Hryniewicz W, Albrecht P, Radzikowski A (red.). Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego. Narodowy Instytut Leków, Warszawa 2016.
16. https://lekarz.mp.pl/interna/chapter/B16.II.3.11.1.
17. Johnson D. Croup. BMJ Clin Evid 2009; 2009: 0321.
18. Joshi A, Perin DP, Gehle A i wsp. Feasibility of using C-reactive protein for point-of-care testing. Technol Heal Care 2013; 21: 233-240.
19. Kuchar E, Mrukowicz J, Gładysz A i wsp. Wybrane choroby wirusowe. Grypa. W: Gajewski P (red. prow.). Interna Szczeklika 2020. Wydawnictwo Medycyna Praktyczna, Kraków 2020; 2423-2430.
20. Kuczkowski J. Aktualne problemy w rozpoznawaniu i leczeniu ostrego i wysiękowego zapalenia ucha środkowego. Forum Med Rodz 2011; 4: 287-294.
21. Litao MKS, Kamat D. Erythrocyte sedimentation rate and C-reactive protein: how best to use them in clinical practice. Pediatr Ann 2014; 43: 417-420.
22. Niemczyk K, Jurkiewicz D, Składzień J i wsp. Otorynolaryngologia kliniczna, tom 1. Medipage, Warszawa 2015.
23. Pharyngitis (strep throat), July 22, 2021. https://www.cdc.gov/groupastrep/diseases-hcp/strep-throat.html.
24. Pietruczuk M, Bartoszko-Tyczkowska A (red.). Diagnostyka laboratoryjna. Wydawnictwo Elsevier Urban & Partner, Wrocław 2013.
25. Stanowisko Zarządu Głównego Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych w sprawie wartości diagnostycznej testów antygenowych wykorzystywanych w rozpoznawaniu zakażeń SARS-CoV-2, na dzień 9 listopada 2020. http://www.pteilchz.org.pl/wp-content/uploads/2020/11/Warto%C5%9B%C4%87-diagnostyczna-test%C3%B3w-antygenowych-wykorzystywanych-w-rozpoznawaniu-zaka%C5%BCe%C5%84-SARS-CoV-2.pdf.
26. Windfuhr JP, Toepfner N, Steffen G i wsp. Diagnostics and nonsurgical management. Eur Arch Otorhinolaryngol 2016; 273: 973-987.
27. Zieliński R, Zakrzewska A. Ostre infekcje górnych dróg oddechowych u dzieci – podział morfologiczny, diagnostyka i terapia. Forum Med Rodz 2010; 4: 366 371.
Rozdział III
1. Altiner A, Wilm S, Däubener W i wsp. Sputum colour for diagnosis of a bacterial infection in patients with acute cough. Scand J Prim Health Care 2009; 27: 70-73.
2. Bach PB, Brown C, Gelfand SE i wsp. American College of Physicians-American Society of Internal Medicine; American College of Chest Physicians. Management of acute exacerbations of chronic obstructive pulmonary disease: a summary and appraisal of published evidence. Ann Intern Med 2001; 134: 600-620.
3. Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global strategy for the diagnosis, management, and prevention of COPD. https://goldcopd.org/wp-content/uploads/2020/11/GOLD-REPORT-2021-v1.1-25Nov20_WMV.pdf.
4. Harris AM, Hicks LA, Qaseem A. Appropriate antibiotic use for acute respiratory tract infection in adults: advice for high-value care from the American College of Physicians and the Centers for Disease Control and Prevention. Ann Intern Med 2016; 15: 425-434.
5. Hodge LM, Simecka JW. Role of upper and lower respiratory tract immunity in resistance to mycoplasma respiratory disease. J Infect Dis 2002; 186: 290.
6. Hryniewicz W, Albrecht P, Radzikowski A (red.). Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego. Narodowy Instytut Leków, Warszawa 2016.
7. Hueston WJ, Mainous AG 3rd, Dacus EN i wsp. Does acute bronchitis really exist? A reconceptualization of acute viral respiratory infections. J Fam Pract 2000; 49: 401-406.
8. Kinkade S, Long NA. Acute bronchitis. Am Fam Physician 2016; 94: 560-565.
9. Olarte L, Barson WJ, Barson RM i wsp. Pneumococcal pneumonia requiring hospitalization in US children in the 13-valent pneumococcal conjugate vaccine era. Clin Infect Dis 2017; 64: 1699-1704.
10. Pace WD, Dickinson LM, Staton EW. Seasonal variation in diagnoses and visits to family physicians. Ann Fam Med 2004; 2: 411-417.
11. Rosenfeld RM. Clinical practice. Acute sinusitis in adults. N Engl J Med 2016; 8: 962-970.
12. van Gageldonk-Lafeber AB, Heijnen ML, Heijnen ML i wsp. Risk factors for acute respiratory tract infections in general practitioner patients in The Netherlands: a case-control study. BMC Infect Dis 2007; 7: 35.
13. Walker CLF, Rudan I, Liu L i wsp. Global burden of childhood pneumonia and diarrhoea. Lancet 2013; 381: 1405-1416.
14. Wenzel RP, Fowler AA 3rd. Clinical practice. Acute bronchitis. N Engl J Med 2006; 16: 2125-2130.
15. World Health Organization, The European health report 2018. https://www.euro.who.int/_data/assets/pdf_file/0018/381105/ehr-messaging-doc-eng.pdf.
16. Yun KW, Wallihan R, Juergensen A i wsp. Community-acquired pneumonia in children: myths and facts. Am J Perinatol 2019; 36: 54-57.
Rozdział IV
1. Chow EJ, Doyle JD, Uyeki TM. Influenza virus-related critical illness: prevention, diagnosis, treatment. Crit Care 2019; 23: 214.
2. Committee on Infectious Diseases. Recommendations for prevention and control of influenza in children, 2020–2021. Pediatrics 2020; 146: e2020024588.
3. Cots JM, Moragas A, Garcia-Sangenis A i wsp. Effectiveness of antitussives, anticholinergics or honey versus usual care in adults with uncomplicated acute bronchitis: a study protocol of an open randomised clinical trial in primary care. BMJ Open 2019; e028159.
4. Coutinho G, Duerden M, Sessa A i wsp. Worldwide comparison of treatment guidelines for sore throat. Int J Clin Pract 2021; 75: e13879.
5. de Cássia da Silveira e Sá R, Andrade LN, de Sousa DP. A review on anti-inflammatory activity of monoterpenes. Molecules 2013; 18: 1227-1254.
6. Dona D, Luise D, Da Dalt L i wsp. Treatment of community-acquired pneumonia: are all countries treating children in the same way? A literature review. Int J Pediatr 2017; 2017: 4239268.
7. Doniec Z, Mastalerz-Migas A, Jackowska T i wsp. ReKOMendacje PostępowaniA w GRYPie u dzieci dla lekarzy podStawowej opieki zdrowotnej – KOMPAS GRYPA. Rekomendacje opracowane przez ekspertów: Polskiego Towarzystwa Pneumonologii Dziecięcej, Polskiego Towarzystwa Pediatrycznego, Polskiego Towarzystwa Wakcynologii, Polskiego Towarzystwa Medycyny Rodzinnej. Fam Med Prim Care Rev 2019; 21(2).
8. Doniec Z, Mastalerz-Migas A, Krenke K i wsp. Rekomendacje postępowania diagnostyczno-terapeutycznego w kaszlu u dzieci dla lekarzy POZ. Lekarz POZ 2016; 4: 305-321.
9. Fokkens WJ, Lund VJ, Hopkins C i wsp. European position paper on rhino-sinusitis and nasal polyps 2020. Rhinology 2020; 58: 1-464.
10. Fokkens WJ, Lund VJ, Hopkins C i wsp. Zapalenie zatok przynosowych i polipy nosa. Wytyczne europejskie EPOS 2020 – cz. 1. Med Prakt 2020; 12: 47-62.
11. Greiner JF, Müller J, Zeuner MT i wsp. 1,8-Cineol inhibits nuclear translocation of NF-κB p65 and NF-κB-dependent transcriptional activity. Biochim Biophys Acta 2013; 1833: 2866-2878.
12. Harris AM, Hicks LA, Qassem A. Appropriate antibiotic use for acute respiratory tract infection in adults: advice for high-value care from the American College of Physicians and the Centers for Disease Control and Prevention. Ann Intern Med 2016; 164: 425-434.
13. Hryniewicz W, Albrecht P, Radzikowski A (red.). Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego. Narodowy Instytut Leków, Warszawa 2016 (wersja z 31 marca 2017 r.).
14. Jones BE, Herman DD, Dela Cruz CS i wsp. Summary for clinicians: clinical practical guidline for the diagnosis and treatment of community-acquired pneumonia. Ann Am Thorac Soc 2020; 17: 133-138.
15. Juergens UR, Stöber M, Vetter H. Inhibition of cytokine production and arachidonic acid metabolism by eucalyptol (1.8-cineole) in human blood monocytes in vitro. Eur J Med Res 1998; 3: 508-510.
16. Karpierz K, Wanke-Rytt M. Leki przeciwgrypowe. Medycyna Praktyczna Pediatria, https://www.mp.pl/pediatria/artykuly-wytyczne/artykuly-przegladowe/252709,leki-przeciwgrypowe.
17. Kaspar P, Repges R, Dethlefsen U i wsp. Alteration of the ciliary beat frequency and pulmonary function following therapy with cineole and ambroxol. Respiratory Tract and Pulmonary Diseases 1994.
18. Kinkade S, Long NA. Acute bronchitis. Am Fam Physician 2016; 94: 560-565.
19. Krenke R, Chorostowska-Wynimko J, Dąbrowska M i wsp. Postępowanie w kaszlu u osób dorosłych – rekomendacje dla lekarzy rodzinnych. Lekarz POZ 2018; 6: 425-452.
20. Kuchar E, Karlikowska-Skwarnik M. Leczenie ostrych stanów zapalnych gardła. Zakażenia XXI Wieku 2018; 1: 175-182.
21. Lieberthal AS, Carroll AE, Chonmaitree T i wsp. Clinical practice guideline. The diagnosis and management of acute otitis media. Pediatrics 2013; 131: 964-999.
22. Marcy SM. New guidelines on acute otitis media: an overview of their key principles for practice. Clev Clin
J Med 2004; 71: 3-9.
23. Mastalerz-Migas A, Kuchar E, Nitsch-Osuch A i wsp. Rekomendacje profilaktyki, diagnostyki i leczenia grypy u dorosłych dla lekarzy podstawowej opieki zdrowotnej: FLU KOMPAS POZ – ADULTS. Rekomendacje opracowane przez ekspertów: Polskiego Towarzystwa Medycyny Rodzinnej, Polskiego Towarzystwa Wakcynologii i Ogólnopolskiego Programu Zwalczania Grypy. Fam Med Prim Care Rev 2020; 22: 1-19.
24. Meltzer EO, Hamilos EL. Rhinosinusitis diagnosis and management for the clinician: a synopsis of recent consensus guidelines. Mayo Clin Proc 2011; 86: 427-443.
25. Metlay JP, Waterer GW, Long AC i wsp. Diagnosis and treatment of adults with community-acquired pneumonia. An official clinical practice guidline of the American Thoracic Society and Infectious Diseases Society of America. Am J Respir Crit Care Med 2019; 200: 45-67.
26. Morgan JR, Carrey KM, Bariam TF i wsp. Inappropriate antibiotic prescribing for acute bronchitis in children and impact on subsequent episods of care and treatment. Pediatr Infect Dis J 2019; 38: 271-274.
27. Morley VJ, Firgens EPC, Vanderbilt RR i wsp. Factors associated with antibiotic prescribing for acute bronchitis at a university health center. BMC Infect Dis 2020; 20: 177.
28. Nair GB, Niederman MS. Updates on community acquired pneumonia management in the ICU. Pharmacol Ther 2021; 217: 107663.
29. NICE Pathways: Pneumonia overview. National Institute for Health and Care Excellence 2021; 1-28.
30. Oseltamiwir. Charakterystyka produktu leczniczego. https://www.roche.pl/content/dam/rochexx/rochepl/roche_poland_rwd/pl_PL/documents/SmPC/tamiflu.pdf.
31. Pachecka M, Pachecka R, Pławińska A. Zastosowanie substancji pochodzenia naturalnego w leczeniu zapalenia zatok przynosowych w świetle europejskich wytycznych na temat zapalenia zatok przynosowych i polipów nosa – EPOS 2012. Pediatr Med Rodz 2014; 10: 427-439.
32. Płusa T. Antybiotykoterapia w zakażeniach układu oddechowego. Lekarz POZ 2018; 6: 460-468.
33. Rosenfeld RM, Piccirillo JF, Chandrasekhar SS. Clinical practice guideline (update): adult sinusitis. Otolaryngol Head Neck Surg 2015; 152: 1-39.
34. Scholremer C, Eber E. Akute virale Bronchiolitis und obstruktive Bronchitis bei Kindern. Monatsschr Kinderheilkd 2020; 1-11.
35. Smith MP, Lown M, Singh S i wsp. CHEST Expert Cough Panel: acute cough due to acute bronchitis in immunocompetent adult outpatients. Chest 2020; 157: 1256-1265.
36. Spoiala EL, Stanciu GD, Bild V i wsp. From evidence to clinical guidelines in antibiotic treatment in acute otitis media in children. Antibiotics 2021; 10: 52.
37. Sudhoff H, Klenke C, Greiner JF i wsp. 1,8-Cineol reduces mucus-production in a novel human ex vivo model of late rhinosinusitis. PLoS One 2015; 10: e0133040.
38. Tesche S, Metternich F, Sonnemann U i wsp. The value of herbal medicines in the treatment of acute non-purulent rhinosinusitis. Results of a double-blind, randomised, controlled trial. Eur Arch Otorhinolaryngol 2008; 265: 1355-1359.
39. Venekamp R, Damoiseaux AMJ. Acute otitis media in children. Am Fam Physician 2017; 95: 109-110.
40. Wachnicka-Bąk A, Lipińska-Opałka A, Będzichowska A i wsp. Zapalenie błony śluzowej nosa i zatok przynosowych – jedno z najczęstszych zakażeń górnych dróg oddechowych. Pediatr Med Rodz 2014; 10: 25-31.
41. Wark P. Bronchitis (acute). BMJ Clin Evid 2015; 1508: 1-19.
42. Yoon YK, Park CS, Kim JW. Guidelines for the antibiotic use in adults with acute upper respiratory tract infections. Infect Chemother 2017; 49: 326-352.
43. Zanamiwir. Charakterystyka produktu leczniczego. http://chpl.com.pl/data_files/2012-02-01_Relenza_ChPL.pdf.
44. Żukowska A, Hryniewicz W. Rekomendacje diagnostyki, terapii i profilaktyki antybiotykowej zakażeń w szpitalu – 2020. Narodowy Instytut Leków, Warszawa 2020.
Rozdział V
1. Díez-Domingo J, Pérez-Yarza EG, Melero JA i wsp. Social, economic, and health impact of the respiratory syncytial virus: a systematic search. BMC Infect Dis 2014; 14: 544.
2. Ramsey SD, Sullivan SD. The burden of illness and economic evaluation for COPD. Eur Respir J Suppl 2003; 41: 29-35.
3. Ruff LK, Volmer T, Nowak D i wsp. The economic impact of smoking in Germany. Eur Respir J 2000; 16: 385-390.
4. Vandenplas O, Toren K, Blanc PD. Health and socioeconomic impact of work-related asthma. Eur Respir J 2003; 22: 689-697.
5. Yelin E, Trupin L, Cisternas M i wsp. A national study of medical care expenditures for respiratory conditions. Eur Respir J 2002; 19: 414-421.
Autorzy pragną podziękować firmie Proper Medical Writing za pomoc redakcyjną w przygotowaniu niniejszej pracy.
Powszechne występowanie infekcji układu oddechowego sprawia, że ich rozpoznawanie i leczenie jest istotnym elementem codziennej praktyki lekarza podstawowej opieki zdrowotnej. W etiologii ostrych zakażeń górnych dróg oddechowych oraz ostrego zapalenia oskrzeli i oskrzelików dominującą rolę odgrywają wirusy. Szacuje się, że stanowią one przyczynę większości (ok. 50–60%) zakażeń pozaszpitalnych. Właściwe rozpoznanie choroby jest warunkiem wdrożenia odpowiedniego leczenia, m.in. podjęcia decyzji o wprowadzeniu lub nie antybiotykoterapii oraz jej racjonalizacji.
Nadużywanie antybiotyków prowadzi do narastania lekooporności drobnoustrojów, a infekcje układu oddechowego są dominującą przyczyną takiego nadużycia, gdyż w zdecydowanej ich większości antybiotykoterapia nie jest wskazana.
Reakcja zapalna, będąca naturalną odpowiedzią obronną organizmu na infekcję, może być nadmierna i zacząć zagrażać własnym komórkom i organom. Z tego powodu, a także dla poprawy jakości życia głównym celem terapii zapalenia jest zmniejszenie obrzęku, przekrwienia błon śluzowych, bólu i gorączki. Składa się na to stosowanie leków przeciwgorączkowych, przeciwzapalnych oraz przeciwbólowych, obkurczających naczynia i zmniejszających sekrecję. Coraz częściej są to preparaty zawierające substancje pochodzenia roślinnego, dobrze przebadane w randomizowanych i kontrolowanych placebo badaniach klinicznych.
Przygotowane wytyczne stanowią kompendium wiedzy na temat objawów, rozpoznawania, diagnostyki oraz leczenia najczęstszych infekcji i towarzyszących im stanów zapalnych dróg oddechowych. Autorzy są ekspertami z dziedziny laryngologii, chorób zakaźnych, farmakologii, zdrowia publicznego i medycyny rodzinnej. Liczymy, że to wielospecjalistyczne opracowanie będzie dla Państwa użyteczne w codziennej praktyce i ułatwi podejmowanie decyzji terapeutycznych.
W imieniu autorów
prof. Andrzej M. Fal
Rozdział I. Przyczyny infekcji oraz patofizjologia towarzyszącej reakcji zapalnej
Podział patogenów wywołujących infekcje
Podstawowe czynniki etiologiczne wywołujące infekcje u człowieka można zaliczyć do pięciu głównych grup: wirusów, bakterii, grzybów, pierwotniaków i robaków (tab. 1). Stanowią je zatem organizmy nie tylko odległe taksonomicznie i zróżnicowane morfologicznie, lecz także różniące się drogą transmisji, mechanizmami replikacji, czasem inkubacji, patogenezą i reakcjami, jakie wywołują u gospodarza.

Układ odpornościowy – struktura i sposób reakcji
Rolą układu odpornościowego jest ochrona przed czynnikami infekcyjnymi, a także kontrola rozrostu nowotworowego. Układ ten pełni zarówno funkcję efektorową, polegającą na rozpoznawaniu i eliminacji patogenów, jak i regulatorową, zapobiegając nadmiernej reaktywności i autoagresji.
Umownie wyróżnia się dwa główne mechanizmy działania układu odporności: wrodzone (nieswoiste) i adaptacyjne (swoiste, nabyte) (tab. 2).

Mechanizmy odpowiedzi wrodzonej są ewolucyjnie starsze, mniej precyzyjne, ale szybsze w inicjacji i działaniu. Ich rolą jest wykrywanie obecności patogenów w organizmie, ich zwalczanie oraz inicjowanie mechanizmów swoistej odpowiedzi immunologicznej. Odpowiedź wrodzona opiera się na rozpoznawaniu przez wybrane receptory (obecne na powierzchni komórek lub wydzielane) wspólnych struktur patogenów, które są strategiczne dla ich przetrwania, a jednocześnie nie podlegają drastycznym zmianom na skutek mutacji. Struktury te określa się jako wzorce molekularne związane z patogenami (PAMP). Należą do nich np.: lipopolisacharyd w ścianie komórkowej bakterii Gram-ujemnych, kwas tejchojowy ścian bakterii Gram-dodatnich, dwuniciowe RNA wirusów czy mannany w ścianie komórkowej drożdżaków. Rozpoznanie cząsteczek PAMP przez poszczególne receptory prowadzi do zainicjowania bądź wzmocnienia odpowiedzi obronnej poprzez cały szereg zdarzeń: aktywację układu dopełniacza, chemotaksję komórek, wytwarzanie bakteriobójczych β-defensyn i fagocytozę. Do komórek uczestniczących w mechanizmach wrodzonej odpowiedzi immunologicznej należą neutrofile, eozynofile, bazofile, monocyty, makrofagi, mastocyty, komórki zdolne do cytotoksyczności spontanicznej (komórki NK). Receptory rozpoznające cząsteczki PAMP znajdują się również na powierzchni komórek niezwiązanych bezpośrednio z układem odporności, dzięki czemu szybkie rozpoznanie patogenu i uruchomienie reakcji obronnych jest możliwe w różnych lokalizacjach, w tym w obrębie wrót zakażenia (ryc. 1).

Mechanizmy adaptacyjnej odpowiedzi immunologicznej są ewolucyjnie młodsze, a ich rozwój wymaga dłuższego czasu (czasami wielu dni). W odróżnieniu od odpowiedzi wrodzonej są one wysoce specyficzne i precyzyjne. Do czynników komórkowych umożliwiających odpowiedź swoistą należą limfocyty T cytotoksyczne, T pomocnicze oraz limfocyty B.
W ramach odpowiedzi adaptacyjnej dochodzi do wybiórczego łączenia swoistych przeciwciał (odpowiedź humoralna – OH) lub receptorów na błonie komórkowej limfocytów (odpowiedź komórkowa – OK) z określonym antygenem.
Odpowiedź humoralna opiera się na działaniu przeciwciał (immunoglobulin) produkowanych przez limfocyty B. Wyróżnia się pięć klas przeciwciał: IgM, IgG, IgA, IgE oraz IgD. Czynniki te neutralizują lub eliminują patogenne organizmy przy wsparciu ze strony komórek układu odporności. Po zetknięciu się z antygenem i związaniu go za pomocą swoich receptorów (BCR) limfocyty B ulegają aktywacji oraz proliferacji i mogą się przekształcać w plazmocyty i komórki pamięci. Te pierwsze aktywnie produkują przeciwciała o tej samej swoistości co receptory BCR, które pierwotnie związały antygen. Komórki pamięci przechowują informacje o antygenie i ulegają szybkiej przemianie w plazmocyty dopiero w sytuacji ponownego kontaktu z antygenem.
Odpowiedź komórkowa natomiast jest mediowana przez limfocyty T pomocnicze (Th) i cytotoksyczne (Tc), na których powierzchni znajdują się receptory TCR zdolne do rozpoznawania i wiązania antygenów. Limfocyty Th1 wytwarzają cytokiny stymulujące cytotoksyczność limfocytów i aktywujące kolejne komórki immunokompetentne oraz fagocytujące – makrofagi. Limfocyty Th2 wytwarzają cytokiny wpływające na aktywność limfocytów B oraz eozynofili.
Patofizjologia reakcji zapalnej
Reakcja zapalna jest jednym z fizjologicznych mechanizmów towarzyszących procesom naprawy uszkodzonych tkanek i naturalną odpowiedzią obronną na działanie niekorzystnych czynników, w tym patogenów. Nadmiarowa lub długotrwała może prowadzić do upośledzenia funkcji tkanek lub narządów, a nawet do stanów zagrażających życiu.
Zawsze kluczową rolę w reakcji zapalnej odgrywa układ immunologiczny, natomiast w zależności od lokalizacji może mieć ona charakter miejscowy lub uogólniony, a w zależności od czasu trwania – ostry lub przewlekły.
Każdy z etapów reakcji zapalnej znajduje się pod kontrolą szeregu mediatorów, których rolą jest przekazanie informacji o istnieniu czynnika zapalnego i jego lokalizacji kompetentnym komórkom i tkankom. Mediatory te umożliwiają m.in. migrację komórek układu odporności do uszkodzonych i zakażonych tkanek, formowanie nacieku zapalnego, indukują zmiany hemodynamiczne (rozszerzenie naczyń włosowatych, zwiększenie przepuszczalności ścian naczyń dla komórek i białek, zmiany przepływu krwi) i przyspieszenie metabolizmu skutkujące wzrostem temperatury ciała.
W komórkach nadzorujących oraz uczestniczących w rozwoju reakcji zapalnej pierwszym etapem odpowiedzi immunologicznej jest produkcja wspomnianych mediatorów. Jednym z czynników regulujących jest NF-κB, odgrywający istotną rolę m.in. w regulacji odpowiedzi na infekcję (szczególnie wirusową) i rozwoju zapalenia. Zaburzenia jego funkcji mogą prowadzić do rozwoju nowotworów czy chorób autoimmunizacyjnych, a w trakcie infekcji do wstrząsu septycznego. Aktywność NF-κB może być stymulowana przez liczne mediatory, m.in. TNF-α, IL-1, reaktywne formy tlenu, bakteryjny lipopolisacharyd (LPS) oraz wniknięcie wirusa. Pod wpływem tych sygnałów wolne dimery NF-κB są transportowane do jądra komórkowego, skąd kontrolują ekspresję m.in. genów związanych z reakcją zapalną, kodujących prozapalne i chemotaktyczne cytokiny, receptory dla tych cytokin oraz cząsteczki zwiększające właściwości adhezyjne komórek.
Do najważniejszych mediatorów reakcji zapalnej należą:
• czynnik martwicy nowotworu alfa (TNF-α) – cytokina produkowana przede wszystkim przez monocyty/makrofagi, a także komórki NK i limfocyty. Należy do pierwotnych cytokin prozapalnych, wykazuje działanie cytotoksyczne i pirogenne;
• interleukiny (IL) – grupa cytokin produkowanych przede wszystkim przez leukocyty o wielokierunkowym działaniu, umożliwiającym komunikację komórek układu odporności. Wyróżnia się IL prozapalne (np. IL-1 będąca jedną z pierwotnych cytokin prozapalnych) oraz przeciwzapalne (np. IL-4 i IL-10);
• interferony (IFN) – grupa cytokin uwalnianych w odpowiedzi na obecność różnych patogenów. Głównym źródłem IFN-α są leukocyty, IFN-β – fibroblasty, a IFN-γ – komórki NK i limfocyty T. IFN są pierwszą linią obrony antywirusowej, prowadząc w różny sposób do hamowania replikacji wirusów. Ponadto nasilają cytotoksyczne działanie komórek NK i limfocytów T cytotoksycznych, aktywują makrofagi, nasilają fagocytozę;
• histamina – hormon tkankowy magazynowany i uwalniany przez bazofile i mastocyty. Powoduje m.in. rozszerzenie naczyń krwionośnych i zwiększenie ich przepuszczalności, skurcz mięśni gładkich w drzewie oskrzelowym, podrażnienie zakończeń nerwów czuciowych, zwiększenie adhezyjnych właściwości śródbłonka i nabłonka dróg oddechowych;
• prostaglandyny – grupa hormonów będących pochodnymi kwasu arachidonowego powstających w wyniku działania cyklooksygenazy. Współuczestniczą w rozszerzaniu naczyń krwionośnych i zwiększaniu ich przepuszczalności, pobudzają receptory bólowe;
• czynnik aktywujący płytki krwi (PAF) – wytwarzany przez monocyty, makrofagi, mastocyty i wybrane leukocyty. Stymuluje produkcję TNF-α. Powoduje skurcz oskrzeli, spadek ciśnienia krwi i zwiększoną przepuszczalność naczyń krwionośnych.
W przypadku zapalenia ostrego, zaczynającego się nagle i trwającego krótko, w wysięku przeważają granulocyty obojętnochłonne (neutrofile) i/lub mastocyty. W fazie przewlekłej w nacieku zapalnym przeważają komórki jednojądrzaste (makrofagi, limfocyty i plazmocyty). W zależności od typu patogenu obraz komórkowy odpowiedzi immunologicznej jest różny:
• zakażenia bakteriami namnażającymi się wewnątrz komórek prowadzą do reakcji makrofagów (produkcji IL-12), pobudzenia komórek NK i limfocytów T;
• w zakażeniach bakteriami wewnątrzkomórkowymi przeważa reakcja neutrofilowa będąca pod kontrolą chemokin, IL-1 i TNF;
• odpowiedź na zakażenia wirusowe jest najczęściej zdominowana przez produkcję IFN oraz IL-12 i IL-15 pobudzających m.in. komórki NK.
Reakcja zapalna obejmuje fazę rozwoju (prozapalną) i wygaszania (przeciwzapalną). Ich równowaga jest konieczna do efektywnego zwalczania infekcji, ale też uniknięcia nadmiarowych „burz cytokinowych” i uszkadzania tkanek własnych.
Jeżeli czynnik wywołujący zapalenie działa miejscowo, mediatory reakcji zapalnej przyczyniają się do jego eliminacji i regeneracji tkanki. W przypadku silnego miejscowego działania czynnika zapalnego bądź działania uogólnionego mediatory będą powodować objęcie procesem zapalnym także zdrowych tkanek i narządów, co wiąże się z dłuższym czasem rekonwalescencji i gorszym rokowaniem. Na rycinie 2 zobrazowano dynamikę reakcji zapalnej w organizmie człowieka.

Wytwarzanie śluzu przez komórki nabłonkowe jest jednym z elementów obronnych organizmu. W przebiegu wywołanego infekcją stanu zapalnego komórki wyściełające drogi oddechowe wydzielają liczne czynniki prosekrecyjne, które prowadzą do hipertrofii i hiperplazji komórek kubkowych w drogach oddechowych z towarzyszącą nadprodukcją śluzu. Nadmierne wydzielanie śluzu w drogach oddechowych może zmniejszać i blokować światło dróg oddechowych, ograniczać przepływ powietrza i w efekcie pogarszać wydolność oddechową. Jednocześnie stan zapalny upośledza usuwanie śluzu przez aparat rzęskowy oraz zaburza działanie surfaktantów w pęcherzykach płuc. Może to prowadzić do nawracających infekcji dróg oddechowych, powodując dalszą obturację. Trwanie tego mechanizmu odgrywa rolę w genezie i przebiegu przewlekłych chorób zapalnych dróg oddechowych.
Rozdział II. Epidemiologia i objawy ostrych infekcji układu oddechowego
Infekcje układu oddechowego należą do najczęstszych przyczyn porad lekarskich. Szacuje się, że stanowią one większość (ok. 50–60%) zakażeń pozaszpitalnych. Zakażenia dróg oddechowych podzielono na podstawie anatomii na dwie główne kategorie (tab. 3). Przyjęto, że granicą obu obszarów jest krtań na wysokości głośni:
• górne drogi oddechowe (GDO) – jama ustna, nos, zatoki, gardło, krtań;
• dolne drogi oddechowe (DDO) – tchawica, oskrzela i płuca.

Badania wskazują na odrębną i różną odpowiedź immunologiczną na zakażenie w górnych i dolnych drogach oddechowych. Poniżej przedstawiono epidemiologię i typowe objawy najczęstszych chorób infekcyjnych układu oddechowego.
Zakażenia górnych dróg oddechowych
Główną przyczyną zakażeń górnych dróg oddechowych są wirusy oddechowe. Infekcje wirusowe mają zazwyczaj samoograniczający się przebieg i nie wymagają stosowania antybiotyku, leczenie powinno być objawowe. Zakażenia wirusowe charakteryzują się bardzo dużą sezonowością ze zwiększoną liczbą zakażeń wczesną wiosną i jesienią.
Ostre i przewlekłe zapalenie błony śluzowej nosa i zatok przynosowych
Ostre zapalenie błony śluzowej nosa i zatok przynosowych (OZNZ, rhinosinusitis) jest powszechną chorobą, która dotyka rocznie 6–15% populacji. Choroba jest spowodowana nagłym stanem zapalnym obejmującym jedną lub kilka zatok przynosowych oraz jamy nosa. Zazwyczaj przebiega w sposób samoograniczający się, jednak w szczególnych przypadkach może prowadzić do zagrażających życiu powikłań, takich jak zapalenie opon mózgowo-rdzeniowych czy ropień mózgu. Osoby z alergicznym nieżytem nosa oraz anatomicznymi nieprawidłowościami w budowie są narażone na większe ryzyko wystąpienia OZNZ. Ustalenie rozpoznania klinicznego zazwyczaj nie budzi wątpliwości. Wciąż natomiast trwają prace nad udoskonaleniem klasyfikacji zapalenia zatok, co ma zasadnicze znaczenie dla terapii i rokowania.
Ostre zapalenie błony śluzowej nosa i zatok przynosowych rozwija się nagle, dolegliwości i objawy ustępują zupełnie, a łączny całkowity czas trwania dolegliwości jest krótszy niż 12 tygodni, epizody mogą się jednak powtarzać (mamy wtedy do czynienia z nawrotowym zapaleniem).
Utrzymywanie się objawów choroby powyżej 12 tygodni wskazuje na przewlekłe zapalenie błony śluzowej nosa i zatok przynosowych, co dotyczy 5–12% populacji.
Główną rolę w etiologii OZNZ odgrywają infekcje wirusowe powodowane przez rinowirusy, koronawirusy, wirusy RS, wirusy grypy i paragrypy oraz adenowirusy. Jeżeli objawy choroby utrzymują się powyżej 7–10 dni, istnieje duże ryzyko nadkażenia bakteryjnego. Wśród najczęstszych czynników etiologicznych bakteryjnego OZNZ wymieniane są: S. pneumoniae, Haemophilus influenzae, S. aureus i S. pyogenes oraz w rzadszych przypadkach bakterie beztlenowe (zakażenia zębopochodne).
Ostre zapalenie błony śluzowej nosa i zatok przynosowych jest jednym z najczęstszych powodów nadużywania antybiotyków, a właściwe postępowanie, w tym ograniczenie ich stosowania, jest niezwykle istotne w dobie narastającej oporności drobnoustrojów.
Objawy
Początkowe objawy OZNZ są spowodowane przez towarzyszący stan zapalny i obejmują nieżyt nosa i wyciek surowiczy powodujący suchy kaszel. W drugiej fazie infekcji wydzielina z nosa staje się gęsta i przybiera śluzowo-ropny charakter, jednak nie jest to jeszcze objaw infekcji bakteryjnej. O nadkażeniu bakteryjnym może świadczyć utrzymywanie się dolegliwości 10 dni i dłużej oraz dodatkowo niektóre z poniższych objawów: nasilenie produkcji ropnej wydzieliny, gorączka > 38°C, silny ból lub ucisk w części twarzowej głowy (często z przewagą jednej strony), oddychanie przez usta, przykry zapach z ust.
Ostre zapalenie błony śluzowej gardła i migdałków podniebiennych
Ostre zapalenie błony śluzowej gardła i migdałków podniebiennych (OZGM) także w zdecydowanej większości przypadków ma etiologię wirusową – u dzieci powyżej 3. roku życia zakażenia wirusowe odpowiadają za 70–85%, a u dorosłych za 90–95% przypadków tej choroby. Ostre zapalenie błony śluzowej gardła i migdałków podniebiennych jest najczęstszą przyczyną nadużywania antybiotyków w Polsce.
Wirusami najczęściej powodującymi OZGM są: rinowirusy, koronawirusy, adenowirusy, wirus Epsteina-Barr, cytomegalowirus, wirusy Coxsackie, Herpes simplex, wirusy grypy i paragrypy.
Wśród infekcji bakteryjnych dominują zakażenia wywołane przez S. pyogenes (paciorkowiec β-hemolizujący grupy A – PBHA), znacznie rzadziej stwierdza się zakażenia paciorkowcami grup C i G, M. pneumoniae czy C. pneumoniae. Sporadycznie infekcje mogą być spowodowane także przez: N. gonorrhoeae, Corynebacterium diphtheriae, Arcanobacterium haemolyticum, Nocardia oraz bakterie beztlenowe. Stany zapalne migdałków podniebiennych mają tendencję do nawracania, co może prowadzić do przewlekłego zapalenia. Leczenie przewlekłego zapalenia najczęściej stwarza większe problemy m.in. z powodu trudności w eradykacji czynnika etiologicznego.
Według amerykańskich danych OZGM jest przyczyną ok. 20% konsultacji u lekarza rodzinnego. Częstość występowania OZGM zwiększa się w miesiącach wiosennych i jesiennych, natomiast szczyt zachorowań spowodowanych przez koronawirusy i wirusy grypy występuje w zimie. Do zakażenia dochodzi drogą kropelkową oraz przez kontakt z wydzieliną z nosa chorego, a czas inkubacji wynosi 1–6 dni. Bakteryjne OZGM częściej występuje u dzieci (ok. 15% zakażeń) niż u dorosłych (4–10% zakażeń). Szczególnie istotna jest angina spowodowana przez S. pyogenes ze względu na wysoki potencjał epidemiczny tej bakterii oraz możliwość wystąpienia powikłań po przebytej infekcji. Transmisja S. pyogenes najczęściej zachodzi drogą kropelkową, może także dojść do uaktywnienia nosicielstwa. Okres inkubacji zwykle wynosi od 12 godzin do 4 dni.
Objawy
Objawy OZGM obejmują ból, podrażnienie, drapanie w gardle i problemy w połykaniu. Najczęściej towarzyszą im typowe objawy przeziębieniowe: kaszel, gorączka, zatkany nos, katar oraz powiększenie okolicznych węzłów chłonnych. Rzadszymi objawami w przypadku infekcji wirusowych są biegunka i bóle mięśniowe. Objawy wirusowego OZGM stopniowo ustępują po 3–4 dniach, podczas gdy zakażenie bakteryjne może trwać 8–10 dni. Celem diagnostyki różnicowej jest identyfikacja zakażenia bakteryjnego. Podobieństwo objawów w obu etiologiach OZGM może utrudniać prawidłowe rozpoznanie. W różnicowaniu zakażeń wirusowych i bakteryjnych przydatne są skale punktowe oparte na danych z wywiadu oraz badaniu przedmiotowym, spośród których najczęściej stosowana jest skala Centora w modyfikacji McIsaaca oceniająca prawdopodobieństwo zakażenia paciorkowcowego (tab. 4).

Uzyskanie niskiej punktacji w tej skali (0–1 pkt) uprawdopodabnia rozpoznanie zakażenia wirusowego i kończy diagnostykę. W przypadku uzyskania 2–3 punktów zaleca się uzależnienie decyzji o antybiotykoterapii od wyniku badania bakteriologicznego (wymazu lub szybkiego testu antygenowego). W przypadku uzyskania 4 lub 5 punktów wskazana jest empiryczna antybiotykoterapia z ewentualną równoległą diagnostyką bakteriologiczną, przy czym w przypadku ujemnego wyniku badania bakteriologicznego uzasadnione jest odstawienie antybiotyku. Taka zasada jest przyjęta w większości krajów, na razie w Polsce nie jest jeszcze uwzględniona przez płatnika.
Ostre zapalenie ucha środkowego
Ostre zapalenie ucha środkowego (OZUŚ) jest definiowane jako stan zapalny błony śluzowej przestrzeni ucha środkowego z ogólnymi objawami infekcji górnych dróg oddechowych. Choroba najczęściej jest diagnozowana u dzieci, szacuje się, że ok. 75% dzieci do 3. roku życia doświadcza co najmniej jednego epizodu OZUŚ. Zasadniczą rolę w rozwoju OZUŚ odgrywają infekcje górnych dróg oddechowych prowadzące do zakażenia na drodze wstępującej oraz do obrzęku błony śluzowej części nosowej gardła i związanej z tym dysfunkcji trąbki słuchowej. Rozwojowi OZUŚ sprzyjają zaburzenia czynności trąbki słuchowej związane z odmiennością jej budowy anatomicznej w wieku dziecięcym, a także nieprawidłowości anatomiczne i czynnościowe o charakterze wrodzonym (np. w rozszczepie podniebienia) lub nabyte. Dodatkowo na zakażenie mają wpływ czynniki środowiskowe, takie jak: przebywanie w miejscu opieki zbiorowej, krótki okres karmienia piersią, bierne palenie tytoniu czy długotrwałe stosowanie smoczków.
W etiologii OZUŚ główną rolę odgrywają wirusy grypy, paragrypy, adenowirusy i rinowirusy, jednakże wyłącznie wirusowa etiologia jest stwierdzana rzadko. Infekcja wirusowa prowadzi do powstania zmian ułatwiających kolonizację przez bakterie i rozwój zakażenia wirusowo-bakteryjnego. Wśród patogenów bakteryjnych dominują: S. pneumoniae i H. influenzae, rzadszy jest M. catarrhalis.
Należy podkreślić istotny udział bakterii lekoopornych w patogenezie OZUŚ. W Polsce odsetek szczepów S. pneumoniae niewrażliwych na penicylinę wynosi ok. 20%, na amoksycylinę ok. 5%, na cefuroksym ponad 20%, na cefalosporyny III generacji (cefotaksym, ceftriakson) 15%, na makrolidy ok. 30%. Oporność H. influenzae i M. catarrhalis najczęściej wynika z wytwarzania β-laktamaz przez ok. 90% szczepów M. catarrhalis oraz ok. 6% szczepów H. influenzae.
Objawy
Objawy OZUŚ występują nagle i są związane z infekcją wirusową (katar, kaszel, gorączka). U młodszych dzieci częściej występują objawy ogólne: niepokój, płacz, zaburzenia snu, biegunka, wymioty oraz wyciek wydzieliny z ucha. U starszych dzieci i dorosłych dominują: silny ból ucha, który często nasila się w nocy i w pozycji leżącej, szum w uszach oraz niedosłuch. Przekrwienie, uwypuklenie i upośledzenie ruchomości błony bębenkowej widoczne w badaniu otoskopowym umożliwiają potwierdzenie diagnozy.
Zakażenia dolnych dróg oddechowych
Choroby infekcyjne dolnych dróg oddechowych (DDO) dzieli się de facto anatomicznie na zapalenia płuc oraz zapalenia oskrzeli. U dzieci w dwóch pierwszych latach życia rozpoznaje się ponadto zapalenia oskrzelików.
W przypadku ostrego zapalenia oskrzeli najczęstszą przyczyną są wirusy, czynniki atypowe stanowią znacznie mniejszą grupę (ok. 10–15%), a bakterie powodują na ogół nadkażenia w infekcji wirusowej.
Ostatnio coraz więcej dowodów wskazuje na mieszaną – wirusowo-bakteryjną etiologię zakażeń DDO. W wielu przypadkach wirusy i bakterie działają synergistycznie i razem zwiększają ciężkość przebiegu zakażenia, szczególnie w przypadku zapalenia płuc. Prawdopodobieństwo wywołania zakażenia przez konkretny drobnoustrój zależy od wieku pacjenta, pory roku, przyjętych szczepień, narażenia i położenia geograficznego.
Dominującym objawem zakażeń DDO jest kaszel. W porównaniu z zakażeniami GDO mają one cięższy przebieg z gorszym stanem ogólnym chorego oraz bardziej nasilonymi objawami. Rozpoznanie zapalenia oskrzeli opiera się głównie na obecności objawów (kaszel, odkrztuszanie wydzieliny, dyskomfort w klatce piersiowej, duszność, osłabienie i złe samopoczucie) i przebiegu klinicznym, natomiast w przypadku zapalenia płuc występują charakterystyczne zmiany osłuchowe, możliwe stłumienie wypuku nad polami płucnymi oraz – głównie przy etiologii bakteryjnej – charakterystyczny obraz w badaniach obrazowych.
Ostre zapalenie oskrzeli i oskrzelików
Ostre zapalenie oskrzeli jest szóstym najczęstszym rozpoznaniem podczas wizyt u lekarza rodzinnego. Wirusy są uważane za najczęstszą przyczynę ostrego zapalenia oskrzeli u zdrowych dorosłych. W wyniku obrzęku oskrzeli i tworzenia się śluzu dochodzi do nadmiernego wytwarzania plwociny, kaszlu i objawów obturacji dróg oddechowych. Zakażenie rinowirusem wiąże się z naciekiem limfocytarnym i eozynofilowym błony śluzowej oskrzeli i może być związane ze zmianami reaktywności dróg oddechowych i zaostrzeniami astmy.
Do najczęściej izolowanych wirusów wywołujących ostre zapalenie oskrzeli należą wirusy grypy A i B, paragrypy, koronawirusy, adenowirusy, rinowirusy, metapneumowirus oraz syncytialny wirus oddechowy (RSV). Wśród czynników bakteryjnych dominują: M. pneumoniae, C. pneumoniae, B. pertussis, Legionella, H. influenzae, S. pneumoniae oraz M. catarrhalis. U starszych pacjentów hospitalizowanych z powodu zakażenia dolnych dróg oddechowych niebędącego zapaleniem płuc zakażenia wirusowe także występują częściej niż bakteryjne. Rzeczywisty patogen często bywa niezidentyfikowany, dlatego zawsze terapia empiryczna powinna uwzględniać różne przyczyny w zależności od pory roku, wieku, ewentualnej epidemii.
Objawy
Ostre zapalenie oskrzeli określane jest jako samoograniczające się zakażenie dolnych dróg oddechowych, którego dominującym objawem jest kaszel utrzymujący się powyżej 5 dni (często 14–21 dni). Oprócz ostrego kaszlu mogą wystąpić: zwiększona produkcja wydzieliny (plwociny), duszność, świszczący oddech i łagodny dyskomfort w klatce piersiowej. Mogą również współwystępować objawy towarzyszące infekcji górnych dróg oddechowych, takie jak ból gardła i twarzy, zatkanie nosa, przekrwienie nosa i niewielka gorączka. Objawy zwykle utrzymują się przez 2–3 tygodnie, chociaż kaszel może pozostawać dłużej.
Kaszel ostry: < 3 tygodnie, najczęściej jest związany z infekcją wirusową.
Kaszel podostry: 3–8 tygodni, nadreaktywność oskrzeli po przebytej infekcji.
Kaszel przewlekły: > 8 tygodni, długotrwały wpływ szkodliwych czynników.
Rozpoznanie ostrego zapalenia oskrzeli należy rozważyć u pacjentów z nagłym początkiem kaszlu i wytwarzaniem plwociny, bez klinicznych cech innych częstych schorzeń ostrych, np. zapalenia płuc czy zaostrzenia chorób przewlekłych – astmy lub przewlekłej obturacyjnej choroby płuc (POChP). Większość pacjentów z niepowikłanym ostrym zapaleniem oskrzeli nie wymaga badań obrazowych ani laboratoryjnych. Nie uważa się, aby kolor plwociny pozwalał przewidzieć obecność infekcji bakteryjnej. U pacjentów z ostrym zapaleniem oskrzeli, szczególnie we wczesnych stadiach, może wystąpić nieżyt nosa, zapalenie gardła lub inne objawy nie do odróżnienia od zakażenia górnych dróg oddechowych.
Diagnostyka różnicowa ostrego zapalenia oskrzeli obejmuje wykluczenie innych chorób, najczęściej (w zestawieniu nie ujęto schorzeń o charakterze przewlekłym):
• przeziębienia,
• zapalenia płuc,
• zapalenia błony śluzowej nosa i zatok przynosowych,
• zakażenia M. lub C. pneumoniae (całe drogi oddechowe),
• krztuśca (może być stwierdzony nawet u 10–20% pacjentów z kaszlem trwającym ponad 2–3 tygodnie),
• zespołu kaszlu z górnych dróg oddechowych (post nasal drip syndrome),
• zaostrzenia lub pierwszego ataku astmy.
Zawsze warto pamiętać o niezwiązanych z infekcjami stanach sugerujących zapalenie oskrzeli, objawiających się kaszlem lub świszczącym oddechem. Należą do nich:
• stosowanie inhibitorów konwertazy angiotensyny,
• choroba refluksowa przełyku,
• zespoły aspiracyjne (w tym aspiracyjne zapalenie płuc),
• wdychanie dymu tytoniowego lub innych gazów drażniących,
• guzy dolnych dróg oddechowych.
Zazwyczaj jednak nie towarzyszą im objawy ostrej infekcji (gorączka, nagłe złe samopoczucie, katar).
Zapalenie płuc
Zapalenie płuc jest definiowane jako ostre zakażenie obejmujące miąższ płuc, w tym pęcherzyki jednego lub obu płuc z towarzyszącym zapaleniem i wysiękiem. Jest najczęstszą przyczyną zgonów spośród zakażeń. Przyczyną pozaszpitalnego zapalenia płuc (PZP) są najczęściej bakterie, m.in. S. pneumoniae, M. pneumoniae, H. influenzae, M. catarrhalis, C. pneumoniae, Legionella, S. aureus i pałeczki Gram-ujemne.
Częstość występowania PZP w krajach rozwiniętych szacuje się na ok. 30–40 przypadków na 1000 dzieci w wieku < 5 lat. Według analizy grupy roboczej ds. zapalenia płuc Child Health Epidemiology Reference Group częstość ich występowania wynosi (liczba epizodów na dziecko na rok): 0,27 w Afryce, 0,26 w Azji Południowo-Wschodniej, 0,23 we wschodniej części basenu Morza Śródziemnego, 0,11 w zachodniej części Pacyfiku, 0,08 w obu Amerykach, 0,03 w Europie. Częstość występowania PZP wśród dorosłych waha się od 10,6 do 44,8 przypadku na 1000 osobolat i wzrasta wraz z wiekiem. Szacuje się, że w 2016 r. infekcje dolnych dróg oddechowych były przyczyną 3 mln zgonów na świecie.
Wprowadzenie powszechnych szczepień niemowląt przeciwko pneumokokom spowodowało zmniejszenie częstości występowania pneumokokowego zapalenia płuc. Od czasu wdrożenia w Stanach Zjednoczonych 13-walentnej skoniugowanej szczepionki przeciwko pneumokokom liczba hospitalizacji dzieci z powodu pneumokokowego zapalenia płuc zmniejszyła się o ok. 16% rocznie.
Do czynników ryzyka wystąpienia PZP należą: wiek, palenie tytoniu, przewlekłe choroby współistniejące, takie jak cukrzyca, przewlekłe choroby płuc, nerek, serca lub wątroby, choroby jamy ustnej i przyzębia, leczenie inhibitorami pompy protonowej, przyjmowanie opioidów na receptę oraz duże spożycie alkoholu.
Powikłaniami zapalenia płuc mogą być: wysięk w opłucnej, obrzęk płuc, ropień płuca, sepsa oraz powikłania kardiologiczne, takie jak niewydolność serca, zaburzenia rytmu serca, ostre zespoły wieńcowe. Kluczowe działania profilaktyczne obejmują szczepienia przeciwko grypie, COVID-19 i S. pneumoniae.
W dużej mierze zapalenie płuc powinno być leczone w warunkach szpitalnych. Istnieje szereg prostych skali pomocnych przy podejmowaniu decyzji, czy leczyć pacjenta ambulatoryjnie czy hospitalizować. Jedną z nich jest skala CRB, w której ocenia się cztery parametry od 0 do 1. W przypadku wątpliwości lub szczególnie wielu zachorowań na zapalenie płuc można też użyć dużo bardziej szczegółowej skali pneumonia severity index – PSI.
Zaostrzenie przewlekłej obturacyjnej choroby płuc
Zaostrzenie POChP charakteryzuje się nagłym wzrostem intensywności podstawowych objawów (takich jak kaszel, duszność, ilość i charakter plwociny), wykraczającym poza normalne codzienne wahania do tego stopnia, że wymaga zmiany terapii.
Zaostrzenia są zwykle spowodowane infekcjami wirusowymi lub bakteryjnymi albo czynnikami drażniącymi: zanieczyszczeniem powietrza (np. dymem tytoniowym, ozonem), narażeniem zawodowym. Należy pamiętać o szybkim wdrożeniu leczenia zaostrzeń, gdyż ich progresja skutkująca koniecznością hospitalizacji rokuje źle. Śmiertelność wewnątrzszpitalna pacjentów z zaostrzeniami POChP wynosi ok. 2,5%, a w grupie z częściową niewydolnością oddechową (retencją CO2) nawet 10%.
Objawy
Pacjenci zazwyczaj zgłaszają się z powodu nasilenia objawów. Dodatkowo za zaostrzeniem choroby przemawiają: świszczący oddech, ucisk w klatce piersiowej, zmniejszenie tolerancji wysiłku fizycznego, osłabienie, złe samopoczucie, a w przypadkach bardziej zaawansowanych dezorientacja, senność oraz depresja. W podstawowej ocenie zaostrzenia POChP oprócz badania przedmiotowego i podmiotowego dobrze byłoby uwzględniać pulsoksymetrię.
Ze strony lekarza profilaktyka zaostrzeń powinna obejmować całkowity zakaz palenia tytoniu, szczepienia przeciwko pneumokokom i grypie oraz regularną kontrolę przestrzegania przez pacjenta zaleceń lekarskich (compliance), w tym prawidłowej techniki inhalacji i stosowania ewentualnej tlenoterapii domowej (DLT).
Grypa
Grypa jest ostrą chorobą infekcyjną układu oddechowego wywołaną wirusem o tej samej nazwie. W Polsce sezon grypowy trwa od października do kwietnia ze szczytem zachorowań pomiędzy styczniem a marcem. Okres inkubacji choroby jest krótki, wynosi 1–4 dni, a ryzyko zakażenia w kontakcie domowym waha się w zakresie 20–40%. Chory może zakażać innych już w pierwszej dobie poprzedzającej wystąpienie objawów do 5–10 dni od ich początku, jednakże w trzecim dniu choroby zakaźność wyraźnie spada. Wiek, osłabiony układ immunologiczny oraz niewydolność układu krążenia zwiększają ryzyko zachorowania na grypowe zapalenie płuc.
Objawy
Objawy grypy są niecharakterystyczne i mogą wskazywać na przeziębienie, jednak zwykle charakteryzują się znacznie bardziej gwałtownym przebiegiem. Objawy ogólne grypy obejmują:
• wysoką gorączkę,
• dreszcze,
• ból mięśni i głowy,
• uczucie rozbicia i osłabienia,
• złe ogólne samopoczucie.
Objawy ze strony układu oddechowego:
• suchy kaszel,
• ból gardła,
• katar (zwykle o niedużym nasileniu),
• ból w klatce piersiowej.
Należy pamiętać, że u małych dzieci obraz kliniczny choroby może znacząco odbiegać od tego obserwowanego u dorosłych. Znacznie częściej grypa objawia się u nich zmienionym zachowaniem, nadmierną sennością lub rozdrażnieniem, brakiem apetytu i wymiotami.
Na skuteczną profilaktykę grypy składają się prawidłowa higiena rąk i kaszlu, unikanie kontaktów z zakażonymi, częste wietrzenie pomieszczeń i izolacja chorych. Wciąż najskuteczniejszym sposobem ochrony przed grypą pozostaje szczepienie.
Podsumowanie
Najczęstsze objawy infekcji układu oddechowego zestawiono w tabeli 5.

Rozdział III. Diagnostyka infekcji układu oddechowego w gabinecie lekarskim
Diagnozowanie infekcji układu oddechowego jest bardzo częste w praktyce lekarza pierwszego kontaktu. Właściwe rozpoznanie jest warunkiem wdrożenia odpowiedniego leczenia, m.in. wprowadzenia lub nie antybiotykoterapii oraz jej racjonalizacji. Infekcję górnego odcinka układu oddechowego można potwierdzić na podstawie wywiadu i badań przedmiotowych. W diagnostyce zakażeń dolnych dróg oddechowych zastosowanie znajduje badanie radiologiczne (RTG) klatki piersiowej. Kluczowe objawy i badania pomocne w diagnostyce infekcji układu oddechowego wymieniono w tabeli 6.

Kryteria rozpoznania infekcji układu oddechowego
Ostre zapalenie błon śluzowych nosa i zatok przynosowych – według European position paper on rhinosinusitis and nasal polyps (EPOS) z 2020 r. OZNZ u dorosłych rozpoznawane jest w przypadku wystąpienia co najmniej dwóch z następujących objawów: niedrożność nosa, wydzielina z nosa (katar przedni lub tylny), ból lub uczucie rozpierania w obrębie twarzy, upośledzenie bądź utrata węchu, przy czym jednym z objawów powinna być niedrożność nosa lub wydzielina z nosa. Z kolei u dzieci OZNZ definiuje się jako nagłe wystąpienie co najmniej dwóch z następujących objawów: niedrożność nosa, wydzielina z nosa, kaszel.
Ostre zapalnie gardła i migdałków podniebiennych – kluczowe znacznie ma określenie czynnika etiologicznego powodującego zapalenie gardła i ocena wskazań do antybiotykoterapii. W oszacowaniu prawdopodobieństwa etiologii PBHA przydatna jest skala Centora w modyfikacji McIsaaca (rozdział II). Złotym standardem diagnostyki bakteryjnego zapalenia gardła i/lub migdałków podniebiennych jest posiew wymazu z gardła i migdałków.
Ostre zapalenie ucha środkowego – rozpoznania klinicznego dokonuje się na podstawie charakterystycznych objawów, a także odchyleń w badaniu otoskopowym.
Ostre zapalenie krtani lub tchawicy – rozpoznanie ustala się na podstawie obrazu klinicznego.
Ostre zapalenie oskrzeli – rozpoznania dokonuje się na podstawie obrazu klinicznego. Nie ustalono jasnych kryteriów diagnostycznych ostrego zapalenia oskrzeli. W praktyce jest to ostre zakażenie dróg oddechowych, w którym oprócz typowych objawów zajęcia górnych dróg oddechowych występują cechy zajęcia dolnych dróg oddechowych, w tym zmiany osłuchowe nad polami płucnymi, kaszel i odksztuszanie plwociny, natomiast stan ogólny chorego pozostaje dobry i wykluczono zapalenie płuc.
Zapalenie płuc – rozpoznanie PZP opiera się na obecności kaszlu oraz co najmniej jednego z następujących objawów: ból opłucnowy, przyspieszony oddech, duszność, krwioplucie. Charakterystyczne są zmiany w badaniu przedmiotowym, które nie były obecne wcześniej, takie jak: trzeszczenia, wzmożony lub przytłumiony odgłos opukowy, wzmożone lub obniżone drżenie głosowe. Należy wykonać badania dodatkowe – RTG klatki piersiowej, CRP, OB i morfologię, przy czym zdjęcie RTG nie jest niezbędne do rozpoznania zapalenia płuc. Należy pamiętać, że u osób w wieku podeszłym zapalenie płuc może mieć przebieg skąpoobjawowy, bez gorączki i dreszczy, a podstawowymi objawami mogą być utrudniony kontakt oraz zaburzenia świadomości.
Wywiad i badanie fizykalne
Nieodzowną częścią diagnostyki, nie tylko infekcji, jest prawidłowo przeprowadzone badanie przedmiotowe oraz podmiotowe. W przypadku podejrzenia infekcji dróg oddechowych przy zbieraniu wywiadu (badanie podmiotowe) należy zwrócić uwagę na kilka zasadniczych elementów:
• ustalenie charakteru objawów wraz z oceną ich nasilenia,
• ustalenie zależności czasowej pomiędzy pierwszymi objawami a ewentualnym kontaktem z osobami chorymi,
• ustalenie zależności czasowej pomiędzy symptomami choroby oraz ich zmienności w czasie,
• okres oraz częstość stosowanych leków zarówno z powodu schorzeń przewlekłych, jak i bieżącej infekcji dróg oddechowych.
Dodatkowo w różnicowaniu pomocny jest wywiad ukierunkowany na:
• uczulenia, szczególnie na leki,
• w przypadku kobiet – ciążę oraz karmienie piersią,
• choroby współistniejące,
• realizację szczepień ochronnych (szczepienia obowiązkowe oraz zalecane z Programu szczepień ochronnych – PSO, szczepienie przeciw COVID-19),
• COVID-19, w tym kontakt z chorym, przechorowanie (kiedy?), szczepienie (kiedy?) lub status ozdrowieńca (od kiedy?).
Po dokładnym zebraniu wywiadu należy przeprowadzić pełne badanie fizykalne (przedmiotowe), w przypadku zakażeń układu oddechowego uwzględniające:
• ocenę stanu ogólnego pacjenta,
• ocenę parametrów życiowych (temperatura ciała, saturacja, częstość oddechów, ciśnienie tętnicze, tętno),
• opukiwanie i osłuchiwanie płuc z oceną wypuku (stłumiony, nadmiernie jawny), długości faz oddechowych, szmeru pęcherzykowego oraz ewentualnych dodatkowych fenomenów oddechowych,
• badanie węzłów chłonnych potylicznych, karkowych, podżuchwowych szyjnych oraz nadobojczykowych,
• wziernikowanie uszu, ocenę bolesności przy ucisku na skrawek oraz wyrostek sutkowaty,
• palpację głowy, ocenę bolesności uciskowej w rzucie zatok czołowych oraz szczękowych,
• ocenę drożności nosa (wziernikowanie nozdrzy),
• badanie gardła (stopień wilgotności błon śluzowych, ocena łuków podniebiennych oraz migdałków podniebiennych).
U pacjentów z wysoką gorączką należy również zbadać objawy oponowe, np. sztywność karku, objaw Brudzińskiego, Kerniga.
Badania pomocnicze
Testy immunologiczne
Zgodnie z zaleceniami Głównego Inspektora Sanitarnego każdy pacjent z objawami infekcji dróg oddechowych powinien mieć wykonaną diagnostykę w kierunku infekcji SARS-CoV-2. Obecnie w Polsce COVID-19 rozpoznaje się na podstawie pozytywnego wyniku zarówno testu RT-PCR, jak i testu antygenowego. W drugim przypadku należy pamiętać, że gdy zachodzi istotne podejrzenie COVID-19, pomimo ujemnego wyniku testu antygenowego należy przeprowadzić test RT-PCR, który uważany jest obecnie za złoty standard w diagnostyce COVID-19. Według zaleceń Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych w diagnostyce COVID-19 powinny być wykorzystywane te testy, których czułość oraz swoistość wynosi ≥ 90%.
Ponadto do badań pomocniczych należy test wykrywający przeciwciała (IgG, ewentualnie IgA) w kierunku B. pertussis.
Testy antygenowe w kierunku PBHA mogą stanowić alternatywę dla złotego standardu diagnostycznego (posiew wymazu z gardła) zarówno u dorosłych, jak i u dzieci.
Łatwym uzupełnieniem diagnostyki są testy antygenowe w kierunku wirusa grypy.
Badania laboratoryjne
W diagnostyce infekcji dróg oddechowych nie należy zapominać o badaniach laboratoryjnych, zwłaszcza o markerach stanu zapalnego.
Spośród wszystkich wskaźników tzw. ostrej fazy (CRP, OB, D-dimery, fibrynogen itp.) w diagnostyce w ramach podstawowej opieki zdrowotnej kluczowe znaczenie mają morfologia oraz CRP. Zwiększa się znaczenie prokalcytoniny, ale badanie to jeszcze nie jest finansowane przez NFZ w zakresie podstawowej opieki zdrowotnej.
Istnieje możliwość wykonania tzw. szybkiego testu CRP (sCRP), do którego wykorzystuje się krew włośniczkową, a wynik uzyskiwany jest w 2–3 minuty. CRP jest białkiem wytwarzanym przez wątrobę w odpowiedzi na toczący się w organizmie proces zapalny. W analizie wyników przyjmuje się za wartość prawidłową < 0,3 mg/dl. W przypadku wartości granicznych oraz niskich (do 10 mg/dl) ryzyko infekcji jest niskie. Wraz ze wzrostem stężenia CRP zwiększa się prawdopodobieństwo infekcji. Powyższe zalecenie powinno zostać także rozważone przy poszerzaniu finansowania przez NFZ.
Badania obrazowe
Spośród wielu dostępnych badań obrazowych w ramach diagnostyki i leczenia infekcji układu oddechowego w podstawowej opiece zdrowotnej najczęściej wykorzystywane są zdjęcia RTG.
Większość infekcji GDO i DDO ma charakter wirusowy lub atypowy i najczęściej nie dają one istotnych zmian w obrazie RTG klatki piersiowej, dlatego nie zaleca się wykonywania tego badania u każdego pacjenta z infekcją bez rozważenia istotnych wskazań.
Wskazania te obejmują:
• podejrzenie bakteryjnego zapalenia płuc,
• asymetrię odgłosu opukowego i szmerów oddechowych bez związku z zapaleniem,
• przedłużającą się lub słabo reagującą na leczenie infekcję DDO,
• podejrzenie powikłań zapalenia płuc,
• przewlekły kaszel (powyżej 8 tygodni).
Diagnostyka różnicowa
Zasady diagnostyki różnicowej głównych objawów klinicznych mogących wystąpić w przypadku infekcji układu oddechowego zestawiono w tabeli 7.

Wskazania do hospitalizacji
Przy ocenie wskazań do hospitalizacji z powodu trwającej infekcji układu oddechowego za każdym razem należy się opierać na indywidualnym podejściu do pacjenta, kierując się jego bezpieczeństwem, a także możliwościami terapeutycznymi w ramach leczenia ambulatoryjnego.
Jak już wspominano, infekcje górnych dróg oddechowych najczęściej mają charakter samoograniczający się i w zdecydowanej większości leczenie ambulatoryjne jest w pełni wystarczające. Należy jednak zwrócić szczególną uwagę na podgłośniowe zapalenie krtani (krup), które zdecydowanie częściej dotyka dzieci, ale może również wystąpić u dorosłych. Wskazania do hospitalizacji obejmują:
• ciężką postać choroby (według skali Westleya – tab. 8),
• ciężki stan ogólny pacjenta,
• brak odpowiedzi na zastosowane leczenie i/lub nawrót dolegliwości w ciągu 24 godzin,
• wiek dziecka poniżej 6 miesięcy.

Zapalenie błony śluzowej gardła i zatok przynosowych – objawy alarmowe, których wystąpienie wymaga skierowania do szpitala, to: obrzęk lub zaczerwienienie powiek, przemieszczenie gałki ocznej, podwójne widzenie, zaburzenie ruchomości gałki ocznej, pogorszenie ostrości wzroku, silny ból głowy, obrzęk tkanek miękkich okolicy czołowej, objawy zapalenia opon mózgowo-rdzeniowych, ogniskowe objawy neurologiczne, sepsa.
Zapalenie krtani – wskazanie do hospitalizacji stanowi ropne zapalenie nagłośni.
Zapalenie oskrzeli – decyzję o konieczności hospitalizacji należy podjąć na podstawie stanu ogólnego pacjenta ze szczególnym uwzględnieniem stopnia niewydolności oddechowej. W ocenie można się posiłkować parametrami życiowymi, takimi jak: częstość oddechów, saturacja krwi, ciśnienie krwi, tętno oraz tor oddychania (oddech wspomagany dodatkowymi mięśniami oddechowymi).
Zapalenie płuc – przy ocenie wskazań do hospitalizacji z powodu zapalenia płuc należy się kierować stanem ogólnym pacjenta. Do oceny ciężkości PZP można wykorzystać skalę CRB-65 (tab. 9) oceniającą stan świadomości chorego, częstotliwość oddechów, ciśnienie tętnicze oraz wiek, przy czym pacjent uzyskuje 1 punkt za każdy czynnik ryzyka.

Ponadto wskazaniem do hospitalizacji zawsze, niezależnie od przyczyny, są:
• niewydolność oddechowa,
• bradykardia lub oporna na leczenie tachykardia,
• obustronne zapalenie płuc,
• zaostrzenie stanu ogólnego lub zaostrzenie przewlekłej niewydolności nerek, serca,
• powikłania zapalenia płuc, m.in.: ropień płuc, ropień opłucnej, płyn w jamie opłucnej.
Zdecydowana większość chorych na COVID-19 nie wymaga leczenia szpitalnego, jednak u ok. 15% pacjentów choroba może mieć umiarkowany lub ciężki przebieg, z potrzebą hospitalizacji. Należy kierować się zaleceniami dotyczącymi hospitalizacji, trybu i długości trwania izolacji, które są na bieżąco uaktualniane.
Na rycinie 3 przedstawiono szczegółowy algorytm postępowania z pacjentem z objawami infekcji dróg oddechowych w podstawowej opiece zdrowotnej.

Rozdział IV. Leczenie infekcji układu oddechowego w opiece ambulatoryjnej
W etiologii ostrych zakażeń górnych dróg oddechowych oraz w ostrym zapaleniu oskrzeli i oskrzelików dominującą rolę odgrywają wirusy, dlatego w zdecydowanej większości takich przypadków antybiotykoterapia nie jest wskazana. Właściwa diagnostyka pozwalająca na różnicowanie etiologii bakteryjnej i wirusowej ma zatem kluczowe znaczenie w ograniczaniu niepotrzebnego stosowania antybiotyków, które może prowadzić do selekcji szczepów lekoopornych.
Ostre i przewlekłe zapalenie błony śluzowej nosa i zatok przynosowych
Leczenie objawowe
W związku z wysokim odsetkiem etiologii wirusowych OZNZ powinno być leczone przede wszystkim objawowo.
Celem farmakoterapii pierwszej fazy zapalenia, tzw. naczyniowej lub obrzękowo-wysiękowej, jest zmniejszenie obrzęku, przekrwienia błon śluzowych, bólu i gorączki. Składa się na to stosowanie leków przeciwgorączkowych, przeciwzapalnych oraz przeciwbólowych, obkurczających naczynia i zmniejszających sekrecję. Ponadto należy nawadniać organizm oraz przeprowadzać ewakuację zalegającej wydzieliny.
Do zwalczania bólu i gorączki wykorzystuje się przede wszystkim doustnie podawany paracetamol (10–15 mg/kg m.c.) i ibuprofen (10 mg/kg m.c.). Paracetamol może pomóc złagodzić niedrożność i wyciek z nosa, ale nie wydaje się, aby zmniejszał inne objawy choroby (ból gardła, złe samopoczucie, kichanie i kaszel).
Niesteroidowe leki przeciwzapalne (NLPZ) nie zmniejszają znacząco stopnia nasilenia objawów ani czasu trwania choroby, jednak w odniesieniu do działania przeciwbólowego (ból głowy, ucha oraz mięśni i stawów) ich stosowanie przynosi istotne korzyści.
Działanie NLPZ nie obejmuje podrażnienia gardła, którego stopień nasilenia się nie zmniejsza. Długotrwała terapia NLPZ nie jest wskazana. Kompleksowe działanie przeciwzapalne powinno obejmować hamowanie nadmiernej produkcji mediatorów stanu zapalnego, łagodzenie rozwoju miejscowych i ogólnoustrojowych objawów zapalnych (gorączka, bóle mięśniowe), hamowanie nadprodukcji i zalegania zmienionej zapalnie wydzieliny. Tak działa m.in. 1,8-cyneol w dawce 3 razy 200 mg na dobę, stosunkowo nowa substancja hamująca translokację czynnika NF-κB z cytoplazmy do jądra komórkowego (produkcję IL-1β i innych wczesnych mediatorów zapalnych) (ryc. 1). Działanie to sprzyja wyhamowaniu stanu zapalnego i ograniczeniu objawów już na samym początku choroby. Dodatkowo 1,8-cyneol zmniejsza nadprodukcję gęstej wydzieliny i poprawia klirens śluzowo-rzęskowy (ryc. 4).

Miejscowe donosowe stosowanie glikokortykosteroidów nie jest zalecane z powodu braku jednoznacznych korzyści przy możliwości wystąpienia działań niepożądanych, takich jak: ból głowy, swędzenie i krwawienie z nosa. Nie należy również stosować glikokortykosteroidów systemowo.
Leki obkurczające naczynia błony śluzowej nosa wspomagają poprawę drożności nosa, jednak należy je stosować ostrożnie, nie dłużej niż 3–5 dni, z uwagi na możliwość wystąpienia działań niepożądanych, z których najczęstsze to suchość i wtórny obrzęk błony śluzowej nosa.
Na uwagę zasługują aerozole donosowe zawierające chlorowodorek ksylometazoliny i deksopantenol. Wykazano synergizm działania obu substancji w zmniejszaniu wycieku z nosa, zaczerwienienia śluzówki nosa, niedrożności i przerostu śluzówki nosa. Obserwowane działanie jest silniejsze w porównaniu z preparatami zawierającymi tylko ksylometazolinę. Obecny w leku deksopantenol wpływa na procesy regeneracyjne błony śluzowej nosa, nawilża ją oraz zabezpiecza nabłonek przed dalszymi uszkodzeniami wywołanymi przez toczący się proces zapalny. Jednoczesne stosowanie leków na bazie 1,8-cyneolu oraz połączenia ksylometazoliny i deksopantenolu wydaje się wzajemnie uzupełniać, przynosząc korzyści dla chorego. W wyniku zastosowania takiego połączenia dochodzi nie tylko do poprawy komfortu pacjenta przez udrożnienie nosa oraz zmniejszenie obrzęku błony śluzowej i produkcji wydzieliny, ale również do ograniczenia stanu zapalnego będącego podstawą choroby.
Terapia lekami przeciwhistaminowymi jest uzasadniona w przypadku współwystępowania alergii, gdyż z powodu zwiększania lepkości wydzieliny leki te mogą utrudniać jej usuwanie. Leczenie powinno być ograniczone do 1–2 dni, jeżeli ma to miejsce poza czasem ekspozycji sezonowej na alergen. W przeciwnym razie lek powinien być stosowany stale.
Leki doustne zawierające pseudoefedrynę mogą powodować ból głowy, bezsenność, zwiększenie ciśnienia tętniczego krwi i rozszerzenie źrenic. Korzystne jest stosowanie bromku ipratropium do łagodzenia wycieku z nosa.
Nawadnianie organizmu oraz ewakuacja zalegającej wydzieliny są kluczowe podczas leczenia drugiej fazy zapalenia, w której dominuje produkcja gęstej, śluzowej wydzieliny. Miejscowo stosuje się donosowo preparaty izo- i hipertoniczne soli (fizjologicznej, morskiej) ze względu na ich działanie obkurczające naczynia krwionośne, zmniejszające obrzęk błony śluzowej, oczyszczające wydzielinę zalegającą w przewodach nosowych, ponadto zapobiegające jej wysychaniu i usprawniające transport śluzowo-rzęskowy. Roztwory izotoniczne są wskazane w celu nawilżenia dróg oddechowych, natomiast w przypadku zalegania w oskrzelach wydzieliny, której nie można odkaszlnąć, należy wybrać sól hipertoniczną. U chorych na astmę należy przeprowadzać ostrożnie nebulizację solą hipertoniczną, gdyż może dojść do skurczu oskrzeli. Długotrwałe stosowanie soli hipertonicznej może powodować przesuszenie błony śluzowej.
W przypadku przewlekłego zapalenia błony śluzowej nosa i zatok z polipami nosa można rozważyć zastosowanie omalizumabu we wstrzyknięciu podskórnym w dawce 75–600 mg.
Leczenie przyczynowe
Rutynowe stosowanie antybiotykoterapii nie jest właściwe. Powinno być ono zarezerwowane dla pacjentów z zakażeniem bakteryjnym, u których przebieg określony intensywnością bólu twarzoczaszki jest ciężki i występuje gorączka > 39°C.
Dodatkowym wskazaniem do wdrożenia antybiotyku jest brak poprawy klinicznej po 7–10 dniach choroby oraz pogorszenie stanu klinicznego po wstępnej poprawie.
Ze względu na zwykle występującą poprawę kliniczną po upływie 48–72 godzin można zastosować zasadę „obserwacji i czujnego wyczekiwania” (watchfull waiting) bez wprowadzania antybiotyku.
Warunkiem jest możliwość kontynuacji leczenia, jeśli stan pacjenta nie ulegnie poprawie do 7 dni od diagnozy lub w jakimkolwiek czasie dojdzie do jego pogorszenia. Przyczyną braku poprawy może być zakażenie szczepem bakteryjnym opornym na działanie danego antybiotyku lub inne, niebakteryjne źródło dolegliwości, co wymaga przeprowadzenia dodatkowej diagnostyki i zmiany leczenia. Antybiotykiem z wyboru jest amoksycylina. Zalecany czas terapii wynosi średnio 10 dni. Przy braku poprawy po 48 godzinach antybiotykoterapii pierwszego wyboru powinna nastąpić konsultacja i ewentualna korekta leczenia podstawowego. Zasady antybiotykoterapii w zależności od przebiegu choroby opisano w tabeli 10.

Konsensusy i wytyczne oparte na dowodach naukowych dotyczące przewlekłego zapalenia nie są jednoznaczne, a przyczyną może być duża heterogenność choroby oraz stosunkowo niewielka liczba badań klinicznych. Rola leków przeciwbakteryjnych w tym schorzeniu jest kontrowersyjna, ale mogą być one niezbędne w przypadku wystąpienia zaostrzeń. Jeśli w ciągu 3 miesięcy stan się nie poprawia, należy wykonać posiew i rozpocząć długotrwałą terapię makrolidami.
Ostre zapalenie błony śluzowej gardła i migdałków podniebiennych
Leczenie objawowe
Infekcje wirusowe dominują w etiologii OZGM, niestety jest to również główna przyczyna nadużywania antybiotyków w Polsce. Podobnie jak w OZNZ należy się kierować zasadą „obserwacji i czujnego oczekiwania”, pierwotnie bez włączania do terapii antybiotyku, stosując leczenie objawowe.
W celu złagodzenia dolegliwości bólowych i gorączki zaleca się doustne stosowanie ibuprofenu lub paracetamolu. W przypadku braku wystarczającej skuteczności jednego z nich można podawać je naprzemiennie. Do miejscowego stosowania wskazane są tabletki do ssania, aerozole lub płyny do płukania zawierające NLPZ (flurbiprofen, benzydaminę), leki znieczulające miejscowo (lidokainę, benzokainę, mentol, heksylorezorcynol), jak również antyseptyki (chlorheksydynę, chlorchinaldol, amylometakrezol, oktenidynę). Antyseptyki najczęściej występują w formie tabletek do ssania, ich wpływ obejmuje zwalczanie patogenów powodujących infekcję oraz miejscowe działanie przeciwzapalne. Oktenidyna jest antyseptykiem, który nie wykazuje działania cytotoksycznego, jej spektrum obejmuje m.in. MRSA, P. aeruginosa, Actinomyces, Chlamydia, Mycoplasma, a także grzyby i wirusy otoczkowe. Ponadto badania potwierdzają wysoką skuteczność oktenidyny w eradykacji biofilmu, który może mieć istotny udział w leczeniu zapaleń przewlekłych, w tym zapalenia migdałków. Glikokortykosteroidy nie są zalecane ze względu na ich niekorzystny profil bezpieczeństwa. Można dodatkowo płukać gardło wodą z solą oraz stosować inhalacje izotonicznym roztworem soli. Istotne jest prowadzenie oszczędzającego trybu życia.
W kaszlu towarzyszącym zakażeniom górnych dróg oddechowych zastosowanie znajdują: bromek ipratropium, leki antyhistaminowe i pseudoefedryna. Lekiem skutecznym i bezpiecznym u dzieci i dorosłych jest lewodropropizyna.
Leczenie przyczynowe
W celu zastosowania właściwego leczenia niezbędne jest przeprowadzenie oceny różnicującej między bakteryjnym a wirusowym zapaleniem gardła i migdałków, gdyż antybiotykoterapia zalecana jest tylko w schorzeniach o podłożu bakteryjnym. Zgodnie z zaleceniami większości krajów lekiem pierwszego rzutu jest penicylina. W przypadku Polski – fenoksymetylopenicylina, wskazywana też przez Europejskie Towarzystwo Mikrobiologii Klinicznej i Chorób Zakaźnych. Cefalosporyny i makrolidy są zalecane jako antybiotyki drugiego rzutu, np. przy uczuleniu na penicyliny. Wskazywany najczęściej czas terapii to 10 dni. Zasady antybiotykoterapii w zależności od przebiegu choroby opisano w tabeli 11.

Ostre zapalenie ucha środkowego
Leczenie objawowe
Ze względu na ból ucha, który jest dominującym objawem w ostrym zapaleniu ucha środkowego, stosuje się leki przeciwbólowe, takie jak: paracetamol, ibuprofen, a u dorosłych z obciążeniem naczyniowo-kardiologicznym – naproksen. Niezależnie od wieku oraz innych podawanych leków możnam stosować paracetamol w dawce 12–15 mg/kg m.c. co 4–6 godzin do dawki dobowej 90 mg/kg m.c., a u dzieci o masie powyżej 40 kg i u dorosłych w dawce 750–1000 mg co 4–6 godzin, nie przekraczając dawki 4 g na dobę. Jest on lekiem z wyboru przy przeciwwskazaniach do terapii NLPZ. Spośród leków z wymienionej grupy za najbezpieczniejszy uznaje się ibuprofen, stosowany u dzieci w dawce 10 mg/kg m.c. co 4–6 godzin do 40 mg/kg m.c. na dobę, a u starszych dzieci i dorosłych o masie powyżej 40 kg 300–400 mg co 4–6 godzin do 1200–1600 mg na dobę. Przy bardzo silnym bólu można połączyć paracetamol lub NLPZ z tzw. słabym opioidem. U dzieci stosuje się połączenie z tramadolem w dawce 1–2 mg/kg m.c. co 6 godzin (dawka maksymalna 10 mg/kg m.c./dobę podskórnie, dożylnie lub doustnie), u dorosłych 50 mg w dawkach powtarzanych, pilnując, aby nie przekroczyć maksymalnej dawki 600 mg/dobę. Drugim lekiem wykorzystywanym w połączeniu z paracetamolem lub NLPZ jest kodeina, którą można stosować u dzieci w wieku 12 lat i starszych. U dzieci stosuje się ją doustnie w dawce 0,5–1 mg/kg m.c. co 4 godziny (dawka maksymalna 3–6 mg/kg m.c./dobę), a u dorosłych 30–60 mg na dawkę (maksymalnie 300 mg/dobę). W szczególnie nasilonym bólu możliwe jest jednoczesne zastosowanie paracetamolu w dawce 12,5 mg/kg m.c. i ibuprofenu w dawce 10 mg/kg m.c. Takie połączenie wykazuje silniejsze działanie przeciwbólowe i przeciwgorączkowe niż stosowanie wymienionych leków osobno. Może to być alternatywą dla opioidów. Podawanie steroidów, miejscowych leków przeciwbólowych, a także leków obkurczających naczynia i przeciwhistaminowych nie ma potwierdzonej skuteczności klinicznej.
Leczenie przyczynowe
Przy braku cech zapalenia ropnego podobnie jak w OZNZ i OZGM stosuje się zasadę „obserwacji i czujnego oczekiwania” bez wprowadzania antybiotyku, przy systematycznym badaniu i podawaniu leków przeciwbólowych i przeciwgorączkowych. Decydując się na jej wdrożenie u dzieci, trzeba się upewnić, że rodzic (opiekun) jest w stanie odpowiednio obserwować dziecko i w razie pogorszenia się jego stanu niezwłocznie skontaktować się z lekarzem. W takiej sytuacji konieczna jest ponowna wizyta kontrolna w celu przepisania antybiotyku. Inną możliwością jest wydanie recepty na antybiotyk już podczas pierwszej wizyty z informacją, że należy ją zrealizować i rozpocząć leczenie, gdy objawy będą się utrzymywały po 48–72 godzinach leczenia objawowego lub po ponownym kontakcie telefonicznym z lekarzem. Niezwłoczna antybiotykoterapia jest zalecana u dzieci w wieku poniżej 6 miesięcy oraz poniżej 2 lat z obustronnym zapaleniem ucha środkowego. Pozostałe wskazania do antybiotykoterapii to: wysoka gorączka i wymioty, wyciek z ucha, wady twarzoczaszki, zespół Downa, zaburzenia odporności i nawracające zapalenie ucha. Antybiotykiem z wyboru jest amoksycylina w dawce 80 mg/kg m.c./dobę, podawana w dwóch dawkach podzielonych przez 7–10 dni. Zasady antybiotykoterapii w zależności od przebiegu choroby opisano w tabeli 12.

Ostre zapalenie oskrzeli i oskrzelików
Leczenie objawowe
Z uwagi na samoograniczający się przebieg infekcji stosowanie leków przeciwkaszlowych jest uzasadnione tylko w niektórych przypadkach, np. u dzieci po zabiegach chirurgicznych lub z przepukliną. W przypadku kaszlu utrudniającego sen można podać pojedynczą porcję miodu w godzinach wieczornych (dzieci > 1. roku życia) lub zastosować olejki eteryczne. Podrażnienie krtani mogą łagodzić inhalacje solą fizjologiczną.
Leczenie kaszlu powinno być uzależnione od jego charakteru (kaszel suchy lub produktywny). W łagodzeniu kaszlu suchego można zastosować nieopioidowe leki o działaniu ośrodkowym: butamirat (zarejestrowany u pacjentów od 2. miesiąca życia), dekstrometorfan, pentoksywerynę, okseladynę. Spośród opioidowych leków przeciwkaszlowych – kodeinę. Jest to lek zarejestrowany do stosowania u pacjentów > 12. roku życia, jednak według Europejskiej Agencji Leków nie powinien być podawany osobom < 18. roku życia. Lewodropropizyna jest lekiem przeciwkaszlowym o działaniu obwodowym, bezpiecznym i dobrze tolerowanym przez pacjentów.
Kaszel produktywny stanowi podstawę do podania leków mukoaktywnych:
• mukolitycznych, które zmieniają właściwości fizykochemiczne śluzu, powodując zmniejszenie lepkości wydzieliny. W ostrych zakażeniach skuteczne jest podawanie N-acetylocysteiny i erdosteiny;
• mukokinetycznych, np. ambroksolu oraz bromheksyny. Leki z tej grupy działają w obrębie aparatu rzęskowego komórek nabłonka dróg oddechowych, usprawniając transport śluzowo-rzęskowy;
• mukoregulujących, np. karbocysteiny, która hamuje proces przewlekłej hipersekrecji śluzu.
Badania wskazują na wielotorowość działania szeregu leków w hamowaniu nadprodukcji zmienionej zapalnie wydzieliny, wspomaganie klirensu śluzowo-rzęskowego. Dotyczy to m.in. 1,8-cyneolu.
Nie jest zalecane stosowanie glikokortykosteroidów dożylnie, doustnie lub wziewnie oraz leków rozszerzających oskrzela (β2-mimetyków lub cholinolityków) w ostrym zapaleniu oskrzeli i oskrzelików.
Należy rozważyć tlenoterapię u chorych z ostrym zapaleniem oskrzelików, u których poziom wysycenia hemoglobiny tlenem zmniejszył się < 90%.
Leczenie przyczynowe
Wielokrotnie już podkreślana dominująca etiologia wirusowa powoduje, że i w tym przypadku rutynowa antybiotykoterapia nie jest zalecana. Niewłaściwe stosowanie antybiotyków zwiększa ryzyko wystąpienia niepożądanych działań oraz selekcji szczepów opornych na leczenie.
Gdy kaszel przedłuża się powyżej 14 dni, należy rozważyć podawanie makrolidu, zwłaszcza w przypadku podejrzenia krztuśca. U dzieci w wieku poniżej 5 lat z produktywnym, przewlekającym się kaszlem (powyżej 4 tygodni), niewykazującym tendencji malejącej, po wykluczeniu innych przyczyn można rozważyć podawanie przez 10–14 dni amoksycyliny z kwasem klawulanowym lub makrolidu.
Pozaszpitalne zapalenie płuc u dorosłych
Leczenie objawowe
W leczeniu PZP można krótkotrwale zastosować lewodropropizynę (kaszel suchy) lub erdosteinę (kaszel produktywny). W przypadku bólu związanego z zakażeniem układu oddechowego można podać ibuprofen (pierwszy wybór) lub paracetamol, a w bardzo nasilonym bólu kombinację ibuprofenu z paracetamolem lub dodać lek z drugiego szczebla drabiny przeciwbólowej.
Leczenie przyczynowe
Według ekspertów Światowej Organizacji Zdrowia wybór antybiotyku zgodny z zasadami racjonalnej antybiotykoterapii powinien uwzględniać nie tylko wpływ na florę bakteryjną chorego i jego środowisko, ochronne działanie na powstawanie oporności bakteryjnej, zdefiniowanie czynnika etiologicznego zakażenia, ocenę jego wrażliwości na antybiotyki, właściwości farmakokinetyczne antybiotyku, lecz także wiek chorego i choroby współistniejące. Rozpoczęcie antybiotykoterapii bez potwierdzenia rozpoznania w obrazie radiologicznym przyczynia się do narastania lekooporności bakterii oraz naraża pacjenta na wystąpienie działań niepożądanych stosowanych leków. Jeśli pacjent może przyjmować leki doustne, a jego stan kliniczny nie wymaga dożylnych antybiotyków, należy w pierwszej linii stosować doustną antybiotykoterapię. Zawsze powinno się rozważyć zasadność hospitalizacji oraz kwalifikację do intensywnej opieki medycznej przy nasilonych objawach. Zalecane jest ustalenie wskazań do hospitalizacji na podstawie oceny ciężkości zapalenia płuc według skali CRB-65.
Najczęstszym patogenem odpowiedzialnym za PZP jest S. pneumoniae, dlatego przede wszystkim należy stosować antybiotyki o tym spektrum działania – amoksycylinę lub ampicylinę. Terapia niepowikłanego PZP o lekkim lub umiarkowanie ciężkim przebiegu powinna trwać ok. 7 dni lub do ok. 3 dni od uzyskania stabilizacji klinicznej. Zakażenia powodowane przez drobnoustroje atypowe powinny być leczone przez 7–14 dni. Dłuższego leczenia wymagają również infekcje spowodowane przez S. aureus – 14 dni. Zasady antybiotykoterapii w zależności od przebiegu choroby opisano w tabeli 13.

Pozaszpitalne zapalenie płuc u dzieci
Leczenie objawowe
W łagodnych PZP z podejrzeniem etiologii wirusowej można stosować wyłącznie leczenie objawowe. Istotne jest zapewnienie choremu dostępu świeżego, chłodnego powietrza z jednoczesnym ogrzaniem ciała i zapewnienie odpowiedniego nawodnienia, diety i tlenoterapii w przypadku hipoksemii. Niemowlętom i małym dzieciom od 4. miesiąca do 5. roku życia, u których występują łagodne objawy, należy zapewnić odpowiednią opiekę oraz leczenie objawowe (przeciwgorączkowe i przeciwbólowe). Intensywne zabiegi ochładzające powinny być poprzedzone podaniem leków przeciwgorączkowych. Nie zaleca się stosowania leków przeciwhistaminowych w łagodzeniu kaszlu w pozaszpitalnym zapaleniu płuc u dzieci.
Leczenie przyczynowe
Ze względu na brak skali punktowej umożliwiającej precyzyjną ocenę wskazań do hospitalizacji zaleca się leczenie szpitalne wszystkich młodszych niemowląt oraz dzieci z umiarkowanym lub dużym nasileniem choroby, z towarzyszącą hipoksemią i/lub dusznością. Antybiotykoterapia uzależniona jest od ciężkości zakażenia i wieku dziecka. Jeśli pacjent może przyjmować leki doustnie, a jego stan kliniczny nie wymaga dożylnych antybiotyków, należy w pierwszej linii stosować leczenie doustne.
Według zaleceń NICE z 2021 r. u dzieci i osób poniżej 18. roku życia w leczeniu pozaszpitalnego zapalenia płuc, jeśli objawy zakażenia nie są ciężkie, powinny być stosowane następujące antybiotyki:
• amoksycylina:
» dzieci między 1. a 11. miesiącem życia – 125 mg trzy razy na dobę przez 5 dni,
» dzieci między 1. a 4. rokiem życia – 250 mg trzy razy na dobę przez 5 dni,
» dzieci między 5. a 17. rokiem życia – 500 mg trzy razy na dobę przez 5 dni.
» alternatywnie doustne antybiotyki, jeśli objawy lub oznaki zakażenia nie są ciężkie (na podstawie oceny klinicznej), w przypadku alergii na penicylinę lub jeśli stosowanie amoksycyliny jest nieodpowiednie (na przykład podejrzewa się nietypowe patogeny);
• klarytromycyna
» dzieci między 1. miesiącem a 11. rokiem życia, w zależności od masy ciała:
- poniżej 8 kg – 7,5 mg/kg m.c. dwa razy na dobę przez 5 dni,
- 8–11 kg – 62,5 mg dwa razy na dobę przez 5 dni,
- 12–19 kg – 125 mg dwa razy na dobę przez 5 dni,
- 20–29 kg – 187,5 mg dwa razy na dobę przez 5 dni,
- 30–40 kg – 250 mg dwa razy na dobę przez 5 dni;
» dzieci między 12. a 17. rokiem życia – 500 mg dwa razy na dobę przez 5 dni;
• doksycyklina:
» dzieci między 12. a 17. rokiem życia: 200 mg pierwszego dnia, później 100 mg raz na dobę przez 4 dni (całkowity czas trwania leczenia wynosi 5 dni).
Zalecenia Narodowego Programu Ochrony Antybiotyków 2016 dotyczące szczególnych grup wiekowych:
• dzieci między 3. tygodniem a 3. miesiącem życia powinny być leczone w warunkach ambulatoryjnych;
• dzieci między 4. miesiącem a 5. rokiem życia:
» w przypadku PZP o łagodnym przebiegu i bez wysokiej gorączki (u dzieci zaszczepionych skoniugowaną szczepionką przeciw pneumokokom) można rozważyć rezygnację z podawania antybiotyków,
» w przypadku wskazanej antybiotykoterapii: doustnie amoksycylina w dawce 75–90 mg/kg m.c./dobę w trzech dawkach co 8 godzin;
• dzieci między 5. a 15. rokiem życia o masie ciała powyżej 40 kg:
» doustnie amoksycylina w dawce 75–90 mg/dobę w trzech dawkach podzielonych (tj. co 8 godzin),
» doustnie ceftriakson 1000–2000 mg w jednej dawce dobowej (maksymalna dawka 4000 mg/dobę),
» cefotaksym w dawce 500–1000 mg co 8 godzin;
• dzieci o masie ciała poniżej 40 kg:
» doustnie amoksycylina w dawce 75–90 mg/kg m.c./dobę w trzech dawkach podzielonych (tj. co 8 godzin),
» doustnie ceftriakson 50–100 mg/kg m.c. w jednej dawce dobowej,
» cefotaksym w dawce 50–180 mg/kg m.c. co 6–8 godzin.
Czas leczenia powinien wynosić 7–10 dni. Wybór antybiotyku drugiego rzutu zależy od wieku dziecka, dotychczas stosowanej antybiotykoterapii oraz stwierdzonych powikłań.
Grypa
Leczenie objawowe
Istotne jest prawidłowe nawodnienie pacjenta, dlatego zaleca się obfite doustne podawanie płynów. Stosuje się leki przeciwgorączkowe i przeciwbólowe (ibuprofen, paracetamol), co zmniejsza częstość występowania dreszczy, bólów mięśniowych i tachykardii towarzyszących grypie. Wskazany jest wypoczynek i pozostanie w domu do 24 godzin od ustąpienia gorączki – ma to szczególne znaczenie w zmniejszaniu powikłań grypy oraz przenoszenia i rozprzestrzeniania wirusa. Przy nasilonym, męczącym, suchym kaszlu można zastosować leki przeciwkaszlowe. Wykorzystuje się też środki zmniejszające obrzęk błony śluzowej nosa – leki obkurczające oraz roztwory soli fizjologicznej.
Leczenie przyczynowe
Leczenie należy rozpocząć jak najszybciej u wszystkich pacjentów z udokumentowaną grypą lub podejrzeniem zakażenia wirusem grypy, niezwłocznie po wysunięciu podejrzenia zakażenia, nie oczekując na wynik badania potwierdzającego grypę, niezależnie od statusu zaszczepienia przeciwko grypie. Zaleca się także, aby leczeniem objąć pacjentów w ciężkim stanie z wywiadem mocno sugerującym grypę mimo ujemnego wyniku badania. W Polsce z zalecanych w terapii grypy inhibitorów neuraminidazy dostępne są oseltamiwir (stosowany doustnie) oraz wykorzystywany w lecznictwie zamkniętym peramiwir (stosowany dożylnie). Leki te zmniejszają nasilenie objawów grypy, skracają czas trwania gorączki i innych objawów oraz zmniejszają ryzyko powikłań (w tym konieczności użycia antybiotyków) i hospitalizacji zarówno u dorosłych, jak i u dzieci. Lekiem pierwszego wyboru jest oseltamiwir, stosowany u dorosłych z grupy ryzyka ciężkiego przebiegu choroby oraz u pacjentów (dzieci i dorosłych) z jej ciężkim przebiegiem. Leczenie należy rozpocząć w ciągu 48 godzin od wystąpienia pierwszych objawów (do 96 godzin u pacjentów z ciężkim przebiegiem). Z powodu możliwych koinfekcji z wirusem SARS-CoV-2 u pacjentów z grup ryzyka należy rozpocząć leczenie empiryczne oseltamiwirem i kontynuować je do czasu wykluczenia grypy, niezależnie od rozpoznania COVID-19. Oseltamiwir stosuje się dwa razy na dobę (dawka 75 mg), w równych, 12-godzinnych odstępach, przez 5 dni. Kurację należy dokończyć w całości. Nie powinno się jej przerywać nawet w przypadku ustąpienia objawów grypy. Należy pamiętać, że leki przeciwwirusowe nie są substytutem szczepień przeciwko grypie.
Rozdział V. Infekcje dróg oddechowych – koszty społeczne
Choroby układu oddechowego jako epidemiologiczny problem zdrowia publicznego
Choroby układu oddechowego należą do najważniejszych schorzeń współczesnego świata. Wiąże się to z rosnącą ekspozycją na liczne mikroorganizmy, czynniki toksyczne i alergeny. Już dziś za sprawą POChP, nowotworów, gruźlicy i zakażeń choroby te stały się drugą przyczyną zgonów, ustępując jedynie chorobom układu sercowo-naczyniowego. W przeciwieństwie jednak do chorób układu krążenia zapadalność na choroby układu oddechowego systematycznie wzrasta. Wiele schorzeń uwarunkowanych jest długotrwałym narażeniem na szkodliwe czynniki środowiskowe (zwłaszcza dym nikotynowy) i dlatego są one rzadziej spotykane w wieku rozwojowym. Profil chorób układu oddechowego bardzo się różni u dzieci i dorosłych. W pierwszych latach życia nie stwierdza się wielu ważnych schorzeń pojawiających się później u dorosłych, takich jak POChP, rak płuca, choroby zawodowe układu oddechowego. Częste występowanie wielu innych chorób, np. astmy, zakażeń czy mukowiscydozy, powoduje jednak, że schorzenia oddechowe są również istotnym problemem zdrowotnym populacji wieku rozwojowego. Szczególnie ważna u dzieci staje się astma, która jest najczęstszą chorobą przewlekłą wieku rozwojowego. Znacznie większe znaczenie u dzieci mają wszelkiego rodzaju wady rozwojowe i choroby genetyczne związane z układem oddechowym. W praktyce jednak najczęściej pediatrzy mają do czynienia z zakażeniami układu oddechowego, które są najważniejszą przyczyną wizyt u lekarzy.
U dzieci rozwojowi chorób układu oddechowego (górnych i dolnych dróg oddechowych) sprzyja nasilone zjawisko oddawania coraz częściej do żłobków i przedszkoli coraz młodszych dzieci (z niewykształconym jeszcze układem immunologicznym), a skupiska dzieci zwiększają zachorowalność, szczególnie na infekcje wirusowe układu oddechowego.
W 2010 r. współczynnik umieralności z powodu chorób układu oddechowego (J00-J99) obniżył się w stosunku do wcześniejszych lat i choroby te były przyczyną 19 333 zgonów (11 487 mężczyzn i 7846 kobiet), tzn. na każde 100 tys. ludności umarło z ich powodu 51 osób (62 w przypadku mężczyzn i 40 w przypadku kobiet). W latach 2017–2018 współczynniki te wzrosły i wyniosły: w 2017 r. 80,9 (122,1 dla mężczyzn i 57,6 dla kobiet), a w 2018 r. 82,9 (125,3 dla mężczyzn i 58,4 dla kobiet). Wśród przyczyn zgonu zanotowano w latach 2017–2018 współczynnik ogółem 49,6 dla zapalenia płuc (J12-J18) oraz 22,4 dla przewlekłych chorób dolnych dróg oddechowych (J40-J47).
Choroby układu oddechowego są dużo większym zagrożeniem życia mężczyzn niż kobiet i po wyeliminowaniu różnic w strukturze wieku natężenie zgonów z ich powodu wśród mężczyzn jest 2,6 razy wyższe niż wśród kobiet. W wieku powyżej 65 lat choroby układu oddechowego są większym niż przyczyny zewnętrzne zagrożeniem życia zarówno mężczyzn, jak i kobiet. Wśród chorób układu oddechowego najważniejszymi przyczynami zgonów są zapalenia płuc, z powodu których w 2010 r. zmarło 9549 osób (5115 mężczyzn i 4434 kobiety), oraz przewlekłe choroby dolnych dróg oddechowych, z powodu których zmarło 7161 osób (4825 mężczyzn i 2336 kobiet). Natężenie zgonów z powodu zapalenia płuc po 2005 r. wykazuje trend spadkowy w przypadku kobiet i jest dosyć ustabilizowane w przypadku mężczyzn. Poziom umieralności z powodu chorób dolnych dróg oddechowych był natomiast w miarę ustabilizowany w 2000 r., ale w 2010 r. wyraźnie się obniżył, zwłaszcza w przypadku mężczyzn. Choroby układu oddechowego ogółem są większym zagrożeniem życia mężczyzn mieszkających na wsi niż w miastach (o 24%), podczas gdy poziom umieralności mieszkanek miast jest o 9% wyższy niż mieszkanek wsi. Umieralność z powodu zapalenia płuc jest większa wśród mieszkańców miast niż wsi, i to zarówno mężczyzn, jak i kobiet, podczas gdy przewlekłe choroby dolnych dróg oddechowych w znacznie większym stopniu zagrażają życiu mężczyzn mieszkających na wsi niż w miastach (różnica poziomów umieralności aż o 79%), a u kobiet poziom umieralności w miastach jest o 12% wyższy niż na wsi.
Grypa stanowi również ważny z epidemiologicznego punktu widzenia czynnik chorobowy, wpływający na sytuację zdrowotną ludności. Od 2014 r. według danych Narodowego Instytutu Zdrowia Publicznego – Państwowego Zakładu Higieny liczba zachorowań z tego powodu systematycznie rośnie, w 2018 r. osiągnęła wartość 5 239 293 przypadków. Województwami o największej zapadalności były mazowieckie (1 008 288), pomorskie (876 257) i wielkopolskie (725 897). Rok 2019 był wyraźnie różny od poprzednich, ponieważ w tym czasie zanotowano mniejszą zapadalność na grypę, w Polsce współczynnik ten osiągnął wartość 4 790 253 przypadków. Dane z sezonu 2019/2020 wskazują na jeszcze większy spadek, aż do 1 780 854 przypadków. Wynika to zdaniem ekspertów z trwającej w tym czasie pandemii COVID-19, rygorystycznych obostrzeń dotyczących noszenia masek twarzowych, które w znaczący sposób wpływają na zmniejszenie rozprzestrzeniania się patogenów oddechowych w skupiskach ludzi.
Koszty pośrednie i bezpośrednie, systemu i chorego
W systemie ochrony zdrowia kosztami najczęściej nazywamy te wydatki na leczenie chorób i zapobieganie ich pojawieniu się, które wymagają wydania określonych kwot (np. z budżetu państwa, instytucji odpowiedzialnych za finansowanie świadczeń zdrowotnych czy z kieszeni samych pacjentów). Koszty te, zwane kosztami bezpośrednimi, związane z pojawieniem się konkretnej przyczyny zdrowotnej, są dla każdego pacjenta ważne, bo z jednej strony da się je skalkulować, ocenić, czy są wysokie czy niskie, a z drugiej można je porównywać pomiędzy systemami zdrowotnymi, krajami czy nawet budżetami domowymi. W analizie wydatków publicznych na ochronę zdrowia w Unii Europejskiej zwraca uwagę duża dysproporcja pomiędzy krajami. Średnio w Unii Europejskiej wydatki na opiekę zdrowotną wyniosły w 2018 r. 9,87% PKB. Wśród państw członkowskich największy udział odnotowano w Niemczech – 11,47% PKB, we Francji – 11,26% i w Szwecji – 10,90%. Najniższy udział wydatków na opiekę zdrowotną w PKB odnotowano w Luksemburgu – 5,29%, w Rumunii – 5,56%, na Łotwie – 6,21% i w Polsce – 6,33%. W 2013 r. w Polsce wydatki na ochronę zdrowia stanowiły 6,38% PKB, a w 2016 r. – 6,51%. Jeszcze większa jest przepaść między krajami przy porównaniu wydatków na opiekę zdrowotną na jednego mieszkańca. W 2018 r. najwyższe wydatki na opiekę zdrowotną na mieszkańca były w Danii – 5260 euro, w Luksemburgu – 5220 i w Szwecji – 5040, a najniższe w Rumunii – 580 euro, w Bułgarii – 590 i w Polsce – 830. Polska znajduje się również na dole stawki pod względem wydatków na publiczną ochronę zdrowia. W 2018 r. Polska wydała ze środków publicznych na ochronę zdrowia 4,8% PKB. Średnia dla całej Unii Europejskiej wyniosła 7,1% PKB. Największe publiczne wydatki na ochronę zdrowia były w Danii – 8,3%, Austrii – 8,2% i Francji – 8,1%, a najniższe na Cyprze – 2,7% i na Łotwie – 4,0%. Koszty bezpośrednie stanowią więc jasne odwzorowanie tego, kto w istocie utrzymuje obywateli w zdrowiu i finansuje ich leczenie w razie ewentualnej choroby.
Nie mniej ważnym składnikiem kosztów w ochronie zdrowia są koszty pośrednie, a więc takie, których nie widać na pierwszy rzut oka, nie dają się one jasno wyodrębnić, a ich analiza wymaga większego wysiłku. Koszty pośrednie choroby z perspektywy społecznej możemy zdefiniować jako zmniejszenie produktywności w wyniku danej choroby. Koszty pośrednie obrazują finansowe konsekwencje choroby osoby aktywnej zawodowo, obejmują zmniejszoną produktywność w wyniku nieobecności pacjenta w pracy (czasowa lub trwała niezdolność do pracy), zmniejszoną wydajność pracy z powodu choroby, a także utraconą produktywność z powodu przedwczesnej śmiertelności osób w wieku produkcyjnym. Zapobieganie chorobom, w tym chorobom układu oddechowego, ma zatem wymiar systemowy – ograniczający wydatki ponoszone przez instytucje publiczne na leczenie pacjentów i samych pacjentów z własnych budżetów domowych, ale też racjonalizujący koszty długofalowe, wynikające z niesprawności, absencji chorobowej czy wreszcie z przedwczesnego zgonu.
Efekt systemowy – obciążenie ochrony zdrowia, uszczerbek jakości życia etc.
Choroby układu oddechowego w całej swojej różnorodności stanowią jedną z najczęstszych przyczyn kontaktu pacjenta z lekarzem i/lub pielęgniarką, są częstym powodem hospitalizacji i ważnym z epidemiologicznego punktu widzenia czynnikiem ryzyka zgonu. Statystyki dowodzą, że infekcyjne choroby układu oddechowego (m.in. zapalenie górnych lub dolnych dróg oddechowych, grypa, zachorowania grypopodobne) są częstą przyczyną absencji zawodowej w Polsce w okresie jesienno-zimowym, a w przypadku chorób nieinfekcyjnych nie obserwuje się zależności sezonowej. Trzeba zwrócić uwagę, że praktycznie w każdym przypadku zachorowania dochodzi do zaangażowania systemu ochrony zdrowia, zgłoszenia się pacjenta do lekarza podstawowej opieki zdrowotnej, potrzeby refundacji leków, czasami także do konsultacji specjalistycznej, hospitalizacji, badań diagnostycznych. Wszystkie te działania, niezbędne z punktu widzenia pacjenta, są dla systemu obciążeniem finansowym. Z drugiej strony pacjent odczuwa chorobę jako zmniejszenie wynagrodzenia (przysługujące mu wynagrodzenie w wartości 80% w stosunku do normalnej podstawy wynagrodzenia za pierwsze 30 dni choroby), brak możliwości uzyskania dodatkowego dochodu, premii i innych składników płacowych uzależnionych od efektywności pracy.
Istotne koszty (analizowane w ujęciu długoterminowym) wiążą się także z powikłaniami choroby, które mogą doprowadzić do spadku efektywności pracy, braku możliwości kontynuowania dotychczasowego zatrudnienia czy potrzeby dalszego leczenia przewlekłego.
Z tego punktu widzenia choroby stanowią zagrożenie nie tylko bezpośrednie, lecz także pośrednie, a zapobieganie im i walka z ewentualnymi powikłaniami powinny stanowić wspólny wysiłek zarówno pacjenta, jak i systemu ochrony zdrowia.
Piśmiennictwo
Rozdział I
1. Furman D, Campisi J, Verdin E i wsp. Chronic inflammation in the etiology of disease across the life span. Nat Med 2019; 25: 1822-1832.
2. Kany S, Vollrath JT, Relja B. Cytokines in inflammatory disease. Int J Mol Sci 2019; 20: 6008.
3. Liu T, Zhang L, Joo D i wsp. NF-κB signaling in inflammation. Signal Transduct Target Ther 2017; 2: 17023.
4. Mahmudpour M, Roozbeh J, Keshavarz M i wsp. COVID-19 cytokine storm: the anger of inflammation. Cytokine 2020; 133: 155151.
5. Murphy K, Weave C. Janeway’s immunobiology. Garland Science, New York 2016.
6. Shen Y, Huang S, Kang J i wsp. Management of airway mucus hypersecretion in chronic airway inflammatory disease: Chinese expert consensus (English edition). Int J Chron Obstruct Pulmon Dis 2018; 13: 399-407.
7. Turner MD, Nedjai B, Hurst T i wsp. Cytokines and chemokines: at the crossroads of cell signalling and inflammatory disease. Biochim Biophys Acta 2014; 1843: 2563-2582.
Rozdział II
1. American Academy of Pediatrics Subcommittee on Management of Acute Otitis Media. Diagnosis and management of acute otitis media. Pediatrics 2004; 113: 1451-1465.
2. American Academy of Pediatrics. Committee on Infectious Diseases. Policy statement – recommendations for prevention and control of influenza in children, 2010–2011. Pediatrics 2011; 126: 816-826.
3. Cherry JD. Croup. N Engl J Med 2008; 358: 384-391.
4. Chlabicz S, Ołtarzewska AM, Sawicka-Powierza J. Management of sore throat by family physicians in northeastern Poland: possible benefits of applying clinical algorithm. Chemotherapy 2005; 5: 381-383.
5. Danishyar A, Ashurst JV. Acute otitis media. W: StatPearls. StatPearls Publishing, Treasure Island (FL) 2021.
6. Definicja przypadku COVID‐19 na potrzeby nadzoru epidemiologicznego nad zakażeniami wirusem SARS-CoV-2 (definicja z dnia 31.10.2020 ) – Główny Inspektorat Sanitarny. Portal Gov.pl. https://www.gov.pl/web/gis/definicja-przypadku-covid19-na-potrzeby-nadzoru-epidemiologicznego-nad-zakazeniami-wirusem-sars-cov-2-definicja-z-dnia-31102020.
7. Dzierżanowska-Fangrat K (red.). Przewodnik antybiotykoterapii 2021. Alfa Medica Press, Bielsko-Biała 2021.
8. Ebell MH. Outpatient vs. inpatient treatment of community-acquired pneumonia. Am Fam Physician 2006;73:1425–1428.
9. ESCMID Sore Throat Guideline Group, Pelucchi C, Grigoryan L, Galeone C i wsp. Guideline for the management of acute sore throat. Clin Microbiol Infect 2012; 1: 1-28.
10. Flisiak R, Horban A, Jaroszewicz J i wsp. Management of SARS-CoV-2 infection: recommendations of the Polish Association of Epidemiologists and Infectiologists as of April 26, 2021. Pol Arch Intern Med 2021; 131: 487-496.
11. Fokkens WJ, Lund VJ, Hopkins C i wsp. European position paper on rhinosinusitis and nasal polyps 2020. Rhinology 2020; 58: 1-464.
12. Gajewski P (red. prow.). Interna Szczeklika 2020, wyd. 11. Wydawnictwo Medycyna Praktyczna, Kraków 2020.
13. Gładysz A, Sawiec P. Wybrane choroby wirusowe. Choroba przeziębieniowa (przeziębienie). W: Gajewski P (red. prow.). Interna Szczeklika 2020. Wydawnictwo Medycyna Praktyczna, Kraków 2020; 2430-2431.
14. Gupta G, Mahajan K. Acute laryngitis. W: StatPearls. StatPearls Publishing, Treasure Island (FL) 2021.
15. Hryniewicz W, Albrecht P, Radzikowski A (red.). Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego. Narodowy Instytut Leków, Warszawa 2016.
16. https://lekarz.mp.pl/interna/chapter/B16.II.3.11.1.
17. Johnson D. Croup. BMJ Clin Evid 2009; 2009: 0321.
18. Joshi A, Perin DP, Gehle A i wsp. Feasibility of using C-reactive protein for point-of-care testing. Technol Heal Care 2013; 21: 233-240.
19. Kuchar E, Mrukowicz J, Gładysz A i wsp. Wybrane choroby wirusowe. Grypa. W: Gajewski P (red. prow.). Interna Szczeklika 2020. Wydawnictwo Medycyna Praktyczna, Kraków 2020; 2423-2430.
20. Kuczkowski J. Aktualne problemy w rozpoznawaniu i leczeniu ostrego i wysiękowego zapalenia ucha środkowego. Forum Med Rodz 2011; 4: 287-294.
21. Litao MKS, Kamat D. Erythrocyte sedimentation rate and C-reactive protein: how best to use them in clinical practice. Pediatr Ann 2014; 43: 417-420.
22. Niemczyk K, Jurkiewicz D, Składzień J i wsp. Otorynolaryngologia kliniczna, tom 1. Medipage, Warszawa 2015.
23. Pharyngitis (strep throat), July 22, 2021. https://www.cdc.gov/groupastrep/diseases-hcp/strep-throat.html.
24. Pietruczuk M, Bartoszko-Tyczkowska A (red.). Diagnostyka laboratoryjna. Wydawnictwo Elsevier Urban & Partner, Wrocław 2013.
25. Stanowisko Zarządu Głównego Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych w sprawie wartości diagnostycznej testów antygenowych wykorzystywanych w rozpoznawaniu zakażeń SARS-CoV-2, na dzień 9 listopada 2020. http://www.pteilchz.org.pl/wp-content/uploads/2020/11/Warto%C5%9B%C4%87-diagnostyczna-test%C3%B3w-antygenowych-wykorzystywanych-w-rozpoznawaniu-zaka%C5%BCe%C5%84-SARS-CoV-2.pdf.
26. Windfuhr JP, Toepfner N, Steffen G i wsp. Diagnostics and nonsurgical management. Eur Arch Otorhinolaryngol 2016; 273: 973-987.
27. Zieliński R, Zakrzewska A. Ostre infekcje górnych dróg oddechowych u dzieci – podział morfologiczny, diagnostyka i terapia. Forum Med Rodz 2010; 4: 366 371.
Rozdział III
1. Altiner A, Wilm S, Däubener W i wsp. Sputum colour for diagnosis of a bacterial infection in patients with acute cough. Scand J Prim Health Care 2009; 27: 70-73.
2. Bach PB, Brown C, Gelfand SE i wsp. American College of Physicians-American Society of Internal Medicine; American College of Chest Physicians. Management of acute exacerbations of chronic obstructive pulmonary disease: a summary and appraisal of published evidence. Ann Intern Med 2001; 134: 600-620.
3. Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global strategy for the diagnosis, management, and prevention of COPD. https://goldcopd.org/wp-content/uploads/2020/11/GOLD-REPORT-2021-v1.1-25Nov20_WMV.pdf.
4. Harris AM, Hicks LA, Qaseem A. Appropriate antibiotic use for acute respiratory tract infection in adults: advice for high-value care from the American College of Physicians and the Centers for Disease Control and Prevention. Ann Intern Med 2016; 15: 425-434.
5. Hodge LM, Simecka JW. Role of upper and lower respiratory tract immunity in resistance to mycoplasma respiratory disease. J Infect Dis 2002; 186: 290.
6. Hryniewicz W, Albrecht P, Radzikowski A (red.). Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego. Narodowy Instytut Leków, Warszawa 2016.
7. Hueston WJ, Mainous AG 3rd, Dacus EN i wsp. Does acute bronchitis really exist? A reconceptualization of acute viral respiratory infections. J Fam Pract 2000; 49: 401-406.
8. Kinkade S, Long NA. Acute bronchitis. Am Fam Physician 2016; 94: 560-565.
9. Olarte L, Barson WJ, Barson RM i wsp. Pneumococcal pneumonia requiring hospitalization in US children in the 13-valent pneumococcal conjugate vaccine era. Clin Infect Dis 2017; 64: 1699-1704.
10. Pace WD, Dickinson LM, Staton EW. Seasonal variation in diagnoses and visits to family physicians. Ann Fam Med 2004; 2: 411-417.
11. Rosenfeld RM. Clinical practice. Acute sinusitis in adults. N Engl J Med 2016; 8: 962-970.
12. van Gageldonk-Lafeber AB, Heijnen ML, Heijnen ML i wsp. Risk factors for acute respiratory tract infections in general practitioner patients in The Netherlands: a case-control study. BMC Infect Dis 2007; 7: 35.
13. Walker CLF, Rudan I, Liu L i wsp. Global burden of childhood pneumonia and diarrhoea. Lancet 2013; 381: 1405-1416.
14. Wenzel RP, Fowler AA 3rd. Clinical practice. Acute bronchitis. N Engl J Med 2006; 16: 2125-2130.
15. World Health Organization, The European health report 2018. https://www.euro.who.int/_data/assets/pdf_file/0018/381105/ehr-messaging-doc-eng.pdf.
16. Yun KW, Wallihan R, Juergensen A i wsp. Community-acquired pneumonia in children: myths and facts. Am J Perinatol 2019; 36: 54-57.
Rozdział IV
1. Chow EJ, Doyle JD, Uyeki TM. Influenza virus-related critical illness: prevention, diagnosis, treatment. Crit Care 2019; 23: 214.
2. Committee on Infectious Diseases. Recommendations for prevention and control of influenza in children, 2020–2021. Pediatrics 2020; 146: e2020024588.
3. Cots JM, Moragas A, Garcia-Sangenis A i wsp. Effectiveness of antitussives, anticholinergics or honey versus usual care in adults with uncomplicated acute bronchitis: a study protocol of an open randomised clinical trial in primary care. BMJ Open 2019; e028159.
4. Coutinho G, Duerden M, Sessa A i wsp. Worldwide comparison of treatment guidelines for sore throat. Int J Clin Pract 2021; 75: e13879.
5. de Cássia da Silveira e Sá R, Andrade LN, de Sousa DP. A review on anti-inflammatory activity of monoterpenes. Molecules 2013; 18: 1227-1254.
6. Dona D, Luise D, Da Dalt L i wsp. Treatment of community-acquired pneumonia: are all countries treating children in the same way? A literature review. Int J Pediatr 2017; 2017: 4239268.
7. Doniec Z, Mastalerz-Migas A, Jackowska T i wsp. ReKOMendacje PostępowaniA w GRYPie u dzieci dla lekarzy podStawowej opieki zdrowotnej – KOMPAS GRYPA. Rekomendacje opracowane przez ekspertów: Polskiego Towarzystwa Pneumonologii Dziecięcej, Polskiego Towarzystwa Pediatrycznego, Polskiego Towarzystwa Wakcynologii, Polskiego Towarzystwa Medycyny Rodzinnej. Fam Med Prim Care Rev 2019; 21(2).
8. Doniec Z, Mastalerz-Migas A, Krenke K i wsp. Rekomendacje postępowania diagnostyczno-terapeutycznego w kaszlu u dzieci dla lekarzy POZ. Lekarz POZ 2016; 4: 305-321.
9. Fokkens WJ, Lund VJ, Hopkins C i wsp. European position paper on rhino-sinusitis and nasal polyps 2020. Rhinology 2020; 58: 1-464.
10. Fokkens WJ, Lund VJ, Hopkins C i wsp. Zapalenie zatok przynosowych i polipy nosa. Wytyczne europejskie EPOS 2020 – cz. 1. Med Prakt 2020; 12: 47-62.
11. Greiner JF, Müller J, Zeuner MT i wsp. 1,8-Cineol inhibits nuclear translocation of NF-κB p65 and NF-κB-dependent transcriptional activity. Biochim Biophys Acta 2013; 1833: 2866-2878.
12. Harris AM, Hicks LA, Qassem A. Appropriate antibiotic use for acute respiratory tract infection in adults: advice for high-value care from the American College of Physicians and the Centers for Disease Control and Prevention. Ann Intern Med 2016; 164: 425-434.
13. Hryniewicz W, Albrecht P, Radzikowski A (red.). Rekomendacje postępowania w pozaszpitalnych zakażeniach układu oddechowego. Narodowy Instytut Leków, Warszawa 2016 (wersja z 31 marca 2017 r.).
14. Jones BE, Herman DD, Dela Cruz CS i wsp. Summary for clinicians: clinical practical guidline for the diagnosis and treatment of community-acquired pneumonia. Ann Am Thorac Soc 2020; 17: 133-138.
15. Juergens UR, Stöber M, Vetter H. Inhibition of cytokine production and arachidonic acid metabolism by eucalyptol (1.8-cineole) in human blood monocytes in vitro. Eur J Med Res 1998; 3: 508-510.
16. Karpierz K, Wanke-Rytt M. Leki przeciwgrypowe. Medycyna Praktyczna Pediatria, https://www.mp.pl/pediatria/artykuly-wytyczne/artykuly-przegladowe/252709,leki-przeciwgrypowe.
17. Kaspar P, Repges R, Dethlefsen U i wsp. Alteration of the ciliary beat frequency and pulmonary function following therapy with cineole and ambroxol. Respiratory Tract and Pulmonary Diseases 1994.
18. Kinkade S, Long NA. Acute bronchitis. Am Fam Physician 2016; 94: 560-565.
19. Krenke R, Chorostowska-Wynimko J, Dąbrowska M i wsp. Postępowanie w kaszlu u osób dorosłych – rekomendacje dla lekarzy rodzinnych. Lekarz POZ 2018; 6: 425-452.
20. Kuchar E, Karlikowska-Skwarnik M. Leczenie ostrych stanów zapalnych gardła. Zakażenia XXI Wieku 2018; 1: 175-182.
21. Lieberthal AS, Carroll AE, Chonmaitree T i wsp. Clinical practice guideline. The diagnosis and management of acute otitis media. Pediatrics 2013; 131: 964-999.
22. Marcy SM. New guidelines on acute otitis media: an overview of their key principles for practice. Clev Clin
J Med 2004; 71: 3-9.
23. Mastalerz-Migas A, Kuchar E, Nitsch-Osuch A i wsp. Rekomendacje profilaktyki, diagnostyki i leczenia grypy u dorosłych dla lekarzy podstawowej opieki zdrowotnej: FLU KOMPAS POZ – ADULTS. Rekomendacje opracowane przez ekspertów: Polskiego Towarzystwa Medycyny Rodzinnej, Polskiego Towarzystwa Wakcynologii i Ogólnopolskiego Programu Zwalczania Grypy. Fam Med Prim Care Rev 2020; 22: 1-19.
24. Meltzer EO, Hamilos EL. Rhinosinusitis diagnosis and management for the clinician: a synopsis of recent consensus guidelines. Mayo Clin Proc 2011; 86: 427-443.
25. Metlay JP, Waterer GW, Long AC i wsp. Diagnosis and treatment of adults with community-acquired pneumonia. An official clinical practice guidline of the American Thoracic Society and Infectious Diseases Society of America. Am J Respir Crit Care Med 2019; 200: 45-67.
26. Morgan JR, Carrey KM, Bariam TF i wsp. Inappropriate antibiotic prescribing for acute bronchitis in children and impact on subsequent episods of care and treatment. Pediatr Infect Dis J 2019; 38: 271-274.
27. Morley VJ, Firgens EPC, Vanderbilt RR i wsp. Factors associated with antibiotic prescribing for acute bronchitis at a university health center. BMC Infect Dis 2020; 20: 177.
28. Nair GB, Niederman MS. Updates on community acquired pneumonia management in the ICU. Pharmacol Ther 2021; 217: 107663.
29. NICE Pathways: Pneumonia overview. National Institute for Health and Care Excellence 2021; 1-28.
30. Oseltamiwir. Charakterystyka produktu leczniczego. https://www.roche.pl/content/dam/rochexx/rochepl/roche_poland_rwd/pl_PL/documents/SmPC/tamiflu.pdf.
31. Pachecka M, Pachecka R, Pławińska A. Zastosowanie substancji pochodzenia naturalnego w leczeniu zapalenia zatok przynosowych w świetle europejskich wytycznych na temat zapalenia zatok przynosowych i polipów nosa – EPOS 2012. Pediatr Med Rodz 2014; 10: 427-439.
32. Płusa T. Antybiotykoterapia w zakażeniach układu oddechowego. Lekarz POZ 2018; 6: 460-468.
33. Rosenfeld RM, Piccirillo JF, Chandrasekhar SS. Clinical practice guideline (update): adult sinusitis. Otolaryngol Head Neck Surg 2015; 152: 1-39.
34. Scholremer C, Eber E. Akute virale Bronchiolitis und obstruktive Bronchitis bei Kindern. Monatsschr Kinderheilkd 2020; 1-11.
35. Smith MP, Lown M, Singh S i wsp. CHEST Expert Cough Panel: acute cough due to acute bronchitis in immunocompetent adult outpatients. Chest 2020; 157: 1256-1265.
36. Spoiala EL, Stanciu GD, Bild V i wsp. From evidence to clinical guidelines in antibiotic treatment in acute otitis media in children. Antibiotics 2021; 10: 52.
37. Sudhoff H, Klenke C, Greiner JF i wsp. 1,8-Cineol reduces mucus-production in a novel human ex vivo model of late rhinosinusitis. PLoS One 2015; 10: e0133040.
38. Tesche S, Metternich F, Sonnemann U i wsp. The value of herbal medicines in the treatment of acute non-purulent rhinosinusitis. Results of a double-blind, randomised, controlled trial. Eur Arch Otorhinolaryngol 2008; 265: 1355-1359.
39. Venekamp R, Damoiseaux AMJ. Acute otitis media in children. Am Fam Physician 2017; 95: 109-110.
40. Wachnicka-Bąk A, Lipińska-Opałka A, Będzichowska A i wsp. Zapalenie błony śluzowej nosa i zatok przynosowych – jedno z najczęstszych zakażeń górnych dróg oddechowych. Pediatr Med Rodz 2014; 10: 25-31.
41. Wark P. Bronchitis (acute). BMJ Clin Evid 2015; 1508: 1-19.
42. Yoon YK, Park CS, Kim JW. Guidelines for the antibiotic use in adults with acute upper respiratory tract infections. Infect Chemother 2017; 49: 326-352.
43. Zanamiwir. Charakterystyka produktu leczniczego. http://chpl.com.pl/data_files/2012-02-01_Relenza_ChPL.pdf.
44. Żukowska A, Hryniewicz W. Rekomendacje diagnostyki, terapii i profilaktyki antybiotykowej zakażeń w szpitalu – 2020. Narodowy Instytut Leków, Warszawa 2020.
Rozdział V
1. Díez-Domingo J, Pérez-Yarza EG, Melero JA i wsp. Social, economic, and health impact of the respiratory syncytial virus: a systematic search. BMC Infect Dis 2014; 14: 544.
2. Ramsey SD, Sullivan SD. The burden of illness and economic evaluation for COPD. Eur Respir J Suppl 2003; 41: 29-35.
3. Ruff LK, Volmer T, Nowak D i wsp. The economic impact of smoking in Germany. Eur Respir J 2000; 16: 385-390.
4. Vandenplas O, Toren K, Blanc PD. Health and socioeconomic impact of work-related asthma. Eur Respir J 2003; 22: 689-697.
5. Yelin E, Trupin L, Cisternas M i wsp. A national study of medical care expenditures for respiratory conditions. Eur Respir J 2002; 19: 414-421.
Autorzy pragną podziękować firmie Proper Medical Writing za pomoc redakcyjną w przygotowaniu niniejszej pracy.
Działy:
Aktualności w Pulmonologia
Artykuły z prasy medycznej
Zalecenia i rekomendacje
Wytyczne, zalecenia i rekomendacje
Aktualności