Limity w AOS – kolejki dłuższe o 70 proc.

W szpitalu dyrektora Zbigniewa Torbusa na tomografię komputerową (w przypadkach stabilnych) czeka się 25 dni, na gastroskopię – 99, a kolonoskopię – 64. Po zmianach, które proponuje Narodowy Fundusz Zdrowia, kolejki wydłużą się o kilkadziesiąt procent – odpowiednio do 47, 152 i 114 dni.
- Narodowy Fundusz Zdrowia zamierza płacić za nadwykonania w przypadku ambulatoryjnych świadczeń diagnostycznych kosztochłonnych, ale tylko 40 proc. ich wartości
- Jak bardzo to wydłuży kolejki do poradni?
- Bardzo – wylicza dyrektor Szpitala im. Ojca Rafała z Proszowic – Samodzielnego Publicznego Zespołu Opieki Zdrowotnej w Proszowicach Zbigniew Torbus, analizując koszty i przychody w 2025 r.
- Ekspert twierdzi wprost, że na zmianach ucierpią pacjenci
- Artykuł to część cyklu „Limity w AOS”
- Wstęp
Jeśli projekt zarządzenia prezesa Narodowego Funduszu Zdrowia zmieniający zarządzenie w sprawie określenia warunków zawierania i realizacji umów o udzielanie świadczeń opieki zdrowotnej w rodzaju ambulatoryjna opieka specjalistyczna zacznie obowiązywać dla szpitala w Proszowicach ( jak i wielu innych szpitali, które mają niskie kontrakty z Narodowym Funduszem Zdrowia), będzie to oznaczać przeniesienie ciężaru diagnostyki z ambulatorium na szpital i ograniczenie dostępności specjalistów w ambulatorium – co jest sprzeczne z zasadami opieki koordynowanej i opieki zdrowotnej opartej na wartości (value based healthcare – VBHC).
Dla naszego szpitala, w którym postawiliśmy na opiekę koordynowaną w podstawowej opiece zdrowotnej, to porażka także w tym zakresie.
A pacjenci?
Ci ucierpią na tym najbardziej…
Ambulatoryjna opieka specjalistyczna (AOS) oraz ambulatoryjna specjalistyczna diagnostyka kosztochłonna (ASDK), obejmująca między innymi tomografię komputerową, rezonans magnetyczny i badania endoskopowe, stanowią ważne części systemu ochrony zdrowia. Odpowiadają one zarówno za wczesną diagnostykę, jak i za prowadzenie pacjentów w przebiegu chorób przewlekłych, a ich sprawne funkcjonowanie ma bezpośredni wpływ na efektywność całego systemu.
W ostatnich latach systematycznie zwiększa się kwotę na świadczenia w tych zakresach, przy jednoczesnym utrzymywaniu poziomu finansowania, który w wielu przypadkach nie odpowiada rzeczywistym potrzebom zdrowotnym populacji. W praktyce prowadzi to do trwałego przekraczania zakontraktowanych wolumenów świadczeń, a nadwykonania stały się istotnym mechanizmem zapewniającym bieżącą dostępność diagnostyki i konsultacji specjalistycznych.
Planowane zmiany w zasadach finansowania przewidują utrzymanie pełnej zapłaty za świadczenia realizowane w ramach kontraktu, przy jednoczesnym ograniczeniu finansowania świadczeń ponadlimitowych do poziomu około 40 proc. ich wartości taryfowej. Wprowadzenie takiego mechanizmu oznacza zasadniczą zmianę ekonomicznych warunków funkcjonowania świadczeniodawców, ponieważ realizacja świadczeń ponadlimitowych przestaje być finansowo opłacalna.
Celem niniejszego opracowania jest analiza skutków wprowadzenia tych zmian w dwóch obszarach – ASDK i AOS – ze szczególnym uwzględnieniem ich wpływu na dostępność świadczeń, czas oczekiwania pacjentów oraz organizację udzielania świadczeń.
Dowody merytoryczne poniżej.
- Ograniczenia finansowania świadczeń a dostępność opieki zdrowotnej – analiza skutków w ASDK
Ograniczenia w diagnostyce (ASDK – tomografia komputerowa, rezonans magnetyczny, badania endoskopowe)
Planowane wprowadzenie ograniczenia finansowania świadczeń ponadlimitowych do poziomu 40 proc. ich wartości taryfowej w sposób bezpośredni wpływa na funkcjonowanie ambulatoryjnej diagnostyki kosztochłonnej. Dotyczy to przede wszystkim badań tomografii komputerowej, rezonansu magnetycznego oraz badań endoskopowych (gastroskopia, kolonoskopia), które stanowią podstawę współczesnej diagnostyki wielu schorzeń, w szczególności chorób nowotworowych.
Jak wynika z analizy danych finansowych na podstawie danych Szpitala im. Ojca Rafała z Proszowic, już przy obecnym poziomie kontraktowania świadczenia realizowane w ramach limitu nie pokrywają pełnych kosztów działalności pracowni diagnostycznych. Dopiero realizacja nadwykonań i ich pełne finansowanie pozwala na osiągnięcie równowagi ekonomicznej. Wprowadzenie mechanizmu, w którym świadczenia ponadlimitowe finansowane są jedynie w 40 proc., prowadzi do sytuacji, gdzie znacząca część wykonanych badań generuje stratę.
Analiza kosztowo-przychodowa za rok 2025 r. poniżej.
- Tomografia komputerowa (TK):
- wartość kontraktu – 943 396,88 zł,
- rzeczywista wartość wykonania – 1 765 211,79 zł,
- koszty całkowite (stałe i zmienne) – 1 560 923,90 zł.
Wartość świadczeń wykonanych ponad limit wyniosła 821 814,91 zł. Po zastosowaniu współczynnika 0,4 kwota ta ulega redukcji do 328 725,96 zł.
Oznacza to istotne obniżenie przychodu przy niezmienionym poziomie kosztów, co prowadzi do powstania ujemnego wyniku finansowego działalności pracowni.
- Gastroskopia:
- wartość kontraktu – 322 193,52 zł,
- rzeczywista wartość wykonania – 493 114,65 zł,
- koszty całkowite (stałe i zmienne) – 431 586,28 zł.
Wartość nadwykonań wyniosła 170 921,13 zł, co po zastosowaniu współczynnika 0,4 daje 68 368,45 zł.
W takiej sytuacji przychody nie pokrywają pełnych kosztów działalności, co oznacza brak ekonomicznego uzasadnienia dla realizacji świadczeń ponadlimitowych
- Kolonoskopia:
- wartość kontraktu – 681 237,32 zł,
- rzeczywista wartość wykonania – 1 207 864,57 zł,
- koszty całkowite (stałe i zmienne) – 636 779,19 zł
Wartość świadczeń ponad limit wyniosła 526 627,25 zł, co po zastosowaniu współczynnika 0,4 odpowiada kwocie 210 650,90 zł.
Różnica pomiędzy wartością wykonanych świadczeń a poziomem ich finansowania pozostaje znacząca, chociaż generuje nadwyżkę finansową.
W praktyce oznacza to, że świadczeniodawca nie jest w stanie utrzymać dotychczasowego poziomu realizacji badań. Konsekwencją jest ograniczenie liczby wykonywanych badań do wartości określonej w umowie z NFZ.
W analizowanym przypadku oznacza to redukcję liczby badań nawet o połowę względem obecnego poziomu realizacji, który odpowiada rzeczywistemu zapotrzebowaniu zdrowotnemu populacji. Dotychczasowe nadwykonania nie stanowiły bowiem działalności „nadmiarowej”, lecz były odpowiedzią na realne potrzeby pacjentów, a fakt wykonywania ich w AOS, a nie w hospitalizacji usprawniał ścieżkę leczenia pacjenta.
Skutkiem ograniczenia podaży świadczeń diagnostycznych jest bezpośrednie wydłużenie czasu oczekiwania na badania. W sytuacji gdy możliwości wykonawcze pracowni pozostają niezmienione (sprzęt, kadra), a jedynym czynnikiem ograniczającym staje się poziom finansowania, dochodzi do niewykorzystania istniejącego potencjału systemu. Jednocześnie pacjenci, którzy mogliby zostać zdiagnozowani szybciej, są zmuszeni do oczekiwania na wolne terminy.
Szczególnie istotne są konsekwencje kliniczne tych zmian. Badania obrazowe i endoskopowe stanowią podstawę wczesnej diagnostyki wielu chorób, w tym nowotworów. Opóźnienie w wykonaniu badania oznacza opóźnienie rozpoznania, a tym samym rozpoczęcia leczenia. Doświadczenia z okresu pandemii COVID-19 pokazują, że ograniczenie dostępu do diagnostyki prowadzi do wzrostu liczby rozpoznań w zaawansowanych stadiach choroby.
Należy również podkreślić, że dostęp do omawianych badań odbywa się wyłącznie na podstawie skierowania lekarskiego, co oznacza, że ich realizacja wynika z przesłanek klinicznych, a nie z nadmiernej podaży świadczeń. Ograniczenie ich dostępności nie eliminuje zatem „nadużyć”, lecz uderza bezpośrednio w proces diagnostyczny.
W sytuacji ograniczonego dostępu do badań ambulatoryjnych szpitale mogą realizować diagnostykę w ramach hospitalizacji, co prowadzi do zwiększenia kosztów oraz ograniczenia dostępności łóżek dla pacjentów wymagających leczenia zabiegowego.
W konsekwencji wprowadzenie ograniczenia finansowania świadczeń ponadlimitowych w ASDK prowadzi do:
- zmniejszenia liczby wykonywanych badań,
- wydłużenia czasu oczekiwania na diagnostykę,
- opóźnienia rozpoznania chorób,
- niewykorzystania istniejącej infrastruktury i zasobów kadrowych,
- przeniesienia części świadczeń do bardziej kosztownych segmentów systemu.
Na podstawie przedstawionych danych oraz relacji pomiędzy podażą i popytem na świadczenia można zobrazować wpływ ograniczenia realizacji badań do poziomu kontraktu na czas oczekiwania pacjentów.
W analizowanym przypadku pracownia tomografii komputerowej realizowała świadczenia na poziomie przekraczającym 180 proc. kontraktu (ok. 100 tys. pkt miesięcznie przy limicie ok. 55 tys. pkt). Oznacza to, że znaczna część dostępności badań była generowana przez nadwykonania.
Po wprowadzeniu ograniczenia finansowania i dostosowaniu liczby badań do poziomu kontraktu następuje istotny spadek podaży świadczeń, co bezpośrednio przekłada się na wydłużenie kolejek.
Tabela 1. Średni czas oczekiwania na badania – dane na 19 marca 2026 r. i po wprowadzeniu planowanego rozwiązania (opracowanie własne)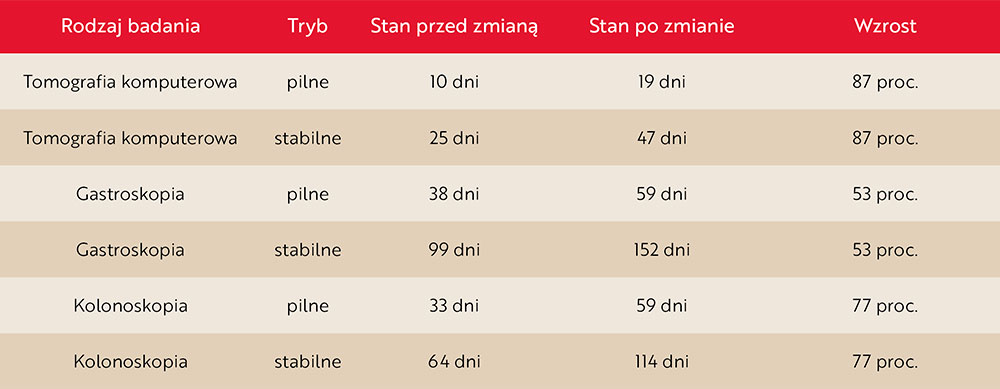
- Ograniczenia finansowania świadczeń a dostępność opieki zdrowotnej – analiza skutków w AOS
Ambulatoryjna opieka specjalistyczna stanowi kluczowy segment systemu ochrony zdrowia, odpowiadający za diagnostykę specjalistyczną, prowadzenie pacjentów z chorobami przewlekłymi oraz zapewnienie ciągłości leczenia pomiędzy poziomem podstawowej opieki zdrowotnej a lecznictwem szpitalnym. Jej funkcjonowanie w ostatnich latach opierało się w istotnym stopniu na realizacji świadczeń ponadlimitowych, które kompensowały niedopasowanie poziomu kontraktowania do rzeczywistego zapotrzebowania zdrowotnego populacji.
Wprowadzenie mechanizmu ograniczającego finansowanie nadwykonań do poziomu około 40 proc. ich wartości oznacza zasadniczą zmianę warunków ekonomicznych funkcjonowania AOS. Świadczenia realizowane ponad limit przestają być finansowo neutralne, co bezpośrednio wpływa na decyzje organizacyjne świadczeniodawców.
Dane z funkcjonowania poradni specjalistycznych Szpitala im. Ojca Rafała z Proszowic wskazują jednoznacznie, że nadwykonania mają charakter trwały i systemowy, a nie incydentalny. W 2025 r. miesięczny limit świadczeń wynikający z umowy z NFZ wynosił 418 240 pkt, podczas gdy rzeczywista średnia miesięczna realizacja osiągała poziom 708 545 pkt. Oznacza to wykonywanie świadczeń na poziomie około 169 proc. wartości kontraktu.
Skala ta wskazuje na istotne niedopasowanie poziomu kontraktowania do rzeczywistych potrzeb zdrowotnych populacji. Różnica pomiędzy zakontraktowanym wolumenem a faktyczną realizacją wynosiła około 290 tys. pkt miesięcznie, co odpowiada znaczącej części działalności poradni.
W praktyce oznacza to, że niemal 40 proc. dostępności świadczeń w poradniach specjalistycznych szpitala była generowana przez świadczenia ponadlimitowe. Nadwykonania nie stanowiły więc działalności dodatkowej, lecz były integralnym elementem funkcjonowania systemu, umożliwiającym bieżące zabezpieczenie potrzeb zdrowotnych pacjentów.
Ograniczenie finansowania nadwykonań prowadzi do dostosowania liczby udzielanych świadczeń do poziomu zakontraktowanego. W praktyce oznacza to spadek efektywnej podaży świadczeń do około 100 proc. kontraktu, czyli redukcję dostępności o mniej więcej 40 proc. względem stanu obecnego. Przy założeniu utrzymania popytu na niezmienionym poziomie prowadzi to do proporcjonalnego wydłużenia czasu oczekiwania. W analizowanym przypadku oznacza to wzrost czasu oczekiwania o mniej więcej 70 proc.
Tabela 2. Średni czas oczekiwania do poradni specjalistycznych – dane na 19 marca 2026 r. i po wprowadzeniu planowanego rozwiązania (opracowanie własne)
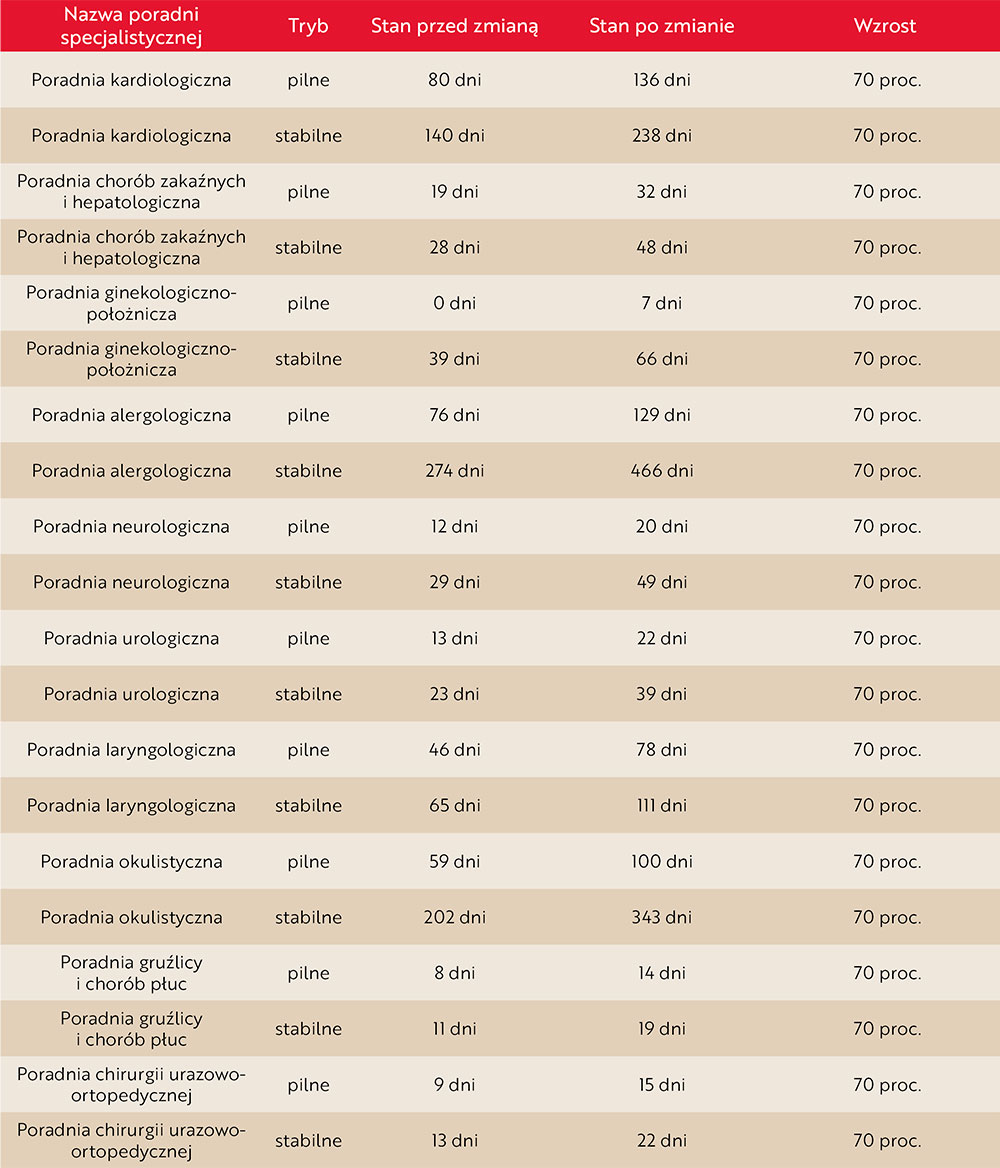
Odroczenie wizyty nie powoduje zmniejszenia zapotrzebowania na świadczenie, lecz jedynie jego przesunięcie w czasie. W efekcie dojdzie do nakładania się kilku grup pacjentów:
- nowo kierowanych do poradni,
- oczekujących na pierwszorazową konsultację,
- pozostających w trakcie leczenia i wymagających kontynuacji opieki.
- Argumentacja Narodowego Funduszu Zdrowia
W wypowiedziach publicznych przedstawicieli NFZ podkreśla się, że dostęp do badań diagnostycznych pozostaje zabezpieczony, a pacjenci – w tym pacjenci onkologiczni – nie powinni napotykać barier w ich realizacji. Tego rodzaju deklaracje nie znajdują jednak pełnego potwierdzenia w rzeczywistych mechanizmach kontraktowania świadczeń.
Przykładem jest postępowanie konkursowe w zakresie programów profilaktycznych, w tym badań przesiewowych raka jelita grubego w województwie małopolskim. Ostatni konkurs w tym obszarze został przeprowadzony w 2023 r., przy czym jego wartość była relatywnie ograniczona, a liczba zakontraktowanych świadczeń niewystarczająca w stosunku do potrzeb populacyjnych (średnio około 100 tys. zł rocznie na powiat).
Jak wynika z przedstawionej dokumentacji, umowy zawarte w wyniku tego postępowania obowiązują do 31 marca 2029 r., co w praktyce oznacza brak możliwości bieżącego dostosowania liczby świadczeniodawców oraz wolumenu świadczeń do rosnącego zapotrzebowania.
W konsekwencji istnieje wyraźna rozbieżność pomiędzy deklarowaną dostępnością świadczeń a faktycznymi możliwościami ich realizacji w ramach systemu publicznego.
Skutki braku analizy BEP dla częściowej odpłatności za nadwykonania
Aby ocenić prawidłowo wartość częściowej płatności za nadwykonania, należy przeprowadzić szczegółową analizę progu opłacalności (break event point – BEP), gdzie określa się próg przejścia (wolumen obrotu), gdy dany produkt (świadczenie) zaczyna przynosić nadwyżkę przychodu nad kosztami. NFZ nigdy nie praktykuje dokonania takiej analizy ani też nie zasięga opinii w tej sprawie AOTMiT, stąd też wskaźniki odpłatności za nadwykonania w tym świadczeniu, jak i w innych są przypadkowe. W pierwszej kolejności należałoby ustalić minimalną wartość kontraktu (w przypadku szpitala w Proszowicach o wiele wyższą niż posiadana obecnie), a dopiero potem negocjować odpłatność za nadwykonania powyżej BEP.
Rozbieżność projektu cięć NFZ z zasadami value based healthcare
Proponowana przez NFZ zmiana w finansowaniu AOS i ASDK jest rozbieżna z założeniami value based healthcare (VBHC) przyjętymi na panelu eksperckim zorganizowanym przez Komisję UE – Expert Panel on effective ways of investing in Health (EXPH) – w 2019 r.
Obecnie dotychczasowa definicja VBHC jako dążenie od niskiej wartości opieki medycznej (low value care) do lepszej jakości przy stosowaniu zasad kosztowej efektywności (cost effectiveness) został rozszerzony o cztery filary wartości:
- Odpowiednia opieka dla osiągnięcia osobistych celów pacjentów (wartość osobista),
- Osiągnięcie najlepszych możliwych rezultatów z pomocą dostępnych zasobów (wartość techniczna),
- Sprawiedliwy podział zasobów między wszystkich pacjentów grupy (wartość alokacyjna),
- Wkład opieki zdrowotnej w udział społeczny (wartość społeczna).
Niestety, żaden z tych celów nie zostanie przy realizacji koncepcji NFZ osiągnięty.
Podsumowanie
Wprowadzenie proponowanych zmian w życie, zarówno w obszarze diagnostyki, jak i ambulatoryjnej opieki specjalistycznej, spowoduje wydłużenie czasu oczekiwania oraz ograniczenie bieżącej dostępności świadczeń. Szczególnie istotne znaczenie ma to w odniesieniu do procesów diagnostycznych, gdzie opóźnienie rozpoznania bezpośrednio przekłada się na dalszy przebieg leczenia.
Jednocześnie ograniczenia te nie pozostają bez wpływu na funkcjonowanie całego systemu. Niedobór świadczeń ambulatoryjnych prowadzi do ich kompensowania w innych, bardziej kosztownych segmentach, a część pacjentów zostaje zmuszona do korzystania z sektora prywatnego.
W konsekwencji wprowadzane rozwiązania nie eliminują problemu niedopasowania finansowania do rzeczywistych potrzeb, lecz powodują jego przesunięcie w czasie i przestrzeni systemu. Bez równoległego zwiększenia poziomu kontraktowania skutkują one pogorszeniem dostępności świadczeń dla pacjentów oraz zamknięciem ścieżki koordynowanej opieki medycznej i rozbieżnością z zasadami value based healthcare.
Artykuł dyrektora Szpitala im. Ojca Rafała z Proszowic – Samodzielnego Publicznego Zespołu Opieki Zdrowotnej w Proszowicach Zbigniewa Torbusa (a także kierownika Działu Statystyki Medycznej i Analiz Elżbiety Nowakowskiej i kierownika ambulatoryjnej opieki specjalistycznej Justyny Miłek).
Przeczytaj także: „Kto badania limituje, ten raka promuje”, „Uwaga, limity!”, „Limity w AOS – wyroki śmierci” i „Limity w AOS = brak diagnostyki”
Więcej o zmianach w ambulatoryjnej opiece specjalistycznej po kliknięciu w poniższy baner.